Коленный сустав 122 медсанчасть
| Отделение травматологии и ортопедии ФГБУЗ «Клиническая больница №122 им.Л.Г.Соколова ФМБА России» обладает всероссийской репутацией высококлассной клиники ортопедии, травматологии и спортивной травмы. Наряду с качественным медицинским обслуживанием, мы предоставляем своим пациентам стационарное пребывание с повышенным гостиничным комфортом. Новый облик отделение приобрело в январе 2007 года, претерпев реорганизацию из травматологической службы и проведя ремонт помещений. В настоящий момент мы располагаем операционными залами с новейшим оборудованием, а также 30 стационарными койками и палатами интенсивной терапии для наблюдения за пациентами после операционных вмешательств. Пациенты с добровольной медицинской страховкой получают проживание в клинике с повышенным комфортом и превосходный общий уход. Несмотря на то, что страховые компании в рамках ОМС оплачивают только среднюю стоимость медицинской помощи, в нашей клинике с повышенными стандартами пациенты получают услуги, уровень которых находится гораздо выше среднего. В год в нашей клинике оперируются более 1000 пациентов, и сохраняется тенденция к росту. В основном проводятся операции в следующих областях: первичное и ревизионное эндопротезирование тазобедренного, коленного и плечевого суставов с использованием и без использования компьютерной навигации (системы Zimmer, DePuy, Stryker, Implantcast), реконструктивно-пластические операции на сухожилиях, остеосинтез длинных трубчатых костей пластинами, интрамедуллярными стержнями и аппаратами внешней фиксации, костная аутопластика и биокомпозитная пластика дефектов костно-суставного аппарата, свободная и несвободная кожная пластика, хирургическое лечение остеомиелита, артроскопические ревизии, санации и реконструкции структур коленного, плечевого суставов, артроскопическое восстановление передней крестообразной связки, задней крестообразной связки, шов менисков, реконструкция медиальной бедренно-надколенниковой связки, лечение привычных вывихов надколенника, оперативное лечение болезни Кенига, мозаичная хондропластика, хондропластика с использованием коллагеновых матриц и клеточных технологий, артроскопическое лечение нестабильности плечевого сустава, реконструкция вращательной манжеты плечевого сустава, хирургическое лечение заболеваний позвоночника. Так же, благодаря наличию в нашем стационаре высокоспециализированных центров, мы имеем возможность привлекать специалистов других профилей для решения сложных междисциплинарных задач. Амбулаторные пациенты проходят контроль и наблюдение в ортопедической практике при клинике, где пациенты могут выбрать удобное им время для посещения. При этом мы постоянно наблюдаем за результатами оперативных вмешательств и послеоперационного ведения, и улучшаем их. Таким образом мы смогли за последние годы заметно сократить сроки реабилитации. Лечение спортсменов высоких достижений занимает у нас особое положение. Являясь медицинским партнёром Олимпийской сборной Российской Федерации, наша клиника предоставляет атлетам, в случае необходимости, 24-часовое медицинское обслуживание, включая лучшую диагностику, необходимое операционное вмешательство и обширную реабилитацию, которые помогают как можно скорее вернуться в активный спорт. Наши корпоративные партнёры получают широкий ассортимент медицинских услуг в областях терапии, реабилитации, профилактики и лечения заболеваний опорно-двигательного аппарата. Тесное междисциплинарное взаимодействие врачей различных специализаций, физиотерапевтов и ортопедических техников образует основу для оптимального, целенаправленного лечения пациента в стационарных и амбулаторных условиях. Врачи нашего отделения являются членами всех важных национальных и международных специализированных обществ, регулярно посещают конференции с докладами, публикуют статьи в профессиональной прессе. В штате отделения состоят пять оперирующих травматологов-ортопедов, двое из которых имеют ученые степени кандидатов медицинских наук, учёные звания доцентов и высшую квалификационную категорию, трое — первую квалификационную категорию. На базе травматологического отделения КБ № 122 действует Нейрохирургическая служба, одно из интенсивно развивающихся подразделений клиники, призванное решать проблемы диагностики и хирургического лечения заболеваний и травм головного и спинного мозга, позвоночника и периферической нервной системы. Дополнительно: Артроскопия коленного сустава Артроз плечевого сустава Информация для пациентов с патологией тазобедренного сустава: Артроскопия тазобедренного сустава Должность: |
|
Источник
Коленный сустав является одним из самых нагружаемых суставов в организме человека и относится к наиболее часто травмируемым в быту и при спортивных занятиях. Коленный сустав образован бедренной, большеберцовой костями и надколенником, суставные поверхности которых покрыты гиалиновым хрящом. К основным внутрисуставным структурам коленного сустава относятся два мениска, передняя и задняя крестообразные связки и жировое тело. Основными функциями менисков являются увеличение контактной поверхности между бедренной костью и плато большеберцовой кости и снижение компрессионного давления между суставными поверхностями. Передняя и задняя крестообразные связки выполняют роль датчиков положения большеберцовой кости относительно бедренной, обеспечивают работу так называемой «схемы тела».
Возможные причины для артроскопии коленного сустава.
· боль при движениях в коленном суставе
· невозможность полностью согнуть или полностью разогнуть ногу в коленном суставе
· опухоль коленного сустава
· ощущение нестабильности в коленном суставе, невозможность нагрузить ногу весом тела
· затруднения при ходьбе по наклонным плоскостям, по лестнице
Если Ваша боль не уходит после проведения консервативной терапии (такой как покой, приём медикаментов, физиотерапия) и Вы не можете вернуться к своей повседневной активности, необходимо задуматься об операции.
Диагностика и подготовка к операции
Для записи на оперативное лечение Вам необходимо получить консультацию врача на нашем отделении (контактный телефон 8 812 559 97 83).
Вас ожидает осмотр и обследование, высококачественная рентгенография, регистрация ЭКГ, исследование показателей крови. Если у Вас есть готовые результаты обследования (рентген, МРТ и прочее), принесите их с собой на консультацию. После обследования Вы получите окончательные ответы на Ваши вопросы о плане операции и послеоперационном лечении.
Операция и период госпитализации.
Обычно пациенты поступают в отделение в день операции. Если Вам необходимо проделать длинный путь до больницы, возможна госпитализация вечером предыдущего дня. Иногда возможно проведение операции амбулаторно.
Дружественный персонал отделения поможет Вам обустроиться в одно- или двухместной палате. В течение дня будет произведена операция, а обед будет доставлен Вам в постель.
Послеоперационное наблюдение в больнице длится от одного до четырех дней. Покинуть клинику Вы можете самостоятельно или в сопровождении. Персонал отделения поможет Вам, при Вашем желании, заказать транспорт.
Операция выполняется под общей анестезией артроскопически. Это значит, что через один разрез кожи длиной около 1см в полость сустава будет введена видеокамера с источником света.
Затем производится осмотр всех важных структур и оценка их состояния. К этим структурам относятся хрящ суставных поверхностей, внутрисуставные связки, мениски. Важные находки могут быть зафиксированы в виде цифровой фотографии или видео HD-качества.
Иллюстрация: эндоскопия коленного сустава
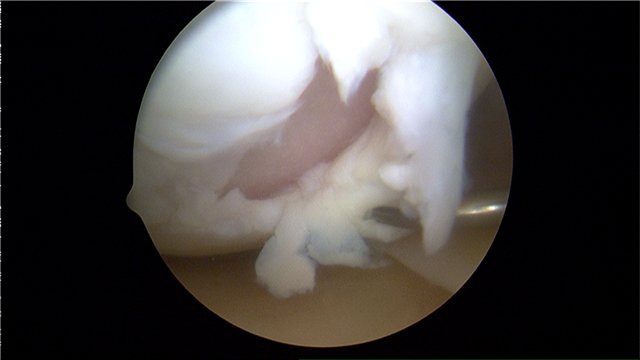
Поврежденные структуры восстанавливаются с использованием наиболее современных методик. К повреждениям, которые можно восстановить артроскопически, относятся: повреждения менисков, жирового тела, небольшие по размеру повреждения хряща, повреждения крестообразных связок, хроническая нестабильность надколенника.
Иллюстрация: повреждение мениска
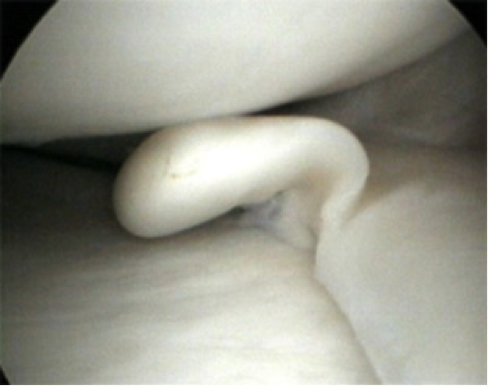
Иллюстрация: повреждение хряща

Фаза пробуждения после операции проводится в специальном отделении интенсивного ухода, где под наблюдением за всеми жизненно важными параметрами пациенты готовятся к переводу в отделение.
Послеоперационное лечение.
Если Вы не нуждаетесь в особом послеоперационном ведении, на следующий день после операции Вас познакомят с планом физиотерапии и начнут проводить процедуры. Это значит, что каждый пациент с определённой картиной заболевания получает свою программу послеоперационного лечения, в которой содержится точная информация о необходимых мероприятиях на определённых сроках реабилитации. Безусловно, врач, который будет вести Вас на амбулаторном этапе, получит всю необходимую информацию для наилучшего послеоперационного ведения. Так достигается успех Вашего послеоперационного лечения вне стен клиники.
Прочее.
Если у Вас есть иные проблемы с Вашим опорно-двигательным аппаратом, для получения информации посетите наш сайт: www.med122.com
Специальные консультационные часы:
Консультации и персональные беседы необходимо согласовывать по телефону: +7(812)559-97-83
Источник
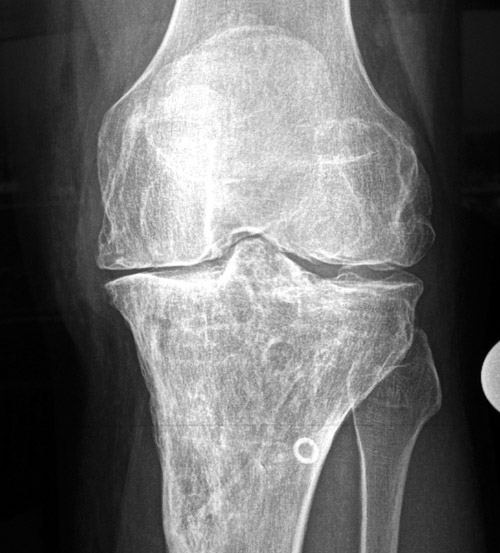
Картина болезни гонартроз
Артроз коленного сустава (гонартроз) представляет собой заболевание, связанное с износом суставных поверхностей, поражающее, в первую очередь, активных людей без прямой зависимости от пола и возраста.
Симптомы.
Боль.
Артроз приводит к появлению боли в области коленного сустава, боль может распространяться на бедро и голень. Очень типична боль при нагрузке, боль при начале движения – так называемая «стартовая боль».
Ограничение подвижности.
Сустав болит при нагрузке и его подвижность при этом значительно ограничивается. Вследствие этого постепенно развивается атрофия мышц, окружающих сустав.
При врожденной дисплазии, или после перенесенной инфекции или травмы сустава, гонартроз может развиться и у молодого человека.
Диагностика и подготовка к операции.
Перед операцией необходимо пройти обязательное обследование. В него
входит ЭКГ, флюорография, анализы крови и мочи, ренгенография нижних конечностей с захватом тазобедренных, коленных и голеностопных суставов. Эти обследования можно выполнить амбулаторно, чтобы сократить время пребывания в стационаре. Перед операцией, на основании данных обследования врач-анестезиолог предложит наиболее подходящий вариант проведения анестезии.
Операция.
Если консервативное лечение оказалось безуспешным, единственным вариантом решения проблемы является замена коленного сустава на искусственный. Для этого производится регионарная анестезия, либо общий наркоз, производится доступ к коленному суставу, удаляются износившиеся суставные поверхности, затем бедренная и большеберцовая кости специальными инструментами подготавливаются к установке компонентов эндопротеза. Далее происходит непосредственно имплантация. Тестируется амплитуда движений, стабильность эндопротеза и натяжение околосуставных связок. Устанавливается дренаж и ушивается операционная рана.
В процессе предоперационного планирования выбирается профиль и тип фиксации эндопротеза. Это происходит после тщательного анализа всех рисков и пользы, возраста и состояния кости пациента. Крепление эндопротеза осуществляется на подготовленную и очищенную кость посредством специального ортопедического клея (цемента). Существует несколько основных вариантов эндопротезов.
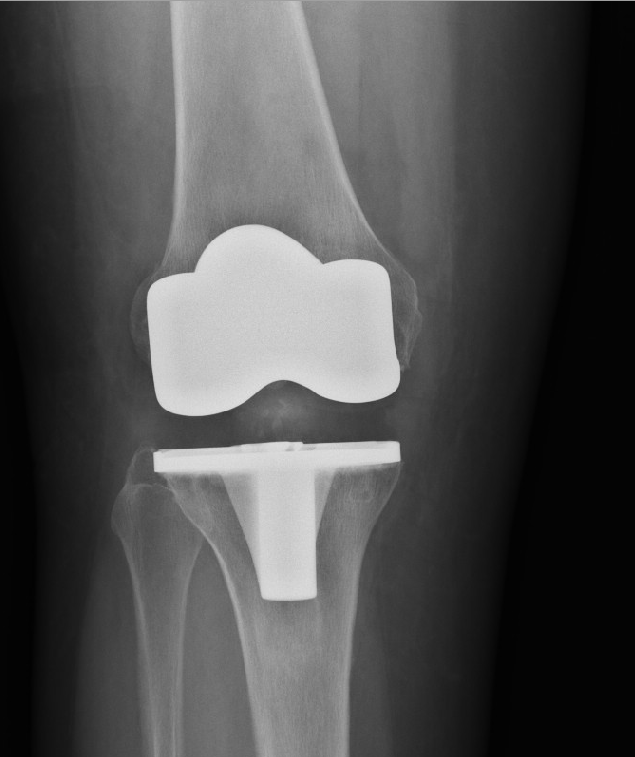
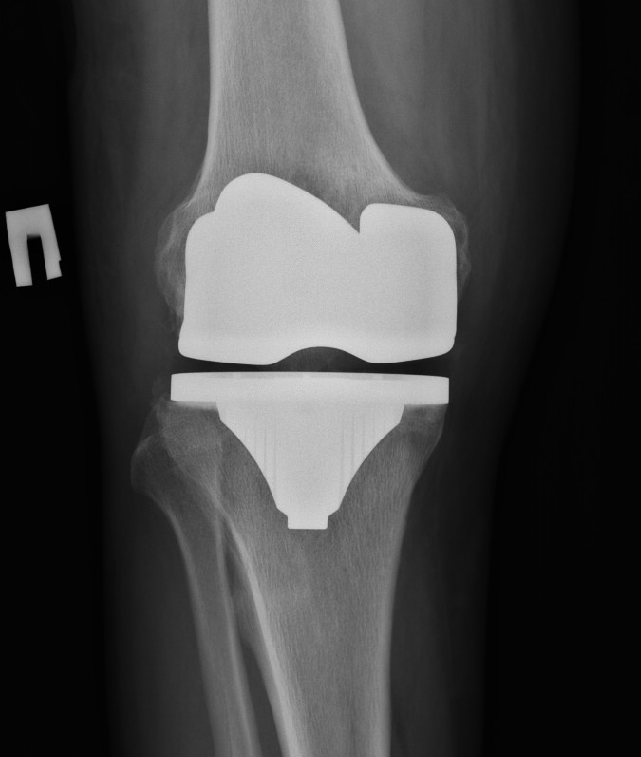
Тотальный эндопротез коленного сустава с сохранением задней крестообразной связки.
Если во время обработки большеберцовой кости представляется возможным сохранить место крепления задней крестообразной связки, предпочтительно использование эндопротеза, предполагающего её сохранение. В настоящий момент это стандартное решение для суставов без выраженной костной деформации.
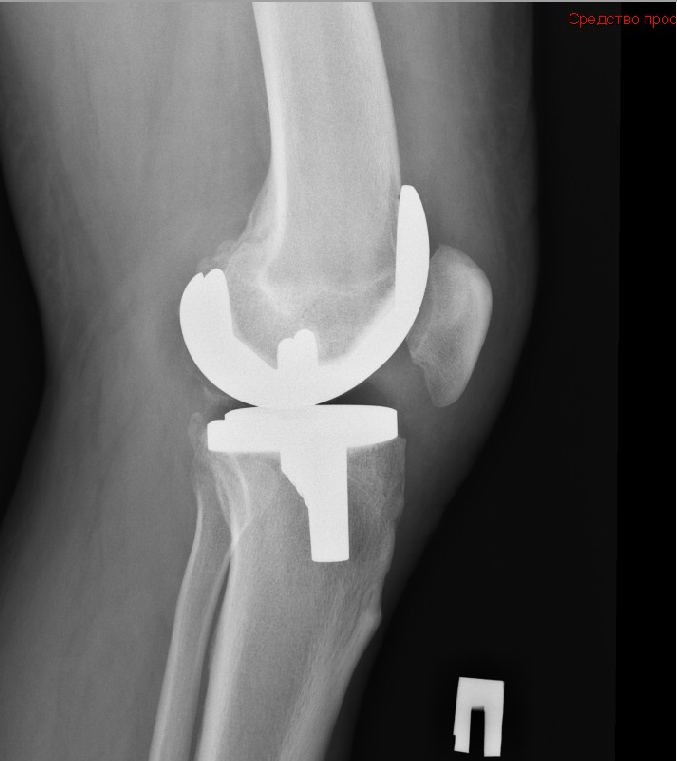
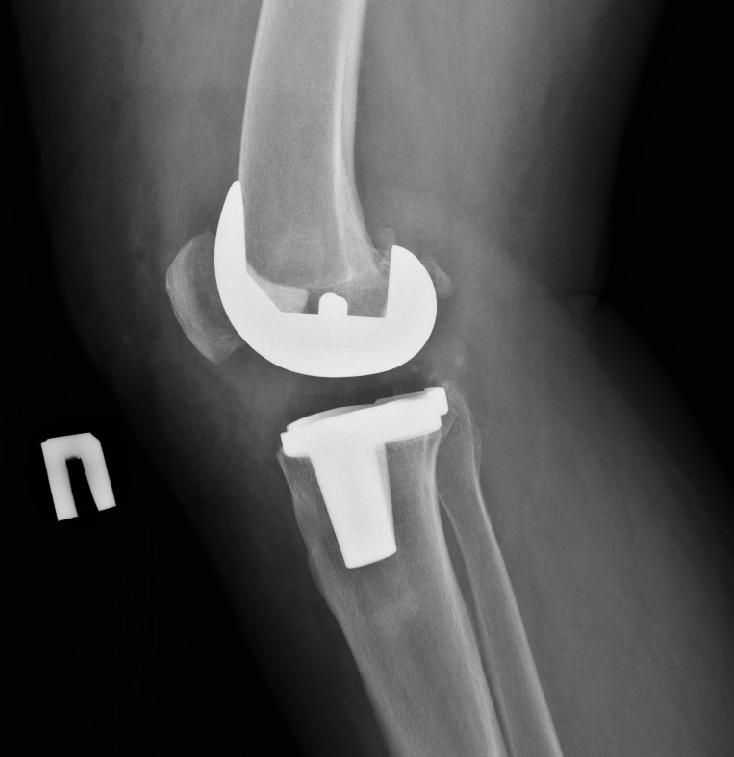
Тотальный эндопротез коленного сустава с замещением задней крестообразной связки.
В случае тяжелого артрозного поражения коленного сустава сохранение задней крестообразной связки невозможно. В таком случае необходимо использовать заднестабилизированный эндопротез коленного сустава. Необходимо отметить, что отдаленные результаты эксплуатации эндопротезов без задней стабилизации и заднестабилизированных не различаются.
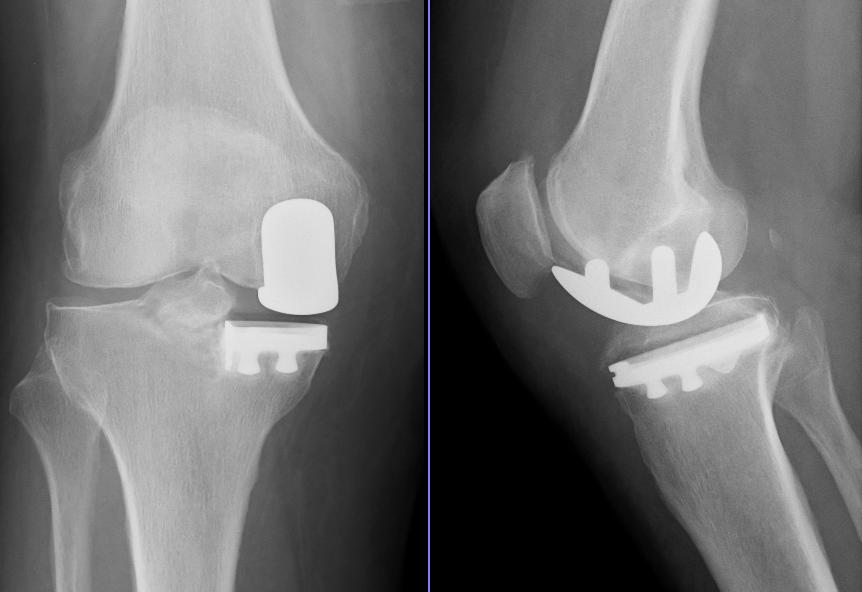
Минимальноинвазивное эндопротезирование коленного сустава, одномыщелковые эндопротезы.
В последние годы методика проведения операций эндопротезирования коленных суставов претерпела значительные изменения. Если возможно, мы используем специальный инструмент для доступа к коленному суставу через очень небольшой разрез кожи, с минимальным повреждением околосуставных мягких тканей. Пациент выигрывает в более быстрой реабилитации и косметическом результате (меньший разрез кожи).
Комбинация этой малоинвазивной техники с установкой, когда это возможно, одномыщелкового эндопротеза зачастую позволяет сохранить естественную биомеханику коленного сустава. Это особенно важно у молодых пациентов. Вы получите исчерпывающие сведения об этой возможности во время Вашей персональной беседы с Вашим хирургом.
Послеоперационное ведение.
Целью послеоперационной реабилитации является максимально быстрое восстановление функции сустава, опороспособности конечности и возможностей пациента к самообслуживанию. Реабилитационное лечение обычно проводится курсами в условиях стационара или амбулатории по показаниям.
Возможность амбулаторной реабилитации в условиях КБ №122 необходимо уточнять по телефону 8 812 363 11 22.
Перспективы.
Обширный опыт эндопротезирования коленных суставов обеспечивает хорошие перспективы восстановления функции. Как правило, после завершения реабилитационных программ пациенты могут ходить без боли, выполнять ежедневную работу и вести активный образ жизни согласно своему возрасту без ограничений. По современным представлениям необходим ежегодный рентген-контроль состояния эндопротеза для своевременного выявления признаков развития износа или нестабильности компонентов. Если с течением времени Ваш искусственный сустав износится, мы рекомендуем выполнить процедуру замены износившегося компонента.
Прочее.
Если у Вас есть иные проблемы с Вашим опорно-двигательным аппаратом, для получения информации посетите наш сайт: www.med122.com
Специальные консультационные часы:
Консультации и персональные беседы необходимо согласовывать по телефону: +7(812) 559-97-83
Короткий план лечения
Планирование. Вы можете спланировать дату Вашей операции через компетентного врача, либо во время Вашей консультации у нас. Вы назначаете дату операции и предоперационного обследования.
В день поступления Вы совершаете последние приготовления к операции. В этот день Вы познакомитесь с Вашим лечащим врачом и сможете задать ему все интересующие Вас вопросы о дальнейшем лечении.
В день операции с момента пробуждения до начала операции нельзя принимать пищу, медикаменты и напитки, так как это может привести к тяжелым осложнениям при проведении анестезии. Сразу после операции вы вернетесь в свою палату или отделение интенсивной терапии в зависимости от вашего самочувствия после наркоза. Рекомендуется совершать движения в голеностопных суставах для дополнительной профилактики венозного застоя в голенях и тромботических осложнений.
В первый послеоперационной день Вас доставят в Вашу палату. При хорошем самочувствии под контролем персонала отделения Вы сможете сделать первые шаги.
Во второй послеоперационной день обычно удаляется дренаж. Вы будете уже более мобильны и самостоятельны. Ваш лечащий врач спланирует вместе с Вами Ваш последующий план реабилитации — стационарный или амбулаторный. В этот день будет выполнена контрольная рентгенография.
На седьмой день после операции Вы будете выписаны домой или в реабилитационный центр. Снятие швов с послеоперационной раны выполняется амбулаторно в условиях отделения, поликлиники или в реабилитационном центре. Все вопросы, возникающие в процессе восстановления после операции, вы сможете задать своему лечащему врачу.
Травматологическое отделение
Источник
Обращение главного врача
Загрузка плеера
Кратко о больнице
Клиническая больница № 122 им.Л.Г.Соколова ФМБА России — уникальное медицинское учреждение Санкт-Петербурга, включающее стационар, поликлинику и более 20 медицинских центров (старое название — ЦМСЧ № 122).
С 1983 года оказывает высококвалифицированную медицинскую помощь по множеству направлений — сохраняя традиции старой школы отечественной медицины, развивает новейшие медицинские технологии. Возглавляет клинику главный оториноларинголог ФМБА д.м.н., профессор Яков Александрович Накатис.
Клиника оснащена по последнему слову медицинской техники, некоторые виды диагностического и лечебного оборудования, имеющегося в Санкт–Петербурге, представлены только у нас.
На базе Клинической больницы им. Л.Г.Соколова ФМБА России работают около тридцати докторов наук и более ста кандидатов, более трехсот специалистов высшей и первой категории, высококвалифицированный средний медицинский персонал.
В нашей клинике Вы и члены Вашей семьи сможете пройти любые диагностические исследования, совершить полное обследование организма в короткие сроки, получить консультации лучших специалистов, при необходимости направление на госпитализацию и стационарное лечение самого высокого уровня.

Входы в КБ № 122 для маломобильных групп населения:
- в стационар — через приемное отделение
- в поликлинику — через центральный вход в поликлинику
- на МРТ и физиотерапевтическое отделение — через вход в отделение МРТ
Схема расположения входов 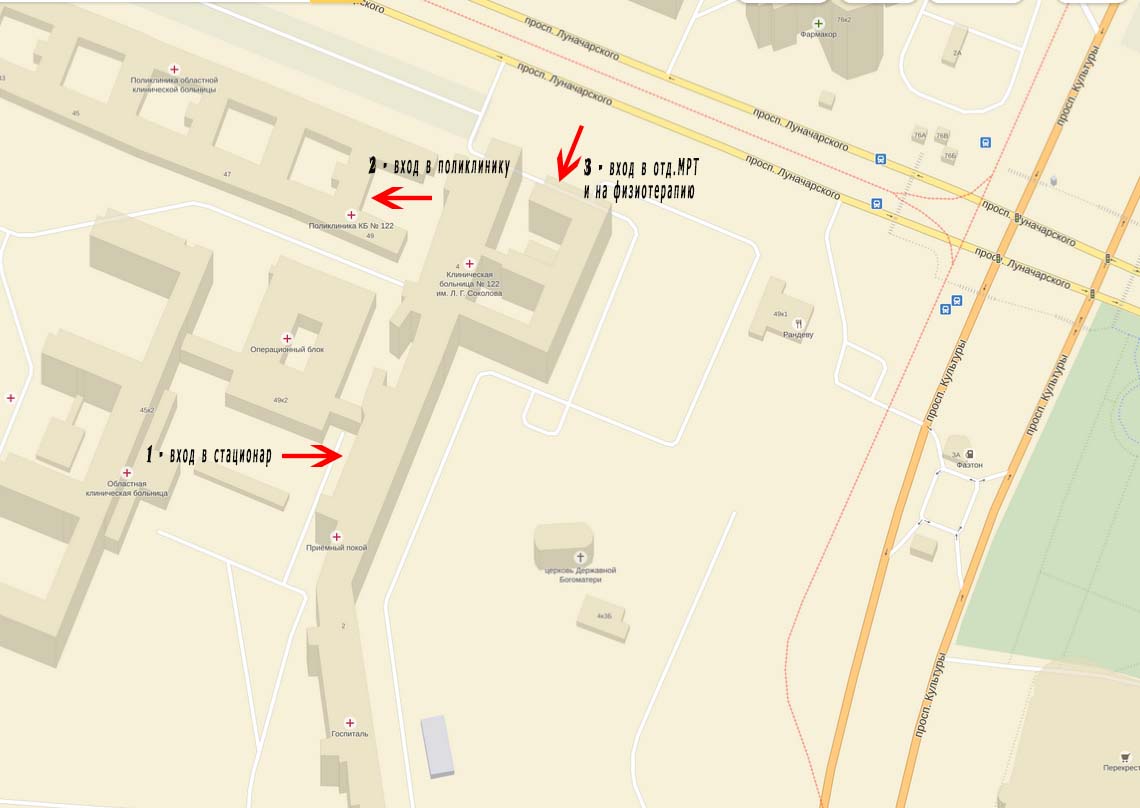
3D-экскурсия по больнице →
Последние новости
Все новости →
Последние статьи
Малотравматичное лечение злокачественных опухолей
Несмотря на широкое внедрение методов ранней диагностики у больных со злокачественными опухолями заболевание часто выявляется в запущенной стадии, когда радикальное хирургическое вмешательство невозможно. При этом существующие методы лечения, включающие лучевую, химио- и гормонотерапию, не дают обнадеживающих результатов
По мнению отечественных и зарубежных авторов именно методы малоинвазивной терапии позволят качественно улучшить результаты лечения онкологических больных. В связи с этим весьма перспективным направлением в клинической онкологии является ренгтенохирургия.
Особенности реабилитации позднооглохших пациентов после кохлеарной имплантации
Позднооглохшие пациенты являются высокоперспективными кандидатами для проведения кохлеарной имплантации (КИ).
Чаще всего позднооглохшие пациенты через 2 — 3 недели после подключения речевого процессора достаточно успешно проходят реабилитацию и начинают понимать обращённую речь. Как правило, у этих пациентов на момент потери слуха, уже сформирована связная речь и языковая система родного языка. Однако, некоторые из позднооглохших пациентов все-таки требуют более длительной слухоречевой реабилитации. К этой группе относятся пациенты, которые перенесли нейроинфекции (менингит, менингоэнцефалит, др.). Это обусловлено тем, что при этих заболеваниях повреждаются не только рецепторы улитки, но и слуховой нерв и центральные отделы слухового анализатора.
Все статьи →
Источник