Коксартроз коленного сустава клиника
Коксартроз коленного сустава — это деструктивно-дистрофическое заболевание, поражающее суставной хрящ и околосуставные образования коленного сустава, сопровождающиеся сильными болями. Характеризуется затяжным течением со склонностью к обострениям и прогрессированию.

к содержанию ↑
Причины коксартроза коленного сустава
Причины развития коксартроза коленного сустава бывают разные, однако, их систематизировали по группам:
– Длительные физические нагрузки, вызывающие микротравматизацию и истончение сустава.
- Нарушение местного обмена веществ (подагра, гемохроматоз, хондрокальциноз, ахроноз)
- Остеопороз и костная миелия.
- Инфекционное поражение сустава
- Дисплазия.
- Наследственные факторы, связанные со слабостью хряща к нагрузкам.
Основной механизм, запускающий развитие коксартроза—снижение протеогликанов в суставном хряще.
к содержанию ↑
Симптомы коксартроза коленного сустава.
Первые и основные жалобы пациента на боль и скованность колена, особенно по утрам. Щелчки и хруст при движении, а также повышение температуры над суставом.
Отмечается припухлость, венозный рисунок и наличие суставной жидкости.
Как и каждое заболевание, коксартроз имеет степени.
1 степень коксартроза характеризуется периодическими болевыми ощущениями в области колен . Боли в коленях носят ноющий характер при физических нагрузках, затем боль переходит в постоянную форму. Стойкая боль уменьшается лишь с наступлением часов отдыха.
В самом суставе начинается разрыхление суставного хряща. Хрящевая поверхность перестает быть гладкой, а наоборот на ней начинают появляться микроворсинчатые разволокнения.
2 степень коксартроза характеризуется интенсификацией болевого синдрома особенно после физической работы. Появляется хромота, а боли начинают разливаются вплоть до паховой области. При отведении ноги появляется резкая боль, поэтому пациент начинает осознанно ограничивать движения ноги.
В самом суставе полным ходом идет разволокнение хрящевой ткани, образуются трещины и эрозивные изменения. Глубина изъязвлений еще не достигает половины.
3 степень коксартроза —боли носят стойкий, постоянный характер. Пациенту не приходится ждать ослабления боли даже в ночное время. Простая ходьба превращается в пытку, и человеку требуется вспомогательные предметы, например, трость. Мышцы конечности атрофируются и движения становятся очень ограниченными.
В суставе уже произошло разволокнение хряща, достигло самой субхондральной кости. На поверхности хряща образовались лоскуты, эрозии.
к содержанию ↑
Диагностика коксартроза колена
Выявить коксартроз поможет рентгенография и МРТ колена. Как проходит МРТ можно почитать тут
Коксартроз коленного сустава лечение.
Лечение дистрофических изменений необходимо проводить поэтапно, комплексно. Арсенал приемов лечения коксартроза богат и включает в себя медикаментозное и немедикаментозное лечение.
Консервативное лечение будет эффективно лишь в том случае пока разволокнение хряща не достигает субходрондральной кости, т. е. 1 и 2 стадии.
В этот период следует строго следовать охранительному режиму:
- Разгрузить сустав.
- Выполнять лечебные упражнения.
- Принимать лекарственные противовоспалительные препараты.
- Избегать переохлаждения или нагрева тканей сустава.
- Посещать физиопроцедуры.
- Грязелечение
- Водолечение.
Параллельно с разгрузочными днями показано манжетное вытяжение за голень с целью нормализации тонуса мышц конечности. Манжетное вытяжение начинают с небольшого веса- 0,5 кг в течение 10 минут постепенно увеличивая вес до 4 кг в течение 5-6 часов. Время вытяжения зависит от самочувствия пациента.
Препараты назначаются при наступлении болевых приступов. Для купирования боли применяют антигистаминные (противоаллергические) препараты и анальгетики. Доза, препарат и способ назначения таблеток, уколов зависит от степени болевого синдрома и отечности. Как правило назначают ксантинола никотинат 0,3 таблетке три раза в день в течение 60 дней.
- Папаверин и дротаверин (спазмолитики) в течение 2 недель.
- Внутривенно-капельно пентоксифиллин 5,0 в течение одной недели.
- Внутримышечно витамин Е, этот витамин уменьшает деструкцию хряща, уменьшает перекисное окисление жиров и выделение радикалов.
В плане лечение деформирующих артрозов важное место занимает противовоспалительная нестероидная терапия.
- Диклофенак
- Пироксикам
- Фенилбутазон
- Лорноксикам
- Индометацин

Применение нестероидных анальгетических препаратов требуется для купирования сильных болей, вызванных синовитом. В зависимости от выраженности болевого синдрома НПВП могут назначить применять в течение всего месяца.
После того как пройдет реактивное воспаление лечение направляют на уменьшение деструкции хряща. С этой целью назначают хондропротекторы, их синтезируют из хрящевой ткани животных. Если заболевание находится на 1 или 2 стадии, есть шанс активизировать репаративные процессы. Применение хондропротекторов допускается как в таблетированной форме, так и в форме инъекций. Хондроитина сульфат дозировкой 2 мг на 2 мл натрия хлорида вводят внутримышечно в течение 10-14 дней, в зависимости от состояния пациента.
Помимо уколов в мышцу, данный препарат успешно вводят в суставную полость в количестве 3–4 инъекций. Кроме хондроитина сульфата свою эффективность доказали остенил и синвиск.
![]() Еще один немаловажный пункт в лечении коксартроза занимает кислородная терапия. Гипербарическая оксигенизация проходит в 4 сеанса по 40-45 минут.
Еще один немаловажный пункт в лечении коксартроза занимает кислородная терапия. Гипербарическая оксигенизация проходит в 4 сеанса по 40-45 минут.
Кроме медикаментозных средств лечение сочетают с физиотерапевтическими процедурами, направленными на увеличение физиологических возможностей человека. Процедуры эффективно снимают отечность и боли, а также способствуют развитию компенсаторных возможностей.
Физиотерапевтические процедуры при лечении коксартроза коленного сустава включают в себя:
- Гальванизация
- Лекарственный электрофорез
- Электростимуляция
- Синусоидальные токи
- Электроаэрозоль ингаляция.
- Ультразвуковые колебания
- Ионофорез
Комплексное лечение коксартроза включает в себя и лазеротерапию. Воздействие лазера направлено на разогрев тканей, улучшение обменных процессов.
- Массаж и лечебная физкультура.
- Бассейн
- Санаторно-курортное лечение.
к содержанию ↑
Хирургическое лечение коксартроза коленного сустава.

Суть операции заключается в замене пораженного участка искусственной частью так называемым имплантом. В роли трансплантанта применяют аллоткань. Трансплантанты позволяют проводить мозаичные операции, восстанавливая лишь определенную, требуемую часть хряща. Минус такого способа выражается в том что требуется дополнительно травмировать сустав за счет формирования донорского ложа. Коксартроз также лечат проведением остеотомию бедра и берцовой кости, артролиз, эндопротезирование, артропластику.
Профилактические меры могут спасти человека от заболеваний, но случается так что о профилактике уже поздно рассуждать. В этом случае уже приходиться искать опытного врача. От умений ортопеда-травматолога зависит или вы будете снова наслаждаться активной жизнью, или приобретете еще больше проблем со здоровьем, особенно если речь идет о операции. В таких ситуация идти “ва-банк” точно не стоит.
Редакция сайта подобрала каталог самых лучших практикующих ортопедов-травмотологов , хирургов и ревматологов. Вам больше не надо искать врачей по другим сайтам, теряя время на поиск отзывов и стажа работы. Подберите врача прямо сейчас и шагните на встречу к выздоровлению. Используя каталог проверенных врачей вы обезопасите себя от некачественного лечения и не попадете в руки горе-врачей.
Источник
Коксартроз – одна из разновидностей артроза, поражающая крупные суставы нижних конечностей: тазобедренный и коленный. Коксартроз коленного сустава является патологией, возникающей, в отличие от артрита, не в результате воспалительного процесса, а как следствие нарушений метаболизма костно-хрящевой ткани. Данное заболевание принадлежит к числу наиболее распространенных суставных болезней. Коксартрозом колена страдают около 10-15% населения в 40-50-летнем возрасте, но среди пожилого контингента (от 60 лет и выше) процент увеличивается до 75-80. Поэтому специалисты предлагают разные методы лечения коксартроза коленного сустава.
Что такое коксартроз колена
Дегенеративно-деструктивные изменения хрящевой оболочки и костной головки коленного сустава, развивающиеся при коксартрозе колена, становятся следствием нарушения кровоснабжения в околосуставной области. В результате нехватки питательных веществ, поставляемых кровью, изменяется состав синовиальной жидкости – своеобразной смазки, облегчающей скольжение и уменьшающей трение в суставном сочленении. Она становится слишком густой и вязкой, и уже не может обеспечить нормальную динамику колена.
Коксартроз колена — внешние проявления
Происходит постепенное высыхание хряща, он теряет свою эластичность и гладкость, на его поверхности появляются трещины и сколы. Человек начинает испытывать боль при движении ногой и нагрузке на нее. Процесс развивается очень медленно, занимая несколько лет. Без терапевтического вмешательства хрящевая оболочка сустава может полностью разрушиться, обнажив головку кости.
У пожилых людей коксартроз колена вызывается естественным возрастным снижением уровня метаболизма и физическим износом костно-связочного аппарата. Такой коксартроз называют первичным (идиопатическим). Вторичный коксартроз является следствием патологических процессов, развитие которых спровоцировано причинами внешнего и внутреннего характера:
- Травмирование коленного сустава – ушибы, переломы, растяжения и разрывы тканей в области мышечно-связочного аппарата колена;
- Хронические патологии, вызывающие воспалительные процессы в коленном сочленении – артрит, остеомиелит;
- Сбои в метаболических (обменных) процессах;
- Гормональные нарушения;
- Наследственная предрасположенность;
- Болезни аутоиммунной и эндокринной природы – ревматоидные патологии, сахарный диабет, дисфункции щитовидной железы;
- Врожденные и приобретенные деформации костно-суставного аппарата;
- Нарушение нормального кровообращения в области коленного сустава и околосуставных тканей;
- Физический труд и занятия спортом, связанные с перенапряжением коленей;
- Тяжелые травмы, следствием которых становится укорочение одной из нижних конечностей и неравномерное перераспределение нагрузки – увеличение ее на суставы одной ноги и уменьшение давления на другую конечность;
- Вес, намного превышающий норму.
Заболевание может поразить как один, так и оба коленных сустава. При отсутствии необходимого лечения коксартроз за несколько лет способен привести к анкилозу – суставной деформации, вызывающей полную потерю сочленением динамических способностей, которая становится одной из наиболее частых причин инвалидности у людей с подобным диагнозом.
Внимание!
Людям, входящим в группу риска, необходимо контролировать состояние своих суставов: не реже одного раза в год обращаться к артрологу и проходить профилактический осмотр.
Причины развития патологии суставов у человека
Стадии и симптомы коксартроза коленого сустава
Коксартроз разрушает коленный сустав постепенно. В своем развитии болезнь проходит три стадии или степени: первую (начальную), вторую (среднюю) и третью (выраженную). Каждая из них имеет свою симптоматическую картину:
- В начальной стадии заболевания симптоматика отсутствует. Незначительный болевой синдром может возникнуть после длительной ходьбы, при подъеме по лестнице, долгом сидении на корточках, физической работе, связанной с нагрузкой на коленный сустав. Нескольких минут отдыха достаточно, чтобы болевые ощущения прошли сами собой без применения лекарственных препаратов;
- Для коксартроза коленного сустава 2 степени характерны хруст в сочленении и появление затруднений при движении коленом. После длительной неподвижности оно сгибается и разгибается с характерным щелчком, сопровождаемым болью. При продолжении движений боль прекращается. Причиной является детрит – пленка, образующаяся в синовиальной оболочке из частиц разрушающейся хрящевой ткани. Если такая частица попадает между взаимоприлегающими суставными поверхностями, происходит ее ущемление и возникает блокада – человек не в состоянии пошевелить ногой из-за острой боли. При обострении может возникнуть отек, покраснение кожной поверхности и повышение местной температуры в области сустава;
- При третьей степени коксартроза колена ноющая боль принимает постоянный характер. Она сохраняется и в покое, становясь лишь менее интенсивной. Очертания сустава меняются, характерные выступы сглаживаются, он деформируется и увеличивается в размере. Ось конечности искривляется, выгибаясь внутрь (в форме буквы Х) или наружу (в форме буквы О). Эти изменения хорошо видны на фото коксартроза колена в третьей степени. У человека возникает хромота, он не может ходить без опоры на трость. В этой ситуации врач может порекомендовать пройти медико-социальную экспертизу с целью определения группы инвалидности.
Интересно!
От первой до второй стадии коленного коксартроза может пройти 10-15 лет. Но промежуток между второй и третьей стадиями заболевания короче – не более пяти лет. Это можно объяснить тем, что именно на второй стадии начинается процесс разрушения хряща, без защиты которого головка сустава очень быстро деформируется, теряя свои функциональные качества.
Симптоматика на разных стадиях патологии
Диагностика и методы лечения коленного коксартроза
Среди способов диагностики, применяемых для определения стадий развития коксартроза колена, ведущее место занимает рентгеноскопия. Выделяются следующие рентгенологические стадии коксартроза коленного сустава:
- Начальная – определяющаяся по слабо выраженному сужению межсуставной щели, заметному лишь при сравнении со здоровым коленом;
- Стадия выраженных изменений – межсуставная щель становится меньше нормы в два и более раза;
- Стадия резко выраженных изменений – на снимке наблюдается практически полное отсутствие межсуставной щели и прямое соприкосновение между суставными поверхностями. Хрящевая оболочка полностью разрушена, костные площадки деформированы патологическими наростами – остеофитами. Рентгенограмма демонстрирует начало анкилоза – сращивания суставного сочленения в единое целое.
Симптомы и лечение коксартроза коленного сустава напрямую связаны между собой. Второе определяется первым, так как для каждой стадии развития заболевания существуют свои терапевтические методики.
Чем лечить коксартроз коленного сустава, зависит от степени прогрессирования патологии. В начальной и средней стадии развития болезни преимущественное значение придается консервативной терапии. Сюда входят:
- Медикаментозное лечение;
- Физиотерапевтические процедуры;
- Массаж и лечебная физкультура.
Консервативная терапия для устранения заболевания
При первой степени коксартроза колена основная роль отводится хондропртекторам – препаратам, активные вещества которых (хондроитин и глюкозамин) улучшают восстановление хрящевой ткани, поворачивая вспять ее разрушение. К этим препаратам относятся Терафлекс, Артра, Дона – пероральные средства, рассчитанные на длительный курс приема – от трех до шести месяцев, что объясняется медленным ростом клеток хряща.
Переход во вторую стадию подразумевает начало использования нестероидных противовоспалительных средств (НПВС) – Диклофенака, Кетопрофена, Индометацина. Они выпускаются в виде мазей и растворов для внутримышечных инъекций. При необходимости проводятся внутрисуставные инъекции хондропротекторных и кортикостероидных препаратов.
Физиопроцедуры при коксартрозе колена включает аппликации из лечебной грязи, парафина и озокерита, электрофорез, ультрафиолетовое облучение, ударноволновую и магнитную терапию. Массаж и упражнения ЛФК восстанавливают динамические функции суставов и улучшают кровоснабжение околосуставных тканей.
При отсутствии положительной динамики и прогрессировании патологии до третьей стадии радикально изменить ситуацию поможет эндопротезирование – замена коленного сустава искусственным протезом. При благополучном исходе операции эндопротез коленного сустава способен полностью восстановить функции суставного сочленения. Срок службы подобных протезов составляет 20-25 лет.
Источник

Коксартроз — это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
Общие сведения
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Коксартроз
Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
- Дисплазий тазобедренного сустава.
- Врожденного вывиха бедра.
- Болезни Пертеса.
- Асептического некроза головки бедра.
- Инфекционных поражений и воспалительных процессов (например, артрита тазобедренного сустава).
- Перенесенных травм (травматических вывихов, переломов шейки бедра, переломов таза).
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).
- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
Тазобедренный сустав образован двумя костями: подвздошной и бедренной. Головка бедра сочленяется с вертлужной впадиной подвздошной кости, образуя своеобразный «шарнир». При движениях вертлужная впадина остается неподвижной, а головка бедренной кости двигается в различных направлениях, обеспечивая сгибание, разгибание, отведение, приведение и вращательные движения бедра.
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
При коксартрозе суставная жидкость становится более густой и вязкой. Поверхность гиалинового хряща высыхает, теряет гладкость, покрывается трещинами. Из-за возникшей шероховатости хрящи при движениях постоянно травмируются друг о друга, что вызывает их истончение и усугубляет патологические изменения в суставе. По мере прогрессирования коксартроза кости начинают деформироваться, «приспосабливаясь» к увеличившемуся давлению. Обмен веществ в области сустава ухудшается. На поздних стадиях коксартроза наблюдается выраженная атрофия мышц больной конечности.
Симптомы коксартроза
К числу основных симптомов заболевания относятся боли в области сустава, паховой области, бедра и коленного сустава. Также при коксартрозе наблюдается скованность движений и тугоподвижность сустава, нарушения походки, хромота, атрофия мышц бедра и укорочение конечности на стороне поражения. Характерным признаком коксартроза является ограничение отведения (например, больной испытывает затруднения при попытке сесть «верхом» на стул). Наличие тех или иных признаков и их выраженность зависит от стадии коксартроза. Первым и наиболее постоянным симптомом является боль.
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.

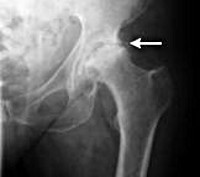
Рентгенография тазобедренных суставов. Двухсторонний коксартроз: сужение суставной щели, склероз суставных поверхностей.
Дифференциальная диагностика
В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника. Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения. Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
При упорном болевом синдроме пациентам, страдающим коксартрозом, могут назначаться внутрисуставные инъекции с использованием гормональных препаратов (гидрокортизона, триамцинолона, метипреда). Лечение стероидами необходимо проводить с осторожностью. Кроме того, при коксартрозе применяются местные средства – согревающие мази, которые не оказывают выраженного терапевтического эффекта, однако, в ряде случаев снимают спазм мышц и уменьшают боли за счет своего «отвлекающего» действия. Также при коксартрозе назначают физиотерапевтические процедуры (светолечение, ультразвуковую терапию, лазеролечение, УВЧ, индуктотермию, магнитотерапию), массаж, мануальную терапию и лечебную гимнастику.
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Источник
