Кальцинат в локтевом суставе
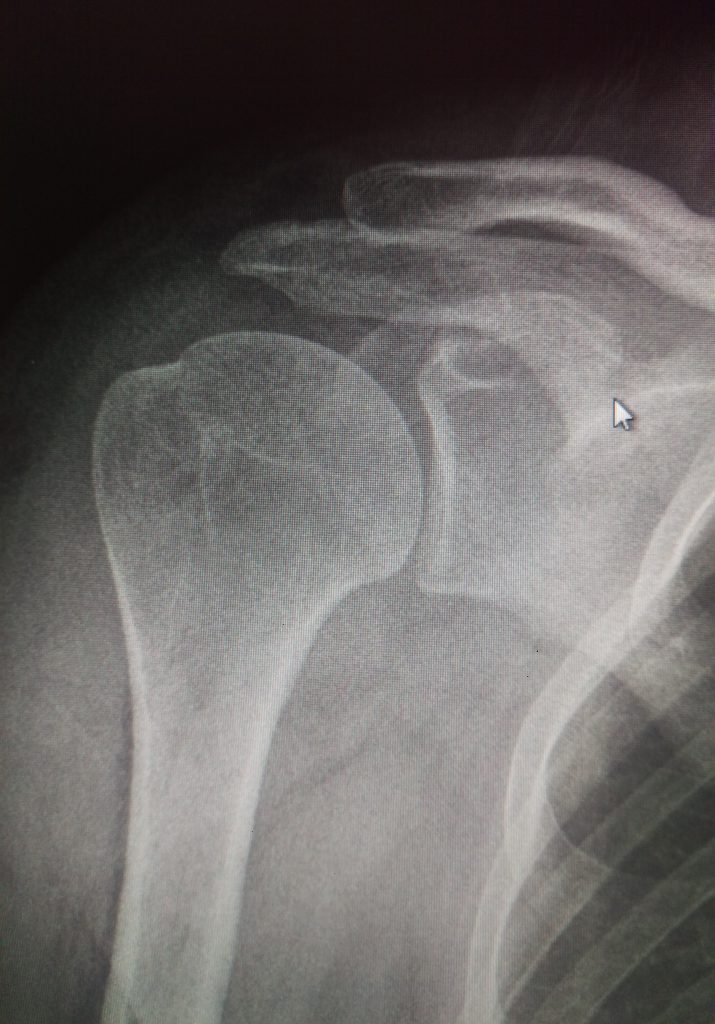
Кальцинирующий (кальцифицирующий) тендинит является распространённым заболеванием с неизвестной этиологией, характеризующимся мультифокальной аккумуляцией кристаллов кальция фосфата в сухожилиях вращательной манжеты.
Накопление кальция само по себе может вызывать хронический дискомфорт различной интенсивности, однако в процессе резорбции кальцинатов у многих пациентов развивается выраженный болевой синдром. Острая и хроническая боль приводят к ограничению движений и нарушению функции.
Частота бессимптомно протекающего, рентгенологически подтверждённого кальцинирующего тендинита колеблется от 2,7 до 20%. Установлено, что симптоматика неизбежно развивается у 35-45% пациентов. Накопление кальцинатов в сухожилии надостной мышцы отмечается в 51-90%.
Важно: не все кальцинаты вращательной манжеты являются результатом кальцинирующего тендинита, даже при наличии патологических проявлений. Дистрофическая кальцинация может наблюдаться по ходу разрывов при полном повреждении манжеты и приводить к отличным от кальцинирующего тендинита последствиям. Выраженная кальцинация наблюдается у пациентов с артропатией вращательной манжеты.
По статистике в 57-76% случаях кальцинирующий тендинит выявляется у женщин. Наиболее часто заболевание развивается в возрасте от 31 до 50 лет. Кальцификация не характерна для пациентов старше 70 лет, есть упоминания о развитии этого заболевания у трёхлетнего ребёнка. Чаще поражается правая сторона, а двусторонний процесс встречается у 24% пациентов.
Реактивная кальцификация, вызывающая кальцинирующий тендинит, имеет три стадии:
- Прекальцинирующая
- Кальцинирующая (формирования, покоя, резорбции)
- Посткальцинирующая
Жалобы пациента
Пациенты с кальцинирующим тендинитом предъявляют жалобы на боль и ограничение движений. Болевой синдром наиболее выражен в резорбтивную фазу. У некоторых пациентов определяются менее интенсивные симптомы в фазу формирования и посткальцинирующую стадию.
Причиной болей в резорбтивную фазу является возрастающее внутрисухожильное давление в результате клеточной экссудации и васкулярной пролиферации. Пациенты, несмотря на иррадиацию болей в область дельтовидной мышцы, обычно могут точно локализовать зону болезненности.
Пациенты часто жалуются на ночные боли и их усиление во время сна на плече. Пациенты ощущают препятствие в области плечевого сустава при движениях.
Клинический осмотр
При длительном течении заболевания у пациента определяется атрофия надостной и подостной мышц. Пациент испытывает выраженную болезненность в области пораженного сухожилия. Может иметь место ограничение движений и ощущение препятствия при их выполнении. В тяжёлых случаях, в острой фазе, пациент вообще отказывается двигать рукой и прижимает её к туловищу в положении внутренней ротации.
Часто выявляются симптомы импиджмента, хотя явления бурсита выражены минимально.
Визуализация
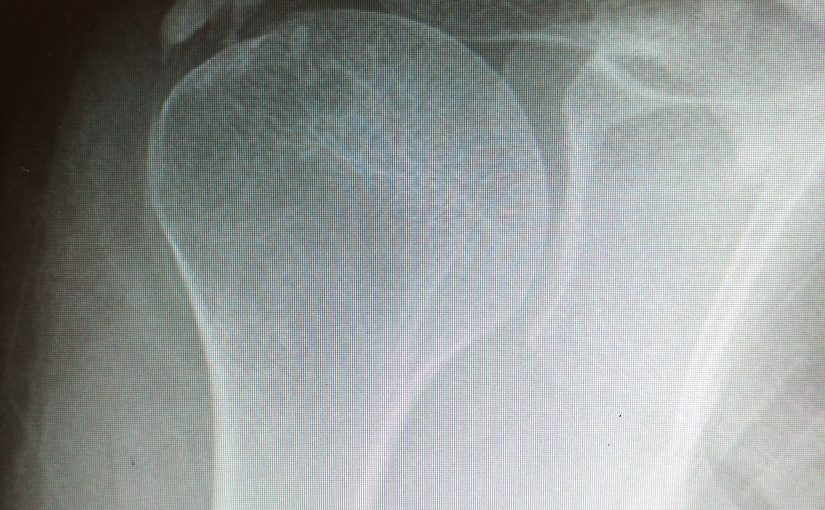
Стандартная рентгенография позволяет увидеть начало кальцификации в фазу формирования. В дополнение к рентгенограммам, полученным в переднезадней и аксиллярной проекциях, рекомендуется выполнять исследование с наружной и внутренней ротацией для идентификации и оценки кальцинатов. Оценить динамику заболевания помогает этапная рентгенография.

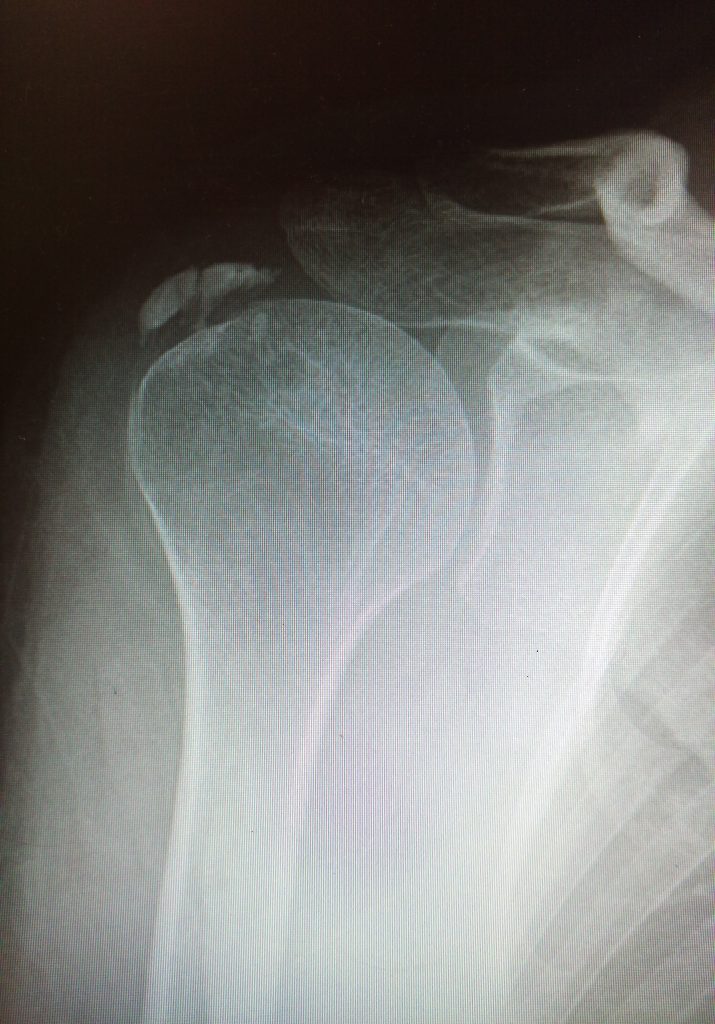
Для визуализации кальцинатов применяется ультрасонография и магнитно-резонансная томография. Показания к МРТ ограничены. В режиме Т1 кальцинаты представлены областями гипоинтенсивного сигнала, в то время как в режиме Т2 часто определяется перифокальная гиперинтенсивная зона. Эффективность ультрасонографии во многом зависит от квалификации выполняющего это исследование специалиста.
Классификация
Bosworth считал, что клиническая картина зависит от величины кальцинатов и подразделил их на три размера: маленькие – до 0,5 мм, средние – от 0,5 до 1,5 мм, большие – более 1,5 мм.
В зависимости от продолжительности клинических проявлений кальцинирующий тендинит расценивается как острый (до 2 недель), подострый (3-8 недель) и хронический (3 месяца и дольше). Хронические проявления характерны для стадии формирования, в то время как острые – для резорбтивной фазы.
Кальцинирующий тендинит подразделяют также на локальный и диффузный. Наибольшая тяжесть и продолжительность симптомов заболевания характерна для диффузной формы.
Harvie рекомендовал классифицировать кальцинирующий тендинит на идиопатический (тип 1) и вторичный (тип 2) в зависимости от наличия у пациента эндокринных нарушений. По его данным, пациентам с эндокринными расстройствами (тип 1) чаще требуется хирургическое лечение, по сравнению с теми, у кого таких расстройств не выявлено.
Gartner и Heyer разработали рентгенологическую классификацию:
- Тип 1 – наличие на рентгенограмме гомогенных кальцинатов с чёткими контурами.
- Тип 2 – наличие негомогенных структур с чёткими контурами или гомогенных без отчетливых очертаний.
- Тип 3 – наличие негомогенных структур без чётких границ.
Французская система классификации:
- Тип А – круглые, плотные и чётко ограниченные кальцинаты
- Тип В – дольчатые, рентгенологически плотные с чёткими границами кальцинаты
- Тип С – гетерогенные, частично рентгенопроницаемые с нечёткими границами кальцинаты
- Тип D – дистрофическая кальцинация в месте прикрепления сухожилия
Лечение кальцинирующего тендинита
Консервативное:
Пациенту рекомендуют двигательные упражнения во избежание утраты подвижности в плечевой суставе, маятниковые упражнения для укрепления мышц назначают индивидуально. Пациентам с хроническими проявлениями их рекомендуют с самого начала, в то время как при острых симптомах целесообразно отложить упражнения на неделю до улучшения состояния.
Для облегчения состояния пациенту рекомендуют располагать конечности в положении отведения. Некоторым пациентам помогают тепловые процедуры. Часто применяются НПВС. Клиническое и рентгенологическое обследования пациента следует проводить каждые 4 недели. Эффективность консервативного лечения может составлять от 6 до 99%
Хирургическое:
Рассматривать возможность хирургического вмешательства следует при прогрессировании симптомов, наличии постоянного болевого синдрома, приводящего к ограничению жизнедеятельности и при отсутствии эффекта от консервативного лечения. Прибегать к хирургическому лечению следует через 6-12 месяцев от начала консервативных мероприятий.
Операция может быть открытой, через большой доступ и артроскоической. Артроскопия плечевого сустава выполняется через небольшие проколы кожного покрова. Заключается в вымывании кальцинатов из сухожилий вращательной манжеты. Пример такой операции представлен в видео.
Реабилитация
Реабилитационные мероприятия в послеоперационном периоде проводятся под контролем физиотерапевта. Двигательные упражнения начинают через 24-48 часов после операции с маятниковых движений с переходом к третьему дню к активным сопровождаемым движениям.
Поддерживающая повязка применяется только в течение 1-3 дней для обеспечения комфорта.
Источник
Строение локтевого сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Итак, его анатомия не так уж и проста. Левый или правый локоть включает в себя несколько сочленений: плечелучевое, плечелоктевое, проксимальное лучелоктевое. Все вместе они создают сложный механизм.
Сгибание и разгибание локтевого сустава обеспечивают мышцы. Они крепятся к сочленению при помощи сухожилий. Для фиксации суставной сумки служат 4 связки. В состав этого «механизма» входят кровеносные сосуды, обеспечивающие приток и отток крови, а также лимфатические узлы. Также в локте присутствует сеть нервов, при помощи которых осуществляется его иннервация.
Боль в локтевом суставе правой руки
Боль в локтевом суставе правой руки часто свидетельствует о наличии множества проблем, поэтому для постановки диагноза необходимо пройти ряд исследований.
Этот сустав представляет сочленение локтя, плечевых и лучевых костей. Они защищены хрящевой тканью, что позволяет суставу плавно двигаться в различных направлениях.
Связка и сухожилие скрепляют мышцы, которые окружают кости локтя, поэтому он достаточно хорошо защищен.
Сустав находится практически в постоянном движении, поэтому нередко могут возникать болевые ощущения, вызванные травмами, либо другими факторами.
В данной статье мы рассмотрим, почему может возникать такая боль, а также расскажем о том, как именно лечить такое состояние.
Отличие боли в локтевом суставе левой и правой руки
Боли в локтевых суставах рук возникают чаще, чем боли в других суставах. Это объясняется тем, что руки более всего подвержены нагрузкам и механическим воздействиям.
ВНИМАНИЕ. Левая рука менее подвержена нагрузкам, поэтому болевые ощущения в локтевом суставе левой руки должны насторожить. Чаще всего она может сигнализировать о проблемах во внутренних органах. Например, боль, отдающая в левое плечо или локоть, может являться сигналом о приближающемся сердечном приступе или инфаркте миокарда.
Если человек – левша, то болевые ощущения в левом локтевом суставе могут возникнуть вследствие перенапряжения или ежедневной работы, связанной с профессиональной деятельностью.
Иногда причиной возникновения болевых ощущений может быть отсутствие активности, поэтому необходимо подвергать одинаковой нагрузке суставы обеих рук.
СПРАВКА. Боль в локтевом суставе правой руки может быть следствием поднятия тяжестей, неправильной нагрузки в спортивном зале. Но иногда она может сигнализировать о наличии проблем в желчном пузыре или печени.
Правая рука большинства людей более активна по сравнению с левой, она принимает участие почти во всех физических действиях. Причиной боли в правом локте может стать воспаление сустава или сухожилия, которое в свою очередь возникает из-за травмы или инфекции. Таким же болям могут быть подвержены спортсмены.
Что такое бурсит локтевого сустава
Воспалительный процесс, появляющийся в тканях синовиальной сумки (бурсе), окружающей локтевой отросток, называется бурситом. Чтобы понимать, как протекает воспаление, следует знать, что вокруг суставов имеются синовиальные сумки (bursa), заполненные жидкостью.
В нормальном состоянии они исполняют такую же роль, что и материалы для смазки в двигателе, не дают деталям соприкасаться.
Конкретно локоть окружают межкостная, подкожная локтевая и межкостная локтевая бурсы. Синовиальные сумки в нормальном состоянии не допускают во время движения трения суставов.
Иногда в полости сразу нескольких или одной бурсы происходит воспаление, при этом увеличивается жидкость в локтевом суставе, ее состав меняется, рука может отечь и начать болеть.
Подобное состояние и именуется бурситом. Распространенным является заболевание коленного, локтевого и плечевого сустава.
Причины боли в локте:
Быстрая навигация по статье:
Причина №1: Артрит (воспаление) локтевого сустава
№2: Артроз сустава№3: Подагра№4: Латеральный эпикондилит, или «теннисный локоть»№ 5: Медиальный эпикондилит, или «локоть гольфиста»№6: Бурсит№7: Туннельный синдром№8: Синдром лучевого нерва№9: Перелом или трещина кости№10: Дислокация (вывих)Когда следует обратиться к врачу?
1. Артрит (воспаление)
Эта болезнь может вызывать сильную боль в локте не только при его сгибании, но и при вытягивании руки.
Характерные особенности:
- боль сначала может развиваться на внешней стороне сустава, постепенно захватывая весь сустав
- боль усиливается при вращательных движениях предплечья или вытягивании руки
- на более поздних стадиях развития заболевания боль не проходит даже во время сна или отдыха
- может появиться отечность в области сустава
- ограниченность движений руки
- сустав становится жестким
- он также начинает хрустеть
Причины: наиболее часто причиной болей при артрите выступают ревматоидный и остеоартрит:
- ревматоидный артрит поражает синовиальную оболочку внутри сустава, а когда она отекает и пространство внутри сустава сужается, происходит постепенное разрушение кости и мягких тканей.
- остеоартрит поражает хрящ, который находится на окончаниях костей, образующих суставное сочленение. Разрушение хряща приводит к тому, что кости начинают тереться друг о друга, вызывая сильную боль. Также на костях могут появиться шиповидные отростки – остеофиты.
В свою очередь, причиной остеоартрита может стать травма.
Диагностика:
- физический осмотр
- рентген
Нехирургические методы лечения:
- ограничение активности
- прием обезболивающих препаратов (ацетаминофен, ибупрофен – для краткосрочного облегчения боли, инъекции кортикостероидов или прием анти-малярийных препаратов и лекарств, содержащих соли золота – для продолжительного обезболивающего эффекта)
- физиотерапия
Хирургические методы лечения:
- артроскопия (удаление отростков с кости)
- синовэктомия (удаление пораженной синовиальной оболочки)
- остеотомия (удаление части кости с целью уменьшить давление на сустав)
- артропластика (замена сустава)
Причина №2. Артроз
Артроз локтя — достаточно редкое заболевание, для которого также характерна боль в данной области.
Характерные особенности:
- умеренная боль в области локтевого сустава, которая, в основном, ощущается при сгибании/разгибании сустава
- ограниченность движения
- хруст в суставе (при запущенных стадиях)
Причины:
- травма
- перенесенный ранее артрит (воспаление) локтя
- чрезмерная регулярная нагрузка на сустав
- гормональные сбои в организме, приводящие к изменению состояния хрящей и костей
Диагностика:
- физический осмотр
- рентген (на рентгене часто видны остеофиты – шиповидные наросты на костях, формирующих сустав)
Лечение:
- мануальная терапия
- прием препаратов-хондропротекторов
- парафинотерапия
- электрофорез
- магнитотерапия
- массаж
- инъекции гиалуроновой кислоты
- прием НПВП
- хирургическое лечение, в том числе протезирование сустава (в запущенных случаях)
№3. Подагра
отек в локте при подагре
Данное заболевание обычно поражает сустав большого пальца на ноге, но может поразить и локти.
Характерные особенности:
- боль в суставе;
- отечность;
- сустав становится горячим;
- покраснение сустава;
- его жесткость.
Причины:
- скопление большого количества мочевой кислоты;
- прием препаратов, повышающих уровень мочевой кислоты (циклоспорин, ниацин, аспирин в малых дозах, медикаменты для лечения туберкулеза и др.).
Диагностика:
- пункция сустава;
- рентген.
Лечение:
- специальная диета (для снижения уровня мочевой кислоты);
- прием препаратов (обезболивающие, НПВП, кортикостероиды).
№4. Латеральный эпикондилит, или «теннисный локоть»
эта болезнь возникает не только у теннисистов
Эта болезнь также известна под названием «теннисный локоть» — наиболее распространенная причина боли в области локтевого сустава. Интересно, что большинство пациентов с таким диагнозом никогда не играли в теннис.
Характерные особенности:
- боль распространяется по внешней стороне сустава;
- пациенту трудно захватывать объекты;
- иногда появляется отечность или повышенная температура в больной области.
Причины и факторы риска:
- повреждение мышц предплечья
- интенсивная нагрузка на мышцы предплечья
- возраст (наиболее часто такой диагноз ставится пациентам в возрасте 30-50 лет)
- иногда причины могут быть неизвестны
Для диагностики латерального эпикондилита могут использоваться:
- рентген
- МРТ
- электромиография
Лечение латерального эпикондилита в 80-95% обходится без хирургического вмешательства и включает:
- покой
- прием нестероидных противовоспалительных препаратов (аспирин, ибупрофен)
- замену спортинвентаря (для теннисистов и других спортсменов)
- физиотерапию
- ношение фиксатора на руке
- внутримышечные инъекции стероидов (кортизон)
- экстракорпоральную ударно-волновую терапию (ЭУВТ)
- хирургическое лечение может представлять собой открытую или артроскопическую хирургию.
Узнать больше о лечении данного заболевания можно в этой статье.
№ 5. Медиальный эпикондилит, или «локоть гольфиста»
Болезнь схожа с латеральным эпикондилитом. Опять же, несмотря на название «локоть гольфиста», медиальный эпикондилит часто наблюдается у тех, кто не имеет ничего общего с гольфом.
Характерные особенности: боль ощущается вокруг суставного сочленения и особенно сильно с внутренней стороны.
Причины:
- сильная нагрузка на мышцы и сухожилия предплечья
- травма или повреждение сустава
- износ сухожилий, приводящий к дегенерации и рубцеванию тканей, что, в свою очередь, оборачивается хрупкостью сухожилий
Диагностика:
- физический осмотр
- рентген
- МРТ
- ультразвуковое исследование
Лечение может быть назначено в виде:
- нестероидных противовоспалительных препаратов (ибупрофен)
- инъекций кортизона
- экстракорпоральной ударно-волновой терапии
- физиотерапии
- электростимуляции
- ионофореза
- коррекции нагрузки во время активной деятельности
Хирургические методы лечения включают удаление омертвевших тканей сухожилия и «перешивание» сухожилия на другое место.
Причина №6. Бурсит
Бурсит локтевого сустава дает о себе знать болью в задней его части. Инфекция сумки локтевого сустава усложняет лечение заболевания.
Характерные особенности:
- боль при локтевом бурсите чувствуется в задней части сустава
- наблюдается отечность и жесткость в этой области
Причины бурсита:
- травма
- продолжительное давление на сустав
- инфекция
- некоторые заболевания, включая ревматоидный артрит и подагру
Диагностика:
- физический осмотр
- рентген
- биопсия
Лечение:
- локтевые накладки
- пересмотр активной деятельности
- прием препаратов (ибупрофен, другие НПВП, антибиотики в случае инфекции)
№7. Локтевой туннельный синдром
туннельный синдром
Это заболевание развивается из-за защемления локтевого нерва, который огибает локтевой сустав по внутренней стороне руки.
Характерные особенности:
- боль может быть «стреляющей» и распространяться по всему предплечью
- может ощущаться онемение или пощипывание в пальцах рук.
Причины:
- защемление нерва может быть вызвано тем, что нерв располагается слишком близко к кости. К примеру, если поставить локти на стол, кость будет сильно давить непосредственно на нерв;
- удержание локтя в согнутом положении на протяжении долгого времени может вызвать натяжение нерва и привести к появлению болезненных ощущений.
Диагностика:
- для диагностики локтевого туннельного синдрома врач проверит крепость мышц, раздражительность нерва на разгибание и сгибание локтя и оценит сопутствующие этому ощущения пациента;
- для подтверждения диагноза и определения степени развития заболевания может быть назначена электромиография или исследование скорости проведения импульса.
Лечение:
- изменение положений локтя во время соприкосновения с твердыми поверхностями
- удержание руки в прямом положении во время сна
- хирургия по перемещению нерва или изменению формы медиального надмыщелка плечевой кости
- ограничение нагрузки на локоть после хирургии
№8. Синдром лучевого нерва
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
синдром лучевого нерва
Это достаточно редкое заболевание, характеризующееся сдавливанием лучевого нерва, вследствие чего появляются болезненные ощущения в локте. Достаточно часто это заболевание путают с латеральным эпикондилитом.
Характерные особенности:
- боль развивается в задней части локтевого сустава,
- он становится жестким, а его двигательная активность ограничивается,
- боль усиливается при разгибании руки или захватывании предметов.
Причины:
- синдром лучевого нерва развивается из-за сдавливания лучевого нерва, например, по причине того, что сам лучевой туннель слишком узок;
- повторяющиеся действия, производимые с усилием или включающие постоянное сгибание и разгибание запястья, а также сильный удар могут привести к развитию заболевания.
Диагностика:
Диагностика в данном случае может быть ошибочной, поскольку даже с помощью разных тестов выявить различия между синдромом лучевого нерва и «теннисным локтем» очень трудно. На основе физического осмотра и расспроса пациента о характере боли, а также по результатам электромиограммы или теста на скорость проходимости нерва может быть поставлен диагноз синдром лучевого нерва.
Лечение:
- избегание действий, провоцирующих усиление боли
- использование пластикового фиксатора для обездвиживания локтевого сустава на время сна
- лечебные упражнения (ЛФК)
- хирургия
№9. Перелом или трещина кости
перелом локтевой кости: а — без смещения, б — со смещением
Они могут возникать вследствие падений, столкновений, аварий и т.д. Наиболее распространены трещины и переломы локтевого отростка и лучевой головки.
Характерные особенности:
- сильная боль при переломе локтевого сустава развивается мгновенно
- сустав обездвиживается
- невозможность напрячь руку
- кровоподтеки в области сустава
- онемение одного или нескольких пальцев рук
Причины: прямой удар или непрямая травма
Диагностика: физический осмотр и рентген
Лечение:
- наложение повязки или гипса (если кость не раздробилась на кусочки)
- хирургия (для открытых и закрытых переломов)
№10. Дислокация (вывих)
рентгенограмма вывиха локтевого сустава
Этот состояние наблюдается в том случае, когда кости, образующие сустав, меняют свое положение.
Характерные особенности:
- острая боль в локте
- отечность
- невозможность сгибать руку
- невозможность прощупать пульс в области запястья
- онемение руки
Причины: наиболее распространенной причиной смещения является падение на руку; также причиной болевых симптомов в локтевом суставе может выступать трава, полученная, например, в ДТП.
Диагностика: физический осмотр и рентген (+ артериограмма, если есть подозрение на повреждение артерий).
Лечение:
- вправление вывиха и предшествующий ему прием обезболивающих
- наложение фиксирующей повязки
- прикладывание льда
Когда следует обратиться к врачу?
Если вы не знаете, что является причиной боли в области локтевого сустава и как ее лечить, вам необходимо обратиться к врачу. Лечение таких болей назначается в зависимости от причины, вызвавшей ее. При наличии следующих симптомов рекомендуется в кратчайшие сроки обратиться к медикам:
- невозможность поднимать и удерживать в руке предметы;
- удар или травма, после которых стала очевидной деформация сустава;
- боль в суставе особенно сильно беспокоит по ночам или во время отдыха; болезненные ощущения не уходят в течение нескольких дней;
- невозможность напрячь или расслабить руку;
- имеются признаки инфекции (жар, покраснение в области сустава).
Очевидно, причинами развития боли могут выступать различные факторы. Своевременное обращение к медикам – самое правильное решение при возникновении любых болей в области суставов.
Боль в локте – нередкое явление, и практически каждому взрослому человеку приходилось сталкиваться с ней в течение жизни.
Но одно дело, когда боль мимолетная или связанная с ушибом и вполне объяснимая, и совершенно другое, когда она приобретает навязчивый характер, причиняя страдания и ограничивая движения.
Причины и особенности диагностики хронического поражения
Бурсит локтей по частоте возникновения уступает по распространенности заболевания воспалению слизистых в плечевом отделе. Клинические симптомы, связанные с накоплением жидкости, могут возникать практически во всех отделах скелета и сочленения костей. Как правило, спусковым механизмом являются травмы, но часто такой симптом можно наблюдать без видимых причин.
При определении инфекционного возбудителя бурситы считаются специфическими – соотнесенными с конкретной проблемой. В качестве инфекции, вызывающей заболевание, выступают гонококки, бруцеллы, боррелии (возбудители болезни Лайма), палочка Коха (туберкулез костей), сифилитическая спирохета. В результате возникший бурсит является только вторичным проявлением основного заболевания.
В зависимости от клинической картины, различают бурситы следующего характера:
- острые – с ярким и быстро развивающимся воспалительным процессом;
- с подострым течением, когда воспаление развивается явно, но постепенно;
- рецидивирующий;
- хронический.
Обычно для постановки дифференцированного диагноза и выяснения основной причины заболевания опытным врачом назначается комплекс обследований. Если удалось отобрать для анализа скопившуюся жидкость из локтевого сустава, в зависимости от изменения ее состава бурситы описывают как геморрагические, гнойные и серозные.
В подавляющем большинстве случаев речь идет об инфекционном поражении синовиальной мембраны. Нередко причиной бурсита становятся травмы, повторные механические повреждения места удара, занесенные инфекции и аутоиммунные процессы (псориаз). Когда причина заболевания не устанавливается, его называют неспецифическим.
Источник
