Этиология заболеваний коленных суставов
Причины возникновения изменений в суставах:
• травмы и микротравмы суставов: ушибы, подвывихи, вывихи, внутрисуставные переломы, кровоизлияния в полость сустава
• артриты любой этиологии
• нарушение нормальной конгруэнтности суставных поверхностей в результате деформации коленных суставов, вследствие Х- или О-образной формы ног, нарушения осанки, деформации стоп, гипермобильности суставов
• эндокринные и обменные нарушения (подагра, ожирение, хондрокальциноз и др.)
• нарушение кровоснабжения (в результате атеросклеротического, диабетического изменения сосудов) и/или иннервации кости (нейротрофическая артропатия)
• врожденное снижение резистентности (устойчивости к нагрузкам) хряща
• тяжелый физический труд
• чрезмерное занятие спортом
• избыточный вес и др.
Любая из вышеперечисленных причин либо чаще всего их сочетание может привести к нарушению нормального функционирования сустава и развитию в нем патологического процесса. Независимо от причины возникновения, поражение различных суставов имеет ряд общих черт.
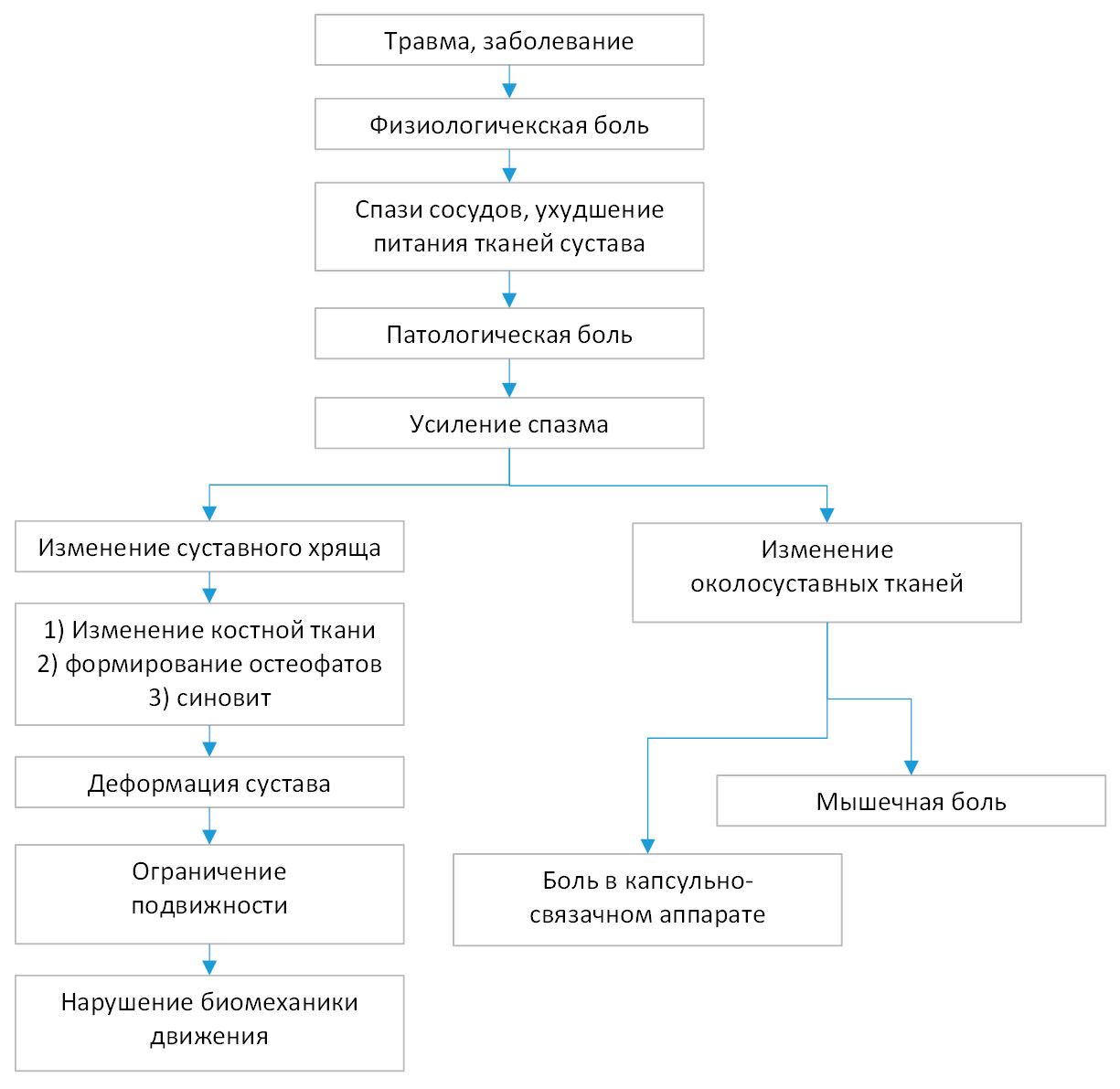
Рис. 2.2. Механизм развития изменений и болевого синдрома в суставе
Травма, заболевание сустава или околосуставных тканей как защитная реакция организма возникает физиологическая боль в ответ на боль появляется спазм сосудов, в результате ухудшается питание сустава длительно существующая боль из физиологической переходит в патологическую боль, что еще более усиливает спазм сосудов и нарушает нормальное кровообращение сустава и околосуставных тканей начинаются дегенеративные изменения в суставном хряще, снижается его амортизационная способность, необходимо также учитывать, что с возрастом этот процесс происходит на фоне естественного старения хряща, когда он теряет способность удерживать воду возникает поражение синовиальной оболочки (синовит, склероз), растягивается суставная сумка – болевой синдром нарушение взаимоотношений в суставе суставных костей неравномерность нагрузки на суставной хрящ изза избыточной нагрузки изменяется костная ткань суставных концов костей (субхондральный склероз), отшлифовывается, уплотняется; повреждаются сосуды
— нарушается микроциркуляция повышается внутрикостное давление болевой синдром спазм сосудов приводит к ухудшению кровоснабжения
— из-за механической перегрузки в местах прикрепления связок откладывается кальций формируются краевые костные разрастания (остеофиты)
изменения костной структуры суставных поверхностей и остеофиты приводят к деформации сустава возникает ограничение подвижности сустава (контрактуры), как следствие нарушение биомеханики движения, что в свою очередь влияет на формирование измененного двигательного стереотипа, травмирование мягких тканей остеофитами приводит к воспалению синовиальной оболочки и капсулы сустава болевой синдром изменение в околосуставных тканях мышечная и сухожильная боль.
Человек, испытывающий боль, старается “щадить” свой сустав, уменьшает объём движения в нём, что ещё больше ослабляет мышцы и связки, делает их детренированными.
2.2.2. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Боль основной клинический симптомом при поражении суставов. Непосредственным источником боли может стать любой элемент сустава и околосуставных тканей, кроме суставного хряща, так как он не имеет иннервации. (См. подраздел «понятие о физиологической и патологической боли»). Дегенерация суставного хряща приводит к снижению амортизации и усилению нагрузки на элементы сустава и опосредованно влияет на появление болей.
Болевой синдром в области суставов может быть обусловлен:
• снижением прочности костной ткани. Боли возникают при нагрузке на сустав, связаны с постепенным увеличением давления на кость, при этом костные балки прогибаются и давят на нервные рецепторы.
• воспалением суставной сумки, за счет ее растяжения и сдавления нервных окончаний, боли усиливаются при движении сустава, могут появляться как в области пораженного, так и смежного сустава (рефлекторная иррадиация боли), приводить к рефлекторному спазму близлежащих мышц и их гипоксии.
• Изменениями в околосуставных тканях (мышцах, сухожилиях, связках, нервах), при которых возникает отек и как следствие нарушение микроциркуляции, влекущее за собой накопление недоокисленных продуктов, что уже само по себе усиливает раздражение нервных окончаний и приводит к дальнейшему спазму сосудов.
При развитии патологического процесса в суставе может возникать похрустывание, затем скованность (тугоподвижность) сустава, появляется слабость и быстрая утомляемость околосуставных мышц.
В зависимости от степени выраженности изменений в суставе могут быть применены различные методы лечения.
2.3.1. ОРТЕЗИРОВАНИЕ В ЛЕЧЕНИИ ПАТОЛОГИИ СУСТАВОВ
Для обеспечения ортопедического режима, в зависимости от тяжести состояния используются различные приспособления. Очевидно, что гипсовая повязка остается незаменимым средством фиксации при определенных посттравматических состояниях (переломах, разрывах сухожилий), связанных со сложностью репозиции и кратковременностью фиксации конечности.
Необходимо помнить, что жесткая длительная иммобилизация у пациентов помимо чувства дискомфорта в фиксированной конечности, приводит к появлению контрактур суставов, требующих в последующем длительного лечения для их устранения. Поэтому при «банальных» переломах или обычных ортопедических состояниях предпочтительнее использовать ортезы.
Применение ортезов дает возможность обеспечить покой проблемному суставу, начать раннюю функциональную реабилитацию, что во многих случаях позволяет в комфортных условиях улучшить результаты лечения, сократить сроки восстановления и нормализовать функции сустава, сохраняя общую двигательную активность пациента.
Ортез позволяет разгрузить проблемный сустав, перераспределив нагрузку на здоровые участки, ограничить объем движений, в результате чего удается максимально компенсировать утраченную опорнодвигательную функцию и осуществить профилактику рецидива или прогрессирования деформации сустава.
На рынке ортопедических изделий России в настоящее время представлено большое количество ортезов отечественного и зарубежного производства, имеющих сходные конструкции и различающиеся составом и качеством использованных материалов, исполнением и стоимостью. Часто особенности и тонкости в самих конструкциях ортезов и в технологии их изготовления определяют эффективность их применения, а нередко и результат всего лечения.
Источник: Методические рекомендации фирмы ОРТО «Ортезирование в профилактике и комплексном лечении патологий опорно-двигательной системы и сосудистой системы нижних конечностей.
Источник
Причины возникновения изменений в суставах:
- травмы и микротравмы суставов: ушибы, подвывихи, вывихи, внутрисуставные переломы, кровоизлияния в полость сустава
- артриты любой этиологии
- нарушение нормальной конгруэнтности суставных поверхностей в результате деформацииколенных суставов, вследствие X-или О-образной формы ног, нарушения осанки, деформации стоп, гипермобильности суставов
- эндокринные и обменные заболевания (подагра, ожирение, хондрокальциноз и др.)
- нарушение кровоснабжения (в результате атеросклеротического, диабетического изменения сосудов) и/или иннервации кости (нейротрофическая артропатия)
- врожденное снижение резистентности хряща (устойчивости к нагрузкам)
- тяжелый физический труд чрезмерное занятие спортом и др.
Любая из вышеперечисленных причин либо чаще всего их сочетание может привести к нарушению нормального функционирования сустава и развитию в нем патологического процесса. Независимо от причины возникновения, поражение различных суставов имеет ряд общих черт.
 Травма, заболевание сустава или околосуставных тканей -► как защитная реакция организма возникает физиологическая боль -► в ответ на боль появляется спазм сосудов, в результате ухудшается питание сустава -► длительно существующая боль из физиологической переходит в патологическую боль, что еще более усиливает спазм сосудов и нарушает нормальное кровообращение сустава и околосуставных тканей -► начинаются дегенеративные изменения в суставном хряще, снижается его амортизационная способность, необходимо также учитывать, что с возрастом этот процесс происходит на фоне естественного старения хряща, когда он теряет способность удерживать воду -► возникает поражение синовиальной оболочки (синовит, склероз), растягивается суставная сумка — болевой синдром -► нарушение взаимоотношений в суставе суставных костей -► неравномерность нагрузки на суставной хрящ -► из-за избыточной нагрузки изменяется костная ткань суставных концов костей (суб-хондральный склероз), отшлифовывается, уплотняется; повреждаются сосуды -►
Травма, заболевание сустава или околосуставных тканей -► как защитная реакция организма возникает физиологическая боль -► в ответ на боль появляется спазм сосудов, в результате ухудшается питание сустава -► длительно существующая боль из физиологической переходит в патологическую боль, что еще более усиливает спазм сосудов и нарушает нормальное кровообращение сустава и околосуставных тканей -► начинаются дегенеративные изменения в суставном хряще, снижается его амортизационная способность, необходимо также учитывать, что с возрастом этот процесс происходит на фоне естественного старения хряща, когда он теряет способность удерживать воду -► возникает поражение синовиальной оболочки (синовит, склероз), растягивается суставная сумка — болевой синдром -► нарушение взаимоотношений в суставе суставных костей -► неравномерность нагрузки на суставной хрящ -► из-за избыточной нагрузки изменяется костная ткань суставных концов костей (суб-хондральный склероз), отшлифовывается, уплотняется; повреждаются сосуды -►
- нарушается микроциркуляция -► повышается внутрикостное давление (венозная гиперемия) — болевой синдром спазм сосудов приводит к ухудшению кровоснабжения
- из-за механической перегрузки в местах прикрепления связок откладывается кальций — формируются краевые костные разрастания (остеофиты) -►
-► изменения костной структуры суставных поверхностей и остеофиты приводят к деформации сустава -► возникает ограничение подвижности сустава (контрактуры), как следствие нарушение биомеханики движения, что в свою очередь влияет на формирование измененного двигательного стереотипа, травмирование мягких тканей остеофитами приводит к воспалению синовиальной оболочки и капсулы сустава — болевой синдром -► изменение в околосуставных тканях -► мышечная и сухожильная боль.
Человек, испытывающий боль, старается «щадить» свой сустав, уменьшает объём движения в нём, что ещё больше ослабляет мышцы и связки, делает их детренированными.
Клинические проявления
Боль — основной клинический симптомом при поражении суставов. Непосредственным источником боли может стать любой элемент сустава и околосуставных тканей, кроме суставного хряща, так как он не имеет иннервации. (См. подраздел «понятие о физиологической и патологической боли»). Дегенерация суставного хряща приводит к снижению амортизации и усилению нагрузки на элементы сустава и опосредованно влияет на появление болей.
Болевой синдром в области суставов может быть обусловлен:
- снижением прочности костной ткани. Боли возникают при нагрузке на сустав, связаны с постепенным увеличением давления на кость, при этом костные балки прогибаются и раздражают нервные рецепторы.
- воспалением суставной сумки, за счет ее растяжения и сдавления нервных окончаний, боли усиливаются при движении сустава, могут появляться как в области пораженного, так и смежного сустава (рефлекторная иррадиация боли), приводить к рефлекторному спазму близлежащих мышц и их гипоксии.
- Изменениями в околосуставных тканях (мышцах, сухожилиях, связках, нервах); при которых возникает отек и как следствие — нарушение микроциркуляции, влекущее за собой накопление не-доокисленных продуктов, что уже само по себе усиливает раздражение нервных окончаний и приводит к дальнейшему спазму сосудов.
При развитии патологического процесса в суставе может возникать похрустывание, затем скованность (тугоподвижность) сустава, появляется слабость и быстрая утомляемость околосуставных мышц.
В зависимости от степени выраженности изменений в суставе могут быть применены различные методы лечения.
Ортезирование в лечении патологии суставов
Для обеспечения ортопедического режима, в зависимости от тяжести состояния используются различные приспособления. Очевидно, что гипсовая повязка остается незаменимым средством фиксации при определенных посттравматических состояниях (переломах, разрывах сухожилий), связанных со сложностью репозиции и кратковременностью фиксации конечности.
Необходимо помнить, что жесткая длительная иммобилизация у пациентов помимо чувства дискомфорта в фиксированной конечности, приводит к появлению контрактур суставов, требующих в последующем длительного лечения для их устранения.
Применение ортезов дает возможность обеспечить покой проблемному суставу начать раннюю функциональную реабилитацию, что во многих случаях позволяет в комфортных условиях улучшить результаты лечения, сократить сроки восстановления и нормализовать функции сустава, сохраняя общую двигательную активность пациента.
Ортез позволяет разгрузить проблемный сустав, перераспределив нагрузку на здоровые участки, ограничить объем движений, в результате чего удается максимально компенсировать утраченную опорно-двигательную функцию и осуществить профилактику рецидива или прогрессирования деформации сустава.
На рынке ортопедических изделий России в настоящее время представлено большое количество ортезов отечественного и зарубежного производства, имеющих сходные конструкции и отличающихся по составу и качеству использованных материалов,исполнением и стоимостью. Часто особенности и тонкости в самих конструкциях ортезов и в технологии их изготовления определяют эффективность их применения, а нередко и результат всего лечения.
Источник
Остеоартроз − заболевание не только хряща, но и субхондральной кости. Неизвестно, что из них поражается первично. Суставной хрящ выполняет две функции: ослабление нагрузки при воздействии механических факторов; обеспечение скольжения суставных поверхностей при движении.
У хряща есть очень важное свойство − способность деформироваться под действием физической нагрузки. Это обусловлено движением молекул воды, которые при физической нагрузке выходят из хряща в синовиальную жидкость. Суставной хрящ не содержит сосуды, поэтому его метаболические процессы зависят от диффузии питательных веществ из синовиальной жидкости в хрящ и метаболитов хряща в синовиальную жидкость [7].
Патогенез артроза
Ведущими в патогенезе артроза являются, дегенерация и деструкция суставного хряща, которые развиваются вследствие несоответствия между механической нагрузкой на суставную поверхность хряща и его способностью противостоять этой нагрузке [6, 8].
Изменение суставного хряща может быть обусловлено как врожденными, так и приобретенными внутренними и внешними факторами. Морфологически изменения в суставном хряще проявляются вначале его помутнением, сухостью, шероховатостью, потерей эластичности и упругости. Затем происходит его разволокнение, растрескивание, изъязвление с обнажением подлежащей кости и отделением в суставную полость хрящевых фрагментов. В результате увеличивается коэффициент трения между суставными поверхностями, хрящ теряет свои свойства амортизатора, уменьшающего давление на подлежащую кость, формируется зона субхондрального остеосклероза [9].
Рис. 2. Схема развития деформирующего остеоартроза [10]:
А — нормальный сустав; Б — ранняя стадия: дегенерация суставного хряща; В — поздняя стадия: почти полное разрушение хряща, уплотнение и деформация суставных поверхностей, краевые остеофиты, хрящевой детрит в суставной полости
Какой-то одной причины, приводящей к развитию данного заболевания, по видимому, не существует. Имеет значение ряд факторов, так или иначе ослабляющих хрящ, вредное воздействие которых на протяжении жизни суммируется и в итоге приводит к развитию артроза. Начало заболевания в этой ситуации можно охарактеризовать как неблагоприятное стечение обстоятельств, причем у каждого человека эти обстоятельства различны. Тем не менее можно выделить ряд факторов, наличие которых повышает риск развития артроза [11].
1. Старение. С возрастом хрящ становится менее эластичным и утрачивает свою сопротивляемость нагрузке. Это не значит, что у всех людей в старости развивается артроз. Но при наличии других предрасполагающих факторов с возрастом риск заболеть повышается.
2. Врожденные особенности. В настоящее время широко распространен синдром дисплазии соединительной ткани. Это врожденная слабость соединительной ткани, проявляющаяся гиперподвижностью суставов, ранним развитием остеохондроза, плоскостопием. При не соблюдении определенного двигательного режима это состояние может приводить к развитию артроза в молодом возрасте.Другая довольно частая врожденная аномалия – полный или неполный вывих тазобедренного сустава (именно поэтому проводятся профилактические осмотры новорожденных сразу после рождения), который, если он неправильно вправлен или неверно лечился, приводит с возрастом к тяжелой форме остеоартроза тазобедренного сустава.
3. Генетическая предрасположенность. Доказано, что предрасположенность к узелковой форме артроза с поражением многих суставов передается по наследству. У женщин, мать которых страдала этой формой артроза, риск заболеть повышен.
4. Травмы. Способствовать развитию артроза могут сильные одномоментные травмы, сопровождающиеся ушибом, переломом, вывихом, повреждением связочного аппарата сустава, или повторяющаяся микротравматизация сустава. Примерно 20-30% случаев гонартноза связано с предшествующими травмами: переломами голени (особенно внутрисуставными), повреждениями менисков, надрывами или разрывами связок. Обычно гонартроз возникает через 3-5 лет после травматического повреждения, хотя возможно и более раннее развитие болезни – через 2-3 месяца после травмы.Микротравматизация является причиной развития артроза у работников ряда профессий и профессиональных спортсменов. Примером может служить развитие артроза коленного сустава у шахтеров.
5. Сопутствующие заболевания. Любые нарушения обмена веществ, эндокринные расстройства способствуют развитию артроза. Артроз чаще развивается у тучных людей, у больных сахарным диабетом, заболеваниями щитовидной железы, у женщин в климактерическом периоде. Различные нарушения кровообращения в конечностях, такие как варикозная болезнь вен, атеросклероз также способствуют развитию артроза.
При ожирении происходит не только увеличение механической нагрузки на суставы нижних конечностей, но и отмечается общее воздействие метаболических нарушений на функцию опорно-двигательного аппарата. Кроме того, не исключается значение инфекционных, аллергических и токсических факторов. Отмечена определённая роль патологии вен голени в развитии артроза коленных суставов[5].
Следующие факторы риска остеоартроза, которые также можно выделить, — факторы окружающей среды:
v переохлаждение;
v нарушение экологического равновесия;
v действие химических токсинов;
v травма сустава, повторяющиеся микротравмы;
v операции на суставах (например, менискэктомия);
Ø род занятий и физическая активность на работе[3,10].
Классификация гонартрозов
В зависимости от патогенеза различают следующиевиды гонартроза:
- Первичный (идиопатический). Причина его развития до сих пор остается неизвестной. Обычно встречается у пожилых людей. Как правило, при таком виде происходит двустороннее поражение суставов.
- Вторичный, возникающий на фоне или вследствие предшествующей патологии коленного сустава (травмы, нарушения развития, инфекционного или системного заболевания и так далее). Можно встретить у людей любого возраста. Обычно это односторонний процесс (только левосторонний или только правосторонний) [12].
В зависимости от клинических проявлений болезни и от степени нарушения подвижности сустава различают гонартроз трех степеней:
- I степени, с начальными проявлениями заболевания. Больных, находящихся на данной стадии, периодически беспокоит боль, которая появляется в глубине колена и усиливается во время длительной ходьбы или при другой нагрузке на ноги. Может сопровождаться опуханием коленей с самостоятельным исчезновением симптомов. Деформации коленных суставов на данной стадии не наблюдается.
- II степени, с нарастанием симптоматики гонартроза I степени. Характеризуется более интенсивным и продолжительным болевым синдромом. Во время движения отмечается хруст в колене, по утрам возможна скованность, проходящая в течение дня. Немного ограничено сгибание и разгибание ноги.
- III степени, с наиболее выраженными симптомами, характерными данному виду заболевания. Признаки: боль из периодической переходит в постоянную, причем, не только во время ходьбы, но также и в покое, часто появляется при погодных изменениях. Данной стадии свойственно резкое нарушение походки и ограничений подвижности. Наблюдается визуальное увеличение коленного сустава и его деформация. Возможна Х-образная деформация (вальгусная) или О-образная (варусная) [13].
Рис. 3. Различные деформации нижних конечностей. Вальгусная (слева) и варусная (справа) деформации.
Источник
