Эпикондилит локтевого сустава рентген картина

Рентгенологическая диагностика эпикондилита плеча
Эпикондилит плеча является одним из распространенных и серьезных профессиональных заболеваний рабочей руки. Это заболевание нередко приводит к потере трудоспособности и необходимости в переквалификации. Вместе с тем эпикондилиту плеча уделяется незаслуженно мало внимания, рентгенологическая картина его недостаточно изучена. Между тем в связи с неполной еще механизацией и автоматизацией процессов производства и применением ручного труда в промышленности эпикондилит плеча встречается чаще других профессиональных заболеваний опорно-двигательного аппарата.
Эпикоидилитом заболевают лица физического труда — столяры, сельскохозяйственные рабочие, нагревальщики на рейдерах, шлифовщики, обрубщики, слесари, машинистки, парикмахеры, утюжильщицы, музыканты, теннисисты и др.
При эпикондилите наружном и внутреннем поражаются мягкие ткани в области надмыщелков плеча.
Клиническая картина эпикондилита, описанная В. П. Недохлебовым и особенно полно М. А. Элькиным, весьма характерна.
Рентгенологическое исследование при эпикондилитах занимает важное место. Рентгенологический метод помогает дифференцировать эпикондилит со сходными по клинической картине другими заболеваниями локтевого сустава, как-то: деформирующим остеоартрозом, невритом, миозитом и бурситом. Особое значение он, естественно, приобретает при решении профпатологических и спорных экспертных вопросов.
При рентгенологическом исследовании в одних случаях определяются костные изменения в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча. Иногда кортикальная каемка сохранена, а участок резорбции лежит в кости рядом. Размеры его не превышают 1—2 см, контуры нечеткие, и он постепенно переходит в нормальную структуру соседней ткани. При резорбции кортикального слоя контур его неровный, шероховатый.

Схематическое изображение многообразных изменений при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; б — параоссальные обызвествления;
в — шиловидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
В других случаях, наряду с указанными изменениями или без них, определяются многообразные параоссальные обызвествления. Они занимают типичное место рядом с надмыщелком плеча, охватывая его выпуклый контур. Обызвествление имеет форму свисающей капли или запятой, иногда одиночной, а иногда в виде 2—3 мелких скоплений. Тень обызвествления весьма интенсивна, гомогенна, контуры ее четкие.
Обычно из-за сложного профиля надмыщелка и близкого расположения к нему извести тень обызвествления накладывается на тень кости. Только специальными дополнительными проекциями удастся отделить контур надмыщелка от тени обызвествления. К сожалению, просвет между ними столь мал, что он ненадежно устанавливается просвечиванием.
Заболевает один наружный надмыщелок, реже можно видеть изменения во внутреннем, а иногда одновременно поражаются оба. В редких случаях наблюдается двустороннее одновременное или последовательное заболевание. При обследовании нами 233 больных эпикондилитом рентгенологические изменения были установлены у 53,6% обследованных (Н. С. Толстопятова).
Наиболее многочисленную группу — 52% составляли гомогенные бесструктурные, неинтеисивиые уплотнения, повторяющие по форме контуры надмыщелка, к которому они прилежат, размером 0,2—0,4×0,5-1,0 см. Эти уплотнения имеют обычно ровный четкий наружный контур, реже фестончатый.
Следующую группу — 14,4% образовали бесструктурные уплотнения шиловидной формы, основание которых неотделимо от надмыщелка, а вершина обращена дистально или проксимально по ходу сухожилия.
Наряду с бесструктурными параоссальными уплотнениями в ряде случаев (8%) наблюдалось развитие окостенений этих образований с усилением интенсивности их тени и появлением костной структуры. Они располагаются рядом с надмыщелком или сливаются с ним костной связью — широким или узким основанием. Иногда их местная структура переходит в костный рисунок надмыщелка. Для появления окостенения требуется обычно длительное время (2—6 лет).
Краевая резорбция надмыщелка иногда являлась или единственным проявлением эпикоидилита, или сочеталась с параоссальными уплотнениями.
Реже (4,8%) встречались лежащие отдельно от надмыщелка овальной или округлой формы гомогенные, бесструктурные уплотнения, размеры которых не превышают 0,2—0,4 см. Целесообразно привести одно наблюдение.
Штамповщица, 49 лет. Два месяца тому назад у нее заболел левый локоть.
Объективно: припухлость и локализованная болезненность внутреннего надмыщелка левого плеча.
На рентгенограмме левого локтевого сустава определяется характерная картина внутреннего и наружного эпикоидилита в виде параоссальных обызвествлений по соседству с палмыщелками. Больная продолжала выполнять работу штампопщицы, нагружая преимущественно здоровую правую руку. Через 10 месяцев вслед за левым локтем заболевает правый локоть. На рентгенограмме правого локтевого сустава явления те же, что и слева.
Больная оставила штамповку. Руки постепенно перестали болеть. Через 6 лет жалобы отсутствуют. Пальпация надмыщелков безболезненна. На рентгенограмме локтевых суставов по-прежнему определяются параоссальные окостенения надмыщелков плеча.
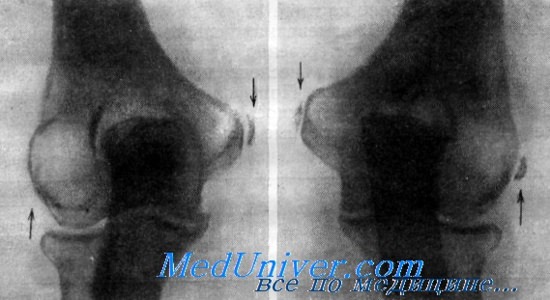
Рентгенограмма локтевых суставов. Наружный и внутренний эпикондилит с обеих сторон у 49-летней штамповщицы.
Рентгенологические изменения при эпикоидилитах зависят от профессионального стажа. Однако иногда и при небольшом стаже, в пределах 2—3 месяцев, уже определяются явные изменения, в то время как у лиц, с продолжительностью заболевания свыше 3 лет, рентгенологически может быть нормальная картина.
Все же чем больше времени проходит от начала заболевания, тем чаще обнаруживаются рентгенологические симптомы эпикондилита.
Рентгенологические изменения, следовательно, присоединяются к клиническим. Естественно, что отрицательные данные первого рентгенологического исследования не могут быть доводом против эпикондилита. При упорном клиническом течении повторное рентгенологическое исследование раньше или позже устанавливает характерные изменения.
Практически важно, что у части больных рентгенологические изменения обнаруживаются в относительно ранние сроки, спустя 2—6 месяцев от начала болезни.
Повторное рентгенологическое обследование больных, проведенное спустя 1 и 3 года, показывает, что морфологические изменения у половины больных прогрессируют, а у другой половины остаются без изменений. Это прогрессирование выражается как в увеличении размеров уплотнений и окостенения их, так и в появлении уплотнений, ранее неустановленных.
Таким образом, у рабочих с клинически выраженным эпикондилитом рентгенологические изменения обнаруживаются в 60%. При этом «несколько чаще встречается краевая резорбция и реже параоссальные обызвествления и остеофиты. При повторных исследованиях рентгенологически отрицательных случаев позднее можно наблюдать отложение известковых масс. Большей частью рентгенологические изменения при эпикондилите при повторных исследованиях через 5 и 8 лет, т. е. много времени спустя после клинического выздоровления, остаются без существенных перемен.
Проведенные исследования в нашем отделении (Д. С. Кузьмин, Н. С. Толстопятова) склоняют нас рассматривать эпикондилит как параоссалыюе обызвествление, которое может быть связано с суставной сумкой, связками сустава и сухожилиями мышц на месте бывших кровоизлияний в результате хронической микротравматизации. Исследования других авторов свидетельствуют о том, что эти обызвествления не связаны с расположенной здесь слизистой сумкой, а локализуются в клетчатке, окружающей сухожилия и связки.
— Вернуться в оглавление раздела «Профилактика заболеваний»
Оглавление темы «Рентгенологическая диагностика болезней рук»:
- Механизмы развития миозитов. Прогноз и трудоспособность при миофасциите
- Диагностика профессиональных заболеваний рук. Рентгенологическое исследование костей и суставов
- Что такое остеопороз? Механизмы его развития
- Рентгенологическая диагностика остеопороза
- Местный остеопороз рук и его диагностика
- Остеосклероз — склероз кости и его диагностика
- Причины плече-лопаточного периартрита и жалобы при нем
- Рентгенологическая диагностика плече-лопаточного периартрита
- Профессиональный бурсит локтя (локтевого сустава)
- Рентгенологическая диагностика эпикондилита плеча
Источник
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2667/00014336.jpg?itok=ceE5SqDI
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2667/kopiya_00014335.jpg?itok=QhQ-Cw5f
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2667/kopiya_2_00014336.jpg?itok=uy4_87M6
Пт, 30/12/2011 — 12:43
#1
![]()
Не на сайте
Был на сайте: 3 года 7 месяцев назад
Зарегистрирован: 06.01.2010 — 12:31
Публикации: 3523
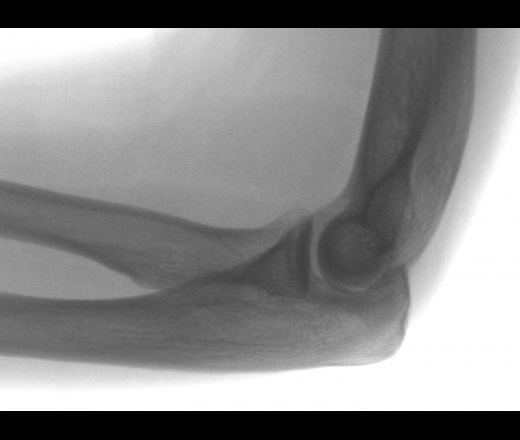
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
Пт, 30/12/2011 — 12:55
#2
![]()
Не на сайте
Был на сайте: 1 час 30 минут назад
Зарегистрирован: 20.12.2009 — 17:28
Публикации: 6937
ЛГ wrote:
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
Травма…раньше…все то, что мы видим — последствия…как по мне. Не есть ли это признаки эпикондилита?
Пт, 30/12/2011 — 13:50
#3
![]()
Не на сайте
Был на сайте: 1 год 9 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54886
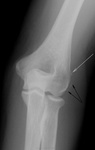
Светлая стрелочка, то, вполне мочжет быть откал фрагмента «кортикалочки», а, вот черные стрелочки, то мягких тканях…ЧТО?
————————————————
И мал — мал остеопороз в области соответствующего мышелка и надмыщелка, на мой взгляд, имеет место быть.
Приложения:
Пт, 30/12/2011 — 14:25
#4
![]()
Не на сайте
Был на сайте: 1 час 30 минут назад
Зарегистрирован: 20.12.2009 — 17:28
Публикации: 6937
Стрелочка указывает на т.н. «шпору» …что является характекрным для эпикондилита — оссификат у места прикрепления мышцы, насколько я понимаю.
Пт, 30/12/2011 — 17:03
#5
![]()
Не на сайте
Был на сайте: 1 час 30 минут назад
Зарегистрирован: 20.12.2009 — 17:28
Публикации: 6937
Рентгенологические признаки наружного эпикондилита плеча бывают двух видов.
Во-первых, они проявляются в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча, причем контур кортикального слоя шероховатый, неровный.
Во-вторых, наряду с изменениями в кортикальном слое или без них, определяются разнообразные параоссальные обызвествления, занимающие типичное место рядом с надмыщелком плеча и охватывающие его выпуклый контур. Эти обызвествления имеют форму запятой, заостряющейся к периферии, или капли.
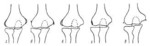
Параоссальные тени весьма интенсивны, гомогенны, контуры их четкие. Тень обызвествления обычно накладывается на контур кости, но довольно часто удается видеть, что контур надмыщелка находится на некотором расстоянии от тени параоссального обызвествления. Изредка в области надмыщелка образуется узура. На схематическом рис. представлены варианты рентгенологических симптомов наружного эпикондилита плеча.
При повторных рентгенологических исследованиях, проведенных с большими интервалами, нередко удается отметить, что морфологические признаки эпикондилита прогрессируют в размерах и интенсивности плотности, хотя клинические признаки эпикондилита стали менее выраженными или вовсе исчезли. Рентгенологические признаки эпикондилита плеча (в отличие от таковых при плече-лопаточном периартрите) отличаются стойкостью и остаются отчетливо выраженными даже в случаях полного клинического выздоровления. На основании наблюдений, проведенных у оперированных больных, считается, что параоссальные обызвествления при эпикондилите плеча локализуются в тканях, непосредственно прилегающих к надмыщелку плеча, — связках, сухожильных волокнах и мышцах— и образуются на месте бывших кровоизлияний, возникших в результате микротравматизации.
Рис.Схематическое изображение различных рентгенологических картин при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; 6 — параоссальное обызвествление; в — шиповидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
Приложения:
Пт, 30/12/2011 — 17:18
#6
![]()
Не на сайте
Был на сайте: 1 год 9 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54886
Конечно, хотелось услышать комменты врачей МРТ. Там, по всей видимости, «картинка» будет совсем другая…
Пт, 30/12/2011 — 23:46
#7
![]()
Не на сайте
Был на сайте: 11 часов 14 минут назад
Зарегистрирован: 13.09.2011 — 22:55
Публикации: 7901
Можно и УЗ датчик поставить и определится с патологией (в сравнении с противоположной стороной).
Ср, 02/05/2012 — 20:48
#8
Не на сайте
Был на сайте: 8 лет 2 месяцев назад
Зарегистрирован: 25.04.2012 — 17:09
Публикации: 69
Уверен, что далеко не свежий процесс.
Тут имеет место быть оссификазия лучевой боковой связки. Травма может быть причиной. Может быть причиной и, так называемая, хроническая травма (постоянные монотонные нагрузки на локтевой сустав) с формированием энтезопатии (медиального эпикондилита или «локтя гольфиста»).
Для верификации тут и УЗИ, и МРТ в помощь. Но это уже полироль 🙂
перемены — это единственное постоянство, которое нам дано
Источник
Эпикондилит локтевого сустава – дегенеративно-воспалительное поражение сухожилий в области их прикрепления к наружному и внутреннему мыщелкам плечевой кости. Причиной развития является перегрузка мышц предплечья и кисти. Заболевание проявляется болями в области локтевого сустава, усиливающимися при движениях кисти и пальцев. Диагноз выставляется на основании истории болезни, жалоб и данных осмотра. Инструментальные исследования малоинформативны и применяются только для исключения других заболеваний. Лечение консервативное.
Эпикондилит локтевого сустава
Эпикондилит локтевого сустава – воспаление сухожилий в зоне их прикрепления к мыщелкам плечевой кости. Латеральный эпикондилит широко распространен и встречается гораздо чаще медиального. По мнению травматологов, точное количество больных эпикондилитом остается неизвестным, так как многие люди со стертыми формами заболевания не обращаются за медицинской помощью. Болезнь обычно возникает после 40 лет, мужчины страдают чаще женщин, что связано с более высокими профессиональными физическими нагрузками.
Причины развития
Эпикондилит возникает вследствие повторяющихся движений в дистальных отделах конечности. Из-за постоянных перегрузок в области прикрепления сухожилия к кости появляются микроразрывы, развивается воспаление. Обычно поражается ведущая конечность. Определенное значение имеют предшествующие травмы и врожденная недостаточность соединительной ткани (ВНСТ). У людей, страдающих гипермобильным суставным синдромом, плоскостопием и сколиозом (эти заболевания нередко являются проявлением ВНСТ) эпикондилит развивается чаще и протекает тяжелее.
Зарубежные специалисты в сфере травматологии и ортопедии в числе ведущих причин развития эпикондилита называют спортивные перегрузки. В переводной литературе латеральный эпикондилит часто встречается под названием «локоть теннисиста», а внутренний – под названием «локоть гольфиста». Эти названия постепенно «приживаются» и в отечественных статьях, однако в России из-за недостаточно широкой распространенности гольфа и большого тенниса эпикондилит локтевого сустава у большинства пациентов возникает не из-за спортивных, а из-за профессиональных перегрузок.
Данное заболевание часто выявляется у работников строительной отрасли (каменщиков, маляров, штукатуров) и людей, занятых в сельском хозяйстве. Патология может наблюдаться и у спортсменов, наряду с теннисистами и гольфистами эпикондилитом нередко страдают боксеры, борцы, штангисты, гиревики. У некоторых пациентов в качестве провоцирующего фактора выступают непривычные бытовые действия (например, попытка своими силами сделать ремонт в квартире или построить дачу).
Симптомы эпикондилита
Первые симптомы могут появиться как на фоне повышенной нагрузки, так и на фоне привычной физической активности. При латеральном эпикондилите человека беспокоит боль по наружной поверхности сустава, иногда отдающая в предплечье. Болевой синдром резко усиливается при попытке разогнуть пальцы и развернуть руку ладонью кверху. При медиальном эпикондилите боль локализуется по внутренней поверхности сустава. Пациент отмечает усиление болевого синдрома при попытке согнуть кисть.
В некоторых случаях боли становятся настолько интенсивными, что больные испытывают выраженные затруднения при выполнении элементарных бытовых действий: одевании, попытке открыть кран в ванной, воспользоваться ложкой либо взять кружку со стола. В покое болевой синдром, как правило, исчезает. При пальпации выявляется болезненность в зоне поражения. При этом боль всегда появляется только по внутренней или только по наружной поверхности локтя.
Диагностика эпикондилита
Для уточнения диагноза выполняют специальные функциональные пробы с сопротивлением. При медиальном эпикондилите боль резко усиливается, когда травматолог создает препятствие активному сгибанию кисти. При латеральном эпикондилите отмечается усиление боли при противодействии активному разгибанию кисти. Несмотря на то, что пациент совершает движения кистью, боль локализуется в области локтевого сустава. Если в анамнезе есть указания на однократную или постоянную перегрузку мышц кисти при совершении однообразных движений, это становится весомым аргументом в пользу эпикондилита локтевого сустава.
Дополнительные исследования при данной патологии малоинформативны и назначаются для исключения других заболеваний. Если в анамнезе имеется острая травма, для исключения перелома внутреннего или наружного надмыщелка проводят рентгенографию локтевого сустава. При свежих эпикондилитах рентгенографическая картина без изменений. При застарелых процессах иногда выявляется кистозная перестройка поверхностных отделов кости, разрыхление кортикального слоя и частичная оссификация сухожилий.
Дифференциальная диагностика с ревматическим и неревматическим воспалением несложна. При артрите боли усиливаются во время движений в локтевом суставе, при эпикондилите такие движения безболезненны. При артрите в локтевом суставе нередко образуются сгибательные контрактуры, при эпикондилите движения свободные, в полном объеме. Для артрита характерна болезненность при пальпации на уровне суставной щели, для эпикондилита – болезненность при ощупывании мыщелка. Чтобы окончательно исключить воспалительный процесс в суставе, определяют острофазовые показатели крови: С-реактивный белок, ревматоидный фактор, иммуноглобулины, церулоплазмин.
Эпикондилит локтевого сустава также дифференцируют с ущемлением локтевого нерва (синдромом кубитального канала) и ущемлением срединного нерва (синдромом круглого пронатора). Отличительной особенностью этих заболеваний являются гипестезия или гиперестезия и расстройства движений в зонах иннервации. При затруднениях в процессе дифференцировки эпикондилита с артритом и сдавлением нервов больных направляют на консультации к неврологу и ревматологу.
Лечение эпикондилита локтевого сустава
Лечебная тактика зависит от давности заболевания, яркости клинической симптоматики и причин перегрузки сухожилий. При свежих эпикондилитах с нерезко выраженным болевым синдромом иногда достаточно назначить охранительный режим, при котором исключаются определенные движения конечности. Если эпикондилит возник вследствие профессиональной перегрузки, пациенту выписывают больничный лист. Если причиной развития болезни стали занятия спортом – рекомендуют временно прекратить тренировки. После исчезновения болей нагрузки постепенно увеличивают.
Для предупреждения рецидива необходимо установить, что стало причиной перегрузки мышц. Больным советуют обратить внимание на технику выполнения стереотипных движений, использовать другие инструменты, регулярно делать паузы во время работы, пересмотреть режим тренировок и т. д. Иногда перечисленных мер оказывается достаточно для устранения симптомов болезни и предупреждения рецидивов. При неэффективности данного метода, а также при интенсивном болевом синдроме и затяжном течении эпикондилита необходимо более активное лечение.
Руке обеспечивают полный покой, накладывая лонгету и подвешивая конечность на косыночную повязку. После уменьшения болей гипс снимают, пациентам рекомендуют применять НПВС местного действия. НПВС в таблетках обычно не назначают, поскольку риск от возникновения побочных эффектов (раздражения стенки желудка) превышает потенциальные возможности противовоспалительной терапии. При упорных резких болях проводят блокады пораженной зоны растворами глюкокортикостероидов.
Оптимальным вариантом при эпикондилите являются блокады с бетаметазоном, поскольку данный препарат не вызывает усиления боли сразу после блокады и не провоцирует дегенеративные изменения тканей в месте введения. Бетаметазон можно заменить метилпреднизолоном или гидрокортизоном, однако в этом случае пациента необходимо предупредить, что в первые сутки после блокады боль усилится, и только потом наступит облегчение. Использование триамцинолона при эпикондилите противопоказано, так как это лекарственное средство при подкожном введении может стать причиной нарушения пигментации кожи и образования спаек между кожей и подлежащими тканями (в данном случае – поверхностью мыщелка плечевой кости).
Прогноз при эпикондилите локтевого сустава благоприятный. Покой и использование НПВС местного действия позволяют полностью устранить болевой синдром за 2-3 нед. При введении глюкокортикостероидных препаратов боли исчезают в течение 2-3 суток. В отдельных случаях наблюдается упорное течение с частыми обострениями и низкой эффективностью терапии. Обычно причиной является врожденная недостаточность соединительной ткани. У таких больных выявляется гипермобильность суставов, а эпикондилит часто носит двухсторонний характер. Оптимальным вариантом в подобных случаях становится постоянный щадящий режим и индивидуальный подбор переносимых нагрузок (возможно – со сменой специальности или отказом от занятий спортом).
Источник