Энтезопатия коленного сустава врач

Незначительная боль в коленном суставе не всегда вызывает тревогу. На нее часто не обращают внимания, а болезнь развивается, начинает требовать все более серьезного лечения. Именно с небольшой боли начинается заболевание, которое врачи называют энтезопатия коленного сустава.
Причины заболевания
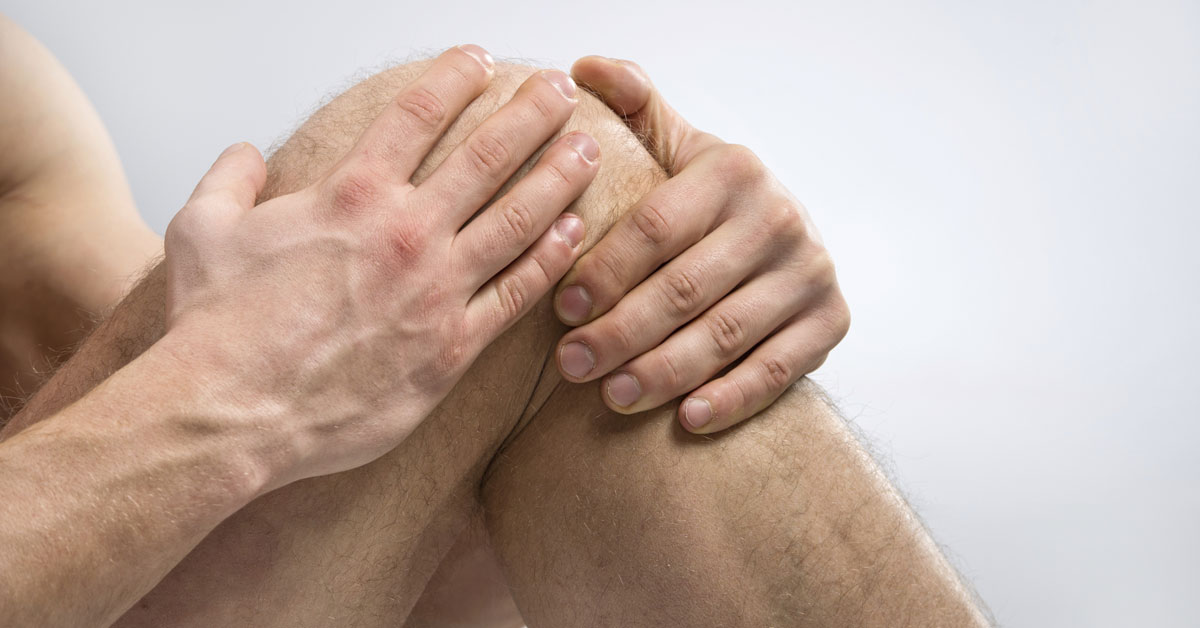
Энтезопатия (второе название – периартрит) характеризуется воспалительными процессами в месте крепления к костям связок, сухожилий. В случае с коленным суставом воспаление возникает в месте крепления суставной сумки, чаще всего там, где крепится сухожилие четырехглавой мышцы бедра.
Причинами заболевания в разных случаях являются:
- травмы, падения, удары;
- постоянные значительные физические нагрузки, в том числе статические;
- большая амплитуда движений;
- инфекции;
- врожденные болезни и патологии;
- переохлаждения ног;
- нарушения кровообращения из-за сосудистых заболеваний;
- нарушения в обмене веществ.
Отдельно следует отметить малоподвижный образ жизни, который также может привести к энтезопатии. Недостаток движения приводит к тому, что внутрисуставная жидкость в колене вырабатывается в меньшем количестве, чем это необходимо. Суставная сумка герметична, жидкость в ней появляется только при движении. Поэтому можно сказать, что активный образ жизни с небольшими физическими нагрузками служит своеобразной профилактикой энтезопатии.
При длительном воспалении ткани начинают постепенно разрушаться. Это может привести к нарушениям двигательной функции и впоследствии даже к инвалидности. Энтезопатию следует обязательно лечить. Чем раньше начнется лечение, тем меньше возможность появления осложнений.
Симптомы заболевания

Начало болезни может протекать без особых симптомов. Затем появляются небольшие болезненные ощущения при физических усилиях (например, подъем по лестнице, приседания). Обычно на них не обращают внимания, списывая на общее утомление.
Когда очаг воспаления увеличивается, симптомы становятся более явными. Признаки энтезопатии коленного сустава:
- устойчивая боль в колене, при движении она усиливается;
- отечность и уплотнение над местом воспаления;
- повышение температуры тела над воспаленным участком;
- ограничение подвижности сустава;
- болезненность при ощупывании и надавливании в области колена.
Энтезопатия развивается постепенно. Но известны случаи, когда развитие болезни происходит стремительно. В этом случае сустав перестает выполнять свою функцию, сухожильно-связочный аппарат разрушается.
Виды энтезопатии коленного сустава
Название «энтезопатия» объединяет группу болезней:
- бурситы – воспаление складок и карманов (бурс) коленного сустава, накопление в них жидкости;
- тендиниты – воспаление связок колена;
- артриты – группа болезней, при которых происходит воспаление коленей и коленных суставов.
Общее в этих болезнях – воспалительные процессы, приводящие к болезненности, к повышению температуры тела, иногда к отекам и припухлостям коленей.
Диагностика энтезопатии
При подозрении на энтезопатию коленного сустава проводятся следующие исследования:
- рентгенологическое обследование коленей (на начальной стадии болезни может быть неэффективным);
- УЗ-томография или МРТ-обследование;
- остеосцинтиграфия – лучевая диагностика костей с введением в организм технеция.
Два последних метода являются более надежными и позволяют определить даже стертые формы энтезопатии.
Энтезопатия коленного сустава – болезнь, которая может возникнуть у любого человека. В большей опасности люди, занимающиеся физическим трудом или подвергающиеся воздействию длительных статических нагрузок на мышцы, например, штукатуры, парикмахеры. В группе риска и те, кто ведет малоподвижный образ жизни. Болезнь может привести к утрате подвижности и к инвалидности. Ее нужно обязательно лечить, причем лечение должно начаться как можно раньше. Современные лекарственные средства и новые методы лечения, в том числе ударно-волновая терапия, позволяют вылечить энтезопатию коленного сустава без оперативного вмешательства.
Лечение энтезопатии

Лечение включает в себя общую противовоспалительную терапию. Нужно ограничить нагрузки на пораженную ногу. Для прекращения воспаления применяются антибиотики, иногда с введением внутрь сустава.
Для облегчения боли применяются мази и гели. Можно воспользоваться народными средствами: компрессами из свежих листьев капусты, лопуха, из сока каланхоэ.
Комплексное лечение включает в себя:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- лечебную физкультуру;
- сеансы массажа.
Болезнь, перешедшая в хроническую стадию, может потребовать хирургического вмешательства. Современная хирургия для лечения энтезопатии применяет операции с минимальным вмешательством, позволяющие не затрагивать соседние здоровые ткани. При артроскопии суставная сумка не вскрывается, что позволяет сделать операцию без риска инфекционных заражений.
Еще один малотравматичный способ лечения энтезопатии – ударно-волновая терапия (УВТ). Она проводится в комплексе физиотерапевтических процедур. В ряде случаев применение УВТ позволяет избежать операционного вмешательства.
Метод ударно-волнового воздействия основан на влиянии на человеческое тело акустических волн. Идея их применения появилась еще в начале 20 века, но на практике была использована только в восьмидесятых годах этого столетия. УВТ начали применять для лечения мочекаменной болезни: волны разрушали камни, позволяя обойтись без операции.
Далее возникла идея воздействовать при помощи импульсов на кости. Акустические волны не причиняют вреда костной ткани, а оказывают явное положительное действие:
- улучшают кровообращение;
- улучшают обмен веществ;
- разрушают и вымывают минеральные соединения;
- активизируют синтез волокон связок и хрящей.
Это позволяет быстрее и эффективнее лечить переломы, поражения суставов и хрящей. Восстановительные процессы при применении УВТ проходят быстрее, сокращается время лечения и реабилитации.
Противопоказана УВТ в следующих случаях:
- при наличии новообразований вблизи зоны воздействия аппарата;
- при болезнях, вызывающих нарушения в свертываемости крови;
- при беременности и в подростковом возрасте;
- при установленном кардиостимуляторе;
- при наличии тромбов в полости сердца.
Ударно-волновая терапия не требует пребывания в стационаре. Больные приходят на прием к врачу – физиотерапевту в назначенное время. В зависимости от диагноза врач назначает длительность и количество процедур.
Перед сеансом УВТ врач смазывает кожу специальным гелем, затем включает аппарат. В нем генерируются акустические волны. Аппликатор аппарата прикладывают к пораженному месту. Во время воздействия акустических волн могут возникнуть дискомфорт или боль. Однако с продолжением лечения неприятные ощущения уменьшаются, а эффект от процедур увеличивается.
Сеансы продолжаются 15-20 минут, между ними проходит от 3 до 7 дней. Назначается до 5 процедур, между курсами УВТ должно пройти от полугода до года. Курсы повторяются до тех пор, пока не будет достигнут желаемый результат. УВТ позволяет быстрее оправиться после травм, избежать осложнений после них. В ряде случаев лечение энтезопатии, даже в хронической форме, при применении УВТ обходится без оперативного вмешательства.
Источник
Энтезопатии – это группа патологических процессов с воспалительным и дегенеративно-дистрофическим компонентом, возникающих в области прикрепления сухожилий, реже апоневрозов, связок и суставных капсул к костям. Проявляются болями в покое и при физических нагрузках с участием пораженной анатомической структуры, ограничением движений, локальной отечностью, гиперемией и болезненностью при пальпации. Диагностируются на основании жалоб, анамнеза, данных рентгенографии, МРТ и УЗИ суставов. Лечение энтезопатий комплексное, включает физиотерапию, медикаментозную терапию, массаж, ЛФК. При неэффективности консервативных методик выполняются хирургические вмешательства.
Общие сведения
Энтезопатии (от лат. enthesis – соединение сухожилия с костью) – распространенная группа заболеваний опорно-двигательного аппарата. Название происходит от слова «энтез» или «энтезис», означающего место прикрепления соединительнотканных образований к костным структурам, используется в медицинской литературе с 60-х годов прошлого века.
Некоторые специалисты придерживаются более широкого толкования данного термина и включают в группу энтезопатий не только непосредственно поражения энтезов, но и тендиниты прилегающих участков сухожилий, а также воспалительные процессы в области сухожильных сумок. По статистике, энтезопатии диагностируются у 35-85% пациентов, страдающих болезнями суставов. Нередко выявляются при аутоиммунных патологиях, встречаются у спортсменов и людей некоторых профессий. Имеют склонность к длительному течению с постепенным прогрессированием, дегенеративно-дистрофическим перерождением тканей, ухудшением функции и повышением вероятности травматизации измененной анатомической структуры.
Энтезопатия
Причины энтезопатий
С учетом этиологического фактора в травматологии и ортопедии различают две разновидности энтезопатий: первично воспалительную и первично дегенеративную. Первично воспалительная патология развивается при распространении воспаления с прилегающих суставов при артритах. Первично дегенеративный процесс возникает в результате повторяющихся мелких травм при постоянных перегрузках или является исходом однократного крупного повреждения (надрыва, разрыва в области энтеза). Причиной перегрузки может быть как высокая физическая активность, так и нарушение биомеханики движений при заболеваниях костно-мышечной системы. Факторами, увеличивающими вероятность формирования энезопатий, считаются:
- Однообразные физические нагрузки. Патология часто выявляется у спортсменов (теннисистов, бегунов, футболистов, тяжелоатлетов и пр.) и лиц некоторых профессий (строителей, грузчиков, маляров, артистов цирка и балета), что обусловлено повторяющимися движениями, которые становятся причиной чрезмерной нагрузки и неоднократных микротравм энтезов. Постоянная микротравматизация нередко усугубляется более тяжелыми травмами с образованием участков рубцовой ткани.
- Заболевания суставов. Специалисты рассматривают энтезопатии как достаточно специфичный признак серонегативных спондилоартропатий, в том числе – болезни Бехтерева, псориатического артрита, болезни Рейтера и других реактивных поражений суставов урогенного происхождения, а также реактивных артритов, возникающих на фоне инфекционных энтероколитов, неспецифического язвенного колита и болезни Крона. Патология может обнаруживаться при артрозах, особенно часто встречается при дегенеративно-дистрофических поражениях коленного и тазобедренного суставов.
- Трофические расстройства. Ухудшение тканевого обмена в области энтезов может провоцироваться нарушениями нервной регуляции при корешковых синдромах, недостаточностью местного кровоснабжения при сердечно-сосудистых заболеваниях, изменением гормонального фона в период менопаузы у женщин.
- Дисплазия соединительной ткани. Врожденная неполноценность соединительнотканных структур ассоциируется с высокой вероятностью микротравматизации сухожильно-связочного аппарата и последующим развитием воспаления даже при незначительных физических нагрузках. Наследственные коллагенопатии являются одной из основных причин поражения энтезисов у лиц молодого возраста.
Патогенез
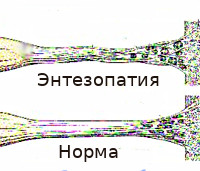
В основе энтезопатии лежат воспалительные и дегенеративные процессы в зоне энтезиса. Особенностью данной анатомической структуры является неэластичность и высокая механическая прочность при относительно неблагоприятных условиях местного кровообращения. Энтезы лишены собственных сосудов, питание тканей осуществляется за счет артерий, обеспечивающих кровоснабжение прилегающих кости и сухожилия. При нагрузке в области энтезиса формируется зона наиболее интенсивного натяжения. Благодаря большой механической прочности большинство волокон остается целыми, поэтому однократное микроповреждение протекает бессимптомно и остается незамеченным.
При этом в областях соединения коллагеновых пучков с костной тканью (при фиброзном энтезе) или трансформации коллагеновых волокон в волокнистый хрящ (при фиброзно-хрящевом соединении) образуются одиночные микроразрывы. При повторной микротравматизации количество разрывов постепенно увеличивается. В ткани сухожилия появляются зоны жирового перерождения. Все перечисленное негативно влияет на прочность энтеза, повышает вероятность его последующих повреждений и способствует развитию воспаления. При первично воспалительном поражении наблюдается обратный механизм. Воспалительные явления создают благоприятные условия для появления микроразрывов, ткань сухожилия рубцуется и подвергается жировому перерождению, формируются участки дегенерации энтеза.
Симптомы энтезопатий
Наиболее распространенными поражениями энтезиса считаются эпикондилиты, трохантерит, энтезопатии седалищного бугра, «гусиной лапки» и боковой поверхности надколенника, ахиллодения и подпяточный бурсит. Общими симптомами патологий этой группы являются локальные боли в месте прикрепления сухожилия при напряжении соответствующих мышц или нахождении в определенном положении. Болевой синдром усиливается при сопротивлении движению. При пальпации определяется болезненность, иногда выявляются костные выросты и ограниченный отек мягких тканей.
Эпикондилит локтевого сустава может быть наружным («локоть теннисиста») и внутренним («локоть гольфиста»), поражает, соответственно, места прикрепления сухожилий к наружному и внутреннему мыщелкам плечевой кости. Для латерального эпикондилита характерны четко локализованные боли, возникшие после непривычной нагрузки и усиливающиеся при сопротивлении попытке разгибания лучезапястного сустава. Медиальный эпикондилит проявляется местной болезненностью, усиливающейся при сопротивлении сгибанию запястья. Функция локтевого сустава обычно сохранена.
Трохантерит, как правило, развивается на фоне артроза тазобедренного сустава, чаще диагностируется у больных женского пола в возрасте старше 40 лет. Отмечается болезненность в зоне большого вертела при попытке лечь на больной бок. Энтезопатия обычно не оказывает влияния на объем движений, возможны некоторые ограничения, обусловленные сопутствующим артрозом. Пальпация трохантера болезненна. Наблюдается усиление болевого синдрома при сопротивлении отведению бедра. Пациенты с энтезопатией седалищного бугра предъявляют жалобы на боль, возникающую в положении сидя (при давлении тела на пораженную область).
Анзериновый бурсит или поражение энтеза в зоне «гусиной лапки» – воспаление на участке прикрепления сухожилий трех мышц: полусухожильной, изящной и портняжной по внутренней поверхности голени ниже коленного сустава. Обычно диагностируется у женщин среднего и пожилого возраста, имеющих лишний вес и страдающих гонартрозом. Проявляется болями в начале движения и при подъеме по ступеням, локальной болезненностью в проекции энтезиса. Еще одной энтезопатией области коленного сустава является процесс в зоне прикрепления собственной связки надколенника по его наружному или внутреннему краю. Как и предыдущая патология, чаще выявляется при артрозе, сопровождается болями при пальпации и движениях.
Ахиллодиния нередко диагностируется у спортсменов, лиц с наследственными коллагенопатиями. Характеризуется интенсивной болью при движениях и продолжительном пребывании в положении стоя. Подпяточный бурсит может быть первично воспалительным или первично дегенеративным. В первом случае обнаруживается у пациентов со спондилоартропатиями, во втором (пяточная шпора) – наблюдается у лиц в возрасте 40 лет и старше. Типичны боли при опоре на стопу, более выраженные в момент начала ходьбы.
Диагностика
В зависимости от этиологии заболевания диагностические мероприятия осуществляют травматологи-ортопеды или ревматологи. При возникновении энтезопатий на фоне урогенных и энтерогенных спондилоартропатий направление к перечисленным специалистам может быть выдано урологом, проктологом или инфекционистом. До недавнего времени диагностика основывалась на клинических данных и результатах рентгенографического исследования. В настоящее время перечень обследований включает следующие процедуры:
- Опрос, осмотр. В анамнезе часто отмечают предрасполагающие факторы. При подозрении на спондилоартропатию изучают семейный анамнез, выявляют характерные признаки со стороны других органов. В ходе объективного осмотра обнаруживают локальную болезненность, иногда – ограниченный отек и костные разрастания, усиление боли при напряжении соответствующей мышцы, особенно на фоне сопротивления движению.
- Рентгенография сустава. На ранних стадиях изменения на артрограммах отсутствуют или слабо выражены. При прогрессировании процесса визуализируется локальная остеопения, прерывистость кортикального слоя, оссификаты фиброзной части энтеза, костные выросты.
- Эхография. На раннем этапе УЗИ суставов подтверждает нарушения структуры фиброзного энтезиса. В последующем картина дополняется участками оссификации сухожильной части соединения и костными эрозиями.
- МРТ. Непосредственно энтез плохо просматривается во время сканирования, однако метод обеспечивает высокую точность при выявлении специфических изменений близлежащих анатомических образований. МРТ кости подтверждает наличие костного отека еще до появления рентгенологических признаков энтезопатии.
С учетом локализации и клинических проявлений заболевания дифференциальную диагностику осуществляют с артритами, артрозами, бурситами, тендинитами, тендовагинитами, фиброзитами, другими воспалительными и дегенеративно-дистрофическими процессами в суставной области и периартикулярной зоне. При проведении дифференциации учитывают, что энтезопатии могут сочетаться с перечисленными патологиями.
Лечение энтезопатий
Лечение поражений энтезов производится в амбулаторных условиях, включает медикаментозную терапию и немедикаментозные методы воздействия. Больным рекомендуется изменение двигательных стереотипов для уменьшения нагрузки на пораженные энтезисы. Операции требуются относительно редко, показаны при выраженном болевом синдроме и неэффективности консервативной терапии. Перечень возможных лечебных мероприятий включает:
- Лекарственные блокады. Локальное введение глюкокортикостероидных препаратов (периартикулярные блокады) является наиболее результативным способом быстрого устранения выраженного болевого синдрома. Частые инъекции медикаментов могут провоцировать дегенеративно-дистрофические изменения в кости и мягких тканях, поэтому лекарственные средства назначаются с осторожностью не чаще 1-2 раз в год курсом не более 3 инъекций.
- Физиотерапию. Важнейшую роль в устранении или уменьшении проявлений патологии играет лечебная физкультура. В период обострения применяют пассивные движения, растягивающие упражнения, в фазе ремиссии составляют программу для укрепления мышц пораженного сегмента. Кроме того, используют лазеротерапию, ультразвук, криотерапию, рефлексотерапию. Широко применяются мануальные методики (массаж, мануальная терапия). Многие специалисты отмечают эффективность ударно-волновой терапии.
- Хирургические вмешательства. По показаниям выполняют тенотомию или тендопериостеотомию, иногда – в сочетании с другими оперативными методиками (например, фасциотомией). В последние годы при энтезопатиях некоторых локализаций успешно применяются эндоскопические операции.
Прием НПВС в терапевтических дозировках в большинстве случаев не обеспечивает желаемого эффекта, наблюдается лишь некоторое снижение болезненности при одновременном максимальном ограничении нагрузки на пораженный сегмент. Боли и воспаление при некоторых энтезопатиях поверхностных локализаций временно уменьшаются после нанесения местных средств, содержащих НПВС, и согревающих мазей. При глубоком расположении энтезов препараты местного действия неэффективны.
Прогноз и профилактика
Прогноз при энтезопатиях относительно благоприятный. При правильно подобранной схеме лечения, соблюдении рекомендаций врача клинические проявления болезни уменьшаются или исчезают. Вместе с тем, заболевание склонно к хроническому течению, полное выздоровление наблюдается редко, при увеличении нагрузки на сегмент или обострении патологий близлежащих суставов существует высокая вероятность рецидивов. Со временем патология прогрессирует, что влечет за собой ухудшение функции конечности. Профилактические меры предполагают отказ от чрезмерных однообразных физических нагрузок, соблюдение техники выполнения движений в процессе занятий спортом и профессиональной деятельности, своевременное лечение сосудистой патологии, поражений суставов и нервной системы.
Источник
