Эндопротезирование тазобедренного сустава в старческом возрасте
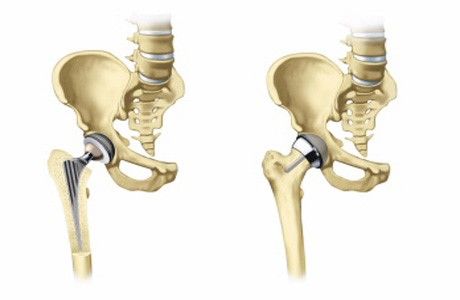
Хирурги-ортопеды Европейской клиники спортивной травматологии и ортопедии (ECSTO) успешно выполняют как плановое, так и экстренное эндопротезирование суставов пожилым пациентам. Буквально на днях наши специалисты провели такие операции двум женщинам — 85-ти и 80-ти лет.
Женщины поступили в клинику почти одновременно: у одной при падении в день обращения была сломана шейка бедра, у другой диагностирован запущенный артроз коленного сустава с выраженным болевым синдромом. По результатам обследования противопоказаний к хирургическому лечению выявлено не было, поэтому в обоих случаях врачи ECSTO приняли решение оперировать пациенток.
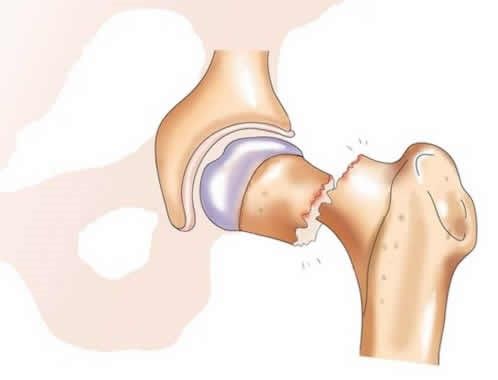 — В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
— В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
Во многих больницах хирурги отказываются оперировать пожилых пациентов из-за риска опасных для жизни осложнений, однако, если при разрушении сустава или переломе шейки бедра не сделать операцию, то человек навсегда потеряет способность ходить и может умереть от развивающихся в результате постельного режима или снижения двигательной активности патологий, например, пневмонии или тромбоэмболии. Кроме того, постоянная боль – это источник повышенного артериального давления, стрессовых язв, повышения уровня сахара крови.
В ECSTO пациентов солидного возраста тщательно обследуют и готовят к операции не только анестезиологи и хирурги, но и терапевты, кардиологи и невропатологи. Назначается комплекс мер, который снижает риски негативного воздействия на организм операции и анестезии. Как правило, уже через сутки прооперированных пациентов переводят в обычную палату, а через 7-8 дней они уходят домой на своих ногах.
Заменить можно любой сустав, но в более, чем 90% случаев в замене нуждаются тазобедренный и коленный, особенно, если речь идет о пожилых людях.
В арсенале наших хирургов сегодня есть множество различных модификаций эндопротезов, как тазобедренного, так и коленного суставов. У пожилых пациентов наиболее важными параметрами, определяющими выбор эндопротеза, являются те, которые позволяют человеку после операции вести привычный образ жизни, не вспоминая об искусственном суставе вообще. В частности, для замены тазобедренного сустава используются эндопротезы с большим диаметром головки, что исключает послеоперационный вывих даже при очень слабых мышцах или сопутствующих неврологических заболеваниях. Самый свежий пример от проф. Карданова: «Операция ревизионного эндопротезирования тазобедренного сустава у пациентки 82 лет с повторяющимся вывихом головки эндопротеза, установленного в Германии 6 лет назад. На протяжении 5 лет после операции никаких проблем с имплантированным немецкими коллегами суставом не было, однако в течение последнего года после перенесенных неврологических заболеваний мышцы оперированной ноги стали заметно слабее, что явилось причиной вывихов головки эндопротеза при самых обычных движениях. Каждый вывих требовал вправления под общим наркозом, причем один раз вправлять головку эндопротеза пришлось открыто. Нам не оставалось ничего другого, как заменить два компонента немецкого сустава – чашку и головку. Вновь установленные компоненты исключают саму возможность вывиха, позволяя при этом пользоваться ногой в полном объёме. Конечно, ревизионное протезирование – это более сложная технически и более чреватая осложнениями операция, однако в данном случае всё прошло по максимально благоприятному сценарию».

Обычно применяются эндопротезы с бесцементной фиксацией в кости, однако, если интраоперационно определяется выраженный остеопороз (размягчение костей), хирург делает выбор в пользу цементной фиксации, что, как и в первом случае, позволяет двавать полную нагрузку на ногу уже на следующий день после операции.
При выборе типа эндопротеза для замены коленного сустава важно ориентироваться на состояние связочного аппарата колена. В ситуации, когда имеется выраженный дисбаланс или застарелое повреждение связок коленного сустава, требуется применение стабилизированного эндопротеза. Конструкция такого сустава позволяет совершенно нормально пользоваться ногой даже при полном отсутствии связок. Фиксация коленного эндопротеза к кости всегда с помощью костного цемента, это позволяет начать реабилитацию и ходьбу с нагрузкой в те же сроки, что и после замены тазобедренного сустава.
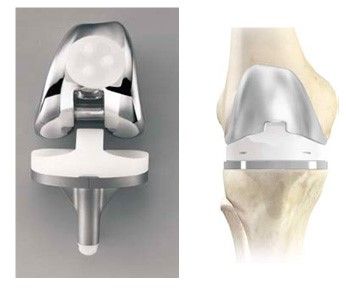
Бытует мнение, что эндопротезирование – это операция, связанная с большой кровопотерей. Однако при правильных действиях хирурга, когда операция длится час-полтора, а разрезы тканей минимальны (7-10 см. для тазобедренного и 12-15 — для коленного), кровопотеря составляет около 200-400 миллилитров. В редких случаях, когда восполнение крови всё же требуется (тяжелые посттравматические артрозы, сложное ревизионное эндопротезирование, протезирование при онкологии), необходимые компоненты крови всегда есть в наличии в реанимационном блоке клиники.
— «Мы возвращаем радость движений», — так звучит девиз нашей клиники, поэтому, следуя ему, мы считаем, что право на активную жизнь имеет каждый человек вне зависимости от возраста. 70, 80, 90 лет – это ведь не предел, — заключает Андрей Карданов. — Люди должны ходить на своих ногах до последнего, и именно поэтому мы стремимся оперировать пожилых пациентов, даём им шанс продолжать нормально жить. Буквально на следующей неделе планируется замена коленного сустава у пациента 86 лет – он не только продолжает работать, но и водит автомобиль, занимается физкультурой в домашнем спортзале. Вовремя выполненная малотравматичная операция, адекватное послеоперационное ведение и реабилитация гарантируют нашим пациентам возможность двигаться без боли, продолжать обслуживать себя, не быть обузой для окружающих.
Источник
Переломы шейки бедренной кости и деформирующий артроз тазобедренного сустава относятся к наиболее распространенной ортопедотравматологической патологии у лиц старческого возраста. Проблема оказания квалифицированной помощи в этих ситуациях является весьма актуальной геронтологической и социально-экономической задачей.
Цель исследования — улучшение результатов хирургического лечения переломов шейки бедренной кости и коксартроза 3-4 стадии у пациентов старческого возраста.
Тотальное эндопротезирование при переломах шейки бедренной кости у пациентов старческого возраста и деформирующем артрозе тазобедренного сустава направлено на восстановление двигательной и опорной функции нижней конечности и стереотипа ходьбы, ликвидацию болевого синдрома и должно обеспечивать возможность самостоятельного обслуживания себя. Анализ предоперационного планирования, послеоперационного ведения и реабилитации 153 больных старческого возраста после тотального эндопротезирования тазобедренного сустава позволил сформулировать следующие показания к его применению: переломы, несросшиеся переломы, ложные суставы, дефекты и лизис шейки бедренной кости после предшествующего консервативного и оперативного лечения; дефекты и разрушения вертлужной впадины после неадекватного ее остеосинтеза; посттравматическая coxa vara с ложным суставом основания шейки и вертельной области; нестабильность или неадекватность однополюсного и биполярного эндопротезирования проксимального конца бедра; диспластический коксартроз 3-4 стадии с порочным положением нижней конечности; кистозные поражения тазобедренного сустава с нарушением сферы головки бедра; асептический некроз головки бедра 3-4 стадии и тазобедренного сустава в целом; истинный и ложный протрузионный коксартроз 3-4 стадии; первичные опухоли тазобедренного сустава; ревматоидный артрит и остеоартритические изменения тазобедренного сустава; анкилозирующий спондилоартрит; постогнестрельные дефекты тазобедренного сустава; неудовлетворительные исходы и деформации тазобедренного сустава после различных остеотомии его суставных концов.
При определении показаний к оперативному лечению этой категории пациентов с переломами шейки бедра и деформирующим артрозом тазобедренного сустава учитывается значительно большее число факторов, чем у лиц трудоспособного возраста. Особое внимание уделяется характеру и степени выраженности и продолжительности болевого синдрома, тяжести и длительности порочного положения конечности, способу передвижения больного до травмы, тяжести рентгенологических проявлений коксартроза, локализации перелома шейки и степени остеопороза, состоянию противоположного сустава, общесоматическому и психологическому статусу. Среди этих факторов, определяющими в выборе и особенностях тотального эндопротезирования являются: тяжесть сопутствующей патологии и степень ее компенсации; усиление интенсивности болевого синдрома после перелома шейки бедра; характер и степень деформации конечности на стороне поврежденного тазобедренного сустава; степень сохранения опороспособности противоположной нижней конечности.
С 1996 года по настоящее время в клинике травматологии, ортопедии и ВПХ МГМСУ на базах ГКБ №17, 29, 54 и 59 было прооперировано 153 пациента с переломами шейки бедренной кости и деформирующим артрозом тазобедренного сустава различной стадии в возрасте от 75 до 91 года. Из них женщин — 153, мужчин — 46. Всем пациентам было выполнено тотальное эндопротезирование тазобедренных суставов. Из них эндопротезом ЭСИ — 55, Bi-Metric Biomet (США) — 42, Mathys Medical Ltd. (Швейцария) — 38, ИСКО, СИНКО (цементной фиксации) — 17, Protek — 1.
Состояние тазобедренного сустава оценивалось по данным клинических, антропометрических и рентгенологических методов исследования, компьютерной и магнитно-резонансной томографии.
Наши наблюдения показывают, что тотальное эндопротезирование при переломах шейки бедренной кости и коксартрозе 3-4 стадии у пациентов старческого возраста дает благоприятные результаты у большинства оперированных. Этому способствовали правильное определение показаний к его выполнению, строгое соблюдение мер профилактики воспалительных осложнений и неукоснительное соблюдение технологии эндопротезирования, проведение полноценного восстановительного лечения. Из общего числа наблюдаемых больных осложнения имели место у 15 больных (9,8%). Из них летальный исход в послеоперационном периоде — у 7 (4,59%), асептическая нестабильность с реэндопротезированием — у 1 (0,6%), вывих эндопротеза — у 4 (0,7%) и нагноение с удалением эндопротеза — у 3 (1,96 %).
Гнетецкий С. Ф., Чемянов И.Г.
Московский государственный медико-стоматологический университет
Источник
Полное название:
Эндопротезирование тазобедренного сустава при переломах проксимального отдела бедренной кости у пациентов старшей возрастной группы
Авторы:
Слободской А.Б., Лежнев А.Г., Бадак И.С., Воронин И.В., Дунаев А.Г., Быстряков П.А., ГУЗ Саратовская областная клиническая больница (Директор больницы Тяпкин И.А.)
Переломы проксимального отдела бедренной кости составляют от 3,5 до 9,2% от всех переломов костей конечностей [2]. С возрастом эти показатели увеличиваются. Так, в конце прошлого века во всем мире ежегодно зарегистрировалось около 1,3 млн. таких переломов, а к 2050 г. ожидается рост до 4,5 млн. [2]. Остеопороз и осложнения этого заболевания явля¬ются одной из ведущих причин переломов проксимального отдела бедренного кости у больных старшей возрастной группы [3]. Общие расходы на лечение остеопоротичных переломов в США в 1995 году составили 13,7 млрд. долларов [1]. При неадекватном лечении переломов проксимального отдела бедренной кости пожилой человек прикован к постели, обостряются хронические заболевания, развиваются гипостатические осложнения. Консервативное лечение переломов проксимального отдела бедренной кости у пожилых людей в 26 – 80% приводит к летальному исходу в ближайшее время после травмы [1, 2]. Различные виды остеосинтеза у престарелых людей не дают желаемый результат в 15 – 70% [1, 5]. Нарушения процессов консолидации переломов развиваются в 22 – 74% [1, 6]. Неудовлетворительные результаты лечения прогрессируют с возрастом [2]. Большинство авторов отмечает значительное снижение летальности при раннем оперативном лечении и предлагают операцией выбора для больных пожилого и старческого возраста с переломами проксимального отдела бедренной кости — эндопротезирование [2]. По данным Самарского бюро МСЭК суммарная реабилитация больных с переломами проксимального отдела бедренной кости при консервативном лечении составляет только 12,3 %, а после эндопротезирования – 34,1% [4]. Это свидетельствует об огромной социальной значимости проблемы.
Цель исследования.
Изучить результаты лечения больных с переломами проксимального отдела бедренной кости у больных старшей возрастной группы при тотальном эндопротезировании тазобедренного сустава.
Материалы и методы.
Под нашим наблюдением находилось 236 больных, которым выполнено первичное эндопротезирование тазобедренного сустава по поводу переломов проксимального отдела бедренной кости. Мужчин — 111, женщин — 125. Среди лечившихся 171 пострадавший — старше 60 лет. Самому пожилому больному было 94 года. Пациентов от 60 до 70 лет – 84 (49,1% от всех оперированных преклонного возраста); от 71 до 80 лет – 61, соответственно 35,7%, и старше 80 лет – 26 пациентов – 15,2%.
Главной особенностью при лечении больных пожилого возраста было наличие у них сопутствующей патологии, отягощенного анамнеза. Так, патология сердечно — сосудистой системы диагностирована у 139 пациентов (81,3%), из них сочетание обширных инфарктов миокарда с формированием ишемической кардиомиопатии и НК II имело место у 26 больных (15,2%). Нарушения мозгового кровообращения с грубым неврологическим дефицитом отмечены у 17 больных (9,9%), различные формы сердечной аритмии диагностированы в 23 случаях (13,4%). Гипертоническая болезнь различной степени тяжести имела место у 126 пациентов (73,7%). Морбидное ожирение отмечалось у 72 лечившихся (42,1%).
По возможности, мы пытались выполнить операцию в максимально короткие сроки. Так, 22 пострадавших (12,9%) оперированы в течение 12 часов после поступления, 21 пациенту (12,3%) операция выполнена в течение первых суток. 94 больных (54,9%) прооперированы в первые 2-3 сут. и 34 пациента (19,9%) оперированы позже 3 суток. Переломы шейки бедренной кости имели место у 119 пострадавших (69,6%), переломы вертельной области получили 52 пациента (30,4%). Всем больным применяли передне – наружный доступ по Хартману, позволяющий при минимальной травматизации тканей и кровопотере достаточно быстро и удобно ревизовать сустав, удалить поврежденные фрагменты и импланировать эндопротез. Средняя продолжительность операции составила 37,7 ± 8,44 мин. (р ? 0,05), средняя операционная кровопотеря – 315,55 ± 33,72 мл (р ? 0,05). Дренаж удаляли через 16 – 24 часа. За это время по дренажу выделялось еще 379 ± 42,48 мл крови (р ? 0,05).
Абсолютными противопоказаниями к эндопротезированию тазобедренного сустава у лиц пожилого возраста считали наличие воспалительных очагов как в области планируемой операции, так и в отдаленных участках организма; генерализованную инфекцию; хроническую декомпенсированную сердечно – легочную и почечную недостаточность, (более III степени); любые острые заболевания, ожирение (более III степени), отсутствие самостоятельного передвижения до операции, психические расстройства (старческое слабоумие, и др.). Кроме того, учитывалась возможность ухода и помощи больным после выписки из стационара.
В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава. Эндопротез ЭСИ (Россия) применен в 98 случаях, что составило 57,3%, фирмы Zimmer (США) у 70 пациентов, соответственно 40,9% и фирмы De Pue (США) в 3 случаях (1,7%). Бесцементная фиксация компонентов суставов применена при 43 операциях (25,1%), гибридная – у 85 пациентов (49,7%) и полностью цементная в 33 случаях (19,2%). При переломах вертельной области использовались ревизионные ножки (ЭСИ или Вагнера), позволяющие заместить поврежденный фрагмент проксимального отдела бедренной кости и достигнуть стабильной фиксации эндопротеза. Выбор способа фиксации имплантов зависел от степени выраженности остеопороза, характера изменений в вертлужной впадине и проксимальном отделе бедренной кости, а также ряда других факторов.
Учитывая характер операции и сопутствующую патологию, обуславливающие высокий риск развития тромботических осложнений и нарушений со стороны системного и центрального кровообращения в послеоперационном периоде и перед операцией, все больные получали по 0,4 мг клексана п/к и соответствующую корригирующую терапию. Дополнительно, с момента поступления в клинику, больные выполняли дыхательные упражнения по оригинальной методике, направленные на повышение устойчивости миокарда и периферического сосудистого русла к гиперкапнии (пятикратные циклы в сутки задержки дыхания по три в цикле под самостоятельным контролем). Операция выполнялась под субдуральной анестезией на уровне LI-II с введением 3,0 мл 0,5% раствора наропина. Для поддержания адекватной оксигенации проводилась инсуффляция 100% О2. Интраоперационный мониторинг имел рутинный характер: контроль степени седации по Ремсэй, оценка сенсорной и моторной (по Бромейджу) блокад, гемодинамического профиля и оксигеностатуса. В послеоперационном периоде продолжалась инфузионная, корригирующая терапия и усиленная гепаринизация под контролем показателей биохимической коагулограммы).
Результаты и обсуждение.
Особенностью раннего послеоперационного периода было то, что больные, оперированные позже 3-х сут. с момента поступления, гораздо сложнее и длительнее адаптировались к ходьбе на костылях и обслуживанию себя, чем пациенты, оперированные в течение первых суток после травмы. Так, из 43-х больных, оперированных по экстренным показаниям в первые сутки после травмы, 38 без посторонней помощи ходили на костылях и обслуживали себя уже к 8,42 ± 2,35 сут. после операции. Из группы больных, оперированных в течение первых 3-х суток и позже, период адаптации к ходьбе и самообслуживанию продолжался в среднем до 12,51±2,92 сут (р ? 0,05). Кроме того, осложнения застойного характера (пневмонии, динамическая кишечная непроходимость, нарушения мочеиспускания), имевшие место у 17 пациентов (9,9%), практически во всех случаях отмечены при поздних операциях. Осложнений гнойно – воспалительного характера в раннем послеоперационном периоде не наблюдали. Тромботические осложнения имели место у 4 пациентов пожилого возраста (2,3%), которые заключились в тромбоэмболии мелких ветвей лёгочной артерии с благоприятным исходом у двух пациентов и с летальным исходом также у двух пациентов (1,2%). Оба летальных исхода имели место у больных, оперированных на 5 и 7 сут. с момента травмы. У остальных больных тяжёлых, нарушений кровообращения в послеоперационном периоде не отмечено.
Анализу отдаленных результатов были подвергнуты данные обследования 95 пациентов, оперированных в срок от 6 мес. до 4 лет. В анализируемую группу вошли 59 женщин и 36 мужчин в возрасте от 62 до 81 года. Клиническая оценка результатов лечения проводилась по шкале Харриса для тазобедренного сустава (1969). При этом хорошие и отличные результаты (более 80 баллов) отмечены у 31 пациента (32,6%). Удовлетворительные результаты (70 – 79 баллов) имели место у 68 больных(71,6%), и неудовлетворительные результаты (менее 70 баллов) диагностированы у 2 пациентов (2,1%). Установлено, что в период от 6 мес. после операции и позже умерло 14 человек. Причина смерти не была связана с травмой и выполненным хирургическим пособием.
Таким образом, эндопротезирование тазобедренного сустава у больных пожилого и старческого возраста является высокоэффективным методом, однако имеет ряд существенных особенностей. По сложившейся практике, пожилых больных с переломами проксимального отдела бедренной кости крайне неохотно госпитализируют в стационары, а тем более оперируют. Такая практика обрекает больного на обездвиживание, развитие гиподинамических осложнений, несращение перелома и, зачастую, к летальному исходу. Использование в качестве лечебного пособия различных видов остеосинтеза, даже современными металлоконструкциями, также зачастую приводит к неудовлетворительным результатам лечения. Принципиальным моментов в послеоперационном периоде является ранняя активизация больного одновременно с коррекцией нарушений гомеостаза и профилактикой осложнений, связанных с наличием сопутствующих заболеваний.

Клинический пример 1.
Больной М., 77 лет, поступил на лечение в ортопедическое отделение ОКБ г. Саратова 25.01.2007 г. Д-з: Медиальный перелом шейки левой бедренной кости. 25.01.2007 операция – тотальное эндопротезирование левого тазобедренного сустава эндопротезом гибридным фирмы Zimmer (VerSys ET, + ZCA) (США). Послеоперационный период протекал гладко. Больной адаптирован к самостоятельной ходьбе на костылях, в т.ч. по лестнице. Осмотр через 2,5 года после операции. Жалоб не предъявляет. Ходит с дополнительной опорой на трость. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности имплантов нет. Оценка по шкале Харриса – 84 балла (Рис. 1).
Клинический пример 2.
Больная Т. 73 лет, поступила на лечение в ортопедическое отделение ОКБ г. Саратова 03.04.2007 г. Д-з: Межвертельный перелом правой бедренной кости, перелом малого вертела со смещением отломков. 04.04.2007 операция – тотальное эндопротезирование правого тазобедренного сустава эндопротезом цементным ревизионным фирмы ЭСИ. Послеоперационный период протекал гладко. Больная адаптирована к самостоятельной ходьбе на костылях.  Осмотр через 2 года после операции. Жалоб не предъявляет. Ходит без дополнительной опоры. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности нет. Оценка по шкале Харриса – 86 баллов (Рис. 2).
Осмотр через 2 года после операции. Жалоб не предъявляет. Ходит без дополнительной опоры. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности нет. Оценка по шкале Харриса – 86 баллов (Рис. 2).
Выводы:
1. У пациентов пожилого возраста с переломами проксимального отдела бедренной кости оптимальным лечением является тотальное эндопротезирование тазобедренного сустава. Отказы в госпитализации и оперативном лечении таких больных должны быть строго мотивированы.
2. Тотальное эндопротезирование тазобедренного сустава, выполненное в ранние сроки (оптимально первые сутки с момента травмы), позволяет активизировать пострадавших, снизить количество послеоперационных осложнений, летальность и адаптировать больных к самостоятельной и активной жизни на достаточно длительный период.
Источник
