Эндопротезирование тазобедренного сустава при остеомиелите
Дегенерация суставных структур, изменение формы костей, псевдоартроз, укорочение конечности, болевой синдром с выраженными опорно-двигательными нарушениями – частые последствия перенесенного остеомиелита. Разумеется, хоть и гнойно-некротическое воспаление позади, из-за приобретенных ортопедических нарушений качество жизни продолжает страдать. Особенно печально, что проблема касается как пожилых, так и довольно часто молодых людей, вполне трудоспособного возраста. Поэтому пациентов всех возрастов объединяет не только общая проблема, но и один из волнующих вопросов: можно ли выполнять замену сустава функциональным эндопротезом после остеомиелита?
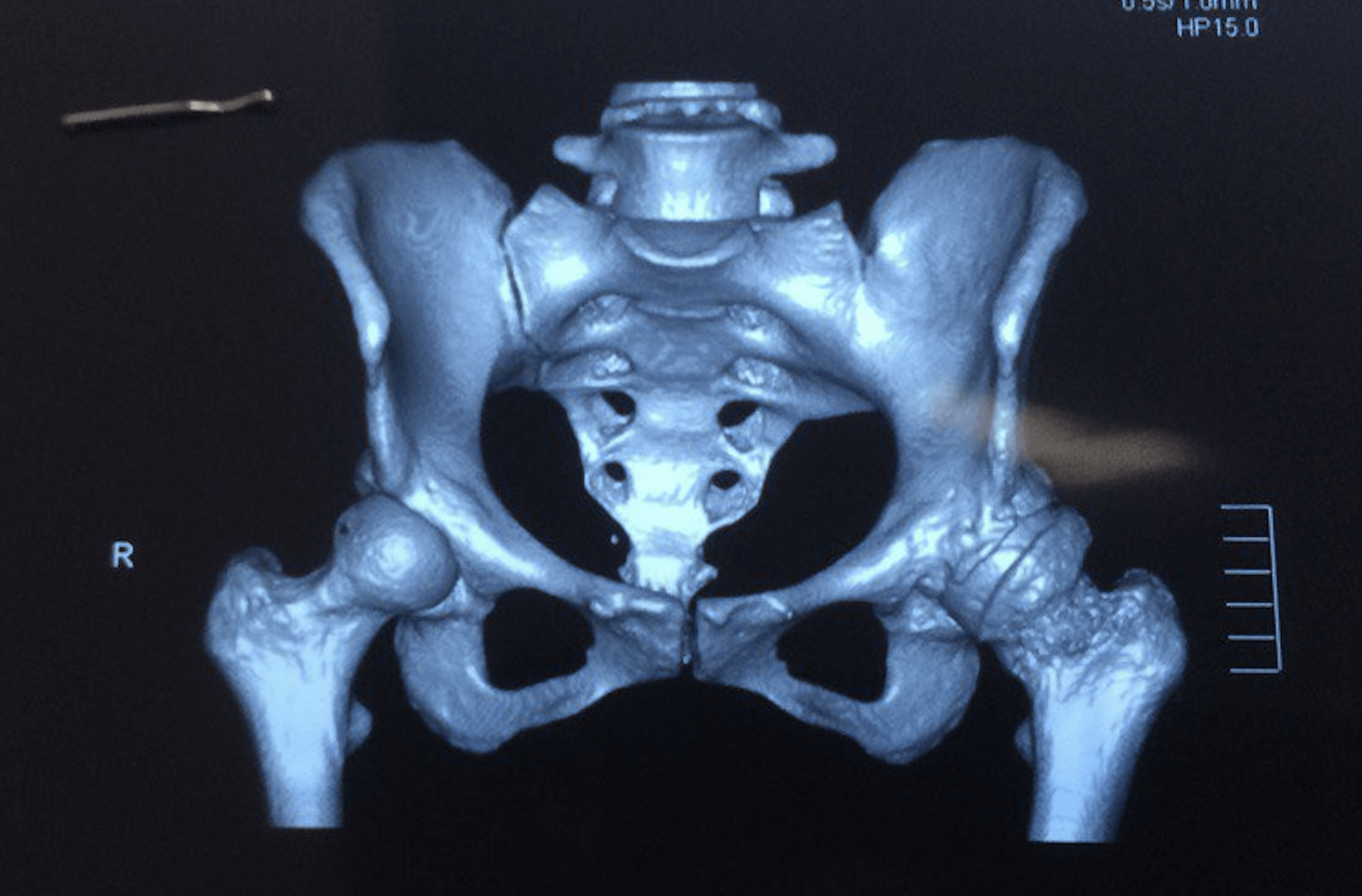
Поражение левого ТБС на снимках КТ.
Да, при уникальном достижении современной ортопедии, испытанном и доказавшем высокую эффективность методе артропластики, такая возможность не исключается. Клиника после остеомиелита, чаще затрагивающая тазобедренное костное соединение (38%-40%), может быть благополучно разрешена заменой проблемного сочленения искусственным протезом. Поэтому данное заболевание в медицинском документе еще не является полным противопоказанием к эндопротезированию. Шансы восстановить подвижность проблемного отдела конечности и вернуться к полноценной жизни определенно есть. Но каждому, кто рассматривает этот вид операции в перспективе, нужно узнать о важных аспектах лечения.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Проблематика остеомиелита для замены сустава
С точки зрения специалистов, остеомиелит, не напоминающий о себе долго, способен в любой момент активизироваться. Патология ведь не всегда излечивается полностью, у некоторых она просто переходит в хроническую стадию и находится в состоянии ремиссии, как при гематогенном виде. Поэтому эндопротезирование не дает абсолютной гарантии, что инфекционный агент «не проснется» после хирургических манипуляций и/или при появлении металла в анатомическом пространстве.
Нет смысла скрывать, случаи обострения и прогрессирования гноеродной инфекции, которая долгое время молчала, после установки эндопротеза иногда встречаются. Любая локальная инфекция – крайне неблагоприятная почва для сохранения должного сплочения протеза с костью. Распространенным итогом рецидивирующего остеомиелита становится нестабильность искусственного сустава-аналога, что неизбежно ведет к удалению вживленной конструкции и усиленной борьбе с активными патогенными микробами.
Патогенная микрофлора.
В принципе, любая операция в пределах когда-то инфицированного костного элемента или даже абсолютно здоровой кости сопряжена определенными рисками развития инфекционных поражений. Однако пациенты, однажды столкнувшиеся с остеомиелитом, – наиболее уязвимая категория больных. Глубокая инфекция у них случается в 2,5%-8% случаев, тогда как у людей без подобного инфекционного прошлого – в 0,5%-1,5%.
Все это мы говорим к тому, что отбор больных с диагнозом «остеомиелит» для замены суставов должен проходить очень жестко и в условиях хорошего медучреждения. Возможно, после предварительной диагностики, вызывающей опасения, хирург-ортопед назначит лечение в несколько этапов: например, сначала проведет интенсивную антибактериальную терапию, а по достижении стабильного регресса – эндопротезирование.
Вмешательство разрешается, если патогенная микрофлора либо полностью вылечена, либо эпизод покоя сохраняется не менее 6 месяцев с момента последнего острого проявления болезни. Но обычно врачи все же не берутся за процедуру по имплантации протеза пока абсолютная ремиссия не достигнет хотя бы 24 месяцев. На то есть веские аргументы: чем больше срок затишья после остеомиелитической вспышки, тем в разы ниже вероятность неблагополучного исхода операции.
При активном остеомиелите любой этиологии замена сустава (плечевого, тазобедренного, коленного и др.) под категорическим запретом! Первоначально нужно нейтрализовать воспаление и нагноение в конкретной зоне опорно-двигательного аппарата, вывести инфекцию из крови. Для этого применяют массивную антибиотикотерапию, секвестрэктомию, некрэктомию, промывное дренирование гнойного очага, стимуляцию иммунитета и т.д.
Условия для протезирования сустава
Пациента после остеомиелита послать на замену сустава допустимо лишь в том случае, если одновременно выполняются 3 условия, огласим их.
- Рецидивов гнойного процесса не зарегистрировано в течение минимум 6 мес., в идеале – 2-х и более лет.
- Рентгенографические данные и результаты функциональной диагностики подтверждают необходимость замены сустава (коксартроз последних стадий, порочное положение сочленения, потеря опорных функций, ложный сустав, хромота, др.). Примите к сведению, что одного рентгена бывает недостаточно, поэтому может потребоваться пройти КТ и/или МРТ.
- Лабораторные тесты и вердикты врачебных осмотров не противоречат фундаментальным законам эндопротезирования. А именно, общий анализ крови и мочи, биохимия крови, микробиологические и иммуносерологические тесты, ЭКГ, флюорография легких в норме или в условно допустимых пределах, самочувствие пациента удовлетворительное.
При наличии хронических сопутствующих заболеваний (диабет, гипертония, почечная недостаточность и др.) разрешено проходить вмешательство только после выполненной компенсации заболеваний.
Гнойные выделения из операционной раны.
Все возможные патогенные источники, заметьте, не только в пределах операционного поля, предельно важно элиминировать до операции. Большое внимание перед протезированием сустава уделяется подавлению патогенной среды, обитающей на слизистых ротовой полости, носа, мочеполовых органов, кишечника и желудка. Почему? Существующая в организме инфекция может транспортироваться с током крови в область имплантации. Как следствие, спровоцировать местное инфицирование костных и мягких тканей, окружающих эндопротез, в том числе вызвать повторную манифестацию заболевания.
Базируясь на рекомендации некоторых авторов, для ознакомления приведем, как могут выглядеть значения лабораторных анализов (после трехкратного обследования с интервалом в 1 неделю) для допуска к замене сустава после остеомиелита:
- СОЭ – менее 6-8 мм/ч;
- лейкоциты– от 5,5 до 6,0×109;
- нейтрофильные гранулоциты – 50%-58%;
- Т-клетки <61%, В-клетки <23%; О-клетки <21%;
- ИЗФ (фагоцитарная завершенность) – 66,3±2,6;
- Ig классов G и А – не более 140 МЕ/мл, класса М – не выше 200;
- активность комплемента (СН50) – в диапазоне от 25 до 100 ед.;
- СРБ (С-реактивный белок) – 5-12 мг/л;
- антитела к экзотоксину стафилококковому – до 1,0 АЕ/мл.
Если у человека в истории болезней числится остеомиелит, который был полностью вылечен, процент риска интра-, послеоперационной инфекции минимален, не выше 1,5%. То есть при замене сустава пациент рискует точно так же, как те, кто никак не связан с данным диагнозом.
Подготовка и проведение операции
Определяющую роль в подготовке играет предварительное использование (за 1-2 суток до вмешательства) лечения бактерицидными средствами с учетом антибиотической пробы. Вид и доза антибиотика определяются индивидуально. Раннее начало антибактериального лечения необходимо для предупреждения инфекционно-воспалительных реакций в ходе операции и в раннем послеоперационном периоде.
Бактериальный посев.
Анестезиологическое пособие – важнейшая деталь подготовительного процесса. Его очень аккуратно выбирает анестезиолог после беседы с пациентом, проведенных тестов на аллергию к анестетикам. Невозможно назначить тот или другой тип обезболивания без ясного представления о состоянии здоровья всех органов и систем организма. Поэтому врач-анестезиолог непременно учитывает еще и результаты стандартного обследования, назначаемого всем перед процедурой замены сустава. Выбор методики наркоза зависит от:
- сопутствующих патологий и их тяжести;
- веса и возраста больного;
- локализации проблемного отдела;
- вида и объема протезирования;
- психологического фона пациента.
Пациенту может быть рекомендован общий или регионарный наркоз. Распространенным методом аналгезии, когда нужно заменить сустав ноги, является эпидуральная анестезия. Ее выполняют в строго асептических условиях, при этом анестетик вводится четко в эпидуральное пространство позвоночника, чаще поясничного отдела. Так, вся часть туловища ниже поясницы становится совершенно нечувствительной, но пациент остается в сознании, сохраняется адекватное самостоятельное дыхание.
Накануне оперативного вмешательства назначается обильное питье и стандартное очищение кишечника посредством клизмы. За 8 часов до замены полностью отменяется прием пищи.
Замену сустава проводят в «чистых» условиях операционной со строжайшим следованием всех требований асептики и антисептики (бдительный контроль над стерильностью раны, за своевременной заменой перчаток, инструментов и т. д.). По возможности, хоть это не является самоцелью, хирург должен произвести манипуляции как можно быстрее, но только не в урон качеству имплантации. Быстрое завершение хирургического сеанса позволит минимизировать вероятность развития инфекции.
Немаловажным критерием в сокращении инфекционных рисков выступает малоинвазивность процесса вскрытия костного соединения. Современные операции по поводу замены суставов предполагают именно тактики малотравматичного создания доступа для вживления компонентов эндопротеза, подразумевающие:
- небольшой по длине разрез (6-15 см);
- низкий объем кровопотери;
- корректное обращение с мышцами (их не рассекают, а аккуратно сдвигают);
- отсутствие контакта с нервно-сосудистыми образованиями (опытный ортопед-хирург делает разрез в наиболее безопасном поле).
Что касается самих имплантатов. Больший интерес представляют тотальные или частичные модели с цементной фиксацией. Первостепенно значимо добавлять в цемент антибиотический препарат, который прилагается к имплантируемому изделию или заранее готовится специалистом из наиболее благообразной комбинации медикаментов.
Импланты онкологического типа.
В отдельных случаях целесообразно применять не традиционные протезы суставов, а специальные импланты онкологического типа. Их ставят чаще тогда, когда требуется обширная резекция костных структур. Онкологический эндопротез помогает качественно компенсировать резекционный дефект и добиться отличного восстановления функций протезированного участка. К тому же, онкоконструкции преимущественно выпускаются с напылением серебра, обладающего мощным антибактериальным действием, что усиливает степень противоинфекционной протекции.
После оперативного вмешательства
Независимо от примененной тактики суставной замены и выбранной модели сустава-аналога, качество и полноценность послеоперационного восстановления сейчас должны быть на первом месте. Здесь многое зависит от компетентности специалистов в вопросах реабилитационного ведения людей, которым после стойкого излечения остеомиелита провели эндопротезирование.
Итак, наряду со всеми реабилитационными мерами нормального возобновления двигательных и опорных функций конечности и профилактики всех осложнений (пневмонии, тромбоза, тромбоэмболии и пр.) специалисты проводят интенсивную антибиотикотерапию. У данной группы пациентов она отличается более длительным периодом применения – лечение продолжается 2-6 месяцев.
Однотипной схемы пролонгированного антибиотиколечения после операции не существует. В каждом отдельном случае врачи руководствуются общим статусом здоровья, данными о переносимости лекарственных форм, чувствительности и характере клинических штаммов гнойно-септических возбудителей.
Отношение к собственной реабилитации самого пациента не в меньшей мере влияет на благополучность исхода операции, дальнейшее качество жизни. Поэтому не ленитесь, строго соблюдайте все врачебные рекомендации – от приема лекарств и правил ухода за раной до прописанного вам режима физической активности.
Источник
Этиология
Часто заболевание поражает подвздошную кость: скопление гноя в костной ткани приводит в отслаивании надкостницы с последующим прорывом вещества в окружающие ткани. Источник инфекции – золотистый стафилококк или стрептококк, реже кишечная палочка.
Инфекционный возбудитель проникает в костные структуры с током крови и лимфы, часто выявляется при развитии фурункулов, ангины или кариеса. Развивается остеомиелит бедренной кости по следующим причинам – истощение организма и ослабленный иммунитет.
Остеомиелит тазобедренного сустава – проявления патологии
Провоцирующие факторы болезни:
- Злоупотребление алкоголем;
- Обморожение;
- Травматизация конечности (переломы, ранения);
- Стрессы;
- Ожоги;
- Инфекционные заболевания (корь, тиф).
Существует риск поражения бедренной кости после оперативного вмешательства: возбудитель проникает в организм с грязных инструментов во время операции в кровь и разносится по органам и тканям (гематогенный путь передачи остеомиелита). Скопление инфекционного возбудителя в бедренной кости приводит к развитию абсцесса.
Причины и течение остеомиелита тазобедренного сустава
Зачастую такому заражению подвержена подвздошная кость, особенно правого бедра. При обширном поражении гной образует большие скопления, тем самым отслаивает надкостницу, затем прорывает ее и распространяется на мягкие ткани. Заражение происходит внутренним путем и внешним, во время попадания инфекции.
Стафилококк, попадающий в костные ткани, вызывает образование воспалений и гноя. Патогенный возбудитель может быть вызван такими причинами, как истощение организма, ослабление иммунитета, частые аллергии. Кроме этого, спровоцировать остеомиелит могут скрытые инфекции, а также фурункулы, кариес, ангина.
Запускают процесс заражения часто и внешние раздражители:
- обморожение или сильные ожоги;
- тяжелые физические нагрузки;
- стрессы;
- вирусные респираторные заболевания;
- нездоровый образ жизни (курение, алкоголь);
- заражение инфекцией во время операций;
- травмы (огнестрельные, открытые переломы);
- ослабление иммунитета при инфекционных заболеваниях (корь, тиф).
Инфекционные заболевания снижают защитные функции иммунитета.
Не редкий случай заражения — остеомиелит после эндопротезирования. Вызван недуг большим риском заражения после оперативных вмешательств, во время которых инфекция попадает в организм с инструментов. Это гематогенный процесс, в котором первой поражается подвздошная кость. Постепенно гной накапливается и распространяется в малый таз и ягодичную область, образуя абсцесс.
Заражение остеомиелитом чаще происходит с током крови. Инфекцию стимулируют такие заболевания, как сахарный диабет, варикозное расширение вен, сбои в работе внутренних органов, в частности почек и печени. При очень большом скоплении гноя в полости сустава, образуются подкожные или наружные гнойники. Такого роа заболевания встречаются в равной степени у взрослых и у детей.
- обморожение или сильные ожоги,
- тяжелые физические нагрузки,
- стрессы,
- вирусные респираторные заболевания,
- нездоровый образ жизни (курение, алкоголь),
- заражение инфекцией во время операций,
- травмы (огнестрельные, открытые переломы),
- ослабление иммунитета при инфекционных заболеваниях (корь, тиф).
Патогенез
Механизм развития остеомиелита седалищной кости начинается с проникновения возбудителя во входные ворота (рана, фурункул), что приводит к бактериемии и переходе микроорганизмов по кровотоку в кость. Существует вероятность самоликвидации инфекции или ее развитие через несколько дней или месяцев.
При прогрессировании болезни в метафизе образуется гнойник, расплавляющий костные стенки и распространяющийся на диафиз. Это приводит к тромбозу сосудов и развитию некроза в мышцах бедра. Омертвение окружающих тканей является причиной интоксикации организма.
По мере распространения гнойного содержимого надкостница расплавляется и образуется межмышечная флегмона. Без медицинского вмешательства инфекция через 3-4 недели распространяется на кожные покровы (вторично-хронический остеомиелит бедра).
Патогенез заболевания тазобедренного сустава
Как проводится диагностика?
После обнаружения симптомов необходимо обратиться к врачу. Диагностика включает следующие этапы:
- Общий анализ крови и мочи.
- Кровь на глюкозу. Исследование проводится для исключения сахарного диабета у пациента.
- Посев с открывшегося свища на обнаружение возбудителя и реакции на антибактериальную терапию.
- Анализ крови на С-реактивный белок.
После проведенных исследований, назначают рентгенологический метод или компьютерную томографию для подтверждения диагноза. Для выявления поражений на мягких тканях проводят процедуру МРТ. В особых случаях, для более детального изучения назначают УЗИ. Этот метод обследования поможет выявить внутренние гнойные свищи, уровень поражения тканей и поступление крови в бедро.
Аппаратные исследования определят степень повреждения.
Классификация
При остеомиелите тазобедренного сустава выделяют две формы заболевания: острую и хроническую. Для первой характерна ярко выраженная клиническая картина и короткий период болезни. Остеомиелит в хронической форме протекает в течение 2-8 месяцев, характеризуется чередованием острых и подострых периодов.
Возможно прогрессирование заболевания по атипичной форме:
- Абсцесс Броди (воспаление в эпиметафизарных отделах трубчатой кости с образованием капсулы, полость которой заполнена гноем);
- Альбуминозный остеомиелит Оллье (поражение костных структур пневмококком с образование серозной жидкости, не преобразующейся в гной);
- Склерозирующий остеомиелит Гарре (отмечается быстро прогрессирующее склерозирование кости с образованием очагов некроза и скопления гноя).
По клинической картине выделяют следующие виды остеомиелита бедра:
- Экзогенный (распространение инфекции от других органов и тканей после операции);
- Посттравматический остеомиелит (оскольчатые переломы, нарушение правил антисептики при оказании первой помощи при ранениях);
- Спицевой (развивается в результате проведения скелетного вытяжения с нарушением санитарных правил);
- Одонтогенный (воспаление в костях верхней или нижней челюсти, для лечения проводится секвестрэктомия при остеомиелите);
- Огнестрельный (способствует развитию патологии плохая обработка раны, стрессовое состояние и низкий иммунитет. Очаг патологии располагается в костной мозоли).
Развивающийся остеомиелит костей таза способен развиваться по интрамедуллярному типу (поражается костный мозг) и экстрамедуллярному типу (внекостная форма патологии).
Часто очаг болезни локализуется в трубчатых или плоских костях, поражая различные отделы – эпифиз, метафиз, диафиз. Среди плоских костей подвергаются инфекционному поражению позвонки, седалищные кости, ребра.
Классификация остеомиелита тазобедренного сустава
Последствия
Осложнения этого заболевания условно делят на местные и общие, в зависимости от влияния на организм разных патологических процессов. Все местные явления связаны с разрушительным воздействием остеомиелита на кость, хрящи и соединительные ткани, кровеносные сосуды. Патологические изменения в бедренной кости — результат дисфункций разрушенных тканей, их неспособность к регенерации и подвижности.
Местные реакции
- Патологический перелом либо вывих.
- Контрактура.
- Деформация кости.
- Появление опухоли.
- Аррозивное кровотечение.
- Анкилоз.
- Ложный сустав.
Общие осложнения
Эти состояния обусловлены тем, что в организме высокий риск передвижения инфекции с кровью. Поражению подвержены большинство органов. Высокая концентрация бактерий создает комфортную среду для возникновения подобных процессов. Таким образом, постепенно могут быть заражены все органы поочередно, вызывая тяжелые осложнения, такие как пневмония, почечная и печеночная недостаточность, бактериальный эндокардит.
Больные остеомиелитом более склонны к переломам костей.
Общие осложнения
Симптоматика и диагностика
Для заболевания характерно острое начало с появлением симптомов воспаления и интоксикации: гипертермия до 40 оС, слабость, головокружение и бессонница.
Основной симптом остеомиелита тазобедренного сустава – это появление болей распирающего характера в бедре. Отмечается усиление болевого синдрома при движении, нагрузке на конечность.
На начальных стадиях для болезни характерно появление отека и покраснение кожи в области бедра (образование поднадкостничного гнойника). По мере прогрессирования патологии симптомы становятся более выраженными, в близлежащих суставах формируется мышечная контрактура.
Возможно самопроизвольное вскрытие гнойника с выходом содержимого в окружающие ткани: симптоматически наблюдается уменьшение болевого синдрома (уменьшается давление в костномозговом канале).
При переходе острой формы патологии в хронический остеомиелит бедренной кости гной прорывается наружу с образование свища.
Признаки хронического остеомиелита:
- Боль ноющего характера в бедре;
- Усиление болевого синдрома и появление гипертермии при обострении остеомиелита;
- Наличие полостей с секвестрами, на рентгенологических снимках отмечается сужение костномозгового канали и остеосклероз.
Диагностика остеомиелита бедренной кости заключается в визуальном осмотре и пальпации, проведении дополнительных лабораторных и аппаратных исследований: рентгенографии, ультразвукового исследования и магнитно-резонансной терапии.
Как предупредить и прогнозы
Сложно предугадать, чем опасен остеомиелит и каковы будут последствия в каждом индивидуальном случае, так как на течение болезни влияют:
- особенности иммунитета пациента и его возраст;
- состояние поврежденных тканей;
- реакция организма на лечение препаратами.
В случаях, если после операции не было рецидива, то лечение считают успешным. Профилактика такого заболевания подразумевает тщательную обработку ран антисептическими средствами, будь это послеоперационный шов или рана от ушиба или травмы. Стоит уделять особое внимание первым симптомам остеомиелита и реагировать на них, чтобы вовремя остановить процесс гниения.
- особенности иммунитета пациента и его возраст,
- состояние поврежденных тканей,
- реакция организма на лечение препаратами.
Осложнения
При остеомиелите тазобедренного сустава возможно развитие следующих осложнений:
- Образование флегмоны, абсцесса или поражение сустава, близко расположенного к патологическому очагу (артрит);
- Анкилоз (отсутствие возможности совершения движения суставом);
- Озлокачествление образования;
- Сепсис;
- Амилоидоз.
При остеомиелите бедра самолечение недопустимо. Без вскрытия гнойника антибактериальная терапия малоэффективна, поэтому для предупреждения осложнений необходимо осознание необходимости обращения за медицинской помощью при появлении симптоматики патологии.
Причины и факторы риска
Зачастую такому заражению подвержена подвздошная кость, особенно правого бедра. При обширном поражении гной образует большие скопления, тем самым отслаивает надкостницу, затем прорывает ее и распространяется на мягкие ткани.
Заражение происходит внутренним путем и внешним, во время попадания инфекции. Стафилококк, попадающий в костные ткани, вызывает образование воспалений и гноя.
Патогенный возбудитель может быть вызван такими причинами, как истощение организма, ослабление иммунитета, частые аллергии. Кроме этого, спровоцировать остеомиелит могут скрытые инфекции, а также фурункулы, кариес, ангина.
В зависимости от пути, по которому возбудитель попадает в костный мозг, выделяют экзогенную и эндогенную форму заболевания. При эндогенной, или гематогенной форме бактерии попадают в ткани бедренной кости с кровотоком из уделенного очага инфекции, которым может являться:
- фурункул;
- абсцесс;
- флегмона;
- тонзиллит;
- синусит;
- кариес;
- инфицированная рана.
При экзогенной форме заражение происходит при попадании патогенных микроорганизмов извне в результате:
- открытых переломов и других травм;
- оперативных вмешательств;
- глубоких ранений, в том числе огнестрельных;
- глубоких термических или химических ожогов;
- обморожения;
- масштабного нагноения окружающих тканей.
Развитие послеоперационного остеомиелита бедренной кости является одним из осложнений операции по эндопротезированию тазобедренного сустава.
Предрасполагающими факторами, увеличивающими риск развития патологии, являются:
- общее ослабленное состояние организма;
- длительное голодание, анорексия и кахексия;
- наличие в организме хронических инфекционно-воспалительных процессов;
- сниженный иммунитет;
- сахарный диабет;
- чрезмерные физические и эмоциональные нагрузки, хронический стресс;
- склонность к выраженным аллергическим реакциям;
- атеросклероз сосудов;
- нарушения работы печени и почек;
- наличие злокачественного заболевания;
- длительный прием глюкокортикоидных гормональных препаратов;
- инъекционная форма наркозависимости;
- пожилой возраст.
Внутри костей находится костный мозг. При его воспалении развивается остеомиелит. Заболевание распространяется на компактное и губчатое костное вещество, а затем и на надкостницу.
Этиология заболевания
Остеомиелит костной ткани относится к группе инфекционных болезней, главным этиологическим фактором в развитии которых являются следующие патогенные микроорганизмы:
- золотистый стафилококк;
- кишечная палочка;
- риккетсии;
- грибковые инфекции;
- синегнойная палочка;
- стрептококки.
Виды остеомиелита
В зависимости от бактерии-возбудителя заболевания выделяют специфический и неспецифический типы. Специфический остеомиелит вызывают туберкулезная палочка, бледная спирохета, бруцеллы. Неспецифический тип вызывают стафилококки, стрептококки, кишечная палочка, грибки.
В зависимости от характера течения болезни выделяют следующие формы:
- Легкая – симптомы выражены умеренно, состояние больного остается удовлетворительным.
- Тяжелая – характеризуется острым началом и тяжелым течением. Сопровождается повышением температуры тела до 40 градусов, интенсивно выраженным болевым синдромом, признаками сильнейшей общей интоксикации.
- Адинамическая (токсическая) – редко встречающаяся форма заболевания, отличающаяся молниеносным течением с ярко выраженными признаками острого сепсиса.
В зависимости от локализованности и масштаба распространения выделяют монооссальную и полиоссальную форму. В первом случае очаг инфекции единичный, во втором их несколько, в процесс могут быть вовлечены несколько костей.
Различают острый и хронический остеомиелит бедренной кости. Хроническая форма заболевания развивается примерно в 30% случаев, если полное заживление не происходит.
Согласно МКБ-10, гематогенному остеомиелиту присвоен номер М86. Дополнительные цифры в кодах указывают на конкретную локализацию патологии.
Выделяют три основные формы клинического развития заболевания:
- Местная;
- Токсическая;
- Септико-пиемическая.
При местном остеомиелите симптоматика сосредоточена непосредственно в очаге воспалительного процесса. Общие признаки выражены очень слабо. Самочувствие пациента значительно не ухудшается.
Септико-пиемическая форма – самая тяжелая, так как признаки ощутимы как около пораженной кости, так и во всем организме. Самочувствие пациента резко ухудшается, после патологии как осложнение может развиться артрит суставов.
- Легкая. Проявляется незначительными местными изменениями на коже и болью в конечности. Имеет положительную динамику развития.
- Тяжелая. Вызывает септико-гнойный синдром, который распространяется на всю конечность и значительно нарушает общее состояние пациента.
- Молниеносная. Характеризуется выраженной интоксикацией и быстрым прогрессированием болезни с возможным развитием инфекционно-токсического шока и возможным летальным исходом.
Выделяют 3 фазы течения клинических проявлений, которые имеет хронический остеомиелит костей голени и бедра:
- Активного развития. Период образования свища с массивным нагноением и нарушением состояния пациента.
- Обострение. Характеризуется наличием признаков воспаления средней выраженности, которые могут быть как местными, так и общими.
- Ремиссия. Отсутствие воспаления с возможностью появления через некоторое время.
По степени распространенности принято выделять локализированный (местный) и генерализированный остеомиелит. В зависимости от варианта и продолжительности течения заболевания остеомиелитный процесс бывает острым и хроническим.
Согласно современной классификации остеомиелита, различают следующие варианты инфицирования костей:
- гематогенный (через кровь);
- путем прямого попадания инфекции через раневую поверхность, образованную при нарушении целостности кожных покровов, ожогах и тому подобное;
- распространение инфекции с хронических очагов, к примеру, при заболеваниях ротовой полости, кариесе, тонзиллите и многое другое.
В зависимости от того, каким образом инфекция попала в организм, остеомиелит подразделяется на:
- посттравматический;
- послеоперационный;
- контактный;
- огнестрельный.
Симптомы болезни
Как и множество других воспалений, острый остеомиелит обусловлен высокой температурой и общей слабостью. Многие путают эти симптомы с гриппом.
Но в процессе заражения появляются сильные боли в суставе при движении и пальпации. После обнаружения первых признаков начинают проявляться покраснения в зоне поражения, отечность тканей, затруднение движения.
Если симптомы были проигнорированы, то со временем на коже появляются гнойные раны, и деформируется кость.
Остеомиелит бедра после травмы проявляется не сразу, а через 1—2 недели. Главной причиной такого недуга является неправильно или вовсе не обработанная рана.
Инфицирование распространяется не только на суставную, но и костную ткань.
Для септико-пиемической формы характерны следующие признаки:
- Скачок температуры тела до показателей 40 градусов;
- Сильная лихорадка и озноб;
- Обморок;
- Бред;
- Галлюциногенные состояния;
- Желтуха;
- Отек в области пораженной кости;
- Сильная боль;
- Гиперемия кожи около воспаленной ткани;
- Повышение местной температуры.
Признаки остеомиелита:
- лихорадка и озноб;
- боль в кости;
- отек места поражения;
- нарушение функции пораженной конечности – невозможность поднять руку или наступать на пораженную ногу;
- образование свищей – отверстий на коже, через которые выделяется гной;
- плохое самочувствие, у детей – раздражительность или сонливость.
Иногда болезнь протекает почти без внешних проявлений.
Необходимо обратиться за медицинской помощью при сочетании лихорадки и болей в одной или нескольких костях.
Врач должен провести дифференциальную диагностику с такими заболеваниями:
- ревматоидный артрит;
- инфекционный артрит;
- синовит;
- межмышечная гематома, в том числе нагноившаяся;
- перелом кости.
Диагностика
В особых случаях, для более детального изучения назначают УЗИ. Этот метод обследования поможет выявить внутренние гнойные свищи, уровень поражения тканей и поступление крови в бедро.
В крупных медицинских учреждениях используют метод радиоизотопной диагностики. После пройденного этапа диагностирования устанавливается точный диагноз, на основании которого врач назначает комплексное лечение или операцию.
Так как на ранних этапах заболевание достаточно трудно дифференцируется, для точной постановки диагноза проводят комплексное обследование, которое включает:
- общий клинический и биохимический анализ крови;
- посев крови на стерильность для выявления бактерии-возбудителя;
- рентгенографическое обследование бедренной кости;
- КТ для уточнения области, глубины очага инфекции и степени поражения тканей.
Источник
