Эндопротезирование коленного сустава возрастные ограничения
К сожалению, многие пациенты годами не обращаются к специалистам за помощью. А посещение врача происходит, когда процесс разрушения запущен. Болезни коленных суставов возникают в более зрелом возрасте, однако пациенты болеют и в раннем, но чаще по причине ранее перенесенных травм.
Показания к операции
Постоянная нагрузка на коленные суставы и присоединение инфекционного начала либо частые травмы сустава и прилегающих тканей в конечном итоге сказываются на работе коленей. Первыми симптомами могут незначительные болевые ощущения, хруст в коленях или затрудненное движение после длительного пребывания в одной позе.
Двухсторонний гонартроз.
Показаниями к замене коленного сустава искусственным имплантатом являются достаточное количество патологических состояний:
- травмы коленных суставов или окружающих тканей по различным причинам, приведшие к его деформации и нарушению функции;
- артрозы, артриты различной этиологии, протекающие с осложнением воспалительного процесса;
- постоянные переохлаждения или пребывание в условиях повышенной влажности;
- инфекционные заболевания, вызвавшие патологические изменения в коленях;
- занятия спортом с повышенными нагрузками на коленные суставы и неправильное распределение нагрузки на них;
- тяжелые условия труда без возможности отдыха для ног;
- наполнение суставной сумки жидкостью, к которой присоединяются инфекционные возбудители, вызывающие процессы гниения;
- разрушение хрящевой и костной ткани, как следствие эндокринных или системных заболеваний;
- болезни, сопровождающиеся онкологическими процессами, в области коленей;
- аномалии развития коленных суставов;
- неспецифические болезни коленных суставов.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Противопоказания к замене коленных суставов
Противопоказания к операции определяются после полного диагностического обследования и выявляются все риски и возможные последствия. Существуют определенные противопоказания к установке искусственного имплантата:
- заболевания сердца с нарушением работы сократительной деятельности и проводящей системы;
- септические состояния организма или перенесенные в недавнем времени;
- обширные поражения коленного сустава и прилегающих тканей, при которых невозможно произвести замену новым искусственным суставом;
- нарушение мочевыделительной системы;
- поражение печени, не позволяющее проводить наркоз для операции;
- гнойное содержимое внутри суставной сумки колена, распространение которого может вызвать осложнения при выполнении оперативного вмешательства;
- хрупкость костей, не позволяющая установить имплантаты(остеопороз);
- недостаточная эффективность операции;
- отклонения психики пациента, приводящие к эмоциональным всплескам и беспорядочной двигательной активности;
- юный возраст, когда еще не сформирована полностью костно-суставная система;
- различные заболевания бронхо-легочной системы, не обеспечивающие адекватную вентиляцию;
- заболевания сосудов нижних конечностей, способствующие образованию тромбов;
- ожирение и вес пациента более 120 кг (производители протезов устанавливают ограничения по весу пациента);
- очаги инфекции в организме и вирусные заболевания.
Диагностические мероприятия перед выполнением операции
Для постановки точного диагноза и определения возможности хирургического лечения проводится комплексное обследование пациента в условиях стационара. Одними из самых информативных методов исследований являются артроскопия и МРТ.
Противопоказания к артроскопии коленного сустава определяются лечащим травматологом. Манипуляция не проводиться в следующих случаях:
- просвет между суставными поверхностями очень деформирован и не позволяет провести манипуляцию;
- внутри сустава находится гнойное содержимое;
- нарушение целостности суставной капсулы (при проведении манипуляции газ может попасть в мышцы вызвать нежелательные реакции);
- разрывы крупных сосудов внутри сустава и прилегающих тканях (исследование может вызвать эмболию сосудов газом);
- воспаление тканей вокруг колена, вызвавшее отек;
- переломы и трещины костной ткани;
- повреждения кожи и мышц в области коленного сустава.
Кроме артроскопии назначаются определенные виды обследований:
- антропометрический осмотр колена для определения его подвижности и функционирования;
- рентгенография коленного сустава в нескольких проекциях;
- ультразвуковое исследование;
- ангиография сосудов конечности, нуждающейся в протезировании, для исключения тромбоза;
- ядерная магнитно резонансная томография коленных и прилегающих суставов;
- компьютерная томография;
- клинические, биохимические, бактериологические исследования крови и мочи;
- лабораторные исследования выработки определенных гормонов.
Выявляются сопутствующие заболевания, которые могут повлиять на качество проведения операции и реабилитационный период.
Некоторые аспекты проведения замены коленного сустава
Противопоказания к эндопротезированию коленного сустава определяются в каждом конкретном случае индивидуально и могут быть относительными или абсолютными. При определении относительных противопоказаний назначается предварительное лечение, после которого может быть выполнено протезирование.
Лечащий травматолог подбирает искусственный имплантат и способ его крепления для частичной либо тотальной замены коленного сустава. Все моменты обсуждаются с пациентом, оговариваются возможные риски во время оперативного вмешательства и некоторые осложнения, если патологический процесс слишком запущен.
Важно также обратить внимание, что реабилитационный период может занять от пяти-шести месяцев до года. Это зависит от различных факторов, начиная от состояния коленного сустава на момент операции до банальной реакции организма на искусственный имплантат.
Одним из основных видов осложнений после оперативного вмешательства считается отторжение чужеродного материала в организме. Такой вид осложнений встречается крайне редко так, как применяются материалы, хорошо приживаемые в организме.
При выполнении всех рекомендаций в послеоперационном периоде процесс восстановления проходит успешно. В некоторых случаях пациентам после протезирования необходимо сменить место работы с тяжелыми условиями труда на более щадящую деятельность.
Посещение специалистов при первых симптомах заболеваний является благоприятным исходом в дальнейшем лечении. Терапевтическая помощь при запущенных состояниях бывает не эффективной и требуется прибегнуть к хирургическому вмешательству. Качество жизни пациентов после операции зависит от своевременного выполнения всех назначений лечащего врача.|
Источник
Хирурги-ортопеды Европейской клиники спортивной травматологии и ортопедии (ECSTO) успешно выполняют как плановое, так и экстренное эндопротезирование суставов пожилым пациентам. Буквально на днях наши специалисты провели такие операции двум женщинам — 85-ти и 80-ти лет.
Женщины поступили в клинику почти одновременно: у одной при падении в день обращения была сломана шейка бедра, у другой диагностирован запущенный артроз коленного сустава с выраженным болевым синдромом. По результатам обследования противопоказаний к хирургическому лечению выявлено не было, поэтому в обоих случаях врачи ECSTO приняли решение оперировать пациенток.
 — В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
— В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
Во многих больницах хирурги отказываются оперировать пожилых пациентов из-за риска опасных для жизни осложнений, однако, если при разрушении сустава или переломе шейки бедра не сделать операцию, то человек навсегда потеряет способность ходить и может умереть от развивающихся в результате постельного режима или снижения двигательной активности патологий, например, пневмонии или тромбоэмболии. Кроме того, постоянная боль – это источник повышенного артериального давления, стрессовых язв, повышения уровня сахара крови.
В ECSTO пациентов солидного возраста тщательно обследуют и готовят к операции не только анестезиологи и хирурги, но и терапевты, кардиологи и невропатологи. Назначается комплекс мер, который снижает риски негативного воздействия на организм операции и анестезии. Как правило, уже через сутки прооперированных пациентов переводят в обычную палату, а через 7-8 дней они уходят домой на своих ногах.
Заменить можно любой сустав, но в более, чем 90% случаев в замене нуждаются тазобедренный и коленный, особенно, если речь идет о пожилых людях.
В арсенале наших хирургов сегодня есть множество различных модификаций эндопротезов, как тазобедренного, так и коленного суставов. У пожилых пациентов наиболее важными параметрами, определяющими выбор эндопротеза, являются те, которые позволяют человеку после операции вести привычный образ жизни, не вспоминая об искусственном суставе вообще. В частности, для замены тазобедренного сустава используются эндопротезы с большим диаметром головки, что исключает послеоперационный вывих даже при очень слабых мышцах или сопутствующих неврологических заболеваниях. Самый свежий пример от проф. Карданова: «Операция ревизионного эндопротезирования тазобедренного сустава у пациентки 82 лет с повторяющимся вывихом головки эндопротеза, установленного в Германии 6 лет назад. На протяжении 5 лет после операции никаких проблем с имплантированным немецкими коллегами суставом не было, однако в течение последнего года после перенесенных неврологических заболеваний мышцы оперированной ноги стали заметно слабее, что явилось причиной вывихов головки эндопротеза при самых обычных движениях. Каждый вывих требовал вправления под общим наркозом, причем один раз вправлять головку эндопротеза пришлось открыто. Нам не оставалось ничего другого, как заменить два компонента немецкого сустава – чашку и головку. Вновь установленные компоненты исключают саму возможность вывиха, позволяя при этом пользоваться ногой в полном объёме. Конечно, ревизионное протезирование – это более сложная технически и более чреватая осложнениями операция, однако в данном случае всё прошло по максимально благоприятному сценарию».
Обычно применяются эндопротезы с бесцементной фиксацией в кости, однако, если интраоперационно определяется выраженный остеопороз (размягчение костей), хирург делает выбор в пользу цементной фиксации, что, как и в первом случае, позволяет двавать полную нагрузку на ногу уже на следующий день после операции.
При выборе типа эндопротеза для замены коленного сустава важно ориентироваться на состояние связочного аппарата колена. В ситуации, когда имеется выраженный дисбаланс или застарелое повреждение связок коленного сустава, требуется применение стабилизированного эндопротеза. Конструкция такого сустава позволяет совершенно нормально пользоваться ногой даже при полном отсутствии связок. Фиксация коленного эндопротеза к кости всегда с помощью костного цемента, это позволяет начать реабилитацию и ходьбу с нагрузкой в те же сроки, что и после замены тазобедренного сустава.

Бытует мнение, что эндопротезирование – это операция, связанная с большой кровопотерей. Однако при правильных действиях хирурга, когда операция длится час-полтора, а разрезы тканей минимальны (7-10 см. для тазобедренного и 12-15 — для коленного), кровопотеря составляет около 200-400 миллилитров. В редких случаях, когда восполнение крови всё же требуется (тяжелые посттравматические артрозы, сложное ревизионное эндопротезирование, протезирование при онкологии), необходимые компоненты крови всегда есть в наличии в реанимационном блоке клиники.
— «Мы возвращаем радость движений», — так звучит девиз нашей клиники, поэтому, следуя ему, мы считаем, что право на активную жизнь имеет каждый человек вне зависимости от возраста. 70, 80, 90 лет – это ведь не предел, — заключает Андрей Карданов. — Люди должны ходить на своих ногах до последнего, и именно поэтому мы стремимся оперировать пожилых пациентов, даём им шанс продолжать нормально жить. Буквально на следующей неделе планируется замена коленного сустава у пациента 86 лет – он не только продолжает работать, но и водит автомобиль, занимается физкультурой в домашнем спортзале. Вовремя выполненная малотравматичная операция, адекватное послеоперационное ведение и реабилитация гарантируют нашим пациентам возможность двигаться без боли, продолжать обслуживать себя, не быть обузой для окружающих.
Источник
Русский Медицинский Сервер / Хирургия суставов в Германии / Ограничения по возрасту для замены суставов в Германии
До какого возраста устанавливают эндопротезы крупных суставов в Германии
Еще несколько десятилетий назад операция эндопротезирования суставов была тяжелейшим испытанием, грозящим множеством осложнений, с которым не мог справиться организм пожилого человека. Однако с развитием этого направления медицины, появлением новых технологий, совершенствованием хирургической техники и самих искусственных суставов установка эндопротезов стала гораздо более безопасной. По мнению директора Центра ортопедии и ортопедической хирургии университетской клиники Шарите (Берлин) профессора Норберта Хааса, ничто не может помешать человеку установить искусственный сустав, даже если он отметил вековой юбилей. Только бы он не был лежачим больным в тяжелом состоянии.
То есть границы возрастных ограничений расширились беспредельно в сторону повышения. Сейчас целесообразнее обсуждать нижние границы эндопротезирования. Ведь при всем совершенстве современных эндопротезов средний срок их службы составляет 15-20 лет, значит перенесшие в молодости установку искусственного сустава обречены на ревизионную операцию. Учитывая, что продолжительность жизни непрерывно растет, может потребоваться несколько таких операций. А результат каждой последующей хуже предыдущей, и наступает момент, когда замена эндопротеза невозможна.
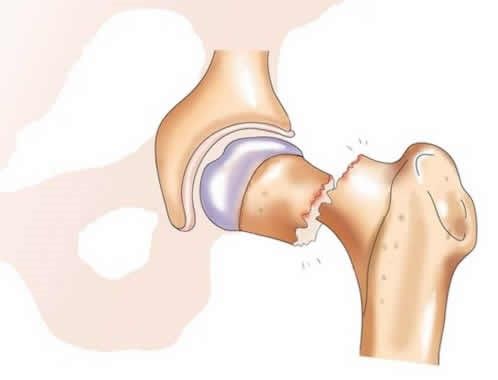
Что же касается людей пожилого возраста, то сейчас пациенты 65-75 лет составляют самую большую группу пациентов центров эндопротезирования суставов. Для многих долгожителей 80 и тем более 90 лет эндопротезирование сустава становится буквально средством спасения жизни. Например, одним из самых частых показаний для протезирования тазобедренного сустава у пожилых, кроме артроза с нарушением функций и болями, является перелом бедренной кости, особенно в области шейки. Лечение таких травм консервативным способом приводит к смерти от пролежней, гипостатической пневмонии, тромбозов и других осложнений от 26% до 80% больных (с возрастом число летальных исходов растет). Неэффективность остеосинтеза, неспособность к консолидации (сращению) костей увеличивается с возрастом от 22% у 60-летних до 74% у 80-летних. В таких случаях замена поврежденного сустава на эндопротез позволяет не только сохранить жизнь, но и продлить активное долголетие.
Естественно, люди солидного возраста должны иметь удовлетворительное общее состояние, чтобы благополучно перенести операцию и иметь низкий риск осложнений. Этому способствует комплексная предоперационная подготовка, в которой принимают участие не только анестезиологи и хирурги, но и неврологи, терапевты, кардиологи и другие профильные специалисты.
При необходимости пациенты получают лечение по поводу хронических заболеваний. Всем проводят медикаментозную профилактику осложнений. Перед операцией формируют навыки правильной ходьбы, ломая сложившиеся патологические стереотипы, обучают ходьбе со средствами опоры. Улучшают питание тканей, укрепляют мышцы конечности, которая после операции на некоторое время станет единственной опорной.
В ходе операции проводится непрерывный мониторинг жизненно важный функций, которые немедленно корректируются в случае их нарушения. На следующий день после операции пациенты выполняют дыхательную гимнастику, получают вибромассаж грудной клетки, пассивную гимнастику оперированной конечности с целью профилактики ранних осложнений. Больные с первых дней ходят с частичной опорой на больную ногу по 20-30 минут в день. К концу месяца возможна уже полная или наполовину ограниченная нагрузка на конечность в зависимости от типа фиксации.
Эндопротезирование крупных суставов у людей пожилого и преклонного возраста в Германии дает хорошие и отличные результаты в 92% случаев, а частота осложнений не превышает 2%. Этому способствуют:
· объективная оценка состояния внутренних органов;
· коррекция сопутствующих патологических состояний на всех этапах – во время предоперационной подготовки, в ходе операции и послеоперационной реабилитации;
· тщательное, подробное планирование операции с предполагаемыми альтернативами;
· использование прецизионной техники – манипуляций с минимальным травмированием тканей;
· возможно ранняя активизация пациента после операции.
+7 (925) 50 254 50 –
эндопротезирование суставов в Германи
ЗАПРОС в КЛИНИКУ
Источник
Когда операция невозможна?
Когда понятно, что без операции не обойтись, врачу важно оценить возможные риски и противопоказания к вмешательству, ведь большинство пациентов – люди пожилые, имеющие «целый букет» сопутствующих заболевания.
Итак, противопоказаниями к замене тазобедренного сустава можно считать:
- Острый воспалительный процесс в суставе;
- Острые инфекционные заболевания на момент запланированной операции;
- Наличие нелеченых очагов хронической инфекции (фурункулы, кариес, гнойничковые процессы кожи и т. д.);
- Заболевания внутренних органов в стадии декомпенсации.
Острый артрит тазобедренного сочленения может препятствовать нормальному приживлению имплантата и опасен генерализацией воспаления, поэтому его следует вылечить консервативно.
Если пациент в период запланированного вмешательства вдруг заболел инфекционной патологией (ОРВИ, пневмония, кишечная инфекция и т. д.), то операцию придется отложить до момента полного выздоровления.
Хронические очаги воспаления, даже вялотекущие и порой незаметные, как кариозный зуб или гнойничок на коже, должны быть ликвидированы. Операция – серьезный стресс, который может привести к распространению инфекции по всему организму.
Если пациент страдает тяжелыми заболеваниями внутренних органов в стадии декомпенсации, то операция ему противопоказана. В таких случаях, по возможности, приводят состояние к стабильному. Например, корректируют дозу инсулина у диабетика, подбирают эффективные гипотензивные препараты у гипотоника, восстанавливают ритм сердца при аритмиях и т. д. Если врачам удастся компенсировать патологию, то операция может стать осуществимой.
Молодые пациенты – особая группа больных. Обычно вопрос об эндопротезировании возникает при травмах. Если в случае пожилого возраста показания совершенно определенны, то молодым лицам операция будет назначена только при исчерпании всех возможностей по восстановлению собственного поврежденного сочленения с применением органосохраняющих техник.
Как увеличить результативность реабилитации?
Рекомендации специалиста в зависимости от практикуемой им методики, перенесённого типа процедуры могут различаться. Обычно они включают следующие пункты:
- ранняя физическая активность – залог успешной реабилитации;
- уже на вторые послеоперационные сутки необходимо начинать присаживаться и вставать, используя в качестве опоры специальные поручни;
Встать с кровати и сходить в туалет в первые дни после операции — это уже можно назвать реабилитацией.
- покорять лестницы придется уже на пятый день. Причём первый шаг делается обязательно здоровой ногой;
А больная нога всегда находится между двух костылей.
- увеличение физической нагрузки происходит постепенно, чтобы не повредить имплантат;
Такое может случиться, если очень торопиться. Это вывих коленного импланта.
- после выписки домой можно приседать только на высокие стулья, а поднимать предметы без посторонней помощи или специальных приспособлений запрещено;
Наглядный пример запрещённых первое время положений.
- постоянный контроль веса;
Если есть лишний вес, то просто похудейте — это даст вам большую фору в процессе восстановления.
- сон на боку или спине разрешён только с использованием специального валика, помещаемого между ног;
Это требование больше подходит для тазобедренного сустава, но колено тоже стоит обезопасить таким образом.
- водить автомобиль позволяется лишь спустя 8 недель после процедуры;
Садиться и выходить из него нужно особым способом.
- вводите в свой рацион пищу, богатую железом, и пейте больше жидкости.
Подготовка к операции
Правильная подготовка к операции – важный компонент всего лечения, определяющий и конечный результат. Важно провести максимальное исследование функции жизненно важных органов, предупредить обострение хронических заболеваний, нормализовать вес и активизировать мышцы.
Подготовка к замене тазобедренного сустава должна быть начата за несколько недель до планируемой операции. Она включает:
- Общеклинические исследования (анализ крови, мочи, коагулограмма), флюорографию, УЗИ органов брюшной полости, ЭКГ (по показаниям);
- Рентгенографию пораженного сустава в разных проекциях;
- Консультации специалистов.
Все перечисленные исследования можно сделать в клинике, где планируется операция, но целесообразнее их провести амбулаторно в своей поликлинике и к врачу прийти с уже готовыми результатами, на основе которых будет выбран способ анестезии.
Важным моментом подготовки является получение разрешения на операцию со стороны терапевта. Многие пациенты, особенно пожилого возраста, страдают хронической патологией, которая может обостриться или служить противопоказанием к вмешательству. Перед эндопротезированием корректируется артериальное давление до стабильно нормальных цифр, уровень сахара крови у диабетиков, желательно снижение веса при ожирении. При наличии кариеса, он должен быть пролечен у стоматолога, поскольку являет собой очаг хронической инфекции.
На этапе восстановления важную роль играет состояние мышц, поэтому целесообразно начать тренировки еще на подготовительном этапе. Врач или инструктор ЛФК помогут освоить упражнения для укрепления мышц рук, туловища и ног.
Пациентам, перенесшим протезирование, придется передвигаться на костылях или с помощью ходунков, поэтому можно попробовать ими пользоваться заранее.
Курильщики должны по возможности расстаться с вредной привычкой, если не желают столкнуться с осложнениями со стороны легких, длительным заживлением раны.
В случае приема препаратов, разжижающих кровь, следует предупредить об этом хирурга и прекратить их прием, по меньшей мере, за неделю до операции. Кстати говоря, некоторые препараты на основе аспирина могут не отменяться (тромбо-асс, например), но такую рекомендацию должен давать только врач.
Когда все необходимые процедуры пройдены, и разрешение на операцию получено, пациент направляется в клинику, размещается в палате, с ним беседует анестезиолог о предпочтительном способе обезболивания, а хирург планирует ход предстоящего вмешательства. Больной заполняет анкету и дает согласие на операцию после беседы с врачом, который информирует о возможных осложнениях и рисках.
Накануне операции с семи часов вечера запрещается прием пищи, а с полуночи – и пищи, и воды. Это условие очень важно для обеспечения безопасной анестезии и предотвращения опасных побочных явлений (рвота, например). Следует принять душ и надеть чистую одежду, постараться выспаться и не волноваться, положившись на опыт и знания персонала.
Непосредственно перед операцией здоровую ногу забинтовывают эластичным бинтом для предупреждения тромбозов, а в мочевой пузырь вводится катетер, который будет удален на следующий день после эндопротезирования.
Из чего состоит реабилитация?
Оперативное вмешательство само по себе избавит вас от болевых ощущений. Но если ваша цель – избавление от хромоты, возврат утраченной двигательной активности, ходьба без отличия от окружающих людей, настраивайтесь на долгую реабилитацию, причем точные сроки восстановления назвать не сможет никто.
| Название периода | Сколько длится период реабилитации? | Как проходит реабилитация |
| Ранний | 1-14 дней после инвазивного вмешательства | На второй день после хирургической терапии начинается работа по восстановлению сустава, профилактика возможных осложнений (инфицирования, образования тромбов, лёгочной эмболии). Выполняются простейшие упражнения под руководством реабилитолога, тренировки на механотренажере |
| Ближайший | 2 недели – 1,5 месяца после процедуры | Происходит постепенное увеличение нагрузки на ногу, увеличивается продолжительность и амплитуда движений, продолжается психологическая адаптация к жизни с протезом. Рекомендовано проводить этот период в специальном реабилитационном центре |
| Поздний | 3 месяца – год после операции | Ежедневные тренировки продолжаются, разрешено занятие нетяжелыми, неконтактными видами спорта, происходит полный возврат к привычной жизни |
| Вся оставшаяся жизнь | Свыше 1 года | Контроль веса, коррекция диеты, ежедневные спортивные занятия, тренировки на тренажёрах, лечебная гимнастика, обязательные контрольные визиты к врачу |
К сожалению, многие пациенты начинают проявлять интерес к реабилитационному периоду уже после того, как просыпаются в своей палате с новым суставом в ноге. Психологическая неготовность, боязнь боли, чрезмерное стремление оградить «слабую» конечность от возможных травм и банальная жалость к себе заставляет отложить необходимые упражнения на «потом», сводя прогресс на нет.
Поэтому медики рекомендуют проводить первые два этапа, указанные в таблице, под присмотром специалистов. Реабилитационные центры обладают необходимым оснащением, разнообразными группами тренажёров, комфортабельными палатами со всем необходимым для нужд обладателей искусственных суставов. Они предоставляют круглосуточный уход, квалифицированный медперсонал, специальный диетический рацион, индивидуально разработанные восстановительные программы, психологическую поддержку.
Как проводится замена тазобедренного сустава?
В качестве эндопротеза тазобедренного сустава используются различные конструкции, состоящие из инертных материалов (металл, керамика, полимеры), достаточно прочных для выполнения с их помощью движений. Эндопротез должен максимально соответствовать заменяемому суставу и подбирается индивидуально по размеру.
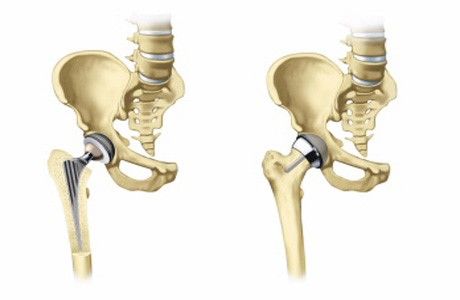
Имплантат тазобедренного сустава представляет собой шарнир, состоящий из стержня, фиксируемого в бедренной кости, вертлужной впадины, которая впрессовывается в тазовую кость, и металлического или керамического аналога головки бедренной кости, который погружается в искусственно созданную вертлужную впадину.
Материалы, используемые для изготовления протезов, инертны, не вызывают реакции со стороны окружающих тканей и хорошо приживаются. Многие пациенты задаются вопросом, возможно ли проведение столь популярного нынче исследования, как МРТ после эндопротезирования. Титановые сплавы и синтетические составляющие протеза являются парамагнетиками, не смещаются и не нагреваются в сильном магнитном поле, поэтому такое исследование не противопоказано после операции.
Протезы фиксируются к костям несколькими способами:
- С помощью специального костного цемента, укрепляющего стержень и вертлужную впадину в костях (предпочтительно у пожилых пациентов).
- Бесцементный способ, когда элементы искусственного сустава впрессовываются в кости благодаря специальному шероховатому покрытию, препятствующему скольжению трансплантата в костях (проводится молодым больным).
- Гибридно-полная фиксация, когда стержень укрепляется цементом, а вертлужная впадина – без него (для пациентов среднего возраста).
Ограничения: что нельзя делать во время реабилитации?
Процессы сгибания и разгибания ноги с прооперированным суставом следует производить предельно аккуратно. То же самое касается вращательных движений и скрещивания ног. Особенно важно данное ограничение в первые послеоперационные месяцы.
Вот эта картинка гуляет в сети, как руководство к реабилитации после замены коленного или тазобедренного сустава. Но это полнейшая глупость — тут каждое второе упражнение опасно!
Качественные тренировки помогут восстановиться уже через пару месяцев, однако обычно возврат к привычной жизни занимает минимум полгода-год, за которые полностью восстановится процесс двигательной активности. Когда это происходит, исчезают практически все ограничения по образу жизни. Многие пациенты возвращаются к активным спортивным занятиям, однако тяжелые, травматичные виды спорта (бег, фигурное катание, теннис, баскетбол и т. п.) для вас теперь навсегда под запретом. Тренировки должны проходить в лёгком или спокойном темпе.
Операция по замене коленного сустава: показания, виды протезов, реабилитация
Протезирование коленного сустава является хирургической процедурой, в ходе которой поврежденные болезнью места заменяют имплантатами. После успешной операции пациент перестает страдать от сильных болей в суставе.
Внутренние конструкции для эндопротезирования изготавливают из высокотехнологичных материалов, которые инертны к биологическим жидкостям. Форма таких изделий повторяет заменяемый сустав, что дает возможность людям, перенесшим такое вмешательство и соблюдающим все рекомендации специалиста, полностью вернуться к обычной жизни.
- Показания к замене коленного сустава
- Разновидности коленных имплантатов
- Как проходит замена коленного сустава?
- Противопоказания к эндопротезированию
- Реабилитационный период после установки эндопротеза
- Первые 24 часа после вставки имплантата коленного сустава
- Первые недели после оперативного вмешательства
- Лечение по прошествии трех недель после замены сустава
- Набор упражнений после эндопротезирования
- Возможные рецидивы после замены сустава
Врач определяет необходимость протезирования только на основании поставленного диагноза, а еще после тщательного наблюдения за самочувствием человека. Как правило, эту операцию назначают при патологических изменениях, спровоцированных различными заболеваниями:
- Аутоимунные болезни, вырабатывающие антитела, которые разрушают хрящевую ткань.
- Гонартроз 2 и 3 стадии. При этом недуге у пациента появляются боли в суставе и даже происходит ограничение подвижности.
- Злокачественные опухоли.
- Рецидивы после травм.
- Асептический некроз.
- Различные инфекции, способствующие развитию воспалительного процесса.
- Эндокринные нарушения, провоцирующие дегенеративные изменения хряща.
Кстати, на ранней стадии деформирующего артроза обычно прибегают к консервативным способам лечения, уменьшающим болевые ощущения и замедляющим развитие болезни. Если подобная терапия не помогает, то единственным вариантом вернуть подвижность суставу остается именно операция.
Частичный однополюсной протез. Его применяют, если в колене поврежден боковой или внутренний мыщелок, но задняя крестообразная связка уцелела. Данная операция является недорогой, она дает возможность сохранить как можно больше собственных тканей человека. Восстановление после нее много времени не занимает.
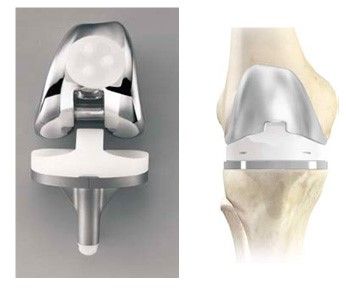
Тотальный имплантат, имеющий неподвижную платформу. Именно этот протез наиболее распространен. В них полиэтиленовый компонент большеберцового элемента плотно прикреплен к металлическому стержню, находящемуся под ним. Бедренный компонент при движении начинает скользить по амортизирующей платформе.
Тотальный эндопротез с подвижной платформой. Эта трехкомпонентная конструкция состоит из подвижного полиэтиленового вкладыша, большеберцового и бедренного элементов. Такое протезирование обеспечивает возможность вращения колена и повышает амплитуду движений. Минус имплантата с подвижной платформой — плохая износостойкость. Для его нормальной работы необходим хороший связочный аппарат.
Эндопротезирование представляет собой плановую операцию, которую проводят лишь после тщательной подготовки к ней пациента. Сначала врач отправляет больного на обследование. Полученные анализы позволяют судить о состоянии его здоровья. Именно на их основании специалист выполняет необходимую предоперационную подготовку.
Только после всего этого больному назначается дата предстоящего оперативного вмешательства. Еще доктор заранее обсуждает с пациентом все нюансы, которые касаются обезболивания и лечения после замены коленного сустава.
Проводят эндопротезирование ортопеды-травматологи. Есть несколько способов выполнения операции: под жгутом, конечность в этом случае обескровливается, частично под ним либо вовсе без него. Причем каждый из вариантов имеет своих противников и сторонников.
Потом пациенту подбирается анестезия. Наркоз при стандартном течении операции длится приблизительно 2 часа. Послеоперационный период предполагает обезболивание, регулярную перевязку раны, интенсивную терапию. Кроме этого, осуществляется профилактика инфекционных осложнений, пациент принимает антибактериальн
