Эндопротез крестообразной связки коленного сустава

В ходе эндопротезирования коленного сустава поврежденные поверхности вашего коленного сустава замещаются искусственными компонентами, называемыми имплантами.
Существует множество разновидностей имплантов. Какой из них необходим в вашем случае, определяется различными факторами:
- Ваши потребности в зависимости от характера имеющейся проблемы и анатомии коленного сустава, а также ваш возраст, вес, уровень физической активности и состояние вашего здоровья в целом.
- Личный опыт вашего лечащего врача в эндопротезировании и опыт работы с теми или иными типами имплантов.
- Стоимость и долговечность службы импланта
Хирург обязательно обсудит с вами, какой тип протеза будет использован в вашем конкретном случае.
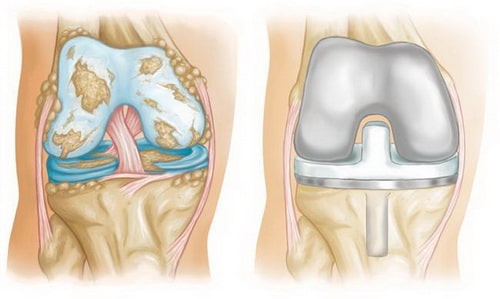
При тотальном эндопротезировании коленного сустава поврежденные участки кости и хряща коленного сустава замещаются металлическими компонентами, за счет которых заново формируются ровные сочленяющиеся суставные поверхности.
Компоненты эндопротеза
Импланты, используемые в эндопротезировании, изготавливаются из металлических сплавов, керамических материалов и прочного пластика. При тотальном эндопротезировании коленного сустава замещается до трех суставных поверхностей:
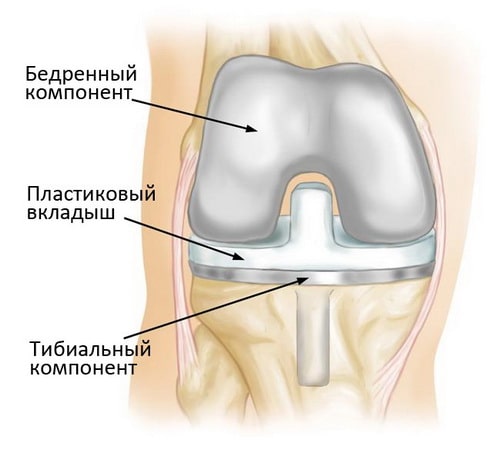
- Нижний суставной конец бедра. Металлический бедренный компонент эндопротеза коленного сустава повторяет изгибы нижнего суставного конца бедренной кости. Он несет на себе борозду, в которой при сгибании и разгибании коленного сустава скользит вниз и вверх надколенник.
- Верхняя суставная поверхность большеберцовой кости. Тибиальный компонент эндопротеза обычно представляет собой плоскую металлическую платформу с вкладышем, изготовленным из очень прочного и устойчивого к изнашиванию полиэтилена. В некоторых типах эндопротезов нет металлического тибиального компонента, этот компонент полностью изготавливается из полиэтилена. Для увеличения стабильности металлический тибиальный компонент протеза может иметь ножку, которая устанавливается в костномозговой канал большеберцовой кости.
- Задняя суставная поверхность надколенника. Надколенниковый компонент протеза представляет полиэтиленовый «колпачок», повторяющий форму надколенника. В некоторых случаях замещение суставной поверхности надколенника искусственным компонентом не требуется.
Компоненты протеза сконструированы таким образом, что металлические его части всегда сочленяются с пластиковыми, что обеспечивает свободное их скольжение друг относительно друга и минимальный износ импланта.
Эндопротез коленного сустава
Типы имплантов
Для простоты назовем коленный сустав шарниром, поскольку движения в нем — сгибание и разгибание — напоминают движения дверного шарнира. В реальности движения в коленном суставе намного сложней, чем движения дверного шарнира, поскольку суставные поверхности коленного сустава при сгибании скользят и катятся друг по другу.
Современные типы эндопротезов коленного сустава учитывают всю сложность биомеханики колена и обеспечивают возможность движений, напоминающих движения в нормальном коленном суставе. Так, здоровый коленный сустав стабилизируется анатомическими образованиями, называемым связками. Некоторые типы имплантов позволяют сохранить собственные связки пациента, тогда как другие типы замещают и их функции тоже.
На рынке сегодня представлено более 150 типов эндопротезов коленного сустава, изготавливаемых несколькими производителями.
Пол-специфичные импланты. Многие производители разработали варианты бедренных компонентом эндопротезов, форма которых максимально приближена к форме среднестатистического женского колена. На сегодняшний день, однако, нет какой-либо доказательной базы, которая бы свидетельствовала о том, что такие «пол-специфичные» импланты дольше служат или обеспечивают более благоприятный функциональный результат по сравнению со стандартными компонентами.
Здоровый коленный сустав стабилизирован связками
Заднестабилизированные протезы
Один из наиболее часто применяемых при тотальном эндопротезировании коленного сустава типов имплантов — это заднестабилизированные компоненты. При имплантации таких компонентов крестообразные связки коленного сустава удаляются, а функция задней крестообразной связки замещается имплантом.
Тибиальный компонент в своей центральной части имеет специальный столбик, который упирается в соответствующую ему перемычку на бедренном компоненте. Вместе эти компоненты берут на себя функцию задней крестообразной связки, т.е. препятствуют смещению большеберцовой кости назад относительно бедра при сгибании коленного сустава.

Заднестабилизированный эндопротез коленного сустава
Эндопротезы с сохранением задней крестообразной связки
Как следует из названия, задняя крестообразная связка при имплантации такого протеза сохраняется (передняя крестообразная связка при этом удаляется). В таких протезах нет центрального столбика и соответствующей ему перемычки на бедренном компоненте. Такие импланты подходят пациентам, у которых задняя крестообразная связка сохранная и вполне функциональна.

Протезы с сохранением задней крестообразной связки имеют специальную борозду, в которой будет располагаться задняя крестообразная связка
Протезы с сохранением обеих крестообразных связок
В большинстве случаев тотального эндопротезирования коленного сустава передняя крестообразная связка удаляется с тем, чтобы максимально точно разместить компоненты импланта. При использовании же этого типа протеза обе крестообразные связки сохраняются, что призвано максимально приблизить биомеханику искусственного сустава к нормальному колену.
Протезы с сохранением обеих крестообразных связок — это относительно новый тип протезов, и исследований, касающихся преимуществ и недостатков такого дизайна, пока недостаточно.
Типы тибиальных компонентов
Импланты с фиксированным вкладышем. У большинства пациентов применяются импланты с фиксированным вкладышем. В таких случаях полиэтиленовый вкладыш тибиального компонента прочно прикрепляется к расположенному под ним металлическому тибиальному плато, а бедренный компонент при движениях «катается» по этому вкладышу.
Импланты с мобильным вкладышем. В таких протезах полиэтиленовый вкладыш может немного вращаться в пределах металлического тибиального компонента. Это сделано для некоторого увеличения объема ротации коленного сустава.
Фиксированный и мобильный вкладыш — что лучше?
Долговечность. В некоторых случаях избыточная активность пациента или лишний вес могут приводить к более быстрому изнашиванию фиксированных компонентов протеза. Изношенные компоненты могут расшатываться в кости и вызывать боль в коленном суставе. Расшатывание компонентов является главной причиной несостоятельности некоторых искусственных суставов.
Если вы относительно молоды, более или менее активны физически или у вас избыточный вес, доктор может порекомендовать вам протезирование с использованием имплантов с ротационной платформой/мобильным вкладышем. Такие импланты создавались с целью увеличения сроков службы протезов за счет меньшего их изнашивания, однако убедительных научных доказательств этому пока недостаточно.
Состояние околосуставных мягких тканей. Протезы коленного сустава с мобильным вкладышем нуждаются в более выраженной стабилизации со стороны окружающих сустав мягких тканей — связок коленного сустава. Если связки коленного сустава недостаточно прочны, вероятность несостоятельности протеза с мобильным вкладышем возрастает.
Стоимость. Импланты с мобильным вкладышем могут быть дороже имплантом с фиксированным вкладышем.
Источник
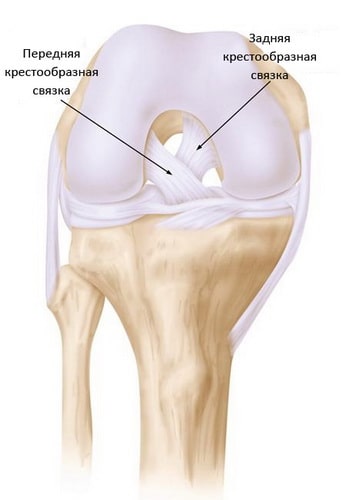
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Передняя КС.
Общие сведения о повреждениях
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
Изображение разрывов.
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
- МРТ (КТ и рентген менее эффективны);
- диагностической артроскопии;
- специальных клинических тестов, например, «переднего выдвижного ящика», Лахмана, Pivot Shift test и пр.
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
- треск непосредственно в момент разрыва;
- острая сильная боль в колене;
- болезненный синдром усиливается при любой попытке подвигать ногой;
- голень смещена вперед;
- стремительное нарастание отечности;
- кровоизлияние в сустав;
- нарушение функций опороспособности.
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
Из-за деструктуризации фронтальной крестовидной связки страдает биомеханика сочленения в целом: возникает нестабильность сустава и патологическое смещение суставных поверхностей относительно друг друга. Это неблагоприятным образом воздействует на хрящевые покрытия взаимодействующих костных единиц – они начинают страдать от нерациональных нагрузок при движениях. Если вовремя не откорректировать связочный аппарат, может развиться гонартроз, который приводит к серьезным дегенерациям не только суставного хряща, но и менисков.
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Операция на ПКС: виды пластики, принцип выполнения
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
Хируригия.
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
Аутотрансплантация
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
Зона «забора» материала.
Концевые участки сухожильного лоскута вдеваются в просверленные каналы бедренной и большеберцовой кости и натягиваются до нужных параметров, после чего закрепляются биоразлагаемыми винтами либо садятся на специальные петли. Через несколько месяцев без проблем происходит их полное врастание в кость. Методика хорошо изучена и имеет внушительную доказательную базу эффективности, поэтому является на сегодняшний день самой применяемой тактикой лечения ПКС, «золотым стандартом» ортопедии и травматологии.
Аллотрансплантация
Донором аналогичных биологических тканей в этом случае является не пациент, а совершенно другой человек. Им может быть близкий или дальний родственник, а также человек, никак не связанный по родственной линии, в конце концов, труп. Пластика нецелостной передней крестообразной связки коленного сустава при помощи аллотрансплантата в основном не применяется. И связано это в первую очередь с тем, что приживление «неродного» заместителя может не состояться из-за так называемой тканевой несовместимости, а это сильно увеличивает вероятность отторжения организмом чужеродного трансплантата.
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Пластика по методу «Легамис»
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Показания к хирургическому вмешательству
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
- поперечный разрыв связки по всей линии ширины;
- абсолютный отрыв волокон от места крепления к кости;
- частичное повреждение с выраженным градусом нестабильности колена;
- неудачно проведенная пластика травмированной ПКС коленного сустава, которая не поспособствовала стабилизации вследствие некорректной трансплантации;
- хронически повторяющиеся растяжения и разрывы;
- безрезультативное консервативное лечение.
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Противопоказания к операции
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
- выраженная контрактура сустава;
- местные кожные инфекции, воспаления, гнойные абсцессы, язвы;
- тяжелой формы патологии сердца, дыхательной системы, вен и сосудов ног;
- любые хронические болезни в стадии обострения;
- аллергия на медицинские препараты, используемые для наркоза.
Если предполагается трансплантация собственных сухожилий из четырехглавой мышцы бедра или связок наколенника, а у пациента имеются проблемы с мышечно-сухожильными элементами сгибательного/разгибательного аппарата, такую процедуру провести невозможно. Однако ему может быть предложен один из двух альтернативных вариантов: сделать аллотрансплантацию или имплантировать систему «Легамис». Конечно, если клиника оказывает подобные услуги.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.
На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.
Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Источник
