Ишемическая болезнь коленных суставов

Местное малокровие – иное и очень верное название этого заболевания. Недостача крови, и, как следствие, острое кислородное голодание сосудов ног, приводят к опасному и очень травматичному диагнозу — ишемия нижних конечностей.
Поражение болезнью сосудов и артерий, прежде всего, сказываются на самых нижних точках нисхождения кровеносной системы – голеностопе.
Скудное снабжение питательными веществами, попадающих сюда с кровотоком, рано или поздно приводит к хроническому ощущению усталых ног. Затем – к навязчивым болям во время ходьбы, и в динамике, при отсутствии лечения – к полному отмиранию тканей голеностопа.
Данная ступень заболевания считается нижним пределом – спасти жизнь человека на этой стадии, можно только ампутацией пораженных некрозом нижних конечностей. В противном случае, развитие ишемии нижних конечностей приводит к гангренозному состоянию и человек умирает.
Причины
За основу ишемии ног врачи, обычно засчитывают одну из следующих причин:
- Атеросклеротическое поражение сосудов на базе накопления никотиновых смол (курение табака);
- Диабетическая ангиопатия сосудов ног;
- Разновидность нарушения работы аутоимунной системы.
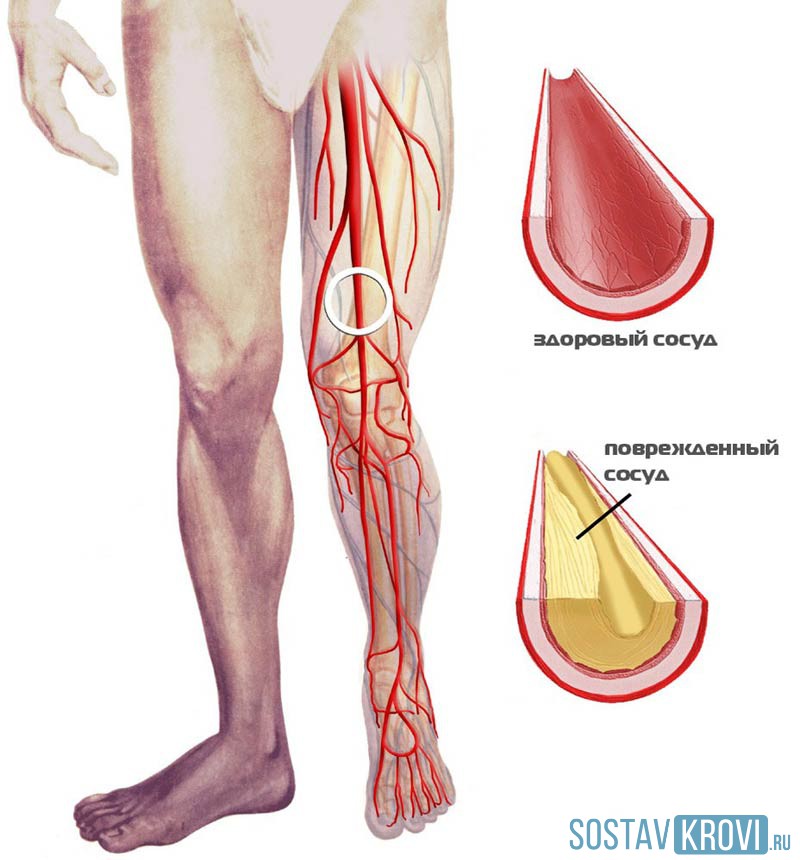 Здоровый сосуд и поврежденный атеросклеротическими бляшками
Здоровый сосуд и поврежденный атеросклеротическими бляшками
Также, причиной ишемии нижних конечностей может стать направленный сильный удар (травма) в место пролегания крупного сосуда, и, соответственно, его ущемление.
Круг предрасположенностей к местному малокровию, довольно широк. Рискуют заболеть люди:
- Страдающие артериальной гипертензией на любой из трех стадий заболевания;
- Страдающие избыточным весом;
- Перенесшие обморожение нижних конечностей. Иногда – с частичной ампутацией пальцев ног, либо с потерей их чувствительности;
- Заядлые курильщики;
- Имевшие в анамнезе (или на текущий момент) атеросклероз сосудов, кроме ног.
Развитие ишемии нижних конечностей, начиная от зарождения на стадии застоя венозной крови, проходит следующие этапы:
- Отекание тканей нижних конечностей;
- Ослабление кровотока в место отека;
- Сдавливание артерий;
- Острая нехватка питательных веществ, кислородное голодание сосудов ног;
- Образование некроза;
- Возникновение трофических язв;
- Начало воспалительного процесса чувствительных нервов;
- Сильная, непрекращающаяся боль.
Симптомы
Главным симптомом ишемии нижних конечностей считается:
- Перемежающаяся хромота.
- Неприятные ощущения, переходящие в навязчивую боль, наблюдаются при ходьбе.
- Боль сосредоточивается в области икр, поясничной, бедренной, ягодичных мышцах. Возникает чувство давления на эти участки, скованности.
- Непродолжительная пауза, когда человек прерывает путь, чтобы несколько минут отдохнуть, приносит облегчение.
Стадии
Исходя из расстояния, которое может преодолеть больной без чувства боли, медики составили определенный динамический график развития ишемии ног, который включает в себя четыре стадии:
- 1 стадия. Больной в состоянии преодолеть не менее пятисот метров безболезненной прогулки. После этого потребуется 3-5 минут отдыха, во время которого человеку желательно присесть. Ишемия нижних конечностей этого периода легко поддается лечению медикаментозными препаратами.
- 2А стадия. Проблемы не возникают на расстояниях от 200 до 500 метров;
- 2Б стадия – расстояние сокращается до 200 метров. Если до этого момента больной еще не обратился к хирургу, то 2Б стадия – крайняя возможность срочно начать лечение с минимальными негативными последствиями.
- 3А, 3Б стадии – порог критической отметки заболевания, подразумевающий точку невозврата к нормальному состоянию без скорейшего оперативного вмешательства. Боли на этих стадиях преследуют больного постоянно, прием обезболивающих препаратов облегчения не приносит. Несколько приглушает острое состояние положение человека сидя, когда пораженная нога или ноги спущены с кровати. 3Б стадия, при переходе в 4ую, характеризуется сильным отеком. На этом этапе заболевания, из двенадцати человек, трое умирают от инфаркта миокарда, не выдерживая постоянных мучений. Более половины из оставшихся, всерьез готовы совершить самостоятельный уход из жизни, чтобы не продлевать страдания.
- 4 стадия – это почти однозначная ампутация, если больной доживает до этого периода.
Острое состояние ишемии продолжается около двух недель и приводит к двум состояниям – гангрене ног или стремительному развитию дальнейших разрушающих последствий.
Критическую ишемию опытный специалист распознает сразу, так как больной, начиная от 3 стадии заболевания, уже не может игнорировать ярко выраженные болевые симптомы. Нога его все время опущена, лицо выражает страдание. Больной постоянно пытается возобновить нормальное кроводвижение в пораженной конечности, растирая и массируя ее. Это приносит частичное облегчение.
Кроме этого, характерен внешний вид больной ноги ниже коленного сустава – кожные покровы бледные, отечные, холодные на ощупь. Так как кровь, на данном этапе, уже почти перестает снабжать ступни питанием, любая потертость или царапина принимают формы ранок. Волос на конечности, обычно нет, пульс в этой области прощупать невозможно. Если случай достаточно запущен, то кожа поражена незаживающими язвами и имеет характерный синюшный цвет.
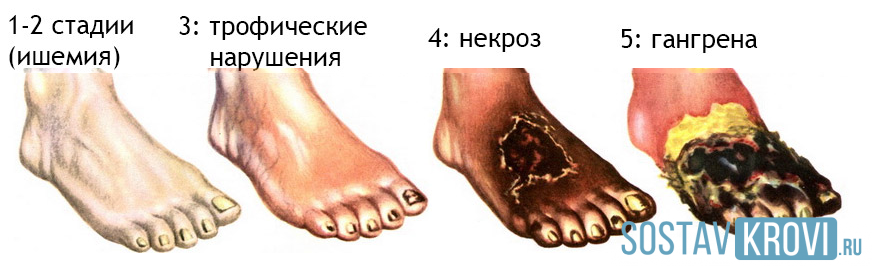 Стадии ишемии сосудов на ногах
Стадии ишемии сосудов на ногах
Осложнения
Такое серьезное заболевание, как ишемия нижних конечностей, не может не повлечь за собой ряд осложнений в виде сопутствующих заболеваний.
Такими осложнениями могут быть:
- Сепсис крови;
- Ацидоз;
- Тяжелое отечное состояние;
- Выброс токсичных веществ в организм;
- Олигурия;
- Развитие почечной недостаточности;
- Шоковое состояние;
- Ишемические контрактуры;
- Гангренозный процесс.
Осложнения ишемии нижних конечностей обычно уходят по мере излечивания основного заболевания и требуют только симптоматического лечения.
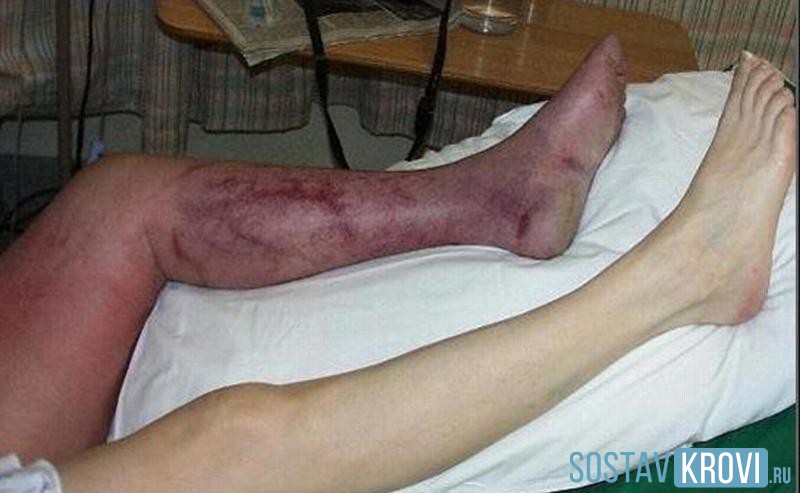 Критическая ишемия и ганргрена
Критическая ишемия и ганргрена
Диагностика
При первых признаках местного малокровия, например – быстрой усталости ног с возникновением болей, следует записаться на прием к сосудистому хирургу. Диагностика ишемии нижних конечностей начинается с подробного опроса пациента, внешнего первичного осмотра и изучения анамнеза по медицинской карточке.
Есть причины постановки этого диагноза, если доктор выявил такие факты:
- В истории болезни присутствуют: атеросклероз, сахарный диабет, облитерирующий эндартериит.
- Пациент мужского пола жалуется на проявление полового бессилия, связанного с возникновением общего ухудшения состояния ног;
- Имеются жалобы на быструю утомляемость ног, сопровождаемую болями.
- Наличие в отделе голеностопа «вспыхивающих», либо постепенно нарастающих болей, плохо поддающихся обезболиванию.
- Пациент говорит, что ноги, опущенные с кровати на пол, болят гораздо меньше;
- Кожные покровы ниже коленного сустава видоизменены;
- Имеются трофические язвы, плохо заживающие ранки.
Первичный осмотр пациента включает: пальпационное обследование, оценку температурных расхождений, оценку наличия чувствительности, измерение пульса, путем прощупывания его на поврежденной конечности. Для того, чтобы выделить проблемную область, доктор попросит пациента в течение нескольких секунд сгибать и разгибать ногу. По степени и площади побледневших покровов, делается вывод о состоянии болезни на текущий момент.
Аппаратные методы диагностики подразумевают:
- Ультразвуковая допплерография;
- Дуплексное сканирование;
- Электротермометрия;
- Капиллярография;
- Артериальная осциллография,
- Магнитно-резонансная томография;
- Рентгеноконтрастная аортоартериография.
Проведенные в совокупности, либо в том объеме, в котором назначит врач, эти исследования могут достоверно подтвердить или опровергнуть диагноз и обозначить его текущий этап.
Лечение
Общие рекомендации при лечении ишемии нижних конечностей, не отличаются от тех, что дают при ишемических заболеваниях вообще. Это, и полный отказ от курения табака, и исключение из ежедневного рациона жирных, сладких, искусственных продуктов, и обязательное выполнение комплекса упражнений для ног.
Важно помнить, что начатое лечение ишемии ног прерывать нельзя ни в коем случае, более того – оно должно постоянно меняться, корректироваться лечащим врачом.
Стандартные терапевтические средства, рекомендуемые при диагностике ишемии ног:
- Дезагреганты: «Курантила», «Тромбоасса»;
- Антиоксиданты: «Дибикор», «Коэнзим Q 10»;
- Фибринолитики «Фибринолизин», «Стрептокиназ»;
- Средства, отвечаещие за липидный обмен: «Ловастатин», «Фенофибрат»;
- Медикаменты, стабилизирующие микроциркуляцию: «Пентоксифиллин», «Трентал», «Кавинтон»;
- Спазмолитики: «Папаверин», «Новокаин».
Возможно назначение аппаратного обследования, включающего в себя:
- Диадинамические ток;
- Магнитотерапия;
- Регионарная баротерапия.
Заболевание, пресеченное в самом начале, является полностью обратимым при лечении обычными медикаментозными средствами. Более запущенные стадии требуют оперативного вмешательства.
Лечение критической стадии
При лечении ишемии стадии 3А – 4, человеку, прежде всего, дают возможность отдохнуть от постоянных болей. Сделать это нужно обязательно, так как иначе, организм может воспринять лечение в искаженном виде. Эффективнее всего с болью справляется эпидуральная анестезия. Она предусматривает введение обезболивающего препарата непосредственно через катетер прямо в спину пациента. Это позволяет больному некоторое время отдыхать в естественном лежачем положении с вытянутыми нижними конечностями.
В исключительно редких случаях, от ампутации могут спасти препараты алпростан или вазапростан, вводимые внутривенно в виде капельниц. Этот результат достигается путем нахождения кровотоком новых путей для снабжения поврежденных конечностей необходимым питанием.
Однако главным средством лечения запущенной ишемии, как было, так и остается, оперативное вмешательство. Под операцией, иногда понимается ампутация.
Для врачей огромное принципиальное значение имеет сохранение как можно большей функциональности больной конечности. Поэтому, если представляется хоть малейшая возможность, ампутация предусматривает сохранение коленного сустава. Это обуславливает возвращение пациента к относительно-привычному образу жизни после лечения, так как протезирование носит минимальный характер.
Исходя из того, что ампутация носит характер необратимости, ее стараются, по возможности, избежать, изыскивая обходные возможности восстановления нормального кровотока.
Оперативные методы, направленные на возобновление работы кровеносной системы, это:
- Протезирование сосудов, шунтирование, пластика – для восстановления нормального кровотока;
- Баллонная ангиопластика — для расширения сосудистого просвета;
- Эндартерэктомия – устранение из зашлакованных сосудов атеросклеротических бляшек.
Подобные оперативные методы способны снять угрозу потери конечности только при своевременном проведении. В случае упущенного времени, ампутация будет однозначна.
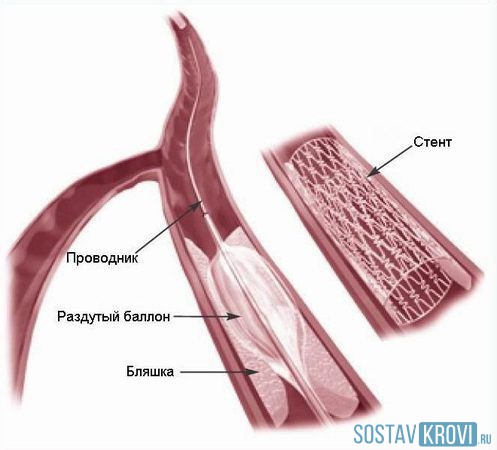 Балонная ангиопластика
Балонная ангиопластика
Значительно усложняет лечение ишемии присутствие тяжелых основных заболеваний – диабетического, либо аутоиммунного. В этих случаях требуется хирургическое вмешательство для расширения сосудов. Если кровоток по основному пути затруднен, придется задействовать сосуды второстепенного порядка, что, к сожалению, в России практически не делают, так как данная операция имеет статус крайней сложности.
Народные средства
Лечение народными средствами ишемии нижних конечностей:
Чеснок – первое средство при лечении атеросклеротических заболеваниях.
Рецепт №1
5 ст.л. мелко нарезанного чеснока залить 1 стак. водки. Настоять в течении недели в темном прохладном месте, периодически взбалтывая бутыль с настойкой. Принимать трижды в день, капая по 10 капель на половину стакана воды. Лечение продолжать, пока средство не закончится. Курс повторяется каждые три месяца в течение года.
Рецепт №2
8-9 зубчиков чеснока выдавить через пресс. Смешать с лимоном, пропущенным через мясорубку вместе с кожурой. Залить смесь ½ литра охлажденной кипяченой воды и настоять в темном прохладном месте четыре дня. Принимать по 2 ст. ложки 3 раза в день.
Рецепт №3
Смешать липовый мед, свежее подсолнечное масло и лимонный сок в соотношении 1:1:1. Пить утром натощак по 1 ст. ложке.
Профилактика ишемии нижних конечностей неотделима от ведения здорового образа жизни и активного занятия спортом. Но соблюдение даже всех пунктов общих рекомендаций не даст никаких гарантий здоровья, если полностью не исключить из жизни такую вредную привычку, как табакокурение.
Источник
Ишемия – это состояние, характеризующееся недостаточным притоком крови в какой-либо орган (местным малокровием).
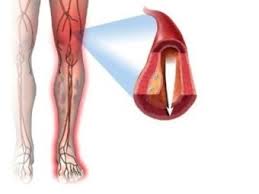
Ишемия нижних конечностей – это ослабление кровообращения в нижних конечностях, обусловленное закупоркой (окклюзией) или сужением артерий. Как правило, страдают самые нижние (наиболее удаленные) отделы ног. Ткани перестают получать необходимое количество кислорода и питательных веществ, доставляемых током артериальной крови. В результате мышцы ног быстро утомляются при нагрузке, возникают боли, на пальцах ног и на стопе атрофия тканей может привести к их отмиранию (некрозу). Гангрена (отмирание тканей) требует немедленного хирургического вмешательства – ампутации конечности, в противном случае неизбежен летальный исход.
Причины ишемии нижних конечностей
Причиной ишемии нижних конечностей может быть одно из следующих заболеваний:
- атеросклероз нижних конечностей. В этом случае просвет артерий оказывается перекрыт атеросклеротическими отложениями на стенках сосудов;
- эндартериит (тромбоангиит) – воспаление стенок артерий, вызывающее спазм сосуда;
- тромбоз – закупорка артерии кровяным сгустком в месте его образования (тромбом); или эмболия – закупорка (окклюзия) артерии переместившемся таким сгустком;
- диабетическое поражение сосудов.
Симптомы ишемии нижних конечностей
Поскольку ишемия нижних конечностей имеет столь опасные последствия, при появлении признаков ишемии необходимо обязательно обратиться к врачу. В медицине выделяют состояние критической ишемии, при котором нужны неотложные меры по нормализации кровообращения. Критической ишемией признаётся состояние, характеризующееся одним из следующих признаков:
Боли в мышцах ноги
Ишемия проявляется болью в мышцах ноги в состоянии покоя (преимущественно в ночное время).
Боли при ишемии не снимаются с помощью обезболивающих средств. Становится легче, если держать ногу в опущенном состоянии (больные часто спускают ногу с кровати во время сна). Однако в этом случае облегчение достигается за счет ухудшения оттока венозной крови, которая, скапливаясь в тканях, ещё больше сдавливает артерии; приток артериальной крови становится ещё меньше, в результате чего развитие трофических явлений (язв и гангрены) быстро прогрессирует.
Трофические язвы
Язвы возникают в результате недостатка питания. Прежде всего, страдают самые удалённые части ноги – пальцы, затем – вся стопа.
Перемежающаяся хромота
Перемежающаяся хромота проявляется как вынужденная остановка при ходьбе из-за возникшей боли в икроножных мышцах. Подобные остановки могут требоваться через каждые 30 метров пути.
Перемежающая хромота является основным симптомом нарушения кровоснабжения нижних конечностей. Если приток артериальной крови недостаточен, при физических нагрузках (например, ходьбе) через какое-то время наблюдается онемение и похолодание ноги, а также боль в икроножных мышцах, не дающая идти дальше. Достаточно просто постоять какое-то время на одном месте, и боль отступает. На ранних стадиях болевой синдром возникает не раньше, чем через километр пути. Но это уже повод для того, чтобы обратиться к врачу, поскольку заболевание склонно прогрессировать, и в дальнейшем расстояние, которое можно пройти без боли, будет сокращаться.
Методы лечения ишемии нижних конечностей
В зависимости от степени развития ишемии и протяженности пораженных участков артерий могут применяться различные методы лечения.
Прежде всего, необходим отказ от курения, так как курение является одним из факторов, вызывающих и усугубляющих заболевания, которые способствуют развитию ишемии нижних конечностей.
На ранних стадиях заболевания эффективной мерой являются регулярные физические упражнения, помогающие добиться лучшего кровоснабжения конечности. Комплекс подобных упражнений должен назначаться врачом, поскольку неправильно организованные физические нагрузки способны ухудшить ситуацию. Также проводится медикаментозная терапия.
Однако при критической ишемии в большинстве случаев не обойтись без хирургического лечения.
Консерватичное лечение
Консервативные методы (физиотерапия, медикаментозное лечение) используются для раскрытия обходных путей, по которым артериальная кровь могла бы попадать в нижние отделы конечности. Консервативное лечение также направлено на увеличение текучести крови, предотвращение тромбообразования и атеросклеротических отложений.
Комплекс мер также может предусматривать действия, направленные на повышение уровня кислорода в крови.
Эндартерэктомия
Эндартерэктомия – это метод хирургического лечения, предусматривающий удаление атеросклеротических отложений из просвета артерии.
Стентирование
Баллонная ангиопластика и стентирование позволяют расширить просвет сосуда.
Бедренно-подколенное шунтирование
Шунтирование восстанавливает поступление артериальной крови в артерии ниже закупоренного участка. Бедренно-подколенное шунтирование используется при окклюзии бедренной артерии.
Подробнее о методе лечения
Бедренно-большеберцовое шунтирование
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
Виды артрита и их особенности

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
В современное время поражениям опорно-двигательного аппарата подвергаются не только люди преклонных лет. Зачастую, это затрагивает и более молодое население трудоспособного возраста.
Артрит — сводное название многих болезней, протекающих с поражениями одного или многих суставов. Характеризуется не только болью при обострениях, но и патологическими изменениями внешнего вида и функциональности суставов.
Сам артрит характеризуется нарушением обмена веществ в суставной сумке и истончением внутрисуставного хряща, с последующими отечностью и воспалением. При этом нарушается подвижность сустава, в след за этим часто возникает его деформация.


Строение сустава
Сустав состоит из суставной капсулы, хрящевой поверхности костей и суставной полости, заполненной жидкостью. Воспалительные процессы, обычно, протекают во внутренней части суставной сумки, под действием множества факторов. Воспалительные процессы, протекающие внутри сустава, со временем, могут распространяться и на остальные его части, провоцируя вторичные воспаления околосуставных тканей.
Виды артрита по характеру заболевания
По характеру течения болезни различают:
- Острая стадия.
- Хроническая стадия.
Острый артрит
Острый артрит вызван единовременным воспалением сустава и связан, обычно, с наличием инфекционного заболевания. Такой вид артрита легко поддается лечению и не требует, как правило, повторного обращения за медицинской помощью. Распространенными симптомами острого артрита являются:
- наличие высокой температуры;
- сильные болезненные ощущения в суставе.
Хронический артрит
Хронический артрит развивается постепенно, часто развитие хронической формы может спровоцировать острая стадия болезни, если его лечению не уделялось достаточного внимания. При этом, хронический артрит может давать о себе знать как проявлением постоянных болей, так и периодически возникающими обострениями заболевания. О хроническом форме говорят тогда, когда болезненные ощущения беспокоят пациента в течение 3 месяцев и более. Основными симптомами хронического артрита являются:,
- боль, возникающая при совершении движения в суставе;
- вывихи и подвывихи сустава;
- отек околосуставных тканей, наличие которого можно выявить пальпацией.
При длительном течении хронического артрита, его последствиями могут стать полная утрата эластичности и подвижности сустава, с последующей инвалидностью, а также неэстетичная деформация конечностей, не позволяющая вести прежний образ жизни. Лечение хронического артрита может протекать не один месяц, при этом не исключаются рецидивные явления.


Виды артритов по характеру заболевания и их симптомы
Артрит является заболеванием, поражающим не только людей пожилого возраста. Сегодня даже дети могут подвергаться болезненным заболеваниям суставов. Часто проявления артритов наблюдаются в межсезонье и при резкой смене погодных условий.
Причинами, вызвавшими проявления этой болезни, может быть множество факторов, среди которых нарушения работы иммунной системы, осложнения перенесенных инфекционных заболеваний, частые психологические стрессы и генетическая предрасположенность. По характеру заболевания различают следующие виды болезни:
- ревматоидный артрит;
- септический артрит;
- реактивный артрит;
- подагрический артрит;
- псориатический артрит.
Ревматоидный артрит


НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ревматоидный артрит, как правило, затрагивает небольшие суставы. Причиной появления ревматоидной формы заболевания называют инфекционную природу, хотя однозначного ответа, на вопрос об истинных причинах возникновения этой формы болезни у медиков не существует. В основе проявлений ревматоидного артрита лежат патологические и дистрофические изменения соединительной ткани сустава. Как правило, эта форма носит множественный характер поражения, именуемый полиартритом. В симптоматике заболевания различают:
- повышенную утомляемость и слабость;
- понижение аппетита;
- утреннюю тугоподвижность или неподвижность конечностей;
- симметрию воспаления аналогичных суставов;
- болезненность и отек пораженного участка тела;
- повышение температуры кожных покровов в области воспаления.
Ревматоидный артрит имеет переменное течение болезни, отличающееся стадиями обострения и ремиссии. Прогрессирующий характер заболевания приводит к необратимым деформациям суставов, дегенеративным изменением хрящевой ткани и повышенной нагрузке на сухожилия, приводящей к их растяжению.
Септический артрит


Септический или инфекционный артрит возникает вследствие наличия инфекции в организме пациента, с последующим проникновением болезнетворных микроорганизмов в суставную ткань. Симтомами септического артрита можно назвать:
- резкое повышение температуры тела;
- боль в мышечной ткани вокруг воспаленного сустава;
- мигрень;
- прогрессирующую отечность сустава;
- усиление болезненных ощущений во время движения с последующими ограничениями движений и положения конечности;
- изменение температуры кожных покровов в области поражения.
Ввиду инфекционного происхождения септической формы, проявления могут затрагивать и детей. У детей симптомы проявляются более выражено, чем у взрослых людей. Как правило, септический артрит поражает те суставы, которые подвергаются повышенной нагрузке: колени, плечи, тазобедренные суставы и поясницу. Часто поражения инфекционного типа вызывают полиартрит. Эта форма воспаления требует незамедлительного обращения за медицинской помощью, чтобы не допустить прогрессирования болезни и патологических необратимых изменений строения и функций суставов.
Реактивный артрит
Реактивный артрит носит негнойный характер воспаления суставной сумки. Чаще всего, причинами реактивного типа воспаления являются ранее перенесенные пациентом заболевания мочеполовой системы и желудочно-кишечного тракта. Часто этот вид поражения настигает молодое население мужского пола, который наиболее подвержен язве желудка. Болезнь может развиваться как постепенно, так и может характеризоваться резко начавшимися симптомами. Чаще всего поражаются пальцы ног и кисти рук, а также плечи, тазобедренные суставы и колени. К симптомам реактивного артрита относят:
- слабость и утомляемость;
- слегка (до 38 градусов)повышенная температура тела и головные боли;
- несимметричное воспаление суставов, проявляющееся болезненными ощущениями либо правой, либо левой части тела;
- редко интенсивные, чаще ноющие боли суставов;
- воспаления мочевыводящих путей;
- нарушения зрения и покраснение глаз;
- иногда расстройство пищеварения.
Первое проявление реактивного артрита продолжается, в среднем, около 2 месяцев с последующим наступлением стадии ремиссии. Характерной особенностью этого вида воспаления является обострение болезненных ощущений в состоянии покоя или сна. При отсутствии должного лечения реактивный тип может привести к развитию катаракты глаз. При обследовании на характер клинической картины, в обязательном порядке, сдаются анализы на наличие заболеваний, передающихся половым путем. Лечение этого заболевание заключается в антибиотикотерапии, курс которой составляет, в среднем, от 7 до 14 дней.
Подагрический артрит


Подагрический артрит имеет первопричиной характерные нарушения обмена веществ в организме и повышенным содержанием солей и накоплением мочевой кислоты. Этот вид болезни поражает, в основном, кисти рук, голеностопные суставы и пальцы. Заболеванию подвержены люди старше 40 лет из-за возрастных изменений в организме и снижения физической активности.
Очень часто подагра поражает людей с такими заболеваниями, как диабет, ожирение, гипертония. Развитие болезни провоцирует избыточное содержание в рационе пациента алкоголя, жирной и белковой пищи. Характерным признаком на начальных этапах является поражение только одного из суставов. К основным симптомам подагры относят:
- резкий приступ боли, появляющийся, чаще всего, в вечернее и ночное время;
- изменение цвета кожных покровов в области воспаленного сустава;
- начало боли, сопряженное с употреблением в пищу мяса;
- резкое исчезновение всех симптомов болезни, даже при отсутствии терапевтического лечения в период обострения заболевания;
- иногда наблюдается повышение температуры тела или температуры кожных покровов в зоне воспаления;
- ассиметрия воспалительных процессов.
Если подагрический вид не лечить при первых проявления клинической картины, со временем начинают появляться уплотнения в суставах, связанные с отложением солей. При отсутствии необходимого лечения приступы подагры проявляются все чаще.
При этом, поражение подагрой охватывает не только изначально заболевший сустав, но и соседние. При лечении этого вида воспаления суставной сумки, наравне с приемом медикаментозных препаратов, направленных на вывод мочевой кислоты и улучшение обмена веществ, в обязательном порядке прописывается строгая диета с увеличенным потреблением жидкости.
Псориатический артрит
Псориатический артрит развивается из-за поражений кожных покровов и заболеваний ногтей. Этот вид артрита возникает в 10% случаев заболевания псориазом. Причинами, провоцирующими заболевание псориатической формой, могут являться хронический стресс, длительный прием нестероидных противовоспалительных препаратов, прием некоторых лекарств от гипертонической болезни и нарушение гормонального фона. Симптоматика заболевания проявляется в следующем:
- ноющие боли пяточных костей;
- ассиметричное течение воспалительных процессов;
- интенсивный красно-синий окрас тканей в области пораженных суставов;
- непосредственные проявления псориаза.
При псориатическом типепоражаются, как правило, пальцы рук и ног, болезненные проявления характеризуются припухлостью тканей. Развитие болезни характеризуется сменой обострений и ремиссий.
При отсутствии необходимого лечения псориатический артрит может привести не только к деформации сустава, но и к его потере или хирургическому вмешательству, ввиду сопряженности заболевания как с нарушением кожных покровов, так и с поражением самого сустава.


Несмотря на многочисленные воспалительные заболевания опорно-двигательного аппарата, своевременная их диагностика и лечение помогут до преклонных лет сохранить двигательную активность и качество жизни на достойном уровне.
Современные методики лечения предлагают комплексный подход к исцелению от заболевания, включающий в себя назначение медикаментов, физиотерапевтические процедуры, специальные диеты и лечение аппликациями.
Содержание:
- Причины заболевания
- Клинические проявления
- Диагностика
- Как вылечить заболевание?
 Коленный сустав – одно из наиболее сложноустроенных анатомических образований. Ведь кроме костей, образующих сочленение, туда входят связки, мениски, хрящи и жировое тело, смягчающее движения и толчки при беге и ходьбе, то есть выполняющее амортизационную функцию. Такое строение обеспечивает и дополнительную устойчивость и стабильность коленного сустава.
Коленный сустав – одно из наиболее сложноустроенных анатомических образований. Ведь кроме костей, образующих сочленение, туда входят связки, мениски, хрящи и жировое тело, смягчающее движения и толчки при беге и ходьбе, то есть выполняющее амортизационную функцию. Такое строение обеспечивает и дополнительную устойчивость и стабильность коленного сустава.
Болезнь Гоффа (Goffa) – неинфекционное воспаление жирового тела коленного сустава. Оно выступает в роли подушки в коленном сочленении и перераспределяет давление на хрящевые поверхности. Клетчатка заключена в собственную капсулу и снабжена сосудами и нервными волокнами. Длительный воспалительный процесс вызывает поражение жировой ткани и ее перерождение в фиброзную. В результате жировое тело теряет свое свойство амортизатора, что отрицательно сказывается на работе всего коленного сустава.
Болезнь Гоффа коленного сустава называют еще липоартритом. В международном классификаторе болезней (МКБ 10) патология отнесена в группу M23.8 «Другие внутренние поражения колена».
Причины заболевания
Этиологию болезни Гоффа связывают со следующими состояниями:
- Травма сустава при падении на колено, при переразгибании ноги, при резком движении в голени. В таких ситуациях происходит ущемление жировой дольки между хрящевыми поверхностями.
- Длительная компрессия коленного сустава в результате долгого ползания на коленях или сидения «на корточках». В этом случае жировые дольки раздавливаются, в них возникают отек и кровоизлияния.
- Хроническое повреждение жирового тела возникает при физической нагрузке, например, у спортсменов, танцовщиков.
Часто недуг развивается у молодых людей в результате травмирования коленного сустава и у женщин старше 50 лет на фоне климактерического изменения гормонального фона.
Клинические проявления
В течение недуга выделяют острый и хронический периоды.
В остром периоде болезни Гоффа появляются резкие боли в суставе, отек, ограничение разгибания. При пальпации определяется отечность колена. Характерным признаком патологии является слабость в четырехглавой мышце бедра.
Спустя около трех месяцев заболевание переходит в хроническую форму. Тогда пациентов беспокоят периодические ноющие боли в колене, ограничение движений, ощущение нестабильности и расшатанности в сочленении, невозможность встать на больную ногу. А с обеих сторон от колена определяются подвижные уплотнения. Если жировая клетчатка защемляется между поверхностями сустава, то происходит полная блокада движений в нижней конечности.
Иногда хроническая стадия заболевания не имеет никаких симптомов, кроме чувства дискомфорта в ноге. Тогда требуются инструментальные методы определения заболевания.
Болезнь Гоффа опасна тем, что продолжительное ее течение вызывает необратимые дистрофические изменения в колене, это значительно ухудшает качество жизни и требует проведения операций для восстановления функции кол?
