Импинджмент синдром коленного сустава

Определение
Импинджмент синдром жирового тела надколенника – это воспаление, фиброз/дегенерация, кровоизлияния в жировом теле надколенника в результате нарушения биомеханики сустава, повторных микротравм.
Рис.1 Схематичное изображение. Нормальная анатомия. 3 жировых тела коленного сустава: четырехглавой мышцы бедра /переднее супрапателлярное/ (красный), префеморальное (синий) и жировое тело Гоффа /инфрапателлярное/ (желтый) [2].
Классификация
Выделяют импинджмент-синдром переднего супрапателлярного жирового тела и заднего (префеморального) жирового тела. Первый тип встречается чаще.
Патогенез
Непосредственная травма или постоянная микротравма структур передней части коленного сустава могут привести к раздражению жирового тела. Самой частой причиной нетравматического происхождения заболевания является гиперэкстензия коленного сустава. При этом, жировое тело может сдавливаться между надколенником, сухожилием четырехглавой мышцы бедра, бедренной костью. Возникает воспаление, жировое тело отекает, это приводит к еще большему его сдавлению и раздражению — патологический круг замыкается.
Эпидемиология
Длительные физические нагрузки, в особенности бег, у людей имеющих чрезмерную пронацию. Люди, занимающиеся такими видами спорта как хоккей или футбол, подвержены большему риску. При ходьбе на высоких каблуках, колени будут долгое время сохранять положение гиперэкстензии.
Клинические проявления
Ограничение амплитуды движений, боль в передних отделах колена, возникающую при любой физической активности, связанной с полным разгибанием в коленном суставе. Например, боль может возникать при ходьбе или ношении обуви на высоком каблуке, либо просто при длительном стоянии. Боль часто усиливается при подъеме по лестнице или приседании.
Лучевая диагностика
КТ в сравнении с МРТ является менее полезным методом для диагностики ранних воспалительных изменений в жировом теле, однако с его помощью можно увидеть деформацию контура жирового тела, изображение границ фасций, аномалию положения надколенника такое как латеропозиция или хондромаляцию, которые в итоге могут послужить причиной развития импинджмент синдрома.
При исследовании на УЗ-аппарате можно визуализировать малые скопления жидкостей, оценить наличие отека и гиперемии жирового тела, однако оценка префеморального жирового тела затруднительна из-за вышележащей супрапателлярной сумки.
Таким образом, МРТ является методом выбора в диагностике импинджмент синдрома супрапателлярного жирового тела. Позволяет визуализировать отечные изменения с помощью режима T2-Stir и PD, оценить размеры, наличие фиброзных дегенераций и участков кровоизлияний.
Рис.2 Т2-Stir, сагиттальная проекция. Нормальное изображение супрапателлярного жирового тела (слева) и признаки импинджмент синдрома жирового тела (справа) – отек и выпуклый задний контур как признак гипертрофии.
а. б. с.
Рис.3 Т2-ВИ(а) и Т2-Stir(б) в аксиальных проекциях и Т2-Stir(с) в сагиттальной проекции, импинджмент синдром префеморального жирового тела. Отмечается отек префеморальной жировой клетчатки, выбухание её в область супрапателлярной сумки (указано красными стрелками) и скопление выпота в супрапателлярной сумке (указано звездочкой).
Дифференциальный диагноз
- Внутрисуставная липома
- Пателлофеморальная злокачественная опухоль
Пример описания
ОПИСАТЕЛЬНАЯ ЧАСТЬ: отмечаются отечные изменения супрапателлярного жирового тела, задний его контур имеет выпуклую форму. Отмечается небольшое скопление выпота в супрапателлярной сумке.
Определяется латеропозиция надколенника.
ЗАКЛЮЧЕНИЕ: МР-признаки отечных изменений жирового тела надколенника – нельзя исключить признаки импинджмент синдрома супрапателлярного жирового тела.
Список использованной литературы и источников
- Bell D. J. [et al.] Fat pad impingement syndromes of the knee [Electronic resource] // radiopaedia.com – 2016. – URL: https://radiopaedia.org/articles/fat-pad-impingement-syndromes-of-the-knee (20.07.2018).
- Gary A. Howell, M.D. [Электронный ресурс] // Radsourse: сайт. – 2008. – URL: https://radsource.us/patellar-fat-pad-abnormalities/ (дата обращения: 20.07.2018).
- Prefemoral Fat Pad Impingement Syndrome: Identification and Diagnosis [Electronic resource] / Borja M.J.[et al.] / The American Journal of Orthopedics. – 2013. – 42 (1): 9-11 – Mode of access: https://www.amjorthopedics.com/article/prefemoral-fat-pad-impingement-syndrome-identification-and-diagnosis (Date of access: 20.07.2018).
- Suprapatellar Fat-Pad Mass Effect: MRI Findings and Correlation With Anterior Knee Pain [Electronic resource] / Tsavalas N. / American Journal of Roentgenology. – 2013. – № 3. – Mode of access: https://www.ajronline.org/doi/pdf/10.2214/AJR.12.8821 (Date of access: 20.07.2018).
Источник
Данное заболевания начинает развиваться вследствие хронической травмы в голеностопном суставе, когда в крайних положениях стопы (в положении крайнего сгибания или положении крайнего разгибания) край большеберцовой кости соударяется с таранной костью. Соударение между костными структурами в суставе называется импинджментом.
Если соударение происходит между передним суставным краем большеберцовой кости и шейкой таранной кости, что происходит в положении крайнего разгибания (или крайнего тыльного сгибания), то это передний импинджмент голеностопного сустава.
Если соударение происходит между задним суставным краем большеберцовой кости и задним отростком таранной кости, что происходит в положении крайнего сгибания, то это задний импинджмент голеностопного сустава (синдром задней компрессии или os trigonum синдром).

Передний и задний импиджмент синдром голеностопного сустава
При импинджменте между костными структурами ущемляется капсула вместе с синовиальной оболочкой голеностопного сустава. Если импинджмент происходит постоянно, то развивается локальное хроническое воспаление, в местах соударения появляются остеофиты (костные шипы), которые со временем увеличиваются. За счёт остеофитов пространство между таранной и большеберцовой костями уменьшается. При переднем импинджменте уменьшается амплитуда разгибания (или тыльного сгибания) стопы, а при заднем – амплитуда сгибания. При этом частота импинджмента возрастает, ещё более усугубляя повреждение и воспаление. Со временем ограничение амплитуды движений становится стойким.
Часто передний импинджмент синдром голеностопного сустава является следствием травм связочного аппарата голеностопного сустава. Даже небольшая нестабильность в голеностопном суставе способствует повышенной травматизации переднего отдела голеностопного сустава в положении крайнего разгибания. Чаще всего передний импинджмент развивается у атлетов, так как именно они перегружают передний отдел голеностопного сустава в положении крайнего разгибания, постоянно травмируя его передний отдел.

Передний импиджмент синдром
Задний импинджмент синдром голеностопного сустава чаще всего встречается у артистов балета. Это связано с хождением на пальцах стопы, а в этом положении происходит избыточное сгибание в голеностопном суставе, и, соответственно, травма задних отделов голеностопного сустава.
Данной патологии часто не уделяется должного внимания, хотя проявления импинджмента довольно болезненны и ограничивают амплитуду движений в голеностопном суставе.

Задний импиджмент синдром
Симптомы
Главными симптомами импинджмент-синдрома голеностопного сустава являются снижение амплитуды движений в голеностопном суставе и боль в крайнем положении. При переднем импинджменте – при разгибании или тыльном сгибании стопы в передних отделах голеностопного сустава; при заднем импинджменте – при сгибании стопы в задних отделах голеностопного сустава.
Диагностика
Диагноз импинджмент-синдрома голеностопного сустава опытный ортопед может выставить после осмотра голеностопного сустава. Врач проверит все движения в голеностопном суставе, определит, какие движения вызывают боль в голеностопном сустава, определит локализацию боли (то есть точки, где возникает боль). Определяется амплитуда движений в голеностопном суставе. При импинджмент-синдроме амплитуда движений снижена.
При переднем импинджмент-синдроме снижена амплитуда разгибания (тыльного сгибания) с выраженной болью в положении крайнего разгибания (тыльного сгибания). Выполняется стресс-тест, когда пациента просят присесть на корточки. В этом положении возникает резкая боль в переднем отделе голеностопного сустава.

Рентгенограммы пациента с передним импиджмент синдромом
И наоборот, при заднем импинджмент-синдроме снижена амплитуда сгибания стопы с выраженной болью в задних отделах сустава в положении крайнего сгибания стопы. Стресс-тест заключается в том, чтобы пациент встал на носочки. В этом положении возникает резкая боль в задних отделах голеностопного сустава.
Если врач считает, что причиной боли в задней части голеностопного сустава является os trigonum, то врач может предложить ввести анестетик (обезболивающее лекарство) в данную область. Если возникает облегчение и возможно полное безболезненное сгибание стопы, то причиной боли является os trigonum. Если боль не проходит, то проблема может заключаться в сухожилии, которое проходит вдоль внутреннего края os trigonum.

Рентгенограммы пациента с задним импиджмент синдромом
Выполняются рентгенограммы голеностопного сустава в двух проекциях. На обычных рентгенограммах остеофиты (костные шпоры) на голени или таранной кости чётко определяются. Можно выполнить боковые стресс-рентгенограммы, когда при приседании на корточки можно выявить соударение костных поверхностей в передней части голеностопного сустава, а при вставании на носки – соударение в задних структурах голеностопного сустава.
Можно выполнить и другие методы исследования голеностопного сустава, хотя они и не так информативны.
Лечение
Консервативное лечение
Первой рекомендацией в данном случае является – ограничение нагрузки на больную ногу, ограничение движений в болезненном положении, покой. Целесообразно использование обуви, ограничивающей движения в голеностопном суставе. Препаратами выбора, снижающие проявления боли и воспалительного синдрома, являются противовоспалительные средства, например диклофенак, ибупрофен, вольтарен. При остром развитии воспалительной реакции может помочь охлаждение участка болезненности, например грелкой со льдом.
Иногда рекомендуют инъекции стероидов в болезненную область. Стероиды являются сильными противовоспалительными препаратами. Инъекция стероидов уменьшает раздражение и отек мягких тканей, которые постоянно ущемляются, что снижает вероятность их повторного ущемления и поддержанию воспаления.
Чтобы быстрее восстановить нормальную амплитуду движений в голеностопном суставе, рекомендуется проконсультироваться у физиотерапевта, Пациентам предлагается серия специальных упражнений, в частности — на велотренажере, для увеличения амплитуды движений и укрепления тонуса мышц голени и стопы.
Оперативное лечение
Если консервативное лечение не помогает, то может быть рекомендована операция. Вид операции зависит от вида импинджмента и причины.
Зачастую сразу рекомендуют хирургическое лечение импинджмент синдрома голеностопного сустава. Остеофиты и патологически изменённые ткани нужно удалить, так как они никуда не сами не исчезнут и будут постоянно травмировать капсулу сустава, поддерживая хроническое воспаление и увеличиваясь в размерах.

Артроскопия голеностопного сустава
Удалить остеофиты и патологически изменённую ткань капсулы сустава можно с помощью артроскопических методов. При этом через проколы кожи в сустав вводится видеокамера, под контролем которой производят удаление патологических тканей. Обычно после подобных операций пациентам назначается курс физиотерапии, лечебной физкультуры, ношение специального фиксатора голеностопного сустава в течение 1 месяца.

Источник
Определение
Импинджмент синдром жирового тела надколенника – это воспаление, фиброз/дегенерация, кровоизлияния в жировом теле надколенника в результате нарушения биомеханики сустава, повторных микротравм.
Рис.1 Схематичное изображение. Нормальная анатомия. 3 жировых тела коленного сустава: четырехглавой мышцы бедра /переднее супрапателлярное/ (красный), префеморальное (синий) и жировое тело Гоффа /инфрапателлярное/ (желтый) [2].
Классификация
Выделяют импинджмент-синдром переднего супрапателлярного жирового тела и заднего (префеморального) жирового тела. Первый тип встречается чаще.
Патогенез
Непосредственная травма или постоянная микротравма структур передней части коленного сустава могут привести к раздражению жирового тела. Самой частой причиной нетравматического происхождения заболевания является гиперэкстензия коленного сустава. При этом, жировое тело может сдавливаться между надколенником, сухожилием четырехглавой мышцы бедра, бедренной костью. Возникает воспаление, жировое тело отекает, это приводит к еще большему его сдавлению и раздражению — патологический круг замыкается.
Эпидемиология
Длительные физические нагрузки, в особенности бег, у людей имеющих чрезмерную пронацию. Люди, занимающиеся такими видами спорта как хоккей или футбол, подвержены большему риску. При ходьбе на высоких каблуках, колени будут долгое время сохранять положение гиперэкстензии.
Клинические проявления
Ограничение амплитуды движений, боль в передних отделах колена, возникающую при любой физической активности, связанной с полным разгибанием в коленном суставе. Например, боль может возникать при ходьбе или ношении обуви на высоком каблуке, либо просто при длительном стоянии. Боль часто усиливается при подъеме по лестнице или приседании.
Лучевая диагностика
КТ в сравнении с МРТ является менее полезным методом для диагностики ранних воспалительных изменений в жировом теле, однако с его помощью можно увидеть деформацию контура жирового тела, изображение границ фасций, аномалию положения надколенника такое как латеропозиция или хондромаляцию, которые в итоге могут послужить причиной развития импинджмент синдрома.
При исследовании на УЗ-аппарате можно визуализировать малые скопления жидкостей, оценить наличие отека и гиперемии жирового тела, однако оценка префеморального жирового тела затруднительна из-за вышележащей супрапателлярной сумки.
Таким образом, МРТ является методом выбора в диагностике импинджмент синдрома супрапателлярного жирового тела. Позволяет визуализировать отечные изменения с помощью режима T2-Stir и PD, оценить размеры, наличие фиброзных дегенераций и участков кровоизлияний.
Рис.2 Т2-Stir, сагиттальная проекция. Нормальное изображение супрапателлярного жирового тела (слева) и признаки импинджмент синдрома жирового тела (справа) – отек и выпуклый задний контур как признак гипертрофии.
а. б. с.
Рис.3 Т2-ВИ(а) и Т2-Stir(б) в аксиальных проекциях и Т2-Stir(с) в сагиттальной проекции, импинджмент синдром префеморального жирового тела. Отмечается отек префеморальной жировой клетчатки, выбухание её в область супрапателлярной сумки (указано красными стрелками) и скопление выпота в супрапателлярной сумке (указано звездочкой).
Дифференциальный диагноз
- Внутрисуставная липома
- Пателлофеморальная злокачественная опухоль
Пример описания
ОПИСАТЕЛЬНАЯ ЧАСТЬ: отмечаются отечные изменения супрапателлярного жирового тела, задний его контур имеет выпуклую форму. Отмечается небольшое скопление выпота в супрапателлярной сумке.
Определяется латеропозиция надколенника.
ЗАКЛЮЧЕНИЕ: МР-признаки отечных изменений жирового тела надколенника – нельзя исключить признаки импинджмент синдрома супрапателлярного жирового тела.
Список использованной литературы и источников
- Bell D. J. [et al.] Fat pad impingement syndromes of the knee [Electronic resource] // radiopaedia.com – 2016. – URL: https://radiopaedia.org/articles/fat-pad-impingement-syndromes-of-the-knee (20.07.2018).
- Gary A. Howell, M.D. [Электронный ресурс] // Radsourse: сайт. – 2008. – URL: https://radsource.us/patellar-fat-pad-abnormalities/ (дата обращения: 20.07.2018).
- Prefemoral Fat Pad Impingement Syndrome: Identification and Diagnosis [Electronic resource] / Borja M.J.[et al.] / The American Journal of Orthopedics. – 2013. – 42 (1): 9-11 – Mode of access: https://www.amjorthopedics.com/article/prefemoral-fat-pad-impingement-syndrome-identification-and-diagnosis (Date of access: 20.07.2018).
- Suprapatellar Fat-Pad Mass Effect: MRI Findings and Correlation With Anterior Knee Pain [Electronic resource] / Tsavalas N. / American Journal of Roentgenology. – 2013. – № 3. – Mode of access: https://www.ajronline.org/doi/pdf/10.2214/AJR.12.8821 (Date of access: 20.07.2018).
Источник
Импинджмент-синдром – комплекс взаимосвязанных и взаимозависимых нарушений функции мышечного и сухожильно-мышечного аппарата плечевого сустава.
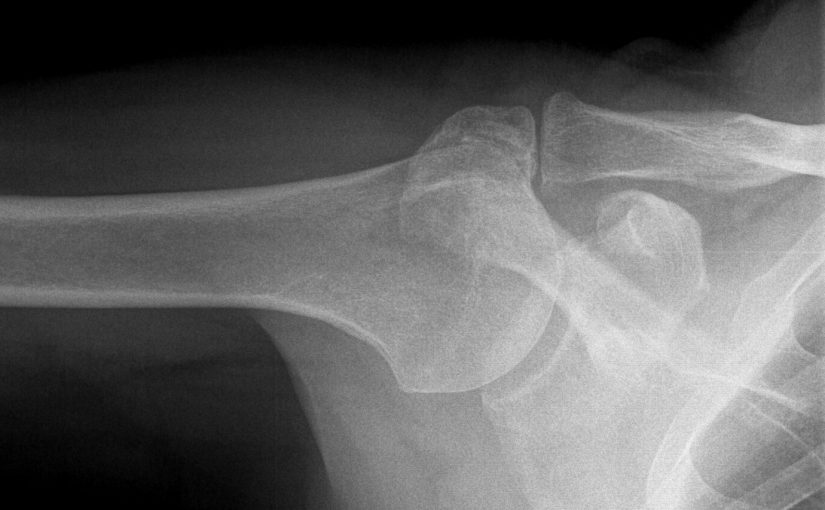
Импинджмент-синдром – комплекс взаимосвязанных и взаимозависимых нарушений функции мышечного и сухожильно-мышечного аппарата плечевого сустава. Ведущей причиной подобных нарушений является заболевание и повреждение ротаторов плеча. Термин «impingement-syndrome» принадлежит американскому хирургу C.S. Neer и относится к 1972 году.
Наружный импинджмент-синдром – патологические изменения в мягкотканных структурах, окружающих плечевой сустав. Некоторые ортопеды выделяют «внутренний импинджмент-синдром» – задневерхний вариант синдрома, связанный с разрывом суставной губы, он чаще развивается у спортсменов.
Воспаление бурсы и её гипертрофия приводят к уменьшению субакромиального пространства и болевым ощущениям при движениях руками выше головы. Гипертрофия клювовидно-акромиальной связки также является причиной уменьшения субакромиального пространства и последующего импинджмента.
Импинджмент-синдром является общей причиной боли в плечевом суставе, которая приводит к ограничению повседневной и спортивной активности. Боль, возникающая в результате импиджмента, локализуется в области передненаружного отдела акромиального отростка.
Классификация
Neer классифицировал этот синдром на три последовательные стадии:
- 1 (начальная) обратимая стадия – отёк и кровоизлияния (чаще до 25 лет);
- 2 стадия – явления фиброза и тендинита (от 25 до 40 лет);
- 3 стадия – образование костной шпоры и разрыв сухожилий ротаторов (старше 40).
Жалобы пациента
Пациенты часто отмечают постепенное нарастание патологических проявлений в области плечевого сустава, которые появляются при активной работе выше головы или продевании руки в пальто. Нередко возникает слабость и ограничение движений в плечевом суставе на фоне болевого синдрома. Ряд пациентов жалуется на внезапную боль при травматическом воздействии или освоении нового вида спорта. Пациенты часто отмечают наличие ночных болей и испытывают неудобства, если пытаются спать на больном плече. Амплитуда движений иногда уменьшается вплоть до образования «замороженного» плеча.
Клинический осмотр
Для того, чтобы клинический осмотр был всесторонним, на пациенте должна быть сорочка, которая позволит осмотреть область шеи, плечи и оценить состояние мускулатуры. Осмотр начинают с шейного отдела позвоночника и пояса верхних конечностей. Ограничение движений в шейном отделе позвоночника, боль, возникающая при проведении провоцирующих тестов и иррадиирущая в плечевую область, могут являться признаками патологических изменений тканей шеи и не должны ошибочно расцениваться как проявления импинджмент-синдрома. Контуры плечевого сустава и состояние мышц следует сравнивать с противоположной стороной, отмечая признаки атрофии и изменение контуров плечевого пояса. Данные признаки, определяемые в покое, могут указывать на неврологическую природу нарушения движений в плечевом суставе, что приводит к развитию вторичного импинджмент-синдрома. На фоне болевого синдрома отмечается ограничение активного переднего сгибания и отведения плеча.
Дифференциальная диагностика
Для дифференциальной диагностики поражения шейного отдела позвоночника с болями в области плеча применяем простой клинический тест. Если движения головой не ведут к усилению боли в плече, то связь между этими заболеваниями можно исключить. Необходимо исключить также связь болей в плече с наличием опухоли в верхней доле лёгкого или с заболеваниями желчного пузыря.
Диагностические тесты
Тест Neer считается положительным, если боль у переднего и наружного края акромиального отростка возникает, когда экзаменующий стабилизирует лопатку и осуществляет пассивное переднее сгибание плеча при его внутренней ротации.
Тест Hawkins-Kennedy считается положительным, если боль появляется при переднем сгибании плеча до 90° и его лёгкой внутренней ротации.
Тест «Болезненная дуга» считается положительным, когда при отведении плеча боль появляется между 60° и 120°.
Тест подостной мышцы считается положительным, если из-за слабости и боли пациент не может оказать сопротивления или имеется симптом отставания при наружной ротации. При выполнении теста рука находится вдоль тела и согнута в локтевом суставе. Пациента просят оказать сопротивление силе, направленной на внутреннюю ротацию.
Тест Yergason – усиление болей в области межбугорковой борозды при сопротивлении супинации предплечья.
Положительный тест «тревоги» проводится путём пассивного отведения и наружной ротации руки. При возникновении и усилении боли больной стремится прекратить исследование. Характерен для внутреннего импинджмент-синдрома.
Тест Gerber-Krushell – пациент заводит обе руки за спину в положение внутренней ротации, а затем поднимает их вдоль спины. Информативно при разрыве сухожилия подлопаточной мышцы.
При положительных тестах Hawkins-Kennedy, болезненной дуги и подостной мышцы вероятность импинджмент-синдрома превышает 95%. Если эти тесты отрицательны – вероятность менее 24%.
Диагностическую достоверность можно повысить с помощью лидокаинового теста. Снижение выраженности симптомов при выполнении провоцирующих тестов после инъекции лидокаина является подтверждением импинджмент-синдрома.
Ведущий метод – МРТ, рентгенография суставов, УЗИ.
Лечение импинджмент-синдрома
В комплекс лечения включаются: грамотная лечебная гимнастика (в основном это упражнения, направленные на растяжения мышц), обязательные ночные шины с отведением плеча, физиотерапевтическое лечение, блокады со стероидами.
Оперативное лечение, артроскопия (три основных варианта): только обработка, заключающаяся в санации сухожилия и места прикрепления; обработка в сочетании с акромиопластикой и восстановление целостности сухожилия в сочетании с акромиопластикой. Восстановление сопутствующих повреждений.
По Azar в понятие акромиопластика входит:
- резекция акромиально-клювовидной связки;
- удаление передней губы акромиона;
- удаление передней части акромиона до переднего края ключицы;
- резекция 1-1,5 см акромиального конца ключицы при наличии выраженных артрозных изменений в ключично-акромиальном суставе.
Послеоперационная реабилитация занимает до 3-х месяцев и зависит от наличия сопутствующей патологии в суставе и объема оперативного вмешательства.
Источник
