Хруст в эндопротезе коленного сустава
Некоторые люди жалуются на появление характерных щелчков в прооперированном суставе после эндопротезирования тазобедренного или коленного сустава. Они могут возникать спустя несколько месяцев или лет после операции. Как правило, такие щелчки безболезненны и не доставляют человеку физического дискомфорта.
Причины щелчков
Появление щелчков в первые месяцы после эндопротезирования обусловлено движениями околосуставных связок, мышц, мышечных сухожилий. При движениях они «трутся» друг о друга или соприкасаются с костями, что сопровождается характерными звуками. Подобные щелчки вызывают раздражение у пациентов, но никоим образом не вредят их здоровью.
Любопытно! Щелканье коленного сустава чаще всего вызывают структуры «гусиной лапки», тазобедренного – сухожилие прямой мышцы бедра.
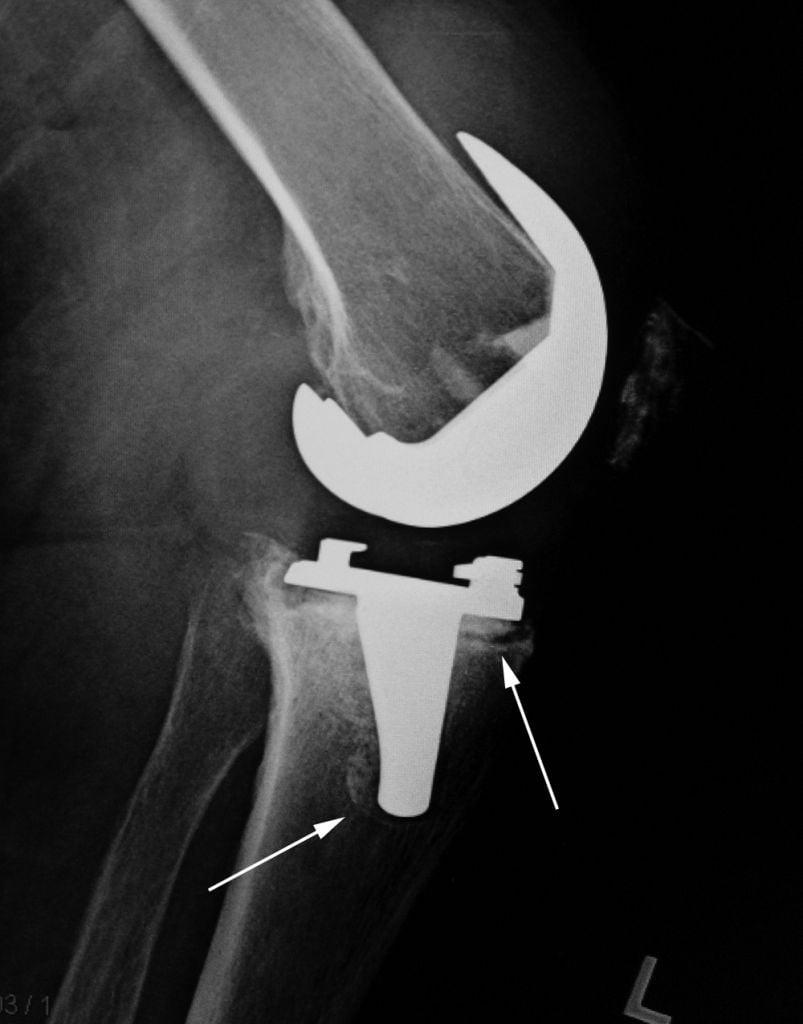
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Что делать при появлении щелчков
Если у вас нет тревожных симптомов – беспокоиться нет смысла. Скорее всего щелканье сустава у вас имеет физиологическую природу. Чтобы удостовериться в отсутствии осложнений вам следует в плановом порядке показаться врачу.
Если же у вас появились болезненные ощущения, повысилась температура или возникли трудности при ходьбе – за медицинской помощью нужно обращаться без промедлений.
Таблица 1. Методы диагностики, помогающие выявить причину щелчков.
| Метод | Диагностические возможности |
| Рентгенография | Позволяет выявить ошибки в установке эндопротеза, перипротезные переломы и участки остеопении, спровоцировавшие расшатывание импланта. Также на рентгенограммах можно обнаружить признаки парапротезной инфекции. |
| УЗИ | На УЗИ хорошо визуализируются околосуставные ткани, мышцы, связки, сухожилия и т.д. Исследование помогает выявить практически любые воспалительные или дегенеративные изменения в данных структурах. |
| МРТ | Имеет почти такую же диагностическую ценность, как УЗИ, но стоит в 2-3 раза дороже. Врачи могут назначать МРТ в спорных случаях, когда диагноз вызывает сомнения. |
| КТ | Проводится тогда, когда необходимо детально рассмотреть костные структуры. Чаще всего исследование назначают при подозрении на перипротезную инфекцию. |
Для исключения опасных осложнений больному достаточно рентгенологического исследования и УЗИ. Эти методы позволяют выявить практически любые патологические изменения в костях и параартикулярных тканях. При подозрении на какую-либо серьезную патологию пациента дообследуют.
Совет! Если у вас появились подозрительные щелчки в коленном или тазобедренном суставе – сходите на консультацию к ортопеду или хирургу. Посещение врача в любом случае не будет лишним.
Источник
Замена коленного сустава — один из вариантов лечения, который позволяет облегчить боль и восстановить функции колена, например при артрозе. Протезирование в той или иной форме практикуется более 50 лет, и сегодня только в США проводится более 600 тысяч операций в год. Вместе с Клиническим госпиталем на Яузе отвечаем на важные вопросы о проблемах с коленями и протезировании коленного сустава.
Во время приседаний колено хрустит, но не болит. Стоит беспокоиться?
Такой звук заставляет обратить на себя внимание, но если он не сопровождается болью, скованностью, отеком, то повода для беспокойства нет. Обычно в таких случаях хруст в колене — результат изменений, которые происходят в околосуставных тканях, а не признак разрушения сустава. Беспокоит не только звук, но и другие симптомы, например боль во время приседаний или скованность? Вот это уже веская причина проконсультироваться с терапевтом или травматологом-ортопедом. «В таких случаях появление хруста в коленях может быть симптомом остеоартрита (артроза), подагры, ревматического поражения суставов. В то же время хруст в суставах может сигнализировать о чрезмерной физической нагрузке при выполнении спортивных упражнений», — объясняет травматолог-ортопед Клинического госпиталя на Яузе Сергей Никитин.
Говорят, что бег убивает колени, — это правда?
Смотря кто и как бегает. Боль в коленях — одна из самых распространенных жалоб среди бегунов. Существует множество факторов, которые повышают риск получить травму: интенсивность пробежки и дистанция, ожирение (состояние, при котором индекс массы тела больше или равен 30) и предыдущие травмы. Но если у человека нет противопоказаний и жалоб на здоровье, он регулирует нагрузку, успевает восстанавливаться, соблюдает технику бега, риск получить травму небольшой (подробнее об этом мы рассказывали здесь).
Если у мамы и бабушки с возрастом начали сильно болеть колени — мне это тоже грозит?
Необязательно. Наследственность влияет на риски заболеть остеоартритом или подагрой, но есть много других причин, способствующих развитию этих заболеваний. Так, к факторам риска остеоартрита относятся ожирение и повышенная нагрузка на суставы. А вероятность развития подагры выше у людей с повышенным давлением или хроническим заболеванием почек. «Если у бабушки или мамы сильно болят колени, необходимо провести обследование, чтобы выявить причину боли, — говорит врач Клинического госпиталя на Яузе Сергей Никитин. — Зная диагноз, мы можем определить наличие наследственного фактора, а значит, и понять, есть ли риск, что заболевание может возникнуть у детей и внуков».
Что делать, если колени ну очень болят? Тут уже только операция поможет?
Такую рекомендацию должен давать только врач. Например, протезирование может помочь, если колени сильно болят из-за остеоартроза — это заболевание является самой распространенной причиной протезирования. Показаниями к протезированию коленного сустава могут быть и другие болезни, например ревматоидный артрит, подагра, травма колена. В большинстве случаев к операции советуют прибегать тогда, когда другое лечение, — например, прием лекарств, уколы, избавление от лишнего веса, упражнения и физиотерапия — не помогает.
Протезирование коленного сустава — это как? Его полностью меняют?
Не совсем. При протезировании хирург уберет поврежденные части коленного сустава, а на их место поставит протезы. В зависимости от состояния сустава делают полное (TKR) или частичное (PKR) протезирование. Во время полного протезирования заменяют весь коленный сустав, это выглядит так. При частичном протезировании здоровые части сустава остаются нетронутыми, протез ставится лишь на поврежденное место. Выглядит это, например, так.
Протезы изготавливают из металлических сплавов, высококачественных полимеров. Они бывают разных форм, чтобы соответствовать особенностям пациентов. Со временем протезы могут изнашиваться и требовать замены, но обычно не раньше чем через 15 лет.
В Клиническом госпитале на Яузе применяют протезы, произведенные в США и Германии, например Zimmer Biomet и DePuy. По словам сотрудников медицинского центра, эти протезы отличаются длительным сроком использования — свыше 15 лет.
Протезирование — это безопасная процедура?
Да, протезирование коленного сустава считается безопасной и эффективной процедурой. Но у нее есть и риски, как у любой другой операции. К таким рискам относят инфекцию, образование тромба, а также риски, связанные с анестезией. Однако осложнения во время и после протезирования случаются редко. Более 90% современных протезов хорошо функционируют даже через 15 лет.
Это больно? Сколько длится операция?
Во время операции пациент находится под анестезией, так что больно не будет. Чаще всего применяется общая анестезия (наркоз) или спинальная, эпидуральная анестезия (в таком случае пациент находится в сознании, но ничего не чувствует ниже талии). Врач определит, какой вид анестезии подойдет конкретному пациенту. Сама по себе операция занимает два-три часа.
Надо ли как-то готовиться к операции? И как быстро все заживет?
Назначить протезирование может только врач, он же проведет диагностику и сделает тесты, чтобы исключить осложнения во время и после операции. До операции врачи рекомендуют оставаться как можно более активным, чтобы укрепить мышцы. Кроме того, хорошей идеей будет заранее подготовиться к жизни после операции. Во-первых, купить костыли. А во-вторых, возможно, пересмотреть обстановку в квартире — организовать все так, чтобы человеку на костылях было удобно ходить, садиться, подниматься и заниматься повседневными делами.
Как долго пациент пробудет в клинике, зависит от типа операции и его индивидуальных особенностей, но обычно после протезирования в стационаре проводят три-пять дней. Перед выпиской врач даст необходимые советы и рекомендации. «В нашей клинике врачи — травматологи-ортопеды уже на следующий день после операции работают с пациентом, готовя его к самостоятельной ходьбе, — рассказывает доктор Клинического госпиталя на Яузе Сергей Никитин. — Для каждого пациента врач составляет индивидуальный план реабилитации. Вид и длительность нагрузки зависят от возраста и состояния пациента, заболевания, ставшего причиной оперативного лечения. Важно, чтобы травматолог-ортопед, который провел операцию, потом помог пациенту восстановиться и отслеживал результаты реабилитации».
Восстановить подвижность и укрепить тонус мышц помогут специальные физические упражнения. Большинство людей могут отказаться от костылей примерно через шесть недель после операции. Полная реабилитация занимает до двух лет — столько времени нужно, чтобы ткани зажили, а мышцы полностью восстановились. Этот срок зависит от разных факторов, в том числе от того, будет ли пациент регулярно делать упражнения.
В Клиническом госпитале на Яузе есть отделение травматологии и ортопедии. Там можно получить консультацию травматолога-ортопеда, который при необходимости назначит дополнительные обследования. До 31.12.2018 в Клиническом госпитале на Яузе проходит акция — бесплатная консультация травматолога-ортопеда по результатам МРТ коленного сустава, проведенного в клинике. Стоимость операции, без стоимости протеза, от 120 000 рублей.
Источник
Боли после эндопротезирования коленного сустава — стоит ли паниковать?
Процедура по полной замене коленного сустава на протез в ряде случаев становится единственным способом избавиться от мучительной боли и сохранить подвижность конечности. Она весьма сложна и ответственна. После эндопротезирования пациенту необходимо постоянно разрабатывать поврежденное место и поддерживать тонус мышц. Реабилитация занимает не менее важное место, нежели сама операция; важной частью восстановления является лечебная гимнастика.
Серьезные операции выполняют только в специализированных клиниках, где обязательно работает и специалист по лечебной физкультуре. Для каждого пациента он разрабатывает индивидуальную программу занятий с учетом возраста и состояния здоровья. Комплексы всегда основываются на общих действиях — именно базовые упражнения и правила их выполнения мы рассмотрим в этой статье.
| Название | Срок | Основное назначение лфк |
| Ранний профилактический | Первая послеоперационная неделя | Адаптация эндопротеза, разогревание мышечных волокон и связок, нормализация циркуляции крови |
| Ранний тонизирующий | Вторая неделя | Самостоятельное разрабатывание мышц и привыкание к протезу |
| Поздний | С 15 дня до трех месяцев | Развитие функциональности эндопротеза |
| Адаптационный | 3-6 месяц | Полная адаптация и возвращение подвижности конечности |
| Профилактический | После 6-го месяца | Поддержание тонуса мышц и работоспособности сустава |
Каждый этап имеет нюансы и включает целый комплекс упражнений, направленных на правильную реабилитацию. Также послеоперационное восстановление включает другие меры, обязательные для повышения качества жизни прооперированного:
- физиотерапия;
- массаж;
- коррекция образа жизни;
- прием витаминов;
- коррекция питания.
Программа ЛФК строится поэтапно — разберем подробно каждый шаг к выздоровлению.
Первую неделю после оперативного вмешательства пациент остается под наблюдением врача и физиотерапевта. Задача лечебной гимнастики в это время — адаптация к новым ощущениям, «оживление» ослабленных мышц и приведение циркуляции крови в норму. Все упражнения выполняются под контролем специалиста:
- Круговые, вращательные движения стопой по часовой стрелке и против — попеременно.
- Сгибание и разгибание пальцев ноги.
- Движения стопой вправо-влево, вперед-назад.
Эти привычные действия кажутся трудновыполнимыми и сложными на следующий день после эндопротезирования, особенно для тех, у кого подвижность ноги была ограничена. Первичное разрабатывание сустава также помогает избежать застоя крови и образования сгустков, нормализовать давление. Пациенту предстоит заново научиться вставать и ходить, и непродолжительные, но регулярные движения голеностопа облегчат эту задачу.
В первую неделю после протезирования коленного сочленения нужно выполнять следующие упражнения:
- Сделав усилие, прижимайте заднюю часть колена к кровати, задерживая мышцы в напряжении по пять секунд. Делаем поочередно для каждой ноги, по 10 раз.
- Напрягайте ягодичные мышцы, задерживая их в напряжении на пять секунд — по очереди и вместе.
- Лежа на кровати, слегка сгибайте ногу в колене, подтягивая к себе, при этом не отрывая стопы от постели. Поочередно, по 10 раз.
- Не сгибая ногу, поднимайте её вверх и отводите в сторону — медленно и осторожно. Сильной боли при этом ощущаться не должно.
На раннем реабилитационном этапе гимнастика выполняется лежа, с большой осторожностью и под чутким руководством врача. Комплекс нужно повторять несколько раз в день — регулярность занятий считается основой эффективного восстановления.
При положительном исходе оперативного вмешательства уже на вторые или третьи сутки прооперированному пациенту можно встать с постели, но это делается крайне осторожно и в присутствии врача. Вставать нужно так:
- опираться сначала на ногу со здоровым суставом;
- перед подъемом конечность с протезом сперва вытягивают вперед, не сгибая;
- необходима опора — костыли, спинка кровати и так далее.
При попытках сделать первые шаги пока не опирайтесь на прооперированную ногу — допускается только слегка касаться ей пола, не вставая. Эндопротез должен «вжиться», встать на место, поэтому первую неделю лечебная гимнастика является щадящей и по максимуму осторожной.
Самый напряженный орган человеческого организма — коленный сустав. Поэтому ничего удивительного в том, что многие люди знакомы с болью в коленном суставе. С такой проблемой может столкнуться человек самого разного возраста. Очень важно своевременно принять меры и избавится от этой неприятной напасти.
Сначала все может начинаться практически незаметно и не доставляя особого дискомфорта, но со временем ситуация может весьма усугубиться.
Потому что это чревато серьезными последствиями, тяжелыми заболеваниями, и даже может случиться полная потеря подвижности суставов.
Суставы ног постоянно подвержены огромной нагрузке, они помогают человеку работать, заниматься, спортом, стоять и передвигаться. А когда болят колени, все это становится просто невозможным, и любая нагрузка причиняет мучительные страдания.
Боли в коленях могут иметь определенные причины и быть разными:
- стреляющая;
- внезапная;
- пульсирующая;
- тянущая;
- ноющая;
- постоянная;
- режущая.
Острая боль, обычно возникает в случае травматизма суставов. Всегда можно неудачно прыгнуть или удариться, после чего боль невозможно не почувствовать. Но, для того чтобы определить, какая часть сустава была повреждена, нужна точная диагностика. Какими могут быть травмы коленного сустава:
- Разрыв, растяжение связок. При повреждении волокон слышится характерный треск и ощущается внезапная жгучая боль в коленном суставе и в коленной чашечке. Иногда можно спутать с вывихом конечности;
- Переломы костей надколенника и бедра. В данном случае из-за неестественного положения конечности и травмы мягких тканей появляется боль;
- Повреждение мениска. Обычно резкая боль появляется сразу при травматизме, но уже буквально через несколько секунд исчезает. Хотя спустя 20 минут, а, то и меньше начинается ноющая боль в суставе.
- Тендиниты. Происходит воспалительный процесс связок и сухожилий. Явен отек и ощущаются боли в конкретной области. Болит колено при сгибании и разгибании. А также боль может отдавать в голени и мышцы бедра;
- Киста Бейкера является причиной боли под коленом сзади, которая распространяется вниз по икроножной мышце до подошвы, что мешает нормальному сгибанию суставов. Боль в колене сбоку с внутренней стороны характерна для этого заболевания;
- Бурситы. При этом заболевании поражаются суставные или же сухожильные капсулы. Постоянно больно сгибать ногу в колене. Боль ярко выражена. Бурситы могут возникнуть тогда, когда капсула начинает давить на нервные окончания, потому что она под действием гноя растягивается. В данном случае у человека обычно болит колено при приседании на корточки или когда встает на коленки;
Отчего возникает бурсит и как его лечить смотрите в видео. - Артроз коленного сустава. При этом заболевании разрушается хрящ, появляются наросты в суставной сумке, уменьшается пространство между суставными поверхностями. Все это служит причиной выраженной боли, сначала она воспринимается человеком как долгая, навязчивая боль, пациенты говорят: «Колено ноет», с прогрессированием процесса интенсивность нарастает;
- Артриты. Это целая группа различных воспалительных заболеваний, они имеют похожие симптомы, но совершенно разное происхождение: ревматоидный артрит, подагра, полиартрит, остеоартрит.
Если есть повышенная местная температура и боли в коленном суставе, имеются покраснения и припухлости на пораженном участке, то все эти симптомы могут свидетельствовать об артрите.
Достаточно часто при этих заболеваниях встречается боль и скованность в коленях по утрам, после ходьбы она исчезает.
Еще одной причиной, почему болят колени, могут стать следующие невоспалительные заболевания:
- менископатия;
- хондропатия;
- тендопатия.
При таких заболеваниях имеется боль в колене при ходьбе, хруст и даже может непроизвольно подкашиваться нога.
Нарушение кровообращения и боли в коленях очень тесно связаны, особенно в подростковом возрасте.
Такие симптомы могут преследовать человека всю жизнь, но зачастую после 18-20 лет интенсивность их уменьшается. При нарушении кровообращения обычно возникают боли в коленных суставах при нагрузке, перемене погоды или простудных заболеваниях.
При таких состояниях нет потребности в назначении специальной терапии, обычно положительный результат дают сосудорасширяющие препараты, согревающие мази и массаж.Если болят колени, причина может крыться и в некоторых заболеваниях, не связанных с коленным суставом:
- подагра;
- плоскостопие;
- ревматизм;
- остеомиелит;
- артроз тазобедренного сустава;
- онкологические заболевания;
- системная красная волчанка.
Теперь поговорим о том, почему возникают боли в коленном суставе после эндопротезирования тазобедренного сустава.
При данном вмешательстве сшиваются мышцы бедра, а сращивание тканей занимает, как известно, немало времени. А колени будут на себе ощущать всю нагрузку.
Не всегда боль связана с болезнью. Если болят колени после бега или же болят колени при беге, то здесь также имеются свои причины:
- Неправильная техника бега;
- Бег по неровной местности;
- Изношенная беговая обувь или ее низкое качество;
- Неэластичность и перенапряжение мышц;
- Плоскостопие;
- Перед бегом не была проведена необходимая разминка.
Источник
