Хондропластика коленного сустава ростов

Анатомия коленного сустава и травмы, при которых происходят воспаления связок (тендинит), разрывы связок, менисков, переломы, воспаления суставов и т.д. можно посмотреть в разделе “Травмы”.
Комплекс упражнений при хондромаляции надколенника.
Что такое “Хондромаляция надколенника” ?
Это разрушение хряща задней (суставной) поверхности надколенника. В результате теряется прежняя эластичность и наблюдается его разрыхление. По статистике, хондромаляция надколенника стоит на первом месте по причинам возникновения болей в молодом возрасте за исключением травматизма последствий от него. Чаще всего данный патологический процесс возникает у спортсменов и лиц, занятых тяжелым физическим трудом. Некоторые анатомические особенности строения сустава подразумевают более частую заболеваемость у женщин.
Ряд авторов считают хондромаляцию хряща надколенника как одно из проявлений аутоиммунного процесса, что в настоящее время требует большей доказательной базы.
Подробнее о лечении хондромаляции хряща колена
Симптомы
Клинически хондромаляция надколенника длительное никак себя не проявляет, боли появляются при достаточном распространении воспалительного процесса по хрящевой ткани. Часто обнаруживается отек коленного сустава, температура, как правило, или нормальная физиологическая, или субфебрильная.
Консервативное лечение
Лечение обычно начинают с консервативных методов:
- отдыха;
- НПВС;
- изменение режима тренировок;
- после этого назначают программу реабилитации, в основе которой лежит растяжка мышц-разгибателей, подвздошно-большеберцового тракта, связок, удерживающих надколенник, и задней группы мышц бедра.
- наращивание силы четырехглавой мышцы, особенно косой части медиальной широкой мышцы, как основного ограничителя подвижности надколенника. Считают, что из-за слабости данной мышцы по сравнению с латеральной широкой мышцей надколенник подвергается наружному подвывиху. Укрепляющие упражнения небольшой амплитуды для четырехглавой мышцы и подъем прямых ног ослабляют реакцию бедренно-надколенникового сочленения на этот дисбаланс.
- кроме упражнений можно назначить эластичное бинтование коленного сустава, фиксацию надколенника бандажом или ортопедическим аппаратом.
Хирургическое лечение
Существует множество вариантов хирургического лечения хондромаляции надколенника. Большинство из них направлено на восстановление правильного анатомического положения бедренно-надколенникового сочленения, небольшая часть — на регенерацию хрящевой выстилки. В тяжелых случаях показано контурирование суставных поверхностей и пателлэктомия.
Артроскопия коленного сустава
Является не только важной диагностической, но и лечебной процедурой. Хотя целесообразность промывания полости сустава и удаления патологически измененных тканей во время артроскопии остается предметом споров, ценность этого обследования для определения стадии заболевания и планирования хирургического лечения очевидна. Артроскопический лаваж на короткое время уменьшает боли и улучшает функцию за счет удаления отмерших тканей и протеогликанов, образующихся при воспалении. Но так как причина заболевания при этой манипуляции не устраняется, симптомы обычно возникают вновь. При артроскопическом определении стадии заболевания широко используют систему Аутербриджа из-за ее простоты и воспроизводимости результатов. Система основана на определении локализации, формы, размера и глубины дефекта. Такого рода малоинвазивные технологии крайне благоприятно сказываются на исходах заболевания, на сроках реабилитации и т.д. Лечение хондромаляции хряща коленного сустава теперь представляется более простой задачей, не обременяющей пациента, что важно.
- Дефекты I степени представляют собой мягкие утолщения, иногда вздутия.
- Для II степени характерны углубления и щели диаметром менее 1 см.
- Повреждения III степени выглядят как глубокие трещины диаметром более 1 см, доходящие до кости.
- Для IV степени характерно обнажение субхондральной кости.
Лаваж и удаление отмерших тканей больше подходят для травм без признаков нестабильности надколенника, чем для дегенеративных поражений нетравматической природы. При наклоне надколенника и минимальном повреждении суставных поверхностей, прежде всего наружной фасетки, при артроскопии можно мобилизовать латеральный край надколенника. Это вмешательство целесообразно только при клинически явном наклоне надколенника безтяжелых повреждений сустава. В целом артроскопический лаваж и удаление патологически измененных тканей с мобилизацией латерального края надколенника или без нее оправданны при поражениях I—II степени; при III—IV степени отдаленные результаты обычно плохие.
Артроскопическая хондропластика
При выраженной дегенерации хряща применяют артроскопическую хондропластику. Методики абразивной и микрощелевой хондропластики включают механическое проникновение в подлежащую кость с введением в дефекты мезенхимальных стволовых клеток костного мозга, стимулирующих регенерацию фиброзно-хрящевой ткани. Артроскопическую хондропластику обычно проводят людям моложе 30 лет с четко отграниченными повреждениями III степени; при более тяжелых поражениях она противопоказана. Такого рода оперативные вмешательства имеют свои положительные и отрицательные аспекты, нашли свое применение в спортивной медицине. Клинически лечение хондромаляции ничем не отличается, но с функциональной точки зрения объем движений в суставах возвращается в полной мере.
Восстановление гиалинового хряща

Дополнительные методы направлены на восстановление гиалинового (суставного) хряща. Для регенерации хряща проводят имплантацию собственных хондроцитов, пересадку костно-хрящевого ауто- или аллотрансплантата, пластику фрагментированным костно-хрящевым трансплантатом (мозаичную пластику). Имплантацию собственных хондроцитов проводят при значительных сквозных дефектах хрящевой выстилки мыщелка бедра, проявляющихся клинически. Сначала заготавливают хондроциты больного, затем их культивируют и подсаживают под надкостничный лоскут, на очищенный от патологических тканей дефект суставной поверхности. Согласно длительным кооперированным исследованиям, хорошие и отличные результаты удалось получить в 79% случаев. Метод показан молодым (20—50 лет) активным больным с изолированными (2—4 см2) травматическими дефектами хрящевой выстилки мыщелков бедра. Результаты восполнения дефектов надколенниковой поверхности бедренной кости или надколенника значительно хуже. Противопоказания включают обширный остеоартроз, нестабильность или наклон надколенника с подвывихом и менискэктомию в прошлом.
Пересадка костно-хрящевого аутотрансплантата и мозаичная пластика интересны тем, что для восполнения глубоких дефектов используют собственный неповрежденный хрящ. Однако для точного восстановления рельефа суставной поверхности требуется немалое техническое мастерство. Кроме того, количество донорских зон ограничено и не исключены осложнения в местах забора хряща. Костно-хряшевые аллотрансплантаты обычно применяют при больших (10 см2 или более) дефектах мыщелков бедра и часто после неудачного применения других методов. В свежих аллотрансплантатах хондроциты более жизнеспособны, но в то же время обладают большей иммуногенностью и повышают риск передачи инфекции. Более того, свежие аллотрансплантаты сложны в обращении и требуют от хирурга и больного четкого планирования сроков вмешательства за относительно короткое время. Свежезамороженные аллотрансплантаты реже вызывают иммунные реакции и дают большую свободу в выборе сроков операции, но при этом ниже и жизнеспособность хондроцитов, и долгосрочная жизнеспособность трансплантата. Пателлэктомию и контурную пластику надколенника используют при обширных повреждениях надколенника, вызывающих значительные нарушения функции из-за боли, а также если прочие способы лечения не дали желаемого эффекта. Результаты методик неоднозначны. Операции, требующие перемещения больших объемов тканей: остеотомия, перенос и подъем бугристости большеберцовой кости и прочие, — будут обсуждаться в разделе, посвященном наклону и подвывиху надколенника.
Упражнения по реабилитации коленного сустава вы можете посмотреть на нашем сайте в разделе “Реабилитация — Коленный сустав”.
Отзывы наших пациентов

Иващенкова Т.Е.
27.11.2018
Огромное спасибо Темиру Евгеньевичу, врачам реабилитологам. За три месяца занятий перестала прихрамывать, смогла подниматься по лестнице , могу заниматься фитнесом, чувствую себя нормальным здоровым человеком.

Абашина Татьяна Ивановна
22.11.2018
Огромное спасибо сотрудникам клиники «Новый Шаг» проходила реабилитацию после перелома плеча. Высокий профессионализм, внимательное, доброе отношение сотрудников способствует выздоровлению. Очень спокойная обстановка способствует верить в себя, верить что все получится. После реабилитации я забываю что был перелом. Работа всех специалистов только на позитив, только на выздоровление. Огромная благодарность Темиру Евгеньевичу, инструктору Евгении, всем сотрудникам. Спасибо!!!

Анонимно.
11.09.2018
Выражаю огромную благодарность центру «Новый Шаг» за помощь с возвращением в профессиональный спорт после тяжелой травмы! Спасибо!!!

Елагин Н.М
10.09.2018
Хочу выразить благодарность Ондару Темиру Евгеньевичу за квалифицированную помощь, также спасибо персоналу клиники за хорошую работу и доброжелательность.
Источник



Артроскопия суставов > Артроскопия коленного сустава > Артроскопия при повреждении хряща (хондропластика)
Возможно получение квоты
Записаться на прием
Задать вопрос
Цены на артроскопию
Как известно, движение — это жизнь. В опорно-двигательном аппарате человека за движения отвечают суставы, а гиалиновые и фиброзно-волокнистые хрящи служат для смягчения ударов и обеспечения стабильности суставов. Их клетки регулируют естественный синтез и распад коллагена. Травмы, повышенные нагрузки на сустав и естественные процессы старения могут привести к повреждению и истиранию хрящей. В этом случае сустав не может правильно работать.
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни – спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
- резкая боль;
- отечность;
- ригидность;
- тугоподвижность;
- блокада сустава.
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия – современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
- повреждения хрящевой поверхности травматического генеза;
- дегенеративные изменения суставного хряща;
- начальные стадии артрозов.
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
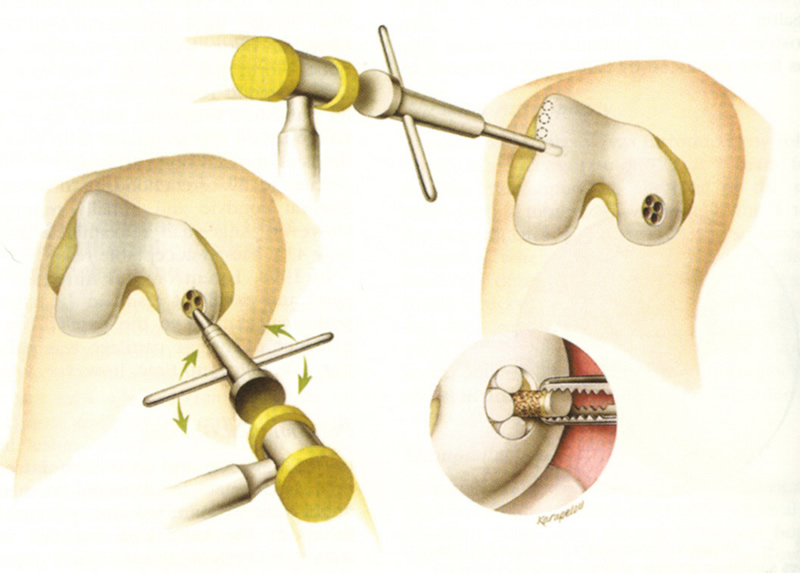
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана. Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика. Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Источник
Как известно, заболевания суставов — это трудноизлечимый недуг. Причем с возрастом, болезнь дает знать о себе все чаще: боль при нагрузке, стихающая в покое, ограничение подвижности и хруст суставов, напряжение мышц в той области, возможно периодическое появление припухлости и постепенная деформация. Все это — характерные симптомы артроза. Какие суставы страдают чаще и что требуется для их успешного лечения? Об этом мы поговорили с к.м.н., врачом-ортопедом Николаем Стиценко.
— Наиболее часто при артрозе поражаются коленный и тазобедренный суставы, — рассказал Николай Алексеевич. — Одним из ранних симптомов является боль в суставах. В начале заболевания в покое она практически отсутствует, но появляется при нагрузке на сустав. На руках заболеванию артрозом подвергаются суставы фаланг пальцев. Заболевание обычно возникает сначала на одном суставе, а потом и на втором — симметричном первому. Кроме того, существует артроз позвонков, который приводит к ограничению двигательных возможностей позвоночника — из-за соединения, то есть срастания, некоторых суставов. Результаты рентгенологического обследования выявляют, что позвоночник, подверженный артрозу, похож на бамбуковую палку.
— Можно ли полностью вылечить артроз?
— Это зависит от стадии заболевания. На начальных стадиях артроза (0-I стадии) заболевание можно «законсервировать» с помощью комплексного лечения и изменения образа жизни, что можно считать излечением, т.к. никаких симптомов заболевания не будет. На последующих стадиях (II-IV стадии) можно лишь добиться улучшения состояния с помощью комплекса мер, но восстановить уже разрушенный хрящ не удастся. В данном случае лечение направлено не на излечение, а на поддержание приемлемого качества жизни пациента. Тут главное понимать, что причины, приведшие к хроническому заболеванию, после курса лечения никуда не исчезают. А раз остаются причины, болезнь может вернуться в любой момент. Постоянное, длительное, даже можно сказать, пожизненное лечение, оно еще называется «поддерживающим», — единственный способ сделать ситуацию стабильной, «законсервировать» процесс разрушения сустава, не дать ему прогрессировать.
— Что делать ни в коем случае нельзя?
— Во-первых, нельзя увлекаться лекарствами, принимая их минимальное количество, только в острой стадии болезни и только по назначению врача. И уж тем более, не заниматься самолечением. Во-вторых, нельзя дополнительно нагружать больной сустав. Так, один мой пациент, несмотря на строжайший запрет, стал «лечить» гонатроз утренними пробежками по стадиону, чем за полгода довел ситуацию с коленом до критической, перепрыгнув со второй стадии артроза в четвертую. В третьих, нельзя пытаться разработать сустав через боль. Вообще, все, что приносит малейшую боль, делать нельзя – это для сустава вредно. Ну, и наконец, нельзя носить тяжести, бегать, прыгать, тренироваться ходьбой по лестнице, приседать, катать палки и банки и ползать на коленях.
— Что поможет?
— Комплексное лечение артроза проводится по четким схемам, и чем раньше оно будет начато, тем лучше. Оно включает: лекарственные препараты и, конечно, физиотерапию. В острый период артроза существенное облегчение пациенту может принести криотерапия или лечение холодом. Этот период сопровождается резким приливом крови к больному суставу, поэтому тепло не показано. А вот охлаждение больного места успокаивает раздраженные кровеносные сосуды и способствует оттоку избытка крови. Важна двигательная активность без нагрузки на сам сустав. Очень полезно плаванье два-три раза в неделю, только не в холодной воде, или велотренажер. Такие меры,как физиотерапия, массаж, лечебная физкультура, а также по исключению либо снижению вредной нагрузки на сустав — должны стать вашими главными, первоочередными задачами. Не жалейте на них времени и сил. Потому, что они помогут вам сохранить свои суставы.
ВАЖНО
Итак, для того чтобы понять, на какой стадии находится заболевание, необходимо обратиться к врачу. Он должен определить состояние сустава, назначить развернутый анализ крови, чтобы понять есть ли воспалительный процесс — и здесь важны такие показатели как уровень гемоглобина, скорость оседания эритроцитов и уровень СОЕ: если последний ниже, то процесс протекает активно.
Для того, чтобы получить обследование бесплатно, с полисом и паспортом необходимо обратиться в поликлинику по месту регистрации к терапевту. Если в районной поликлинике нет врача-ревматолога, то вас перенаправят туда, где он принимает. В этом случае прием будет бесплатным. Однако можно прийти и в частный медицинский центр напрямую к нужному специалисту.
КОНКРЕТНО
Где можно узнать о состоянии суставов за деньги
Медицинский центр «Семья»
г. Ростов-на-Дону, ул. Дачная, 8
Запись по телефону: 8 (863) 223-17-77
Прием ревматолога — от 1600 рублей.
Развернутый анализ крови — 420 рублей.
УЗИ суставов — 1 100 рублей (1 сустав).
Сайт: https://mc-semya.ru/
Медицинский центр «Юнона»
г. Ростов-на-Дону, проспект Космонавтов, 37
Запись по телефону: +7 (863) 333-21-33.
Прием терапевта — от 1 300 рублей.
Развернутый анализ крови — 450 рублей (+200 рублей забор крови).
Ревматологический скрининг- 1 800 рублей.
УЗИ суставов — 800 рублей (1 сустав).
Сайт: https://junoclinic.ru/
Медицинский центр «Мобильная медицина»
г. Ростов-на-Дону, ул. М. Горького, 130
Запись по телефону: +7 (863) 201-50-17
Прием терапевт — 1000 рублей.
Развернутый анализ крови — 700 рублей.
УЗИ суставов — около 800 рублей.
Сайт: https://mobilemedicine.ru/
Медицинский центр «Профи»
г. Ростов-на-Дону, ул. Евдокимова, 37в
Запись по телефону: +7 (863) 218-15-65
Прием ревматолога — 1000 рублей.
Развернутый анализ крови — 100 рублей.
Сайт: https://www.profimed-rostov.ru/
Медицинский центр «ЮгМедТранс»
г. Ростов-на-Дону, ул. Металлургическая, 102/2
Запись по телефону: +7 (863) 268-96-05
Прием ревматолога — 900 рублей.
Развернутый анализ крови — 400 рублей.
Сайт: https://югмедтранс.рф/
Семейная клиника «Наш Доктор»
г. Ростов-на-Дону, ул. Жмайлова, 4/5, ул. Ленина, 63
Запись по телефону: 8 (863) 210-22-21, 8 (863) 245-98-59
Прием терапевт — 990 рублей.
Развернутый анализ крови — 550 рублей.
Сайт: https://nashdoctor-rostov.ru/
Медицинский центр ВРАЧЪ
Адес: г. Ростов-на-Дону ул. Тургеневская, 49, пр. Коммунистический, 10а
Телефон: 8 (863) 303-03-80
Прием ревматолога — 1000 рублей.
Развернутый анализ крови — 385 рублей.
+150 рублей забор крови.
Сайт: https://www.mcvrach.ru/
Дорожная клиническая больница РЖД
Адес: г. Ростов, ул. Варфоломеева, 92а
Телефон: +7 (863) 255-70-55, 291-76-61.
Прием ревматолога — 700 рублей.
УЗИ суставов — от 520 рублей.
Развернутый анализ крови — 520 рублей.
+ 130 рублей забор крови.
Сайт: https://www.dor-clinicrostov.ru/
Областной консультативно-диагностический центр
Адес: г. Ростов-на-Дону, ул. Пушкинская, 127
Телефон: 8(863) 227-00-00
Прием ревматолога — от 1280 рублей.
Развернутый анализ крови- 380 рублей.
+ 160 рублей забор крови.
УЗИ суставов — 900 рублей (1 сустав).
Сайт: https://rokdc.ru/
Источник
