Хондромаляция суставных поверхностей коленных суставов

Хондромаляция коленного сустава — распространенная болезнь опорно-двигательной системы. На нее приходится 10-19% случаев всех дегенеративно-дистрофических заболеваний коленного сустава. Патология чаще встречается у молодых людей.

При хондромаляции обычно страдает пателлофеморальное сочленение. Вначале у больного разрушается хрящ, покрывающий заднюю поверхность надколенника. В дальнейшем в патологический процесс распространяется на другие части коленного сустава, приводя к развитию остеоартроза.
Хондромаляция – это патологическое изменение суставного хряща, выстилающего поверхность надколенника. Для него характерно истончение, размягчение и постепенное разрушение хрящевой ткани. При вовлечении в деструктивный процесс других частей коленного сустава термин «хондромаляция» не используют. В этом случае говорят уже о деформирующем остеоартрозе (гонартрозе).
Насколько эффективна консервативная терапия
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Заболевание чаще всего развивается у спортсменов и лиц, выполняющих тяжелую работу. Поэтому при хондромаляции нужно откорректировать режим тренировок и ограничить физические нагрузки. Но это далеко не всегда помогает победить болезнь.
Основным фактором, провоцирующим развитие хондромаляции, является нестабильность надколенника. Она приводит к его гипермобильности и травматизации суставных хрящей. Логично, что фиксация надколенника в нужном положении замедляет разрушение хрящевой ткани, помогая избежать развития артроза.
Мероприятия, помогающие стабилизировать надколенник:
- регулярное выполнение упражнений, укрепляющих четырехглавую и медиальную широкую мышцы бедра;
- тугое эластическое бинтование коленного сустава;
- фиксация надколенника с помощью бандажа или ортопедического аппарата.
Перечисленных мероприятий достаточно для облегчения болей в колене, которые появляются при хондромаляции. Однако они не помогают затормозить дегенеративные процессы, которые происходят в хрящах, и заболевание постепенно прогрессирует.
Таблица 1. Препараты для лечения хондромаляции коленного сустава.
| Группа | Представители | Действие и особенности применения |
| НПВС |
| Нестероидные противовоспалительные средства, оказывают обезболивающее и противовоспалительное действие. При хондромаляции их чаще используют в виде мазей и гелей. Таблетки и уколы назначают при интенсивном болевом синдроме |
| Хондропротекторы |
| Препараты данной группы стимулируют регенерацию суставных хрящей. Они замедляют дегенеративные процессы и препятствуют их распространению на другие части коленного сустава. Врачи рекомендуют использовать таблетированные или инъекционные формы хондропротекторов. Эффективность мазей вызывает у медработников серьезные сомнения |
| Препараты гиалуроновой кислоты |
| Восстанавливают состав и структуру синовиальной жидкости, стимулируют регенерацию хрящевой ткани. Гиалуроновую кислоту вводят непосредственно в суставную полость. Часто это делают после артроскопии |
Хирургические методы лечения
Оперативное вмешательство обычно требуется людям с хондромаляцией коленного сустава 2-3 степени. Его основная цель – стабилизация надколенника с фиксацией в биомеханически правильном положении.
Виды операций, которые выполняют при хондромаляции:
Артроскопическое лечение все чаще сочетают с внутрисуставным введением препаратов гиалуроновой кислоты. Подобная тактика нивелирует негативное влияние промывной жидкости на состояние хрящей. Гиалуроновая кислота восстанавливает нормальный состав и структуру синовиальной жидкости, препятствуя дегенерации хрящевой ткани.
Целесообразность промывания суставной полости в ходе артроскопии все еще вызывает споры среди врачей. А вот диагностическая ценность артроскопического исследования ни у кого не вызывает сомнений. Сегодня манипуляция — часть подготовки к хирургическому вмешательству.
Возможности восстановления хрящевой ткани
Поскольку при хондромаляции у человека страдают суставные хрящи, их восстановление является перспективным методом лечения болезни. С этой целью в медицине используют методики клеточной инженерии. Их суть заключается в культивации собственных хондроцитов человека с их дальнейшей имплантацией под надкостницу. Такое лечение показано молодым пациентам с небольшими (2-4 см2) дефектами хрящевой выстилки сустава.
Ученые работают над созданием искусственных хрящей, которые можно было бы имплантировать пациентам путем артроскопии. Но существующие на данный момент методики несовершенны, из-за чего их пока что не внедряют в клиническую практику.
Для восстановления хрящевой ткани используют препараты из группы хондропротекторов. Эти лекарства действуют медленно и не всегда оправдывают ожидания пациентов.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
Из этой статьи вы узнаете: что это такое – хондромаляция надколенника, причины и симптомы болезни. Четыре степени, диагностика поражения коленной чашечки, как лечить заболевание, методы профилактики.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности «Лечебное дело».
Дата публикации статьи: 25.06.2019
Дата обновления статьи: 17.01.2020
Содержание статьи:
- Причины и механизм развития патологии
- 4 степени патологии
- Характерные симптомы
- Диагностика
- Методы лечения
- Профилактика
- Первоисточники информации, научные материалы по теме
Хондромаляцией надколенника(коленной чашечки) называют повреждение хряща на задней поверхности коленной чашечки. Хондромаляция – это патологический процесс, при котором размягчается и разрушается хрящевая ткань.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Хрящи покрывают кости внутри суставов, уменьшая их трение во время движений. При этом они утрачивают свою защитную функцию, вследствие чего во время движений в поврежденном суставе возникают чрезмерное трение и боль.
Хондромаляция может поразить любой сустав в организме, но чаще всего развивается на задней поверхности надколенника. При наличии этого заболевания размягченный хрящ коленной чашечки трется о поверхность бедренной и большеберцовой костей, что вызывает его раздражение и боль.
 Разрушение хрящевой ткани при хондромаляции надколенника
Разрушение хрящевой ткани при хондромаляции надколенника
Хондромаляция также может поражать и хрящи, размещенные непосредственно в коленном суставе – на суставных поверхностях бедренной и большеберцовой костей. Лечение двух этих заболеваний почти одинаковое.
Патология не опасна и имеет хороший прогноз – у большинства пациентов удается добиться полного восстановления с помощью консервативного лечения. Хирургические вмешательства проводятся лишь в самых тяжелых случаях.
Хондромаляция принадлежит к группе хондропатий. Хондропатии – это описательный термин для любых заболеваний хрящевой ткани.
Обычно данной проблемой у пациента занимаются травматологи.
Причины и механизм развития патологии
Колено состоит из 4 основных костей – бедренной, большеберцовой, малоберцовой и надколенника.
Коленная чашечка при движениях в суставе своей задней поверхностью, покрытой хрящевой тканью, скользит по борозде в большеберцовой кости. Сам надколенник размещен в толще сухожилия четырехглавой мышцы, которое и удерживает его в борозде во время движений.
 Строение коленного сустава. Нажмите на фото для увеличения
Строение коленного сустава. Нажмите на фото для увеличения
Причины хондромаляции надколенника изучены достаточно плохо, хотя многие врачи считают, что ими являются травмы, нарушения контакта между надколенником и расположенными под ним структурами или нестабильность положения коленной чашечки.
Факторы риска возникновения хондромаляции надколенника:
- Чрезмерная нагрузка на колено: например, при занятиях такими видами спорта, как бег, футбол, велоспорт.
- Избыточный вес.
- Проблемы со строением коленного сустава и ног, при которых нарушается его выравнивание по оси. При наличии этих проблем надколенник трется о бедренную кость. Причиной смещения коленной чашечки может быть неправильное развитие колена или дисбаланс окружающих его мышц, а также простое плоскостопие.
- Комбинация проблем с выравниванием оси надколенника и чрезмерной нагрузкой на колено – самая частая причина развития недуга.
- Травма коленного сустава – особенно повторные незначительные повреждения.
- Пожилой возраст – хондромаляция может развиваться из-за старения и изнашивания хрящей во многих суставах.
4 степени патологии
Всего существует 4 стадии, или степени,хондромаляции надколенника (тяжести заболевания):
- 1 степень – размягчение хряща в области колена.
- 2 степень – размягчение хряща с нарушением его поверхности. Наличие второй стадии является признаком начала разрушения тканей.
- 3 степень – истончение хряща с активным ухудшением его состояния.
- 4 степень – тяжелое повреждение хряща с оголением костной ткани.

Характерные симптомы
Хондромаляция надколенника имеет следующие симптомы:
- Боль – на передней части колена, вокруг или позади коленной чашечки. Болезненные ощущения усиливаются во время движений в коленном суставе, особенно при подъеме или спуске по лестнице. Боль может быть вызвана длительным сидением с согнутыми коленями.
- Ощущение трения, шум или треск в колене при движениях.
- Отек коленного сустава (редко).
Диагностика
Предварительный диагноз хондромаляции врач устанавливает на основании жалоб пациента и данных, полученных при осмотре. Для того чтобы подтвердить диагноз, нужны дополнительные обследования:
- Анализ крови — для исключения возможных аутоиммунных поражений сустава (ревматоидный артрит, псориатический артрит, артрит при воспалительных заболеваниях кишечника, постинфекционный артрит).
- Рентгенография колена – для определения анатомических структур сустава и уточнения положения и состояния надколенника.
- Магнитно-резонансная томография – позволяет визуализировать все структуры коленного сустава, включая хрящ надколенника.
- Артроскопия – визуализация внутреннего строения коленного сустава с помощью введенной в его полость видеокамеры. Обследование проводится под анестезией.
 Магнитно-резонансная томография коленного сустава
Магнитно-резонансная томография коленного сустава
Методы лечения
Хондромаляция надколенника имеет хороший прогноз. У многих людей с этим заболеванием часто наблюдается полное восстановление, хотя оно может занять от нескольких месяцев до нескольких лет.
Прогноз более благоприятен у подростков, так как их кости продолжают расти.
Консервативное лечение
Основной способ облегчения симптомов хондромаляции надколенника – отдых для колена. Для этого нужно избегать любых нагрузок на пораженный сустав, особенно поднятия тяжестей, приседаний и сидения на корточках.
Другие методы уменьшения боли в колене:
- Прикладывание льда, обернутого в полотенце, к больному месту на 15–20 минут 3–4 раза в сутки в течение нескольких дней.
- Применение нестероидных противовоспалительных средств – ибупрофен, напроксен, диклофенак – в виде инъекций, таблеток или мазей.
- Местные обезболивающие препараты (мази, крема или пластыри), которые наносят на кожу в области колена. В их состав входят НПВС, применяющиеся местно: диклофенак, ибупрофен, индометацин, кетопрофен, нимесулид или пироксикам.


 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Долгосрочная цель лечения хондромаляции надколенника – выравнивание оси надколенника, чтобы он скользил в правильном направлении во время движений в колене.
Врач лечебной физкультуры разрабатывает индивидуальный план упражнений, которые помогают увеличить силу и баланс мышц вокруг колена. Правильный баланс этих мышц помогает выровнять ось надколенника.
Обычно врачи рекомендуют занятия без нагрузки на пораженный сустав – например, плавание или изометрические упражнения. При изометрических упражнениях происходит тренировка мышцы, но ее длина не меняется, и суставы остаются неподвижными. Образно говоря, эти упражнения заключаются в попытке сдвинуть то, что заведомо превышает возможности человека. Примеры таких упражнений: толкание стены ногами из положения лежа на спине или попытка раздвинуть ногами дверной проем.
Также может понадобиться тугое бинтование сустава, чтобы выправить положение надколенника и удерживать его.

При наличии плоскостопия носите ортопедическую обувь, чтобы уменьшить нагрузку на колени и выровнять ось надколенника.
Поддерживайте здоровый вес, чтобы снизить нагрузку на колени и другие суставы. Главные способы достижения этой цели – рациональное питание и физическая активность.
Хирургическое лечение
Хондромаляция коленного сустава и надколенника редко требует хирургического лечения. Оно проводится в основном при неэффективности консервативной терапии.
Врачи обычно выполняют при заболевании артроскопию:
- заводят в полость пораженного сустава видеокамеру, обнаруживают проблему, вызвавшую хондромаляцию;
- на следующем этапе – устраняют ее.
 Процедура артроскопии
Процедура артроскопии
Возможные операции при заболевании:
- Хондрэктомия – удаление поврежденного хряща. Успешность этого метода лечения зависит от степени поражения тканей.
- Дриллинг хряща – сверление небольших отверстий в поврежденном хряще, которое стимулирует рост здоровой ткани.
- Замена поврежденного хряща полиэтиленовым протезом или собственным хрящом из другого места.
- Удаление надколенника – самое сложное хирургическое вмешательство при хондромаляции надколенника, которое применяется лишь при неэффективности всех иных методов лечения.

Профилактика
Риск развития хондромаляции надколенника можно уменьшить путем соблюдения следующих рекомендаций:
- Избегайте повторяющейся нагрузки на колено.
- Если вам нужно долго стоять на коленях, носите наколенники.
- Поддерживайте баланс мышц бедра с помощью упражнений.
Первоисточники информации, научные материалы по теме
- Хондромаляция надколенника: современные концепции этиопатогенеза и лечения. В. Д. Макушин, О. К. Чегуров. Т. Ю. Карасева, Ю. П. Солдатов, В. И. Казанцев.
https://cyberleninka.ru/article/n/hondromalyatsiya-nadkolennika-sovremennye-kontseptsii-etiopatogeneza-i-lecheniya - Маланин, Д. А. Восстановление повреждений хряща в коленном суставе. Волгоград, Волгоградское научное издательство, 2010.
- Миронов, С. П. Классификация и методы лечения хрящевых дефектов. Вестник травматологии и ортопедии им. Н. Н.Приорова. 2008.
https://www.fesmu.ru/elib/Article.aspx?id=188518 - Новоселов К. А. Диагностика и лечение локальных повреждений хряща коленного сустава: пособие для врачей, 2004 г.
Загрузка…
Источник

Хондромаляция надколенника – это дегенеративное разрушение хряща, расположенного по задней поверхности надколенника. Проявляется болями при движениях, длительном пребывании в положении с согнутыми коленями. Диагностируется на основании жалоб, данных физикального обследования и результатов неинвазивных визуализационных исследований. Иногда выполняется артроскопия. Лечебные мероприятия включают коррекцию режима двигательной активности, ЛФК, физиотерапию, медикаментозную терапию. При неэффективности показано артроскопическое хирургическое вмешательство.
Общие сведения
Хондромаляция надколенника (chondro – хрящ, malakia – мягкость) – размягчение хряща суставной поверхности кости. Является широко распространенной патологией, составляет 9,5-19,4% от общего количества дегенеративных заболеваний коленного сустава. Страдают преимущественно активные люди молодого возраста. Женщины болеют чаще мужчин, что объясняется различиями анатомического строения нижних конечностей. При длительном течении наблюдается частое сочетание с гонартрозом. Некоторые специалисты рассматривают хондромаляцию как раннее проявление артроза.
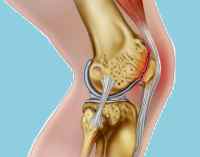
Хондромаляция надколенника
Причины
Современные исследователи считают, что хондромаляция надколенника является полиэтиологической патологией. В основе заболевания лежат постоянные перегрузки надколенника при нарушении питания хряща. В число этиологических факторов входят:
- Анатомические особенности. Риск возникновения болезни повышается при врожденном недоразвитии суставных поверхностей надколенника и бедренной кости, к которой он прилежит своей задней поверхностью.
- Травматические повреждения. Хондромаляция может формироваться у людей, перенесших прямую травму (перелом надколенника, сильный ушиб с повреждением хряща), вывих надколенника или разрыв связок.
- Повторяющиеся микротравмы. Непродуманная нагрузка, обычно при занятиях спортом (беге, прыжках, поднятии тяжестей) ведет к небольшим повторным травмам хрящевой ткани надколенника.
- Мышечный дисбаланс. В результате слабости четырехглавой мышцы или дисбаланса между мышцами наружной и внутренней поверхности бедра возникает нестабильность надколенника, повышающая вероятность микротравм.
- Заболевания сухожилий. При тендините и тендинозе квадрицепса отмечается перераспределение нагрузки на нижнюю конечность, которое также приводит к формированию нестабильности надколенника.
Значимым провоцирующим фактором является ожирение. Определенную роль отводят нарушениям обмена веществ и эндокринным патологиям. Имеют значение предшествующие воспалительные заболевания сустава. Отмечается важность размера угла между квадрицепсом и бедренной костью – в норме этот угол больше у женщин, что обуславливает более высокую вероятность заболевания, но встречаются анатомические вариации.
Патогенез
Из-за нарушений питания в местах наибольшей нагрузки формируются локальные повреждения хрящевой ткани. Появляются участки кистозной перестройки, возникают склеротические изменения. При распаде хрящевых клеток образуются метаболиты, которые попадают в синовиальную жидкость, вызывая реактивное воспаление. Хрящ истончается, покрывается трещинами, обнажается подлежащая субхондральная кость. На заключительной стадии болезни хрящ почти полностью отсутствует, кость претерпевает дегенеративные изменения.
Классификация
С учетом изменений, выявляемых при применении неинвазивных визуализационных методик, проведении артроскопии и морфологическом исследовании хрящевой ткани, специалисты в области ортопедии и травматологии выделяют четыре степени тяжести хондромаляции надколенника:
- 1 степень. При визуальном осмотре определяются мелкие очаговые изменения. При изучении образца ткани обнаруживаются участки отека и размягчения хряща.
- 2 степень. Видны небольшие дефекты. Хрящ разволокнен, фрагментирован. Эрозии и трещины распространяются вглубь менее чем на половину толщины хрящевой ткани.
- 3 степень. Хрящ истончен, видны глубокие дефекты. Фрагментация и разволокнение хряща усугубляются. Глубина трещин и эрозий составляет более половины толщины хрящевого слоя вплоть до подлежащей кости.
- 4 степень. Хрящевая ткань отсутствует на значительном протяжении, субхондральная кость обнажена, дегенеративно изменена.
Симптомы хондромаляции надколенника
Заболевание развивается постепенно. Первые признаки, как правило, возникают в подростковом периоде или молодом возрасте. Пациентов беспокоят ноющие боли, которые локализуются в глубине по передней поверхности колена или носят опоясывающий характер. Болевой синдром появляется без предшествующей травмы, реже развивается через некоторое время после травматического повреждения.
Вначале боли отмечаются только при интенсивной нагрузке на колено или при продолжительном пребывании в неподвижном положении (например, сидении с ногами, согнутыми под углом 90 градусов, во время лекций, на работе, при посещении спектакля). В последующем болевые ощущения появляются при незначительных нагрузках, например, ходьбе по лестнице. Болезненность максимально выражена при сильном сгибании сустава, например, при попытке глубоко присесть.
Некоторые пациенты сообщают об ощущении дискомфорта или нестабильности в суставе. Иногда жалобы крайне расплывчаты и не позволяют установить локализацию патологии. При осмотре у ряда больных определяется атрофия четырехглавой мышцы, обычно – нерезко выраженная. В суставе может выявляться жидкость. При движениях возможна крепитация.
Осложнения
Наиболее распространенным осложнением являются рецидивирующие синовиты. При длительном существовании болезни развивается деформирующий артроз надколеннико-бедренного сочленения. Данные относительно связи между хондромаляцией надколенника и гонартрозом неоднозначны, но многие специалисты считают, что эти заболевания этиологически и патогенетически связаны между собой.
Диагностика
Диагноз устанавливается ортопедом-травматологом. В процессе диагностики используются жалобы, данные анамнеза жизни и заболевания (наличие факторов риска, предшествующих травм и состояний, которые могут привести к хондромаляции надколенника) и результаты дополнительных исследований. План обследования включает следующие мероприятия:
- Внешний осмотр. Предусматривает изучение анатомических особенностей строения нижней конечности (в частности – определение угла между бедренной костью и сухожилием квадрицепса), состояния и тонуса мышц, оценку состоятельности связочного аппарата.
- Пальпация сустава. В ходе пальпации иногда определяют выпот в суставе. Используя специальные приемы (прижатие надколенника), устанавливают точки максимальной болезненности. Проводят пробу на смещение надколенника для обнаружения нестабильности.
- Рентгенография коленного сустава. При хондромаляции методика малоинформативна, у ряда пациентов подтверждает нарушение положения надколенника. Назначается для выявления аномалий развития, последствий травм, признаков артроза.
- КТ коленного сустава. Компьютерная томография дает возможность определить, в какой момент движения возникают патологические симптомы. На срезах обнаруживается кистозная перестройка, в тяжелых случаях – поражение субхондральной кости.
- МРТ коленного сустава. Визуализирует патологические изменения хряща. Позволяет подтвердить изменение структуры хрящевой ткани и истончение хрящевого слоя, определить наличие дефектов и их глубину.
- Артроскопия. Производится редко, обычно носит лечебно-диагностический характер. Применяется для оценки тяжести патологических изменений и исключения других причин боли.
При сходной клинической симптоматике может потребоваться дифференциальная диагностика хондромаляции с артрозом. Пациенты, страдающие артрозом, обычно относятся к старшей возрастной группе, на рентгеновских снимках обнаруживаются остеофиты и сужение суставной щели. Иногда проводят дифференцировку с препателлярным бурситом, разрывом медиального мениска, рассекающим остеохондритом и синдромом жировой подушки.
Лечение хондромаляции надколенника
Лечение обычно консервативное, производится в амбулаторных условиях, включает медикаментозную и немедикаментозную терапию. Хирургические вмешательства выполняются редко, требуются в запущенных случаях заболевания.
Консервативная терапия
Показана на ранних стадиях хондромаляции надколенника, осуществляется длительно (в течение нескольких месяцев). Проводятся следующие лечебные мероприятия:
- Охранительный режим. Пациенту рекомендуют ограничить нагрузку на коленный сустав. Необходимо исключить движения, которые могут стать причиной микротравм хряща, например, форсированное глубокое сгибание конечности. Нежелателен бег, выполнение действий с упором на колени, ходьба по лестницам.
- Фиксация сустава. Иммобилизация гипсовой повязкой не рекомендуется, поскольку это может усугубить атрофию четырехглавой мышцы и стать причиной ограничения движений в суставе. На время ходьбы можно накладывать эластичный бинт или фиксировать колено с помощью бандажа.
- ЛФК. Специальная программа включает упражнения для коррекции дисбаланса мышечных групп бедра и голени. Особое место в плане занятий лечебной физкультурой занимают статические упражнения для укрепления квадрицепса.
- Медикаментозная терапия. Прием производных салициловой кислоты на протяжении 3-4 месяцев в ряде случаев позволяет устранить размягчение хрящевой ткани на начальном этапе болезни. Возможно внутрисуставное введение хондропротекторов. Глюкокортикоиды не показаны из-за отсутствия интенсивных болей и риска усугубления дегенерации хряща.
В большинстве случаев перечисленных мер достаточно для устранения симптоматики. При сохранении болевого синдрома, хруста и выпота в суставе требуется оперативное вмешательство.
Хирургическое лечение
Операции проводятся с использованием артроскопического оборудования. Целью вмешательств является коррекция положения надколенника или стимуляция регенерации хрящевой ткани. Могут выполняться:
- Артроскопический лаваж. Обеспечивает быстрое восстановление функций сустава за счет ликвидации механических препятствий движениям и удаления продуктов распада тканей, поддерживающих воспаление. Результативен на начальных этапах болезни. На заключительных стадиях не рекомендован из-за кратковременности лечебного эффекта.
- Мобилизация надколенника. Мобилизацию наружного края надколенника осуществляют при явном наклоне кости. Операция может производиться сразу после артроскопического лаважа. Как и предыдущее вмешательство, эффективна на начальной стадии хондромаляции.
- Абразивная хондропластика. При проведении абразивной хондропластики поврежденные участки хряща удаляют, в ткань вводят стволовые клетки, которые стимулируют регенерацию. Показана при умеренном разрушении хряща.
- Мозаичная хондропластика. Предусматривает замещение дефектов небольшими костно-хрящевыми трансплантатами. Используется на II и III стадиях хондромаляции.
В послеоперационном периоде назначают реабилитационные мероприятия. На IV стадии хондромаляции и при тяжелом гонартрозе перечисленные оперативные методы малоэффективны или противопоказаны. При тяжелых нарушениях функции сустава, интенсивном болевом синдроме возможны пателлэктомия или контурная пластика надколенника.
Прогноз
У больных с ранними стадиями хондромаляции надколенника прогноз благоприятный. Возможно полное восстановление хрящевой ткани или существенное замедление прогрессирования патологического процесса. Трудоспособность полностью сохраняется. Ряду пациентов удается вернуться к активным занятиям спортом (в том числе – профессионально). При значительном разрушении хряща возможно ограничение функции сустава.
Профилактика
Профилактические мероприятия включают предупреждение травматизма, продуманный режим тренировок, позволяющий избежать перегрузок и микротравм коленного сустава. Необходимо своевременно выявлять и лечить гониты различной этиологии, тендинозы и тендиниты сухожилия квадрицепса.
Источник
