Хирургический доступ тазобедренный сустав
В этой статье я расскажу о двух основных доступах при эндопротезировании тазобедренных суставов: прямой передний доступ и минимально инвазивный задний доступ. Я расскажу о свойствах, различиях, преимуществам и недостатках каждого доступа.
Что такое доступ при эндопротезировании тазобедренного сустава?
Для начала, мы должны понимать что такое доступ при эндопротезировании тазобедренного сустава. Проще говоря, это хирургическая процедура, при которой хирург-ортопед определяет, где сделать надрез и путь, который он или она выбирает для того чтобы достигнуть ткани и кости поврежденного бедра, требующего замены тазобедренного сустава.
Хирург будет определять, какой подход лучше для вас после обследования. Он или она будет принимать это решение на основе вашего возраста, силы, анатомии и состояния здоровья. Только профессионально подготовленный хирург должен сообщить вам о доступе, который является правильным для Вас. Руководящие принципы, которые я представляю здесь, только для того чтобы рассказать вам о различных вариантах, доступных для вас, чтобы вы могли принять обоснованное решение.
Вы можете облегчить вас страх изучив информацию о ваших вариантах в отношении операции эндопротезирования тазобедренного сустава.
Я иногда думаю, что хирург-ортопед, выбирает тот доступ в эндопротезировании тазобедренного сустава, в котором он или она хорошо разбирается. Я знаю, что это сильное заявление, но хирург-ортопед строит свою практику вокруг сильной стороны. Большинство хирургов знают больше, чем один доступ, но большая часть их подготовки и опыта строится вокруг одного доступа.
При разговоре с вашим хирургом-ортопедом, спросите у хирурга, какие варианты у вас есть. Если вам нужно сделать эднопротезирование тазобедренного сустава такого типа, который хирург не выполняет, или вы выразили сильное желание, чтобы вам был выполнен другой доступ, то он или она может направить вас к хирургу, который специализируется на таком доступе.
Спросите хирурга:
- Каков его или ее опыт в данном доступе эндопротезирования?
- Сколько раз он или она делали эндопротезирование?
- Каков его или ее процент успеха?
- Есть ли кто-нибудь, кто может порекомендовать его или ее?
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Сравнение прямого доступа и минимально инвазивного заднего доступа
Рис.2 Мини-инвазивный метод с задне-боковым доступом.
Перед тем как сравнить прямой доступ и менее инвазивный задний доступ эндопротезирования, вы должны понять одну вещь. Нет одного клинически доказанного лучшего доступа эндопротезирования. Риски и преимущества есть у каждого доступа.
Каждый подход имеет общий риск:
- Сгустки крови, ТГВ, PE;
- Инфекционное заболевание;
- Смерть;
- Осложнения от анестезии.
Минимально инвазивный задний доступ
Минимально инвазивный задний доступ выполняется в то время как пациент лежит на боку. Этот подход также известен как доступа Мура или Южный доступ. Он считается традиционным доступом эндопротезирования. Доступ выполняется сзади или позади тазобедренного сустава и дает очень хороший доступ к суставу.
Будьте осторожны, так как при старом методе такого доступа не использовали минимально инвазивные методы, которые включают большие разрезы и более длительное время восстановления. Если хирург хочет выполнить этот доступ, пожалуйста, убедитесь, что будет использоваться минимально инвазивный задний доступ.
- Разрезы — для заднего менее инвазивного доступа, делается разрез 4-6 дюймов. Кому-то, у кого уже были операции на бедре или при неправильной анатомии могут делаться более большие размеры.
- Удаление мышц — грушевидная мышца и восходящая ротационная мышца бедра отделяются от шарового тазобедренного сустава и возвращаются обратно ближе к концу операции. Эти мышцы заживают в течение 4-х — 6 недель после операции.
- Риск для иннервации — очень минимальный для доступа. Нет никакого риска по отношению к бедренному кожному нерву, который обеспечивает ощущения с внешней стороны бедра. Существует менее чем один процент риска по отношению к седалищному нерву, из-за стягивания ткани во время операции.
- Риск перелома — низкий для данного доступа. Затягивание или давление на бедренную кости мало.
- Интраоперационная визуализация хирурга — очень хорошая, поскольку доступ обеспечивает полную визуализацию всей части тазобедренного сустава. Так как она высокая, не требуется интраоперационный рентген. Задний мало инвазивный досуп — простой доступ и не является технически сложной задачей для хирурга.
- Риск расположения — выше, чем при прямом доступе, хотя он ниже 9%. Задние вывихи могут произойти, когда пациент наклоняется более чем на 90 градусов в тазобедренном суставе/талии после операции. Риск дислокации значительно ниже через два месяца после операции.
Большинству пациентов выполняется именно задний мало инвазивный доступ.
- Пребывание в стационаре — 2 — 3 дня, так же, как и при прямом переднем доступе
- Возврат к сидячей работе — 2 недели
- Возврат к физическому труду — 3 месяца
- Возвращение в спорт — 6 недель — 3 месяца
Преимущества заднего мало инвазивного доступа
- Универсальный подход
- Хороший доступ к вертлужной впадине
- Сохраняет мышцы отводящие бедро — среднюю ягодичную мышцу и малую ягодичную мышцу
- Минимизирует риск послеоперационной отводящей дисфункции
- Лучший при сложных деформациях
- Цементируемая или нецементируемая фиксации протеза может быть выбрана во время операции
- Операции, как правило короче
- Нет ограничений на тип имплантата, который может быть использован
Недостатки заднего мало инвазивного доступа
- Больше рисков дислокаций
- Должны быть предприняты дополнительные меры предосторожности в течение процедуры
- — сидеть в высоком кресле
- — поднимать сиденье унитаза
- Боль при сидении на месте разреза
- Первые четыре недели реабилитации медленнее
- Ограничение вождения автомобиля — предлагается не водить машину в течение первых 4-х недель после операции
Прямой передний доступ
Прямой передний доступ или передний доступ выполняется в то время как пациент лежит на спине и доступ к суставу выполняется от передней части бедра. Этот доступ был впервые выполнен доктором Марион Смит-Петерсоном в 1939 году. Операция часто проводится с использованием хирургического стола под названием Hana®. Таблица позиционирует пациента и ногу, используя штиблеты, которые размещены на пациенте и прикреплены к столу. Это помогает предотвратить вывих бедра и помогает в визуализации хирурга.
- Разрезы — 4 — 6 дюймов, как правило, сделаны в самой передней части бедра.
- Удаление мышц — прямой передний доступ иногда называют мышце щадящей операцией, потому как мышцы не отсоединяются не присоединяются снова. Однако верхний внешний ротатор мышцы (грушевидной) является «отделен» и не может быть снова прикреплен во время процедуры. Так как существуют и другие дополнительные мышцы ротаторы, это не создает большой проблемы во время восстановления. Для того, чтобы уменьшить риск повреждения латерального кожного нерва бедра надрез перемещают больше в бок. Здесь разрез идет через напрягатель широкой фасции и портняжную мышцу.
- Риск для иннервации — гораздо более высокий риск повреждения бокового кожного нерва бедра с использованием прямого переднего доступа, за счет втягивания мышц во время операции. Этот нерв обеспечивает чувствительность или ощущения на боковой стороне бедра. Существует гораздо меньший риск для седалищного нерва, при использовании данного доступа.
Примечание: боковой кожный нерв бедра был поврежден во время моей операции, в которой использовали прямой передний подход. Вскоре после операции у меня не было никакой чувствительность сбоку моего бедра, и я мог бы опереться на что-то, используя мое бедро, и ничего не почувствовать. Я не мог почувствовать, есть ли что-то у меня в кармане брюк. Более года спустя, у меня все еще были онемения в ногах . Я был предупрежден об этом риске перед операцией, и подписал документ, в котором говорилось, что я понял риск операции. Я не чувствую, что это был огромный побочный эффект или осложнение операции, и это то, с чем я живу.
- Риск перелома — гораздо выше для переднего прямого доступа. Риск перелома бедра и лодыжки выше из-за размещения на столе. Риски переломов повышаются у пациентов с остеопорозом.
- Интраоперационная визуализация хирурга — прямой передний доступ является технически сложным и визуализация хирурга нарушается из-за мышечного вмешательства. Как уже отмечалось, специальная таблица, которая называется Hana® позволяет хирургу легко получить доступ к передней части бедра. Изогнутый бедренный имплантат используется в качестве прямого имплантата, его трудно разместить, не повредив отводящую мышцу. Рентгеновские лучи используются для улучшения визуализации хирурга, размещения имплантата и помогут повысить точность длины ног.
- Риск вывиха — очень мала по сравнению с задним мало инвазивным доступом и обычно происходит в передней части бедра. Вывих может произойти из-за внешнего вращения ноги во время работы. Требуется очень мало мер предосторожности.
Пациентам, которым выполняется передний прямой доступ — пациенты без тазобедренных деформаций и сгибательных контрактур. Этот доступ хорошо делать людям с незначительным избыточным весом и не сильно накаченными ногами.
- Пребывание в стационаре — 2-3 дня, так же, как и при заднем малоинвазивном доступе
- Возврат к сидячей работе — 1 — 2 недели
- Возврат к физическому труду — 1 -3 месяца
- Возвращение в спорт — 1 — 3 месяца
Личная заметка, я только вышел на новую работу, за несколько месяцев до этого, и переехал в другой регион страны. Я чувствовал, что это не очень хорошо делать такую серьезную операцию и уходить на такой долгий срок с новой работы. У меня была сидячая офисная работа, и мой врач позволил мне возобновить мои трудовые обязанности через две недели после операции, до тех пор, я работал из дома.
Передний прямой доступ был привлекательным, так как я был в состоянии работать удаленно из моей квартиры, и мог вернуться к работе в течение четырех недель. При заднем малоинвазивном подходе восстановление заняло бы две недели или больше.
Недостатки переднего прямого доступа
Со слов моего хирурга, мне чуть не потребовалось переливание крови. Во время моего выздоровления в больнице, я чуть не упал в обморок на следующий день после операции. Я встал с кровати в больнице, чтобы сходить в ванну, с помощью моей трости. Я упустил трость и наклонился, чтобы поднять ее. В комнате все начало вращаться, и я чувствовал, что я сейчас упаду. К счастью, медсестра заметила меня, и вскоре у меня была команда из медсестер и врач по вызову, работающие на меня. Врачи называют это вазовагальный обморок: внезапное падение частоты сердечных сокращений и артериального давления, приводящего к потере сознания. Хирург позже сказал, что это было вызвано, тем, что я потерял много крови во время операции. Еще чуть-чуть и мне потребовалось бы переливание крови. В связи с этим, я должен был остаться в больнице на еще один день больше.
- Верхний внешний ротатор мышц (грушевидной) является «удаленной» (см мышцы).
- Рентгеновские лучи используются из-за отсутствия визуализации хирурга (это также указано в качестве преимущества).
- Доступ к бедренной кости ограничен.
Прямой передний доступ более технически требователен к ортопеду и хирургической команде и требует больше опыта для его выполнения. Хирург-ортопед должен быть обучен этому доступу, который требует большей подготовки, чем другие доступы. Многие эксперты отмечают, быстрое обучение является основным недостатком прямого переднего доступа.
Такой подход не подходит для пациентов с ожирением и тех, кто очень мускулистые. Операция — на 2-3 часа, дольше, чем при других доступах, что увеличивает риск операции под анестезией.
Преимущества прямого переднего доступа
Он менее агрессивен, чем другие подходы и обеспечивает хорошую визуализацию вертлужной впадины, однако иногда это тоже обсуждается. При новейшем мало инвазивном заднем доступе инвазия примерно одинакова.
Ограничения после операции — меньше ограничений после операции. Сразу же после операции при переднем прямом подходе, пациенты могут:
- свободно перемещать бедро
- скрещивать ноги
- удобно садиться
- ходить вверх вниз по лестнице
- водить машину
При других доступах, отделенные мышцы повторно подсоединяются к сухожилиям, оставляя слабое напряжение. Это приводит к повышенному риску вывиха сразу после операции. Ограничения или меры движения бедра до 90 градусов, и сгибание в талии (как при других доступах), не делаются при переднем прямом доступе. Хирург работает между большинством мышц, не снимая их. Это помогает предотвратить вывихи после того, как помещают протез. Поэтому меньше мер предосторожности необходимы для прямого переднего доступа.
При прямом переднем доступе снижаются риски послеоперационных вывихов и восстановление ускоряется. Через 2 месяца реабилитационный прогресс примерно одинакова. Существует большая стабильность после операции с использованием прямого переднего доступа. Пациенты могут поставить полный вес на имплантат из-за отсутствия мышечного отключения/повторного подсоединения.
Прямой передний доступ не подходит для пациентов с ожирением и накачанными мышцами. Последние новости, однако предполагают, что пациенты с патологическим ожирением должны получить бариатрическую операцию, чтобы уменьшить риски для здоровья до и после операции (ссылка). Беспокойство — использование более коротких стволовых имплантатов для переднего прямого доступа и, если эти имплантаты будут в бедренной кости с течением времени.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Леонова С.Н.
1
Грищук А.Н.
1
1 ФГБНУ Иркутский научный центр хирургии и травматологии
В статье представлен сравнительный анализ использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования у пациентов с протрузионным коксартрозом 3 степени, в результате которого были выявлены их недостатки. Доступ по Мюллеру приводит к перерастяжению, надрывам и отрывам средней ягодичной мышцы, что отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений., так как приводит к нарушению кровообращения, формированию мягкотканных полостей, некрозу тканей и развитию инфекции.
Доступ по Хардингу является более травматичным за счёт повреждения во время операции большего количества мышц, что замедляет процесс восстановления функции оперированной конечности и может служить причиной развития инфекционных осложнений. Большая протяжённость доступа во время операции при доступе Хардинга негативно сказывается на восстановлении функции оперированного тазобедренного сустава.
Модифицированный боковой доступ к тазобедренному суставу является менее травматичным, более физиологичным, предупреждает разрывы и отрывы мышечных волокон, способствует более быстрому восстановлению мышечного окружения, функционального состояния оперированного тазобедренного сустава и снижению риска инфекционных осложнений, что позволяет нивелировать недостатки доступов по Мюллеру и по Хардингу .
боковой доступ
тазобедренный сустав
эндопротезирование
1. Андреев Д.В. Тотальное эндопротезирование тазобедренного сустава с использованием малоинвазивной техники: дис. … канд. мед. наук (14.01.15, 14.03.01). – Санкт-Петербург, 2013. – 24 с.
2. Прохоренко В.М. Влияние положения проксимального отдела бедренной кости на выбор оперативного доступа / В.М. Прохоренко, П.С. Турков // Медицина и образование в Сибири. – 2013. – № 3. – С. 21.
3. Тихилов Р.М. Руководство по эндопротезированию тазобедренного сустава / Р.М. Тихилов. В.М. Шаповалов. – СПб.: РНИИТО им. Р.Р. Вредена, 2008. – 301 с.
4. Леонова С.Н. Новый способ хирургического доступа к тазобедренному суставу при эндопротезировании / С.Н. Леонова, А.Н. Грищук // Врач-аспирант. – 2017. – Т. 82. № 3.1. – С. 109–118.
5. Harris W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. – 1970. – Vol. 51-A. – P. 737–755.
Известно, что при выполнении эндопротезирования тазобедренного сустава применяются различные хирургические доступы, при этом преимущественно используются переднебоковые и заднебоковые доступы. У пациентов с тяжелой патологией тазобедренного сустава (коксартроз тяжелой степени, выраженная оссификация краёв вертлужной впадины и ее губы, протрузия головки бедренной кости) немногие виды доступов к тазобедренному суставу могут быть использованы при эндопротезировании. Поиск оптимального доступа к тазобедренному суставу обусловливает проведение анализа его недостатков. В литературе широко освещены преимущества и недостатки передних и задних доступов к тазобедренному суставу [1-3]. Имея определенный опыт применения боковых доступов, мы поставили следующую цель: провести анализ результатов использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования.
Материалы и методы
Работа основана на анализе собственных результатов применения боковых доступов при эндопротезировании тазобедренного сустава у 44 пациентов с протрузионным коксартрозом 3-й степени, осложнённым выраженной оссификацией краёв вертлужной впадины и её губы. Средний возраст пациентов – 60 ± 1,5 года. Женщины составили 63,6%.
Всем пациентам выполнялись необходимые лабораторные и клинико-инструментальные исследования.
В данной тяжелой клинической ситуации использовались два вида боковых доступов к тазобедренному суставу: доступ по Хардингу и предложенный нами модифицированный боковой доступ. Эндопротезирование тазобедренного сустава всем пациентам выполнялось эндопротезом конструкции ЭСИ.
Прямой боковой доступ, предложенный Р. Бауэром (R. Bauer) и усовершенствованный К. Хардингом (K. Hardinge), включает выполнение кожного разреза длиной 12–16 см над большим вертелом, рассечение широкой фасции бедра на всём протяжении раны, разделение мышечных волокон средней ягодичной мышцы на протяжении 3 см выше верхушки большого вертела, отделение средней ягодичной мышцы и латеральной порции четырёхглавой мышцы бедра субпериостально от передней поверхности большого вертела. Затем производят вывихивание головки бедренной кости и выполняют дальнейшие хирургические манипуляции [3].
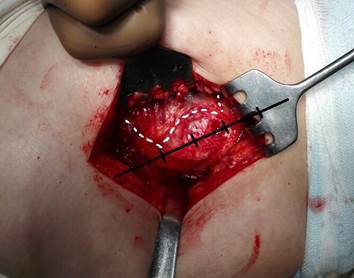
Модифицированный боковой доступ к тазобедренному суставу включает следующие этапы: разрез кожи в проекции большого вертела, рассечение широкой фасции бедра, выполнение трёх разрезов. Первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см, второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см, третий разрез производят, соединяя начальные точки первого и второго разрезов между собой в виде дуги, направленной выпуклой стороной кпереди (рисунок), отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов, полученный лоскут средней ягодичной мышцы смещают кпереди и фиксируют при помощи инструментов. Затем вывихивают головку бедренной кости и выполняют эндопротезирование тазобедренного сустава. После основного этапа смещённый кпереди сформированный мышечно-сухожильный лоскут укладывают на своё место и фиксируют при помощи швов [4].

Схема выполнения модифицированного бокового доступа к тазобедренному суставу пациентки Л.: на средней ягодичной мышце намечены три разреза для формирования лоскута (интраоперационное фото)
Статистическая обработка полученных результатов проводилась с использованием программы Statistica 8.0. При выполнении сравнительного анализа полученных данных между группами использовали непараметрический критерий Манна-Уитни. Критический уровень значимости при проверке статистических гипотез p < 0,05.
Результаты исследования
Доступ по Хардингу при эндопротезировании тазобедренного сустава был использован у 29 пациентов с протрузионным коксартрозом 3 степени, которые составили первую группу. Во вторую группу вошли 15 пациентов с протрузионным коксартрозом 3 степени, у которых использовался модифицированный боковой доступ.
При оценке результатов использования двух доступов к тазобедренному суставу учитывали: интраоперационную и послеоперационную кровопотерю, интраоперационную визуализацию тазобедренного сустава, интраоперационные надрывы и отрывы мышц, функциональный результат по шкале Харриса [5].
Анализ полученных результатов показал, что в результате использования доступа по Хардингу и модифицированного бокового доступа визуализация тазобедренного сустава была достаточной. При том и другом доступе не было отмечено надрывов и отрывов мышц на этапах выполнения эндопротезирования.
При анализе кровопотери было выявлено, что у пациентов первой группы, где использовался доступ по Хардингу, величина интраоперационной и послеоперационной кровопотери достоверно превосходила величину кровопотери у пациентов второй группы (таблица).
Критерии оценки эффективности использования боковых доступов к тазобедренному суставу при эндопротезировании у пациентов с протрузионным коксартрозом (M ± m)
N | Критерии оценки эффективности | Группы пациентов с протрузионным коксартрозом 3 степени (n=44) | р | |
Группа 1, у которой использовался доступ по Хардингу (n=29) | Группа 2, у которой использовался модифицированный доступ (n=15) | |||
1. | Интраоперационная кровопотеря (мл) | 241,67±12,34 | 208,33±9,72 | р<0,05 |
2. | Послеоперационная кровопотеря (мл) | 318,33±15,41 | 83,33±11,96 | р<0,01 |
3. | Интраоперационная визуализация тазобедренного сустава | достаточная | достаточная | |
4. | Интраоперационные надрывы и отрывы мышц | отсутствовали | отсутствовали | |
5. | Функциональный результат на 7-е сутки после операции (балл) | 55,5±1,26 | 69,17±1,4 | р<0,01 |
Обследование пациентов по шкале Харриса, проведённое на 7-е сутки после операции, показало, что функциональный результат в первой группе пациентов был достоверно ниже. Полученные результаты позволили установить, что уже на 7-е сутки после операции определялась достоверная разница в функциональном состоянии оперированного тазобедренного сустава, которое было значительно хуже при доступе по Хардингу, чем при использовании модифицированного бокового доступа (таблица).
У пациентов второй группы, в которой использовался модифицированный боковой доступ к тазобедренному суставу, заживление послеоперационных ран происходило первичным натяжением. При наблюдении в течение года не было отмечено инфекционных осложнений. Пациенты были довольны достигнутым функциональным результатом, болевой синдром в тазобедренном суставе отсутствовал.
Из 29 пациентов первой группы, где был использован доступ по Хардингу, у 5 пациентов отмечалось сукровично-геморрагическое отделяемое из раны от удаленного дренажа, послеоперационные раны заживали более длительно. Семь пациентов повторно обследовались и проходили консервативное лечение в течение года по поводу периодически возникающего болевого синдрома в области оперированного сустава. При этом 2 пациента проходили консервативное лечение с диагнозом «латентная инфекция в области эндопротеза». У 3 пациентов наблюдалось ограничение движений в тазобедренном суставе и хромота, в связи с чем пациенты не были удовлетворены функциональным результатом эндопротезирования.
Обсуждение результатов
На основании анализа полученных результатов и литературных данных нами были выявлены недостатки и преимущества использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования.
При эндопротезировании тазобедренного сустава существует возможность использования доступа по Мюллеру, при котором нарушается целостность передне-верхней мышечно-сухожильной порции средней ягодичной мышцы [3]. Однако при тяжёлых коксартрозах, имеющих протрузионный характер, с выраженной оссификацией краёв вертлужной впадины и её губы, мы не использовали данный доступ. Отказ от использования доступа по Мюллеру был обусловлен тем, что в указанной клинической ситуации доступ не позволял выполнить эндопротезирование тазобедренного сустава качественно и без осложнений. L-образный доступ Мюллера не позволяет добиться достаточной визуализации тазобедренного сустава, ограничивает зону хирургического действия, при этом приходится прибегать к дополнительному растягиванию и травматизации тканей операционной раны. Сохраненная передне-нижняя порция сухожилия средней ягодичной мышцы при выполнении доступа по Мюллеру создаёт определённые трудности на этапах эндопротезирования. Требуются дополнительные усилия и технические подходы на этапе вывиха головки бедренной кости, во время обработки вертлужной впадины, при вправлении головки эндопротеза, что приводит к перерастяжению, надрывам и отрывам от бедра средней ягодичной мышцы. Разрывы и отрывы средней ягодичной мышцы, а также отрывы костной пластинки большого вертела приводят к нарушению функции средней ягодичной мышцы, хромоте и отсутствию активного отведения нижней конечности.
Дополнительная травматизация тканей отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений, так как приводит к нарушению кровообращения, формированию мягкотканных полостей, некрозу тканей и развитию инфекции.
Результаты использования доступа по Хардингу показали его меньшую эффективность при выполнении эндопротезирования тазобедренного сустава по сравнению с модифицированным боковым доступом, что выражалось в значимо большем объёме кровопотери, достоверно худшем функциональном результате, наличии болевого синдрома и инфекционных осложнений в области оперированного сустава. При доступе по Хардингу к тазобедренному суставу, кроме пересечения средней ягодичной мышцы, пересекают латеральную порцию четырёхглавой мышцы бедра, её сосудистую сеть, что характеризует данный доступ как более травматичный для покрывающих тазобедренный сустав мышц. Увеличение травматичности доступа обусловливает увеличение объёма интраоперационной и послеоперационной кровопотери. В свою очередь, увеличение кровопотери повышает риск развития анемии, иммунной недостаточности, осложнений, связанных с заживлением послеоперационной раны. При использовании доступа по Хардингу для выполнения эндопротезирования тазобедренного сустава имеется высокий риск инфекционных осложнений. Возможное инфицирование операционной раны при доступе по Хардингу связано с травматизацией мышечной ткани и сосудистой сети на большом протяжении. Большая протяжённость доступа с повреждением большего количества мышц во время операции при доступе Хардинга негативно сказывается на восстановлении функции оперированного тазобедренного сустава и конечности.
Анализ результатов использования боковых доступов позволил выявить преимущества модифицированного доступа, обусловленные определенными техническими приемами.
В модифицированном боковом доступе применяются универсальные ориентиры в проекции большого вертела, позволяющие наиболее точно определять начальные точки выполняемых разрезов и правильно формировать сухожильно-мышечный лоскут средней ягодичной мышцы. Проведение центральной линии и разметка на ней границ проксимальной, средней и дистальной части большого вертела позволяет точно выполнить три разреза на средней ягодичной мышце. Первый разрез, выполняемый по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см от проксимальной границы большого вертела, способствует предотвращению отрывов волокон средней ягодичной мышцы от большого вертела, снижает травматизацию средней ягодичной мышцы и большого вертела на этапах эндопротезирования: при вывихивании головки бедренной кости и установке бедренного компонента эндопротеза. Благодаря выполнению второго разреза, который начинается на границе средней и дистальной части большого вертела и продолжается кпереди на 3 см, не нарушается целостность волокон латеральной порции четырехглавой мышцы бедра, не происходит отрыв передне-нижней порции средней ягодичной мышцы от большого вертела на этапе вывихивания головки бедренной кости и во время обработки вертлужной впадины. Выполненный в виде дуги между первым и вторым разрезом, третий разрез позволяет сохранить сухожильную манжетку средней ягодичной мышцы на большом вертеле, что способствует анатомическому и функциональному восстановлению этой мышцы. Формирование мобильного мышечно-сухожильного лоскута с ровными краями в пределах выполненных разрезов средней ягодичной мышцы позволяет избежать разрывов и отрывов мышечных волокон, предотвратить нарушение функции средней ягодичной мышцы и тазобедренного сустава, хромоту и ограничение активного отведения нижней конечности. Возможность смещения мышечно-сухожильного лоскута средней ягодичной мышцы кпереди увеличивает зону визуализации операционного поля и хирургического действия при эндопротезировании тазобедренного сустава. Ровные края лоскута легко сопоставляются и фиксируются к материнскому ложу при помощи швов по ходу всех трех разрезов.
Модифицированный боковой доступ к тазобедренному суставу при эндопротезировании за счёт формирования мобильного мышечно-сухожильного лоскута из средней ягодичной мышцы является менее травматичным, более физиологичным, предупреждает разрывы и отрывы мышечных волокон, увеличивает зону визуализации операционного поля и хирургического действия при эндопротезировании, способствует более быстрому восстановлению мышечного окружения, функционального состояния оперированного тазобедренного сустава и снижению риска инфекционных осложнений.
Заключение
Таким образом, сравнительный анализ использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования позволил выявить их недостатки. Доступ по Мюллеру приводит к перерастяжению, надрывам и отрывам средней ягодичной мышцы, что отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений. Доступ по Хардингу является более травматичным за счёт повреждения во время операции большего количества мышц, что замедляет процесс восстановления функции оперированной конечности и может служить причиной развития инфекционных осложнений.
Использование модифицированного бокового доступа к тазобедренному суставу позволяет нивелировать недостатки доступов по Мюллеру и по Хардингу за счёт формирования мобильного мышечно-сухожильного лоскута из средней ягодичной мышцы.
Библиографическая ссылка
Леонова С.Н., Грищук А.Н. ИСПОЛЬЗОВАНИЕ БОКОВЫХ ДОСТУПОВ К ТАЗОБЕДРЕННОМУ СУСТАВУ ПРИ ЭНДОПРОТЕЗИРОВАНИИ // Современные проблемы науки и образования. – 2018. – № 2.;
URL: https://science-education.ru/ru/article/view?id=27503 (дата обращения: 21.07.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
