Хирургические доступы плечевому суставу
Техника переднего доступа к плечевому суставу
а) Основные показания:
• Переломы
• Псевдоартрозы
• Нестабильность и вывихи плечевого сустава
• Повреждения подлопаточной мышцы
• Воспаления, инфекции
• Разрывы сухожилия длинной двуглавой мышцы
• Опухоли
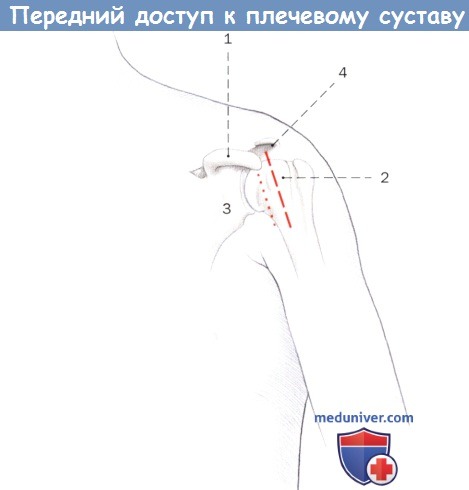
Доступы к вентральной части плечевого сустава (левое плечо).
Пунктирная линия: дельтовидно-грудной доступ.
Точечная линия: вентральный доступ.
1. Клювовидный отросток
2. Малый бугорок (плечевой кости)
3. Шейка лопатки
4. Акромион
б) Положение пациента и разрез для переднего доступа к плечевому суставу. Пациент в полусидячем положении. Операционное поле обкладывается так, чтобы рука во время операции могла свободно перемещаться. К началу операции рука приведена с согнутым под прямым углом локтем.
в) Дельтовидно-грудной доступ по Wiedemann. Разрез кожи начинается в середине воображаемой линии между клювовидным отростком и передним углом акромиона и идет в каудальном направлении на длинное сухожилие двуглавой мышцы.
Под кожным слоем выполняется диссекция по фасции дельтовидной мышцы медиально к дельтовидно-грудной борозде. Медиальнее головной вены тупо проходят через дельтовидную борозду к ключично-грудной фасции. Для репозиции перелома дельтовидная мышца тупо приподнимается пальцем, чтобы при внутренней ротации руки можно было осмотреть головку плечевой кости до дальних дорсальных участков.
г) Вентральный доступ к плечевому суставу. Разрез кожи начинается ниже кончика клювовидного отростка и проходит каудально примерно до 1 см латеральнее подмышечной складки. После рассечения подкожного слоя определяется дельтовидно-грудная борозда.
После выделения головной вены тупо разводят двуглавую и большую грудную мышцу медиальнее головной вены. После установки тупых крючков в глубине становится видна ключично-грудная фасция, покрывающая общую сухожильную пластинку короткой головки двуглавой мышцы и клювовидно-плечевой мышцы, а также подлопаточную мышцу.
Ее рассекают от клювовидно-акромиальной связки к краниальному краю сухожильного прикрепления большой грудной мышцы латеральнее короткой головки двуглавой мышцы плеча.
Руку ротируют кнаружи, чтобы выделились подлопаточная мышца и ее переход в сухожилие. Нижняя граница мышцы распознается по проходящим здесь мелким сосудам. Следует оберегать переднюю огибающую плечевую кость артерию. Из каудального в краниальном направлении подлопаточную мышцу приподнимают в сухожильной части изогнутым зажимом и пересекают нитями мышечную часть подлопаточной мышцы.
Следует отказаться от отделения короткого сухожилия двуглавой мышцы у клювовидного отростка или остеотомии клювовидного отростка для сохранения проходящих под ними нервно-сосудистых структур. Сухожилие подлопаточной мышцы рассекается поперек над зажимом.
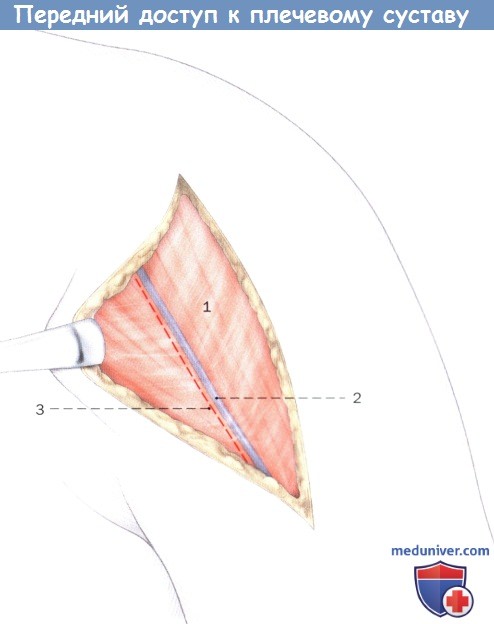
Дельтовидно-грудной доступ к головке плечевой кости (левое плечо).
1. Дельтовидная мышца
2. Головная вена
3. Дельтовидно-грудная борозда
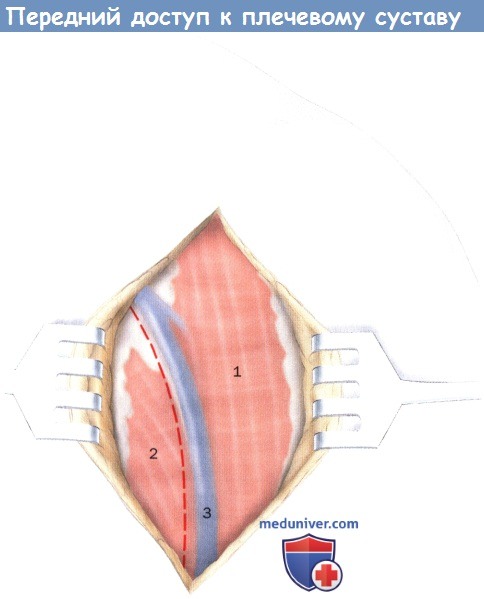
Вентральный доступ к плечевому суставу (левое плечо).
Пунктирная линия: дельтовидно-грудная борозда латеральнее головной вены в качестве ориентира.
1. Дельтовидная мышца
2. Большая грудная мышца
3. Головная вена
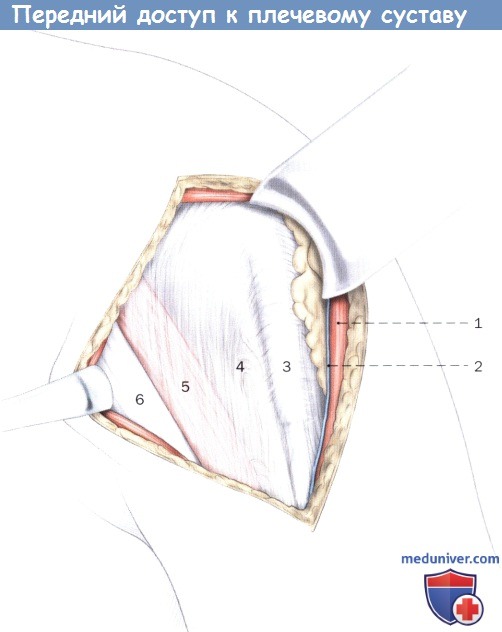
Тупая диссекция через борозду двуглавой мышцы (левое плечо).
1. Дельтовидная мышца
2. Головная вена
3. Межбугорковое влагалище сухожилия
4. Ключично-грудная фасция
5. Короткая головка двуглавой мышцы
6. Клювовидно-плечевая мышца
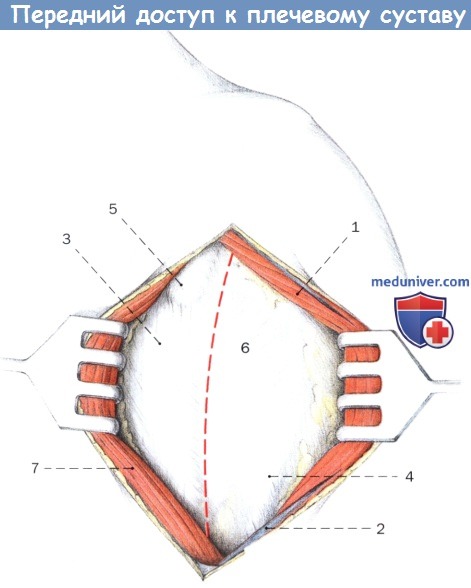
Разведение дельтовидном мышцы латеральнее головной вены.
Рассечение фасции рядом с короткой головкой двуглавой мышцы.
1. Дельтовидная мышца
2. Головная вена
3. Короткая головка двуглавой мышцы
4. Длинная головка двуглавой мышцы
5. Клювовидный отросток
6. Сухожилие подлопаточной мышцы
7. Большая грудная мышца
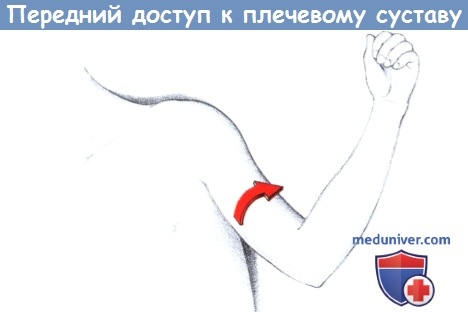
Наружная ротация руки.
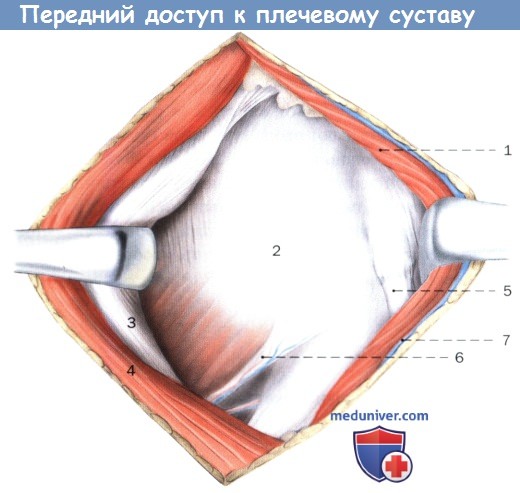
После диссекции через дельтовидно-грудную борозду и открытия ключично-грудной фасции выделяется подлопаточная мышца.
1. Дельтовидная мышца
2. Подлопаточная мышца
3. Короткая головка двуглавой мышцы
4. Большая грудная мышца
5. Длинная головка двуглавой мышцы
6. Передняя артерия, огибающая плечевую кость, сопутствующие вены
7. Головная вена
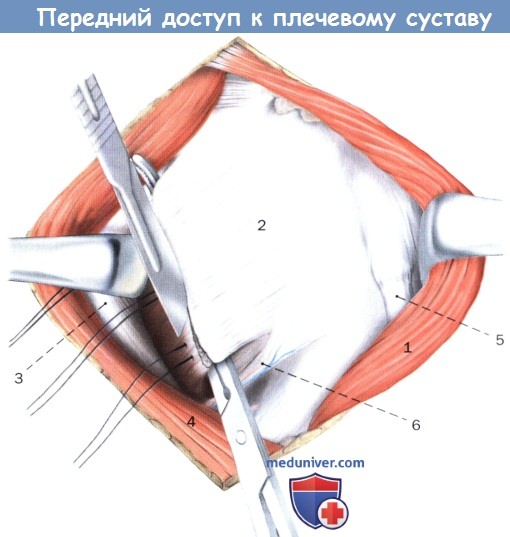
Наложение нитей и рассечение подлопаточной мышцы у места прикрепления сухожильной и мышечной частей.
1. Дельтовидная мышца
2. Подлопаточная мышца
3. Короткая головка двуглавой мышцы
4. Большая грудная мышца
5. Длинная головка двуглавой мышцы
6. Передняя артерия, огибающая плечевую кость, сопутствующие вены
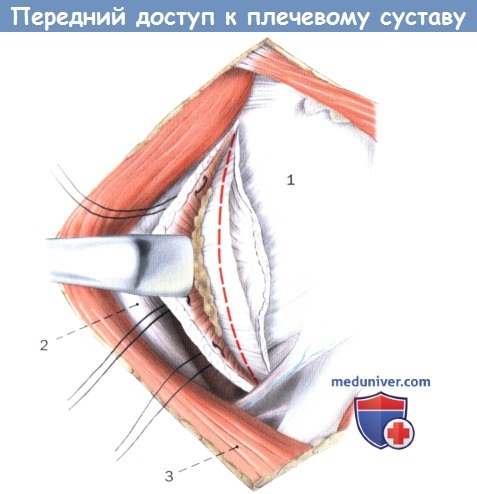
Выделение суставной капсулы осторожным отведением подлопаточной мышцы и рассечение капсулы (пунктирная линия).
1. Сухожилие подлопаточной мышцы
2. Короткая головка двуглавой мышцы
3. Большая грудная мышца
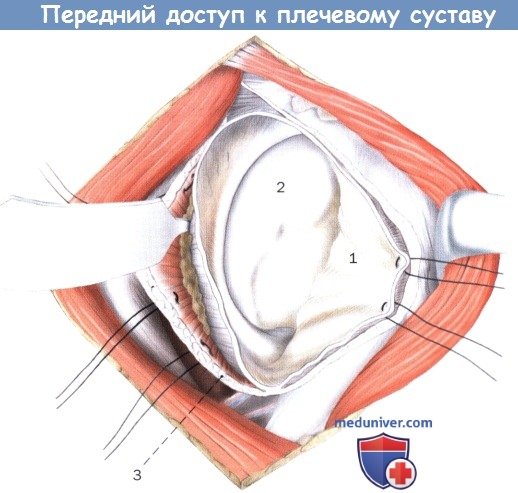
Вид внутрисуставной части головки плеча после вскрытия капсулы.
1. Суставная капсула
2. Головка плечевой кости
3. Подлопаточная мышца
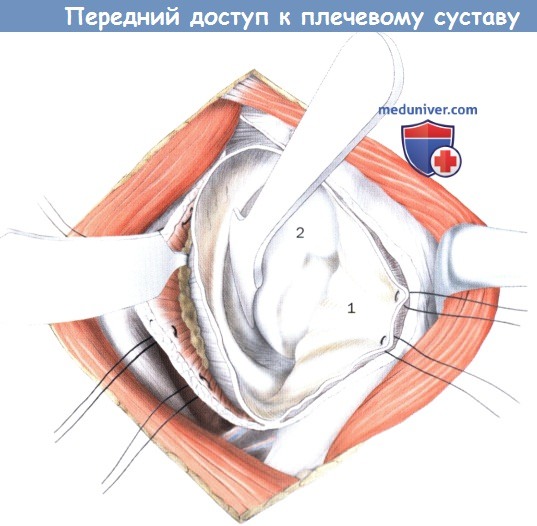
После установки ретрактора головки достигается хороший обзор суставной поверхности губы.
1. Суставная капсула
2. Головка плечевой кости
д) Выделение плечевого сустава. Как правило, подлопаточная мышца хорошо отслаивается от передней суставной капсулы. Суставную капсулу открывают вдоль суставной губы, выделяются передняя часть головки плеча, суставная губа и шейка лопатки. Для улучшения обзора можно установить маленький острый крючок Хомана на шейку лопатки. Для выделения края плечевого сустава устанавливается специальный изогнутый плечевой ретрактор, чтобы можно было удерживать головку плеча.
е) Ушивание раны. Закрытие капсулы выполняется при ротирированной кнутри руке швом суставной капсулы и подлопаточной мышцы. После установки дренажа Редона ушивают подкожный слой и кожу.
ж) Риски. Повреждение подмышечного нерва возможно в области латеральной подмышечной впадины. Слишком сильная тяга крючка у короткой головки двуглавой мышцы или клювовидно-плечевой мышцы может повредить ветви мышечно-кожного нерва.
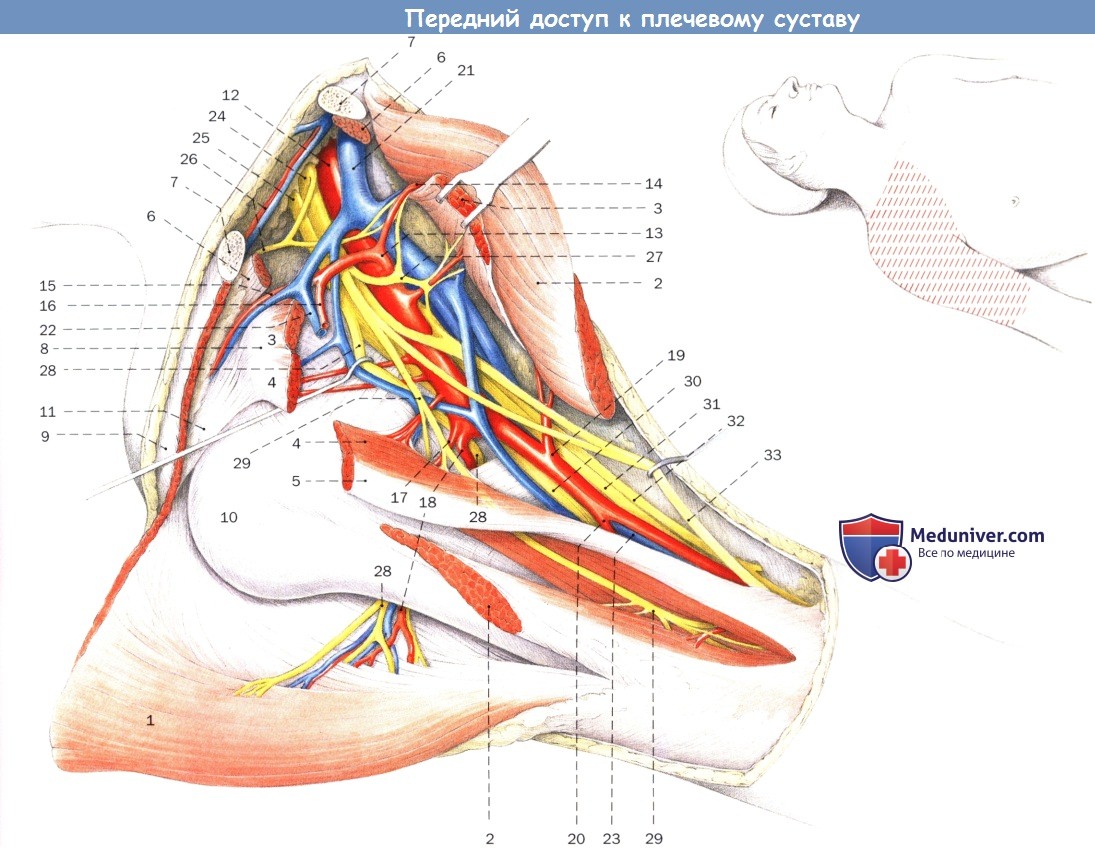
Средняя часть ключицы и подлопаточной мышцы, а также порции короткой головки двуглавой мышцы и клювовидно-плечевой мышцы были удалены для выделения сосудисто-нервного пучка.
1. Дельтовидная мышца
2. Большая грудная мышца
3. Малая грудная мышца
4. Короткая головка двуглавой мышцы
5. Клювовидно-плечевая мышца
6. Поключичная мышца
7. Ключица
8. Клювовидный отросток
9. Акромион
10. Головка плечевой кости
11. Клювовидно-акромиальная связка
12. Подмышечная артерия
13. Грудоакромиальная артерия
14. Грудная ветвь грудоакромиальной артерии
15. Акромиальная ветвь грудоакромиальной артерии
16. Дельтовидная ветвь грудоакромиальной артерии
17. Передняя артерия, огибающая плечевую кость
18. Задняя артерия, огибающая плечевую кость
19. Плечевая артерия
20. Глубокая артерия плеча
21. Подключичная вена
22. Головная вена
23. Плечевая вена
24. Латеральный пучок (плечевого сплетения)
25. Задний пучок
26. Надлопаточная артерия, вена и нерв
27. Грудные нервы
28. Подмышечный нерв
29. Мышечно-кожный нерв
30. Лучевой нерв
31. Локтевой нерв
32. Медиальный кожный нерв предплечья
33. Срединный нерв
— Читайте далее «Техника расширенного переднего доступа к плечевому суставу с выделением плечевой кости»
Источник
Плечевой
сустав образован головкой плечевой
кости и сочленовной поверхностью
лопатки. Сверху над лопаткой нависает
свод образованный акромиальным и
клювовидным отростком лопатки с
перекидывающейся через них связкой —
lig.
coracoacromiale.
Спереди и изнутри сустав прикрывают m.
subscapularis,
m.
coracobrahialis
и короткая гoловка
m.
biceps,
ближе всего к поверхности m.
pectoralismajor.
Сзади — mm.
supraspinatus,
infraspinatus,
teresminor.
Снаружи сустав прикрывает m.
deltoideus,
под которым располагается сухожилие
длинной головки двуглавой мышцы.
Вблизи
сустава располагается синовиальные
сумки. Поверх большого бугорка плечевой
кости и сухожилия надостной мышцы лежит
bursasubdeltoidea,
с которой сообщается bursasubacromialis.
Эти сумки с полостью сустава не сообщаются.
Между шейкой лопатки и сухожилием
подлопаточной мышцы имеется bursam.
subscapularis,
она сообщается с полостью плечевого
сустава и соединяется с bursasubcoracoidea,
расположенной у основания клювовидного
отростка.
Суставная
капсула прикрепляется к анатомической
шейке плечевой кости. Укрепляющей сумку
связкой является lig.
coracohumerale.
Более плотные отделы суставной сумки
также отмечаюся как связки: 1) lig.
glenohumeralesuperius
2) )lig.
glenohumeralemedium
3) ) lig.
glenohumeraleinferius.
Наибольшее значение имеет средняя
связка, т.к. при ее отсутствии легко
происходит вывих в плечевом суставе.
Полость
плечевого сустава расширена за счет
трех заворотов: подмышечного, подлопаточного
и межбугоркового. Кнутри от подмышечного
заворота проходит n.
axilaris,
который часто повреждается при вывихе
плечевого сустава. Подлопаточный заворот
представляет собой bursam.
subscapularis.
Слабыми местами является подлопаточный
и межбугорковый заворот. При гнойном
воспалении плечевого сустава именно
здесь происходит прорыв гноя в соседние
области ( подлопаточный заворот — в
подлопаточное костно-фиброзное ложе,
где находится m.
subscapularis
или в подкрыльцовую впадину; межбугорковый
заворот — в переднее ложе плеча или в
поддельтовидное пространство).
Обоснование
оперативных доступов:
Прокол
плечевого сустава.
спереди:
прощупывается клювовидный отросток
лопатки и непосредственно под ним делают
вкол, иглу продвигают кзади, меду
клювовидным отростком и головкой
плечевой кости на глубину 3-4 см.
сзади:
через точку расположенной ниже заднего
края верхушки акромиального отростка,
в ямке, образованной задним краем
дельтовидной мышцы и нижним краем m.
supraspinatus.
Иглу проводят кпереди по направлению
к клювовидному отростку на глубину 4-5
см.
Передняя
артротимия по Лангенбеку.
Положение
больного на здоровом боку. Разрез кожи
начинают на передней поверхности
акромиального отростка лопатки и
продолжают вниз на 6-8 см по переднему
краю дельтовидной мышцы. Рассекают
фасцию и тупым инстументом разделяют
дельтовидную мышцу по ходу ее волокон,
рассекают капсулу сустава. Сустав
дренируют, потом накладывают редкие
швы на сумку, мышцы и кожу.
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
12.02.201523.77 Mб107OPKh_Lopukhin_ch1.djvu
- #
- #
- #
- #
- #
- #
- #
Источник
Эндопротезы
плечевого сустава устанавливают как с
цементной, так и с бесцементной фиксацией.
Для этой цели используют несколько
типоразмеров ножки и головки эндопротеза.
Однополюсные протезы плечевого сустава
могут быть как неразъемными, так и
разъемными, что значительно облегчает
их установку. Как правило, ножка протеза
округлой формы, канюлирована на всем
протяжении по окружности. В своем
проксимальном отделе протезы имеют
ребра для внедрения в проксимальный
отдел дистального отломка плечевой
кости для предотвращения ротации ножки
в костном канале плечевой кости и
отверстия для крепления сухожилий
вращающей манжеты. Шейка протеза с целью
повторения естественного шеечно-диафизарного
угла плечевой кости расположена под
углом 140? относительно оси ножки протеза
(рис. 13-24).

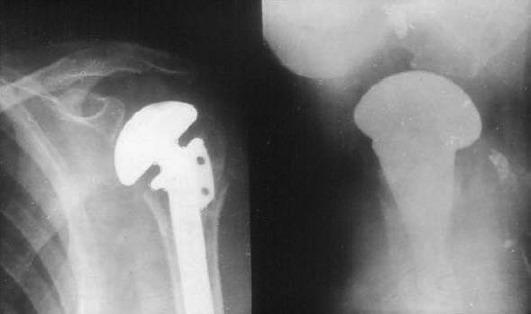
Рис.
13-24. Послеоперационные рентгенограммы
в прямой и аксиальной проекции.
ЭТАПЫ
ОПЕРАЦИИ
Оперативное
вмешательство по замене поврежденного
проксимального отдела плечевой кости
включает 5 этапов.
Доступ
к проксимальному отделу плечевой кости.
По данным литературы, этот доступ имеет
различные эпонимические названия:
Оллье-Гютера, Лексера, Тилинга (К.А.
Григорович, 1956).Выделение
и формирование внутреннего и наружного
ротаторов. Выделение и мобилизация
сухожилия длинной головки двуглавой
мышцы плеча.Удаление
головки, мелких фрагментов проксимального
отдела плечевой кости.Имплантация
плечевого компонента эндопротеза.
Возможна как цементная, так и бесцементная
фиксация плечевого компонента.Формирование
вращающей манжеты плеча.
Такое
соблюдение этапности операции позволяет
методически верно воспроизвести не
только анатомо-функциональные особенности
соотношения головки эндопротеза и
суставной поверхности лопатки. Это дает
возможность стабилизировать во
вправленном состоянии головку относительно
суставной поверхности лопатки за счет
подшивания ротаторов антагонистов с
дополнительным «подвешиванием» плеча
за счет натяжения сухожилия бицепса. В
конечном итоге это служит предпосылкой
для будущей стабилизации и функции
плеча.
Следует
особо указать на то, что 2-й и 3-й этапы
операции, в зависимости от технического
удобства выполнения, можно поменять
местами. Иногда бывает удобнее сначала
извлечь из раны головку плечевой кости,
а затем заниматься выделением ротаторов.
Особое место занимают переломовывихи
проксимального отдела плечевой кости
с глубоким расположением вывихнутой
головки в подмышечной впадине. В таком
случае 2-й этап — извлечение головки,
которая располагается непосредственно
на магистральном сосудисто-нервном
пучке. По данным авторов, это наиболее
трудоемкий, ответственный и технически
сложный этап. Именно на данном этапе
отмечается наибольшая кровоточивость.
Хирургический
доступ
Эндопротезирование
плечевого сустава выполняют только на
общехирургическом столе, позволяющем
придать V-образное положение больному.
Положение пациента должно быть таким,
чтобы плечевой сустав выступал за угол
передней части операционного стола.
Голову пациента фиксируют лентой (рис.
13-25). С помощью операционного белья
отделяют анестезиологическое оборудование
от стерильной зоны.
Доступ
— дугообразный разрез по дельтовидно-грудной
борозде с переходом на наружную
поверхность плеча ниже акромиального
отростка лопатки длиной 10-12 см. После
разделения подкожных тканей передние
и средние пучки дельтовидной мышцы
разделяют методом тупой диссекции.
Диссекцию начинают от уровня
акромиально-ключичного сустава на 5-7
мм кзади от верхушки акромиального
отростка и продолжают непосредственно
латерально и вниз сквозь дельтовидную
мышцу. Диссекция не должна простираться
дальше 4 см от наружной поверхности
акромиона в целях исключения повреждения
подмышечного нерва (рис. 13-26).
При
доступе к проксимальному отделу плеча,
как правило, отмечается повышенная
кровоточивость, что делает необходимым
тщательный гемостаз путем коагулирования,
лигирования и перевязки кровоточащих
сосудов. Выделяют, пережимают и коагулируют
сосуды, огибающие плечевую кость спереди.
Они проходят по передней поверхности
сухожилия подлопаточной мышцы.
При
методически верно выполненном доступе
к проксимальному отделу плечевой кости
дном раны будут осколки или один большой
фрагмент в конгломерате
Рис.
13-26. Хирургический доступ.
гематомы.
В обоих случаях следует всегда быть
готовым к постоянному диффузному
кровотечению из зоны перелома.
Выделение
и формирование ротаторов
Этот
этап начинают с нахождения межбугорковой
борозды либо ее остатков и расположенного
в нем сухожилия длинной головки двуглавой
мышцы плеча. Последнее мобилизуют на
достаточном протяжении и, чтобы не
мешать дальнейшей ревизии и мобилизации
отломков, берут на держалку.
Расположенные
медиально от межбугорковой борозды
фрагменты головки — это остатки малого
бугорка, несущие сухожильную часть
подлопаточной мышцы, т.е. внутреннего
ротатора. Костные фрагменты, расположенные
латерально, — это большой бугорок или
то, что от него осталось. Следует помнить,
что верхняя суставная фасетка большого
бугорка — место прикрепления надостной
мышцы, средняя фасетка — подостной мышцы,
нижняя фасетка большого бугорка — место
фиксации малой круглой мышцы.
После
идентификации ротаторов последние
прошивают в горизонтальном направлении
прочными U-образными швами-держалками,
которые в последующем будут использованы
при подшивании вращающей манжеты к
протезу и диафизу плечевой кости.
Желательно сохранить фрагменты бугорков
с местами прикрепления ротаторов. При
разведении ротаторов в стороны
обеспечивают доступ к головке плеча и
мелким свободным костным фрагментам
(рис. 13-27).
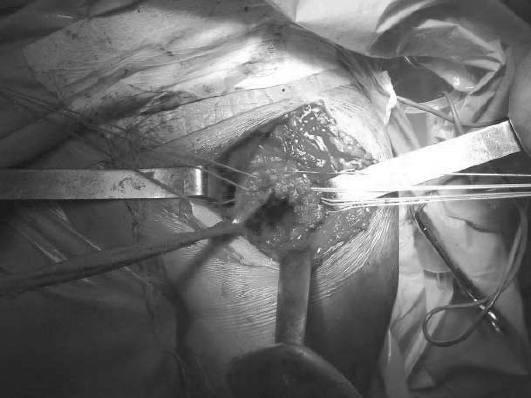
Рис.
13-27. Головка плечевой
кости
удалена, выделены, проши-
ты
и взяты на держалки большой
и
малый бугорки.
Удаление
головки и мелких фрагментов проксимального
отдела плечевой кости
При
переломах проксимального отдела плеча
без вывиха головки этот этап не
представляет больших технических
сложностей, костные фрагменты извлекают
обычными хирургическими инструментами.
Наибольшие
трудности возникают при извлечении
головки в случае ее вывиха. Ввести
винт-штопор сложнее, так как головка
весьма подвижна и при тракции ее есть
опасность травмирования подлежащего
сосудистого пучка. В этом случае для
извлечения головки используют зажимы
типа Микулича или цапки для закрепления
белья. Вращательно-поступательными
движениями головку с помощью этих
инструментов удаляют.
Имплантация
плечевого компонента эндопротеза
Приподнимают
плечо так, чтобы диафиз плечевой кости
вышел из раны вверх. Используют костные
кусачки для обкусывания острых краев
диафиза. Удаляют мелкие костные отломки
и сгустки крови из костного канала
диафиза плечевой кости.
В
костном канале дистального отломка
плечевой кости с помощью ручных сверл
диаметром от 8 до 12 мм с шагом через 0,5
мм формируют канал для ножки протеза
(рис. 13-28). Применение дрели не рекомендуется,
поскольку при этом есть риск удаления
чрезмерного объема вещества кости.
После 8 мм сверла следует использовать
инструменты последующих размеров до
тех пор, пока очередное сверло не вступит
в контакт с кортикальным слоем плечевой
кости. При бесцементной фиксации размер
последнего сверла будет соответствовать
размеру ножки эндопротеза. В зависимости
от особенности строения плечевой кости,
степени выраженности остеопороза и
уровня сохранения метафизарной части
плеча выбирают наиболее целесообразную
длину ножки протеза и ее диаметр.
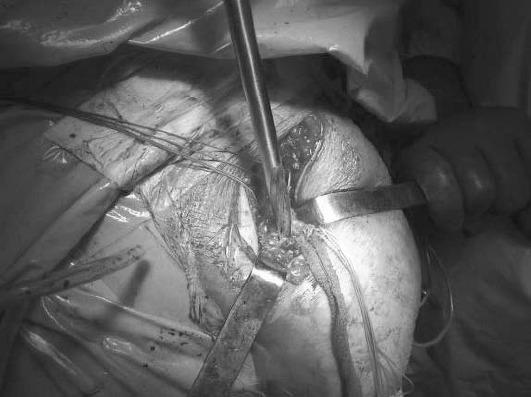
Рис.
13-28. Рассверливание костного
канала.
Следует
помнить, что костный канал плечевой
кости имеет форму конуса, широким
основанием обращенного кверху. При
рассверливании канала под длинную ножку
протеза можно получить ятрогенный косой
перелом плечевой кости в нижней трети,
поскольку плечевая кость менее всего
устойчива к нагрузкам на скручивание.
В
случае выраженного остеопороза, широкого
костного канала, сохранения губчатого
вещества в метадиафизарной зоне вводят
длинную ножку диаметром 12 мм с установкой
ее на костный цемент. При ширине канала,
превышающей имеющийся диаметр ножки
протеза, также прибегают к цементной
фиксации ножки эндопротеза в плечевой
кости.
При
сохранении губчатого вещества головки,
вплоть до анатомической шейки, используют
короткие ножки эндопротеза обоих
диаметров.
При
большой ширине костного канала, при
отсутствии губчатого вещества, когда
дистальный отломок представляет собой
рассверленную трубку, формируют 3
пропила. Для этой цели служит 2 мм
циркулярная фреза. В эти пропилы вводят
3 ребра ножки эндопротеза. Формирование
3 пропилов осуществляют по протезутрафарету
с учетом физиологического угла ретроверсии
головки плеча, равному 25-30? относительно
фронтальной плоскости. Для удобства
ориентации считают, что линия, проведенная
через мыщелки плеча, расположена во
фронтальной плоскости. Делают 2 метки
на дистальном отломке плеча, через
которые можно провести линию строго во
фронтальной плоскости. Ось шейки протеза
должна быть отклонена кзади для
воспроизведения естественного угла
головки от фронтальной плоскости на
угол 35-40?. От сделанных на дистальном
отломке меток с помощью транспортира-шаблона
отмечают угол для оси шейки протеза,
равный 35-40?, открытый кзади и кнутри.
Делают отметку на крае пропила. Согласно
этой последней метке, вводят в канал
ножку-трафарет таким образом, чтобы она
своим ребром, которое расположено в
одной плоскости с шейкой, совпала с этой
меткой. По трафарету намечают места
пропилов для двух других ребер ножки
протеза, соответственно на переднемедиальной
и заднелатеральной поверхностях диафиза
плечевой кости.
В
случае когда плечевая кость сохранена,
вплоть до уровня анатомической шейки,
рассчитать угол введения протеза по
указанной схеме трудно, так как ротаторы
не дают возможности в достаточной
степени осмотреть раневую поверхность
кости. Но, с другой стороны, задача здесь
упрощается. Ось шейки вводимого протеза
должна быть перпендикулярна раневой
поверхности, соответствующей анатомической
шейке плеча.
Тщательно
промывают костный канал, чтобы удалить
кровь и другой материал. Используют
небольшой подходящий фрагмент губчатого
вещества кости из головки плеча, чтобы
предотвратить избыточное введение
цемента в костный канал. Затем с помощью
специального шприца заполняют костный
канал цементом. Ножку протеза вводят,
используя специальную накладку, которая
соответствует шейке и «воротнику»
протеза (рис. 13-29). При этом надо следить,
чтобы при поколачивании молотком по
накладке не происходило ротации ножки
в канале.

Рис.
13-29. Имплантация ножки эндопротеза.
После
3-5 ударов делают перерыв на несколько
секунд для адаптации кости к механической
нагрузке на расширение. Степень погружения
ножки протеза в костномозговой канал
плечевой кости должна быть такой, чтобы,
с одной стороны, после вправления надетой
на шейку головки не отмечалось «поршневого
симптома» в суставе, с другой стороны,
чтобы вправление вывихнутого протеза
не представляло трудностей вследствие
упора головки в акромиальный отросток
(рис. 13-30). Убирают лишний костный цемент,
промывают рану.
Для
определения размера необходимой головки
протеза делают предварительное измерение
штангенциркулем диаметра и высоты
удаленной головки. Выбранную головку
вручную плотно насаживают на коническую
шейку протеза и заключительным этапом
двумя-тремя ударами добивают молотком
через многослойную салфетку (см. рис.
13-30).
Для
вправления вывихнутого протеза используют
защитник Хомана, который по принципу
рычага упирают в суставной отросток
лопатки, отодвигая мягкие ткани (рис.
13-31).

Рис.
13-30. Имплантирована головка эндопро-
теза.
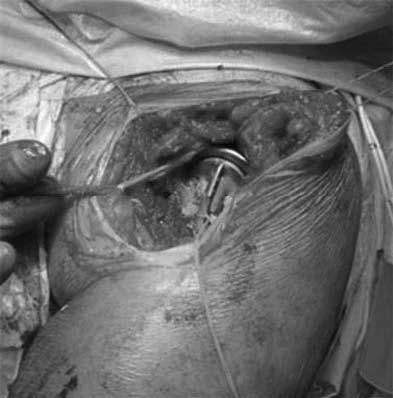
Рис.
13-31. Произведено вправление эндопро-
теза.
Перед
имплантацией плечевого компонента в
дистальном отломке плеча формируют 2
пары отверстий, через которые проводят
П-образные лавсановые швы для последующего
подшивания вращающей манжеты с костным
фрагментом или без него.
Формирование
вращающей манжеты плеча
Сухожилие
длинной головки бицепса на держалке
приподнимают и перемещают в сторону от
той группы ротаторов, которые подшивают
первыми.
Идеальным
можно считать тот вариант, когда наружное
ребро протеза, несущее отверстия для
подшивания ротаторов, полностью
погрузилось в губчатое вещество или
находится на его границе (рис. 13-32).
В
этом случае при максимальной внутренней
ротации сначала подшивают внутренний
ротатор, а затем при максимальной
наружной ротации — наружные ротаторы.
Сохраненные на ротаторах фрагменты
бугорков обеспечивают хороший контакт
«кость-кость».
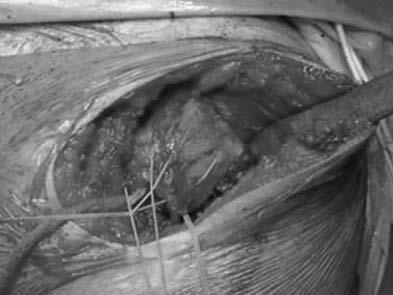
Рис.
13-32. Головка эндопротеза полностью
закрыта
вращающей манжетой.
Когда
отверстия ребра протеза лишь частично
соприкасаются с диафизом кости, подшивают
ротаторы с костными фрагментами, по
возможности обеспечивая контакт
«кость-кость». При самом неблагоприятном
варианте, когда ребро протеза с отверстиями
остается не погруженным в кость, техника
подшивания ротаторов самая простая, но
получаем контакт: «кость-сухожилие-металл».
Во
всех перечисленных случаях после
подшивания ротаторов к кости либо
металлической части протеза последние
дополнительно трансоссально подшивают
к дистальному отломку плечевой кости
и сшивают друг с другом (рис. 13-33).
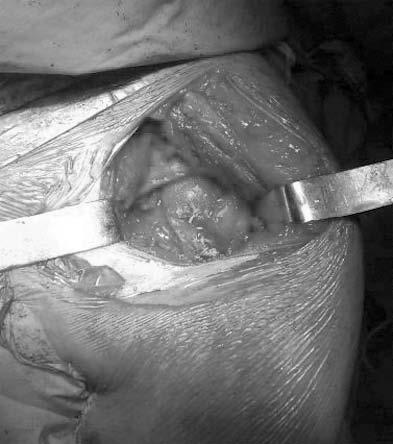
Рис.
13-33. Ротаторы сшиты друг с другом и
подшиты
к кости.
Заключительным
этапом место соединения ротаторов-антагонистов
перекрывают сверху с натяжением
сухожилием длинной головки двуглавой
мышцы плеча. Последняя служит дополнительным
стабилизатором имплантированного
протеза.
Оперативное
вмешательство в обязательном порядке
заканчивают восстановлением вращающей
манжеты плеча. Головка протеза при этом
должна быть полностью закрыта ротаторами
(см. рис. 13-33). Затем под дельтовидную
мышцу устанавливают активный вакуумный
дренаж через контрапертуру, саму
дельтовидную мышцу сшивают рассасывающимися
швами. Подкожную клетчатку сшивают
рассасывающимися, а кожу — узловатыми
швами. В качестве иммобилизации используют
мягкую повязку Дезо с небольшим валиком
в подмышечной впадине.
ПОСЛЕОПЕРАЦИОННЫЕ
ОСЛОЖНЕНИЯ
Нагноение
послеоперационной раны. Основная
профилактика этого осложнения состоит
в наименьшей по возможности травматизации
мягких тканей во время операции и
строгом соблюдении правил асептики.Нестабильность
головки протеза относительно суставной
поверхности лопатки.
ПОСЛЕОПЕРАЦИОННОЕ
ВЕДЕНИЕ
В
послеоперационном периоде пациенты
получают начатый интраоперационно курс
антибактериальной терапии в течение
3-5 сут.
Местно
по подведенному к плечевому сплетению
катеру вводят 30 мл 1% раствора лидокаина
или 30 мл 0,25% раствора бупивакаина
(маркаина♠)
2-3 раза в сутки.
Проводят
коррекцию кислотно-основного равновесия,
водно-электролитного, белкового баланса,
корригируют уровень эритроцитов и
гемоглобина. По состоянию больного
проводят раннюю активизацию уже через
24 ч после операции. Дренаж удаляют через
24-48 ч после постановки. Швы снимают на
9-е сут.
При
хорошем контакте ротаторов с костью
срок иммобилизации оперированной
конечности составляет 3 нед; при подшивании
ротаторов к металлу срок иммобилизации
увеличивается до 6 нед. При сохранившихся
ротаторах на дистальном отломке движения
начинают сразу после снятия швов.
После
прекращения иммобилизации больным
назначают комплексное восстановительное
лечение, включающее тепловые процедуры
(при отсутствии противопоказаний);
миоэлектростимуляцию доступных мышц:
дельтовидной, надостной, подостной,
малой круглой; массаж области плечевого
сустава. Особый акцент делают на
активно-пассивную ЛФК с активизацией
отведения, наружной и внутренней ротаций.
Больных информируют о 6 видах движений,
которые человек способен совершать
плечом. Для усиления воздействия на
мышцы вращающей манжеты плеча используют
специальную петлю. Ее делают индивидуально
такой длины, чтобы пациент ногой,
противоположной от стороны операции
на плечевом суставе, мог прижимать эту
петлю к полу. При этом петля плотно
фиксирует надплечье с лопаткой и
исключает преждевременное включение
в работу лопатки. В качестве спортивных
снарядов используют мяч, круглую палку,
блоки, укрепленные на шведской стенке,
эспандер для плечевого пояса.
Соседние файлы в папке Методы
- #
- #
- #
16.10.201835.34 Mб63Анкин. Практическая травматология.pdf
- #
- #
- #
- #
- #
- #
- #
Источник
