Гиалиновый хрящ в тазобедренном суставе
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Менщикова Т.И.
1
Чегуров О.К.
1
Менщиков И.Н.
1
1 ФГБУ «Российский научный центр «Восстановительная травматология и ортопедия» им. акад. Г.А. Илизарова Министерства здравоохранения России»
Ультразвуковое исследование тазобедренных суставов выполнено на аппаратах Voluson 730 PRO (Австрия) и Hitachi (Япония). Обследованы больные с коксартрозом (I-III стадии, n=74) и контрольная группа здоровых людей (n=22). Использование метода УЗИ позволяет выявить начальные признаки коксартроза: синовит, деструктивные изменения в области субхондральной пластинки, уменьшение толщины гиалинового хряща. При II, III стадии заболевания дает возможность детализировать структурное состояние не только субхондральной пластинки головки, но и синовиальной среды сустава. При посттравматическом коксартрозе сканирование в области повреждения вертлужной впадины позволяют адекватно оценить структурное состояние суставных поверхностей и выбрать подходящий метод лечения индивидуально для каждого пациента. Ультразвуковое исследование является неинвазивным, экономичным, информативным методом, так как включает и качественную и количественную характеристики оцениваемых структур тазобедренного сустава.
ультразвуковое исследование
коксартроз
стадии
1 Андреева Т.М., Поликарпов А.В., Огрызко Е.В. Динамика травматизма у взрослого населения в Российской Федерации за 2010–2014 годы // Менеджер здравоохранения. – 2016. – №6. – С.17 – 26.
2. Волокитина Е.А. Современные представления о коксартрозе и принципы его лечения // Хирургия тазобедренного сустава. – 2012. – № 1. – С.32–51.
3. Жарков П.Л., Удельнова И.А., Пуртова Г.С. Рентгенологическая диагностика артроза // Вестник Российского научного центра рентгенорадиологии Минздрава России. 2010. том 2. – № 10. – С.10–11.
4.Загородний Н.В. Эндопротезирование тазобедренного сустава: основы и практика: руководство. – М.: ГЭОТАР – Медиа, 2012. – 704 с.
5. Зубарев А.В., Неменова Н.А. Ультразвуковое исследование опорно-двигательного аппарата у взрослых и детей: пособие для врачей. – М.: Видар–М, 2006. – 135 с.
6. Кирпичев И.В. Структура коксартроза в различных возрастных группах у больных нуждающихся в первичном эндопротезировании тазобедренного сустава // Современные проблемы науки и образования. – 2015. – № 3. – С. 1–8.
7. Косинская Н.С., Рохлин Д.Г. Рабочая классификация и общая характеристика поражений костно-суставного аппарата. – Л.: Медицина, 1961. – 169 с.
8. Котельников Г.П., Ларцев Ю.В. Остеоартроз: руководство. – М.: ГЭОТАР-Медиа, 2009. – 208 с.
9. Носков С.М. Консервативное лечение остеоартроза. – М.: ГЭОТАР-Медиа, 2013. – 208 с.
10. Ревматология. Клинические рекомендации / под ред. Е.Л. Насонова. – М.: ГЭОТАР-Медиа, 2008. – 288 с.
11. Павлов В.П., Насонова В.А. Ревмоортопедия. – М.: МЕДпресс-информ, 2011.- 464 с.
12. Плющев А.Л. Диспластический коксартроз. Теория и практика. – М.: Изд-во «Лето-принт», 2007. – 495 с.
13. Шостак Н.А. Коксартроз и периартикулярная патология области бедра – особенности клинических проявлений, диагностика, подходы к терапии // Современная ревматология. – 2012. – № 1. – С.15 – 21.
Остеоартроз является самой распространенной патологией суставов, ведущей в последующем к инвалидности [5]. По данным Насонова Н.А., 2008 тенденция к росту заболевания приведет к тому, что количество больных остеоартрозом к 2020 году удвоится [10]. Согласно современным представлениям, остеоартроз рассматривается, как гетерогенная группа заболеваний различной этиологии, но со сходными биологическими, морфологическими и клиническими проявлениями, при этом в патологический процесс вовлекаются не только суставной хрящ, но и все структуры сустава – субхондральная кость, связки, суставная капсула, синовиальная оболочка и периартикулярные мышцы [2].
Различают первичный и вторичный остеоартроз. Причины первичного остеоартроза остаются невыясненными. Остеоартроз рассматривается как мультифакторное заболевание, развитию которого способствуют многочисленные конституциональные и локальные факторы. Вторичный остеоартроз может быть результатом травмы, врожденной дисплазии опорно-двигательного аппарата, эндокринных нарушений, а также ревматоидного артрита, инфекционных артритов, асептических некрозов костей и других заболеваний костей и суставов [11,12,13]. Наиболее часто встречается остеоартроз тазобедренных суставов (коксартроз), приводящий, к прогрессирующему нарушению функции сустава вплоть до полной ее потери [1,2,4,8]. Социальная значимость данного заболевания обусловлена тем, что приводит к инвалидизации трудоспособного населения [1,8].
Золотым стандартом диагностики патологии костной системы является метод рентгенографии. Кажущаяся простой диагностика артроза на деле оказывается сложной и для клиницистов и для рентгенологов [3]. Медленно нарастающие дистрофические изменения никаких признаков воспаления не имеют, и лишь при повреждении синовиальной оболочки сустава может возникать асептическое воспаление, называемое синовитом. Рентгенологические исследования позволяют диагностировать выраженные морфологические изменения, степень которых соответствует глубине разрушения хрящевого покрова, что существенно ограничивает возможность оказания своевременного лечения на ранней стадии заболевания у больных с первичным коксартрозом, когда в патологический процесс вовлечен только суставной хрящ [8,9]. Медленно нарастающие дистрофические изменения никаких признаков воспаления не имеют, и лишь при повреждении синовиальной оболочки сустава может возникать асептическое воспаление, называемое синовитом.
Более ранняя диагностика при первичном коксартрозе может позволить разработать методы профилактики прогрессирования патологического процесса. Внедрение в клиническую ортопедию метода УЗИ существенно расширяет представление о структурном состоянии суставных поверхностей и параоссальных тканях на всех стадиях заболевания [5].
Целью данного исследования явилось определение эхопризнаков различных стадий коксартроза с помощью метода УЗИ.
Материалы и методы исследования
Ультразвуковое исследование выполнено на аппаратах Voluson 730 PRO (Австрия) и Hitachi (Япония) с использованием линейного датчика с частотой 7,5 Мгц. Сканирование тазобедренных суставов выполнено в положении больного лежа на спине, датчик устанавливали по передней поверхности бедра, параллельно пупартовой связке, на 1 см ниже (стандартное сканирование), оценивали качественные характеристики головки: сферичность, структурное состояние контуров головки и впадины, конгруэнтность их суставных поверхностей, наличие глыбок, фрагментов, дегенеративных кист; количественная оценка включала измерение акустической плотности (АП, усл.ед.) субхондральной пластинки и в зонах с деструктивными изменениями, размеров глыбок, фрагментов, гипоэхогенных кист и величины звукопроводимости. При сканировании вдоль шейки бедренной кости оценивали структурное состояние капсулы сустава, измеряли толщину фиброзной и синовиальной оболочек. Обследованы больные с коксартрозом (I-III стадии) и контрольная группа здоровых людей. Структурная характеристика клинического материала представлена в таблице 1. Статистическая обработка результатов проведена с использованием методов вариационной статистики с определением параметрического t-критерия по Стьюденту. Использовались стандартные программы Microsoft Excel. На протяжении всего периода исследования проводили верификацию данных УЗИ с данными рентгенографии. В работе использована классификация Косинской Н.С. [7].
Результаты исследования и их обсуждение
При сканировании тазобедренного сустава у здоровых обследуемых, головка бедренной кости имела сферичную форму и была центрирована во впадине, контур субхондральной пластинки был ровный, однородный. Глубина проникновения ультразвука равнялась 1,8+0,2 мм, акустическая плотность субхондральной пластинки головки бедра = 185+16 усл.ед., толщина фиброзной оболочки капсулы сустава равнялась 1,8+0,4 мм, синовиальной оболочки – 5,2+0,4 мм, гиалинового хряща – 1,5+0,6 мм.
При первой стадии коксартроза пациенты, предъявляли непостоянные жалобы на боли в тазобедренных суставах, которые усиливались после длительной ходьбы и различной физической нагрузки. Рентгенологически по краям вертлужной впадины определялись остеофиты размером 1,3–3,5 мм, а также участки гиперэхогенной (склерозированной) костной ткани. По данным УЗИ, у пациентов с первой стадией коксартроза отмечалось уменьшение толщины гиалинового хряща до 0,9+0,04 мм, уплотнение переднелатерального участка головки бедренной кости (АП=199+12 усл.ед.) и уменьшение акустической плотности латерального и медиального краев головки до 155+10 усл.ед. (p<0,05), по сравнению с контролем. При исследовании капсулы сустава визуализировалась натянутая фиброзная оболочка капсулы сустава, умеренное утолщение синовиальной оболочки до 6,5±0,5 мм. Таким образом, эхопризнаками начальной (I) стадии коксартроза являются гетерогенный по структуре контур субхондральной пластинки головки бедренной кости (наличие участков уплотнения на верхушке эпифиза и мелкие глыбки по краям), уменьшение толщины гиалинового хряща, наличие умеренного синовита.
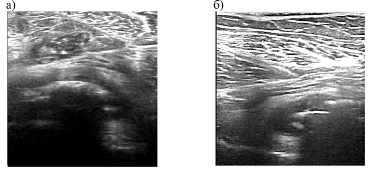
При второй стадии коксартроза все обследуемые отмечали боли в области тазобедренного сустава во время ходьбы и после, а также при придании конечности положения отведения и внутренней и наружной ротации. Рентгенологически отмечалось неравномерное снижение высоты суставной щели, появление краевых остеофитов по краям вертлужной впадины и по наружным контурам головки бедра. Ультразвуковое исследование пораженного тазобедренного сустава позволило выявить эхопризнаки выраженных деструктивных изменений головки: мелкие глыбки по латеральному и медиальному краям головки (АП=135+11 усл.ед.) и отдельные фрагменты (АП=141+17 усл.ед.) вдоль и над верхушкой эпифиза, визуализировались участки истончения субхондральной пластинки до 0,5мм, гиалиновый хрящ толщиной 0,08–0,05 мм дифференцировался в виде островков (рис. 1а). При проведении функциональных проб с отведением и приведением бедра в очагах деструкции головки визуализировались мелкие гипоэхогенные кисты размером 1,0Х0,05Х0,08 мм. Фиброзная оболочка капсулы сустава была неоднородной структуры и утолщена до 3,6+0,6 мм; синовиальная оболочка – 7,5 ± 1,5 мм (рис. 1б).
У больных с третьей стадией коксартроза при клиническом осмотре отмечалась выраженная хромота, утомляемость мышц, постоянные интенсивные боли в области тазобедренного сустава и в пояснично-крестцовом отделе позвоночника, амплитуда движений в пораженном суставе была значительно снижена и составляла 10–15° в сагиттальной плоскости. Рентгенологически при третьей стадии заболевания, как при первичном, так и вторичном коксартрозе определялись: нарушение сферичности головки бедренной кости, дисконгруэнтность сочленяемых поверхностей, сужение «щели» суставной, очаги склероза и субхондральные кисты.
При ультразвуковом сканировании отмечались грубые деструктивные изменения суставных поверхностей: субхондральная пластинка была фрагментирована, между гиперэхогенными фрагментами визуализировались гипоэхогенные кисты с АП=65+11 усл.ед. неправильной формы и различного размера, звукопроводимость была увеличена до 12+7 мм, гиалиновый хрящ практически отсутствовал, суставная щель была неравномерная, сужена до 0,05+0,02 мм (рис. 2а). Эхопризнаки синовита сохранялись, однако в отличие от предыдущей стадии фиброзная и синовиальные оболочки имели неоднородную структуру и были утолщена до 4,8 +2,20 мм и 7,9+2,1 мм соответственно. При сканировании вдоль шейки бедренной кости в области фиброзной и синовиальной оболочек также визуализировались гипоэхогенные кисты различного размера (рис. 2б).
У больных с вторичным остеоартрозом тазобедренного сустава головка бедренной кости определялась в виде отдельных фрагментов размером 3,6–11 мм, АП= 85+10 усл.ед. После травмы вертлужной впадины, контур ее визуализировался в виде фрагментов различной эхоплотности (АП=93–100 усл.ед.), между которыми располагались участки с более низкой акустической плотностью (АП= 65+5 усл.ед.). При повреждении шейки бедренной кости, как правило, визуализировался, дефект ее контура в виде диастаза размером до 5 мм, а также отдельные фрагменты и глыбки с АП=119 усл.ед. (рис. 3а,б).
Заключение
Использование метода УЗИ для оценки структурного состояния тазобедренного сустава позволяет выявить начальные признаки коксартроза, такие как, синовит, деструктивные изменения в области субхондральной пластинки. При II,III стадии заболевания с помощью метода УЗИ возможно детализировать структурное состояние не только субхондральной пластинки головки, но и синовиальной среды сустава. При посттравматическом коксартрозе УЗИ позволяет адекватно оценить структурное состояние суставных поверхностей, особенно в области повреждения вертлужной впадины и выбрать подходящий метод лечения индивидуально для каждого пациента. Ультразвуковое исследование является высокоинформативным методом, так как включает и качественную и количественную характеристики оцениваемых структур тазобедренного сустава.
Таблица 1
Структурная характеристика клинического материала (КА-коксартроз)
Группы обследуемых | Число пациентов | Возраст (годы) | Количество суставов | Здоровый сустав | Больной сустав |
Здоровые пациенты | 22 | 20–45 | 44 | 44 | — |
I стадия КА | 14 | 55–81 | 28 | 14 | 14 |
II стадия КА | 19 | 27–58 | 38 | 19 | 19 |
III стадия первичный КА | 33 | 35–78 | 66 | 33 | 33 |
III стадия вторичный КА | 8 | 34–85 | 16 | 8 | 8 |
Таблица 2
Основные ультразвуковые характеристики I-III стадий при первичном и вторичном коксартрозе (КА) (* р<0,05 по сравнению со здоровым суставом )
Эхопризнаки | Здоровый сустав | I стадия | II стадия | III стадия | III стадия вторичный КА |
первичный КА | |||||
Сферичность головки | сохранена | сохранена | деформирована | не определяется | не определяется |
Контур головки | ровный | ровный | неровный | прерывистый | прерывистый |
Звукопроводимость (мм) | 1,8 + 0,2 | 1,9+0,4 | 3,5+1,5* | 12+7* | 13+6* |
АП (усл.ед.) субхондральной пластинки | 185 + 16 | 199+12 155+10 | 135+11* 141+17* | 121+8* | 85+10* 110+11* |
Контур вертлужной впадины | ровный, однородной структуры | неоднородной структуры | не определяется | ||
Суставные поверхности | конгруэнтны | нарушение конгруэнтности | |||
Гиалиновый хрящ (мм) | 1,5+0,5 | 0,09+0,04 | 0,08+0,03 | единичные островки | отсутствует |
«Щель сустава» | 2,2+0,9 | 2,0+0,5 | 0,09+0,01* | 0,05+0,02* | не ровная |
Фиброзая оболочка капсулы сустава | 1,8+0,04 | 2,5+0,04 натянута | 3,4+0,6* натянута, утолщена | 4,8+2,2* натянута, утолщена | не ровная, утолщена, размытой структуры |
Толщина синовиальной оболочки | 5,2+0,08 | 6,5+0,5 | 7,5+1,5 | 7,9+2,1* | 11+5* |
Фрагменты, глыбки | — | мелкие, по краям | над верхушкой, по краям | фрагментирована | фрагментирована |
Наличие гипоэхогенных кист | — | — | единичные, мелкие | множество АП=65+12 усл.ед. | множество АП=65+12 усл.ед |
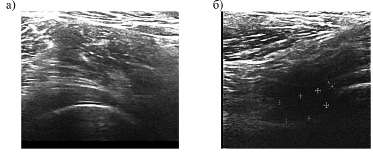
Рис. 1. Сонограммы тазобедренного сустава больного К., 43 лет. Диагноз: первичный коксартроз (II стадия): а – сканирование выполнено вдоль пупартовой связки на 1 см ниже. Визуализируется уплотнение контура субхондральной пластинки на верхушке эпифиза (АП=199усл.ед), фрагмент размером 9 мм над зоной уплотнения; б – крестиками показана капсула сустава (эхопризнаки начального синовита)

Рис. 2. Сонограммы тазобедренного сустава больной Ч., 53 лет. Диагноз: первичный коксартроз (III стадия): а – головка бедренной кости деформированная, верхушка эпифиза уплощена, фрагментирована, гипоэхогенные дегенеративные кисты; «щель сустава » сужена, глубина проникновения ультразвука – до 18 мм; б – при продольном сканировании визуализируются фрагменты головки и шейки бедренной кости, дегенеративные кисты»; эхопризнаки выраженного синовита
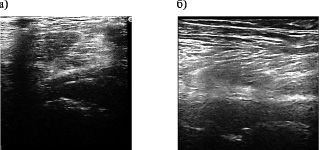
Рис. 3. Сонограммы тазобедренного сустава больной Ч., 53 лет. Диагноз: посттравматический коксартроз (III стадия, последствие травмы вертлужной впадины): а – визуализируются отдельные фрагменты субхондральной пластинки головки бедренной кости; контур вертлужной впадины не дифференцируется, АП= 110–115 усл.ед.; б – при сканировании вдоль шейки бедренной кости визуализируются фрагменты субхондральной пластинки, фрагменты фиброзной оболочки капсулы сустава; эхопризна-ки выраженного синовита (синовиальная оболочка утолщена до 16 мм)
Библиографическая ссылка
Менщикова Т.И., Чегуров О.К., Менщиков И.Н. ИСПОЛЬЗОВАНИЕ МЕТОДА УЗИ ДЛЯ ОЦЕНКИ СТРУКТУРНОГО СОСТОЯНИЯ ТАЗОБЕДРЕННОГО СУСТАВА У БОЛЬНЫХ С РАЗЛИЧНЫМИ СТАДИЯМИ КОКСАРТРОЗА // Международный журнал прикладных и фундаментальных исследований. – 2017. – № 1-1. – С. 42-46;
URL: https://applied-research.ru/ru/article/view?id=11091 (дата обращения: 11.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Чем старше мы становимся, тем хрупче становятся наши кости и хрящи. Возраст проявляется не только на внешний облик человека, но и на внутреннее состояние организма. К сожалению, это природный необратимый процесс, бороться с которым не имеет смысла.
Истончение хряща коленного сустава происходит не только с возрастом. Причиной изнашивания может быть особое строение организма или же большие физические нагрузки. Восстановление истонченного хряща в коленном суставе, о котором будет идти речь в этой статье – это возможно, но довольно трудоемко.
Строение хрящевой ткани
Хрящ коленного сустава
Хрящ в коленном суставе – это некая прослойка между двумя костьми. Он выполняет роль смягчающей ткани во время трения костей друг о друга. Если бы природой не было предусмотрено шарнирной функции хряща, то кости, двигаясь, быстро стирались. К тому же движения давались бы очень сложно, сопровождаясь болью.
Синовиальная жидкость – это смазка сустава. Без природного вещества сустав бы разрушился. А также синовиальная жидкость питает хрящ питательными веществами.
Коллаген отвечает за способность хряща не деформироваться, но в то же время быть пластичным и прочным. Благодаря коллагену хрящ с лёгкостью принимает любую форму и также просто возвращается в исходное положение.
В составе хряща также присутствует незаменимый компонент человеческого организма – вода. Она отвечает за упругость хрящика, поддерживает его при физических нагрузках.
В зависимости от физических качеств, хрящи разделяют на виды:
- гиалиновый;
- волокнистый;
- эластический.
Причины истончения и симптомы
Дегенеративные изменения в гиалиновом хряще возникают не сразу, а начинаются постепенно. Все это может протекать абсолютно без ощутимых симптомов и обнаружиться лишь тогда, когда изменения зашли уже слишком далеко. Синовиальная жидкость в таких случаях густеет, нарушается поставка питательных веществ в сочленение. Сам сустав уже не может быть таким подвижным, как раньше. Итогом этого процесса является то, что на месте хряща образуется кость. Таким образом, возникает заболевание деформирующий остеоартроз.
Причинами разрушения гиалинового хряща могут быть:
- Травма. Как правила, такая причина чаще присутствует у спортсменов в силу их профессиональной деятельности. Иногда из-за чрезмерных нагрузок может отколоться кусочек хрящевой ткани. Если он небольшой, то это никак не отразится на жизнедеятельности человека. Но если повреждение тяжелое, то оно потребует продолжительной терапии.
- Артроз – это истирание хрящевой ткани. Если заболевание вовремя обнаружить, то его можно успешно пресечь. Это очень трудно на ранних стадиях, ведь симптоматика практически отсутствует.
- Изнашивание хрящевой ткани. Он может стираться и изнашиваться из-за нагрузок.
- ощущение скованности в мышцах, повышенная утомляемость;
- появление болей различной интенсивности при ходьбе, характерный хруст. Боли не возникают сразу – в хрящевой ткани нет нервных окончаний;
- отеки колена;
- падения из-за невозможности сустава выдержать вес человека. Здесь нужно быть особенно осторожными, чтобы не допустить дополнительного травматизма;
- преобразование хрящевой ткани в костную (оссификация);
- на УЗИ обнаруживается возникновение наростов на хряще (остеофитов), в зависимости от стадии заболевания они становятся все грубее;
- постепенная ограниченность в движениях;
- на последних стадиях – стирание менисков, деформации и дефигурации суставов.
- старение организма;
- нарушение метаболизма;
- неправильная выработка синовиальной жидкости;
- травмы и чрезмерные нагрузки;
- лишняя масса тела;
- недостаточное и несбалансированное питание;
- малоподвижный образ жизни;
- вредные привычки, в частности, курение.
Гиалиновый хрящ
В нашей статье мы затрагиваем лишь проблему истончения хряща коленного сустава. Коленный хрящ иначе называется гиалиновым хрящом. Его относят к первому типу хрящей. Он состоит из полупрозрачной ткани, в которой содержится наименьшее количество клеток и волокон, чем в остальных двух типах.
Гиалиновый хрящ
Гиалиновый хрящ начинает свое образование еще в скелете эмбриона. После завершения роста, хрящ представляет собой тонкую ткань, которая покрывает концы суставов.
Причины истончения гиалинового хряща
Если говорить о коленных суставах, то основными причинами истончения гиалинового хряща является постоянное движение. Со временем, хрящ, который расположен между коленными костьми теряет свои функции. Это связано с тем, что в организме стало вырабатываться меньше коллагена и синовиальной жидкости.
Но есть и ряд других причин:
- травма – в большей степени подвержены спортсмены. Во время активных физических нагрузок, случается так, что откалывается кусочек от хряща. Это незначительный откол не влияет на работу остальной части хряща, но случаются и более серьезные повреждения, которые требуют госпитализации и дальнейшего длительного лечения;
- артроз – если человек болеет этим заболеванием, то хрящ просто стирается. Если вовремя обратиться к врачу, то можно восстановить хрящ и вернуть его в норму. Но достаточно трудно выявить проблему на начальном этапе, так как хрящ в этом случае истончается практически бессимптомно;
- износ – сильные нагрузки на коленный сустав могут спровоцировать изнашивание хряща. Хрящ трескается и смягчается.
Этот процесс не сопровождается болью, поэтому распознать его также остаточно трудно.
Дегенеративно дистрофические изменения коленного сустава
Суставные поверхности всех суставов покрыты гиалиновым хрящом. Он смягчает трение костей сустава. С возрастом, а также вследствие определенных заболеваний, гиалиновый хрящ начинает истощаться, подвергается дегенеративно-дистрофическим изменениям. Данный процесс лежит в основе такого заболевания, как остеоартроз. Хрящ становится тонким, неровным. Такие изменения приводят к нарушению нормальной функции сустава. Человек начинает испытывать дискомфорт и боль в суставах. Особенно, неблагоприятно на состоянии хрящей сказывается ожирение, из-за повышенной нагрузки на суставы.
На УЗИ коленного сустава в норме гиалиновый хрящ бедренной кости имеет толщину 2-3 мм. Он ровный, четкий, умеренно-повышенной эхогенности. Толщину гиалинового хряща измеряют на мыщелках головки бедренной кости.
Для дегенеративно-дистрофических процессов хряща характерно снижение его толщины менее 2 мм, появление неровности, неоднородности хряща. При поздних стадиях остеоартроза на УЗИ можно отметить появление неровностей суставных поверхностей костей. Можно обнаружить свободные тела в полости сустава – это костные фрагменты, частички хряща. Надо отметить, что иногда бывают ситуации, когда происходит отслоение гиалинового хряща от костной поверхности, на УЗИ данная патология не обнаруживается. Такие изменения возможно диагностировать только на артроскопии коленного сустава.
Мениски коленного сустава
тоже подвергаются дегенеративно-дистрофическим изменениям. В норме мениски имеют четкую треугольную форму с четкими ровными контурами. Эхогенность такая же, как у гиалинового хряща.
Для дегенерации менисков характерно появление неровности, нечеткости контура, неоднородности структуры, возможно выявление кальцинатов. Изменение эхогенности менисков связано с изменением структуры менисков. Вследствие дегенеративных процессов, в менисках появляются дефекты, что приводит к различной эхогенности. Она может быть сниженной, повышенной или смешанной. Чаще, сначала дегенеративным изменениям подвергается медиальный (внутренний) мениск, затем латеральный (наружный) мениск коленного сустава.
Дифференцировать дегенеративные изменения менисков с травмой менисков бывает чрезвычайно сложно. Особенно, если травма коленного сустава произошла на фоне уже имеющихся дегенеративно-дистрофических изменений. Иногда установить правильный диагноз возможно только после МРТ или даже артроскопии.
Небольшое видео по теме. В кадре врач лучевой диагностики, заслуженный врач РФ Гинзбург Л.З.
Норма толщины и нарушение гиалинового хряща
Норма здорового гиалинового хряща в коленном сустава имеет толщину в среднем до 6 мм. Истонченная ткань может уменьшиться в размерах более чем в два раза. Но в зависимости от строения человека, норма хряща может быть иной.
Когда начинает отекать коленный сустав, а гиалиновый хрящ увеличивается в своих объемах – это первый признаке его истончения. Далее – ткань между костьми становится неровной и уменьшается. Такой процесс врач может наблюдать через звуковое исследование, МРТ.
Износ хряща
Специалисты выделяют несколько стадий разрушения хряща:
- на первой стадии восстановление возможно при помощи различных инъекций и физиотерапии;
- на второй стадии хрящ вернуть в былое состояние можно только при помощи хирургического вмешательства;
- на последней третьей стадии спасет эндопротезирование, в этом случае хрящ истощен полностью, а при движении пациент испытывает невыносимые боли в коленном суставе.
Что это такое: краткое описание и виды
Хрящи являются частью опорно-двигательного аппарата человека и представляют собой прочную и гибкую субстанцию. Они покрывают некоторые участки костной ткани, обеспечивая нормальное трение их между собой. В их состав входит клеточная масса, волокна эластина и коллагена. Кроме этого, внутрь их прорастают кровеносные сосуды, которые обеспечивают питание хрящевой ткани.
По гистологии различают такие разновидности хрящей:
- волокнистый;
- гиалиновый;
- эластический.
Восстановление гиалинового хряща
Хондроциты – это клетки, которые отвечают за образование соединений в хряще. Эти жизненно важные соединения способны восстановить ткань истонченного хряща, выработав новые клетки. Но есть они нюанс.
Хондроциты
Количество хондроцитов в организме человека, а конкретно, в хрящевой части минимальное. Поэтому и восстановление бывает довольно длительным. Поэтому при получении травм, когда хрящ быстро начинает уменьшаться, восстановление природными хондроцитами не поможет.
Специалисты же утверждают, что, если повысить гормон роста в организме, но деление хондроцитов увеличится. Таким образом, клетки хряща восстановятся с удвоенной скоростью.
К сведению: за гормон роста отвечает крепкий здоровый сон!
Для увеличения гормона роста отлично подойдут ежедневные тренировки. Они помогут не только выработать гормон, но и положительно повлиять на восстановление поврежденного хряща.
Но перед тем как начать заниматься, нужно ознакомиться с некоторыми правилами:
- не изнашивайте сильно свой организм и тело;
- между каждым подходом нужно делать отдых;
- тренировки должны быть регулярными, составьте график;
- занятия не должны быть слишком долгими.
Лечение
Как уже говорилось ранее, хрящ разрушается постепенно и этот процесс имеет следующие стадии:
- 1 стадия – в этот период есть возможность восстановить поврежденный хрящ с помощью различных инъекций и физиотерапевтических процедур.
- 2 стадия – возврат к нормальному состоянию хряща все еще возможен, но для этого потребуется хирургическая операция.
- 3 стадия – в этом случае единственное, что можно сделать, это операция по замене сустава (эндопротезирование). Никакие другие методы не принесут результата, так как хрящ уже полностью истощен, а боли у пациента присутствуют очень сильные.
Медикаментозное
Использование лекарственных препаратов поможет не только снять болевой синдром, но и восстановить поврежденную ткань хряща. Для этого назначаются средства:
- Хондропротекторы – это группа препаратов, которые способствуют восстановлению поврежденных хрящей.
- Гиалуроновая кислота в уколах, которая вводится в суставы с целью их увлажнения и снижения трения.
- Нестероидные противовоспалительные препараты (НПВП) – средства для симптоматического лечения (обезболивание, снятие воспаления и высокой температуры).
- Уколы плазмы, богатой тромбоцитами. Такая процедура способствует регенерации тканей.
- Витаминные комплексы для поддержания организма и улучшения метаболических процессов.
Гимнастика
В организме человека присутствуют особенные клетки, которые могут регенерировать поврежденную хрящевую ткань. Это хондроциты. Но они содержатся в тканях хрящей в мизерных количествах, поэтому восстановление хоть и идет, но очень медленно. Существует теория, что при увеличении гормона роста в организме повышается и синтез хондроцитов.
В свою очередь, для увеличения уровня гормона роста необходимы ежедневные физические тренировки. Благодаря ним гормона будет вырабатываться больше, а кроме того, они будут способствовать восстановительному процессу в поврежденном хряще. Перед началом восстановительных нагрузок следует усвоить важные правила:
- тренировки должны быть интенсивными, но не изнурительными;
- обязателен кратковременный отдых между подходами;
- занятия должны проводиться на регулярной основе, для этого составляется личный график;
- нагрузки не должны быть очень продолжительными.
Целью таких нагрузок является возврат к прежней амплитуде движений. Все это проводится под медицинским контролем.
Особенно полезны такие упражнения, как:
- разгибание и сгибание ног;
- вращения, «езда на велосипеде»;
- приседания, разведение рук;
- плавание, ходьба, легкий бег, йога.
Есть ряд упражнений, которые запрещены при болезнях хрящевой ткани:
- поднятие тяжестей;
- подъем по ступенькам;
- длительные нагрузки с резкими движениями.
Другие методы
Дополнительные методы лечения:
Благодаря такому воздействию процедур происходит активизация собственных ресурсов организма. На начальной стадии хрящевой дегенерации можно помочь пациенту щадящими методами.
( 1 оценка, среднее 4 из 5 )
Источник
