Гемартроз коленного сустава медикаментозное лечение
Терапия травм колена (ушибы, разрывы связок) часто осложняется гемартрозом — кровоизлиянием в сустав. Оно происходит в результате разрыва сосудов, основной функцией которых является кровоснабжение внутрисуставных структур. Гемартроз возникает и на фоне патологий, развивающихся из-за нарушения свертываемости крови. Его ведущие симптомы — боль, отек, скованность движений.
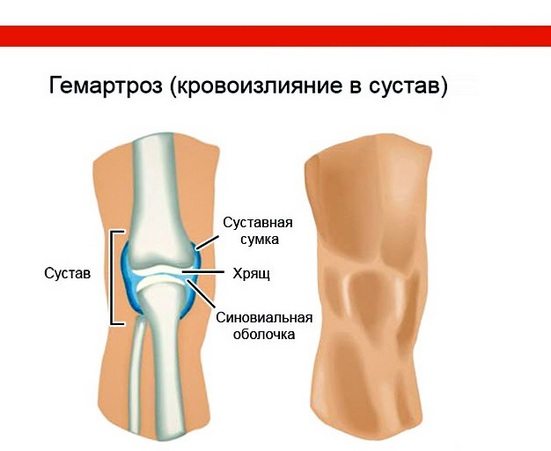
Что такое гемартроз коленного сустава
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Гемартроз чаще всего выявляется именно в колене из-за большой распространенности травм этого сустава. Если в его полость излилось немного крови, то она обычно рассасывается самостоятельно. Но при выраженной патологии кровь разжижается, отчего сформировавшийся отек «смягчается». Колено оплывает, а при изменении положения тела его боковые поверхности смещаются вниз.
Скопление крови провоцирует сдавление тканей, расстройство кровообращения. А это может стать «спусковым крючком» к развитию дистрофических изменений хрящевых и костных тканей.
Стадии и характерные особенности
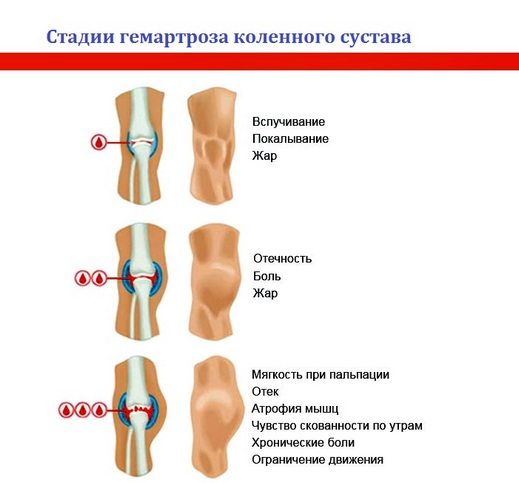
В основе классификации гемартроза лежит объем крови, который излился из поврежденных сосудов в полость колена. Для каждой степени патологии характерны специфические клинические проявления, что часто определяет выбор ортопедом тактики лечения.
| Степень тяжести гонартроза коленного сустава | Характерные особенности |
| Первая | В суставе накапливается менее 15 мл крови. Колено немного отечно, возникающие боли локализованы непосредственно в области сустава. Пациент свободно опирается на стопу или появляются некоторые ограничения |
| Вторая | В колено изливается менее 10 мл крови. Сустав увеличен в объеме, принимает шарообразную форму, его контуры нечеткие. При пальпации ощущается колебание жидкости внутри уплотнения |
| Третья | В сочленении скапливается более 100 мл крови. Кожа над коленом разглаживается, становится красно-синего цвета, формируется обширный отек, отмечается гиперемия |
Причины возникновения
Любая травма колена может стать причиной кровоизлияния в полость сустава — перелом, вывих, подвывих, повреждение связочно-сухожильного аппарата. Гемартроз возникает вследствие падений или прямых направленных ударов. Разрыву мениска наиболее подвержены люди, активно занимающиеся спортом (футболисты, баскетболисты, гандболисты, волейболисты). Выраженные кровоизлияния часто диагностируются после дорожно-транспортной катастрофы или падения с большой высоты.
Кровоизлияние в колено может произойти в постоперационном периоде после планового хирургического вмешательства — удаления мениска, восстановления целостности крестообразной связки, остеосинтеза бедренных мыщелков с помощью пластин или винтов. Развитие гемартроза провоцируют самые незначительные травмы, если человек болен гемофилией, цингой, геморрагическим диатезом. Причем они настолько несущественные, что на приеме у ортопеда пациент даже не вспоминает о них. Причиной кровоизлияния может стать плохое состояние сосудов, характерное для сахарного диабета высокой степени тяжести.
Симптомы заболевания
Интенсивность клинических проявлений гемартроза зависит от количества крови, излившейся в сустав, а также тяжести полученной травмы. Если повреждение было незначительным (ушиб) или кровотечение в сустав возникло на фоне системных патологий, то отмечаются тянущие, распирающие боли. Человек может опираться на стопу, но подвижность колена несколько ограничена.

При тяжелом травмировании (вывих, разрыв связок или мышц) гемартроз проявляется симптомами, характерными для того или иного повреждения. Обычно кожа над суставом опухает, приобретает синюшный оттенок. Надавливание на воспалительный отек сопровождается флуктуацией — перемещение скопившейся жидкости. Пострадавший не способен сделать упор на стопу по нескольким причинам. Во-первых, шагнуть мешает острая, пронизывающая боль. Во-вторых, коленный сустав утрачивает стабильность.
Диагностика патологии
Первичный диагноз выставляется на основании внешнего осмотра пациента, его жалоб, данных анамнеза. Проводится ряд функциональных тестов для оценки мышечной силы, подвижности колена. Для подтверждения диагноза необходимы результаты инструментальных, а в некоторых случаях и биохимических, серологических исследований.
Пункция
Пункция — это не только диагностическая методика, но и эффективный способ лечения гемартроза. Толстой иглой под местной анестезией врач прокалывает кожу и мягкие ткани над суставом и извлекает скопившуюся кровь. По составу экссудата определяется тяжесть и давность патологии:
- алая, свежая кровь скапливается в колене сразу после травмы или рецидива системного заболевания сустава;
- если в выпоте есть кровяные темные сгустки, то это признак застарелой травмы;
- при обнаружении гнойных примесей требуется проведение биохимического исследования для выявления патогенных микроорганизмов (эпидермальных, золотистых стафилококков).
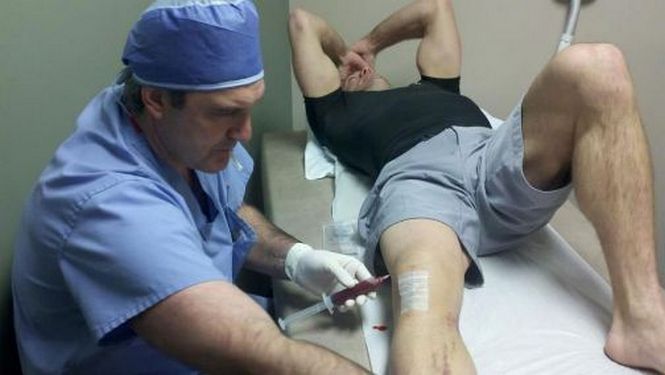
Пункция проводится только при обнаружении в суставе не менее 25 мл крови. После удаления экссудата полость колена промывается антисептиками, а при необходимости — глюкокортикостероидами. Гормональные средства оказывают сразу противоотечное, противовоспалительное, антисептическое действие. После пункции накладывается повязка, затем сустав иммобилизуется гипсовой лангеткой. Через 2 дня врач оценивает состояние колена, а при обнаружении нового кровоизлияния извлекает скопившуюся жидкость. Всего проводится до 3 пункций в зависимости от тяжести травмы.
Рентгенография
Стандартное исследование выполняется в двух проекциях (прямой и боковой). Рентгенография малоинформативна в обнаружении гемартроза, так как на полученных изображениях жидкость не определяется. При обильном кровоизлиянии, характерном для серьезных травм, косвенным подтверждением патологии может стать увеличение размеров суставной щели.
Рентгенография при гемартрозе — вспомогательное диагностическое мероприятие, которое проводится для исключения переломов.
Артроскопия
Так называется малоинвазивная процедура, выполняемая с диагностическими и лечебными целями. Артроскопия проводится при гонартрозе для оценки состояния внутренних поверхностей сустава и при необходимости удаления разрушенных хрящей, менисков, поврежденных связок. Под местной анестезией через проколы кожи и мягких тканей в полость колена вводятся артроскопические инструменты. Один из них снабжен миниатюрной видеокамерой, передающей изображение с объектива на экран монитора.
При проведении артроскопии изотоническим раствором хлорида натрия вымываются мелкие фрагменты и скопившаяся кровь. Затем полость сустава обрабатывается антисептиками, антибактериальными или гормональными средствами.
Другие методы
Наиболее информативны в диагностике гемартроза КТ или МРТ коленного сустава — методы лучевой диагностики, используемые для визуализации костных, хрящевых, мягких тканей. При подозрении на сильное повреждение кровеносных сосудов эти исследования делаются с контрастным усилением.
МРТ и КТ нередко назначаются пациентам с серьезными травмами колена, спровоцировавшими гемартроз, например, внутрисуставными переломами. На полученных снимках хорошо просматриваются надколенник, дистальная часть кости бедра, проксимальные части большеберцовой и малоберцовой костей.
Как лечить коленный гемартроз
Любое клиническое проявление гемартроза служит сигналом для немедленного обращения за медицинской помощью. Это позволит избежать развития инфекционного или деструктивно-дегенеративного процесса. В первые дни лечения пациентам показан постельный режим. Нельзя нагружать поврежденную ногу, а при передвижении следует пользоваться посторонней помощью, тростью, костылями.
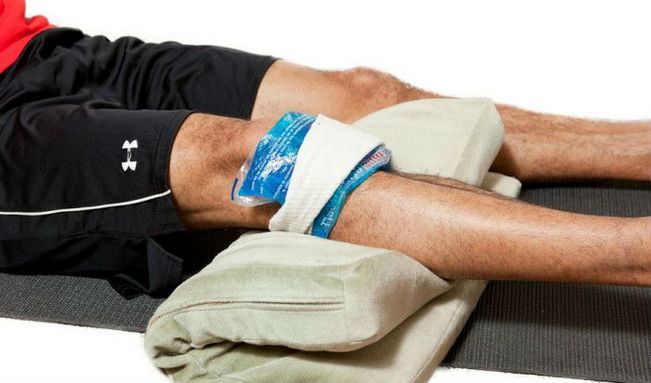
При гемартрозе 1 степени тяжести гипсовая лангетка не накладывается. Поэтому возможно применение холодовых компрессов. К колену нужно приложить пакет, наполненный кубиками льда, или смоченное в очень холодной воде полотенце на 10 минут. Процедура повторяется каждый час.
Медикаментозное лечение
Самый эффективный способ терапии гемартроза — пункция с последующим промыванием полости колена растворами гормональных или антисептических средств. После проведения этой малоинвазивной процедуры в течение нескольких дней (при тяжелых травмах недель) сохраняются остаточные боли. Для их устранения в терапевтические схемы включаются нестероидные противовоспалительные средства (НПВС) в таблетках — Найз, Кеторол, Ибупрофен, Диклофенак, Целекоксиб.
Избавиться от слабых болей помогает применение гелей и мазей с НПВС. Это Финалгель, Артрозилен, Вольтарен, Фастум, Долгит. В лечении гемартроза часто используется гель Индовазин. В его состав входит НПВС Индометацин и венопротектор Троксерутин. Также для ускорения рассасывания отека и гематом применяются наружные средства Троксевазин, Лиотон, Венолайф. При долго непрекращающихся кровотечениях пациентам назначаются Викасол, Дицинон, Аминокапроновая кислота. При гемофилии часто требуется переливание плазмы.
Хирургическое вмешательство
Показанием к проведению операции в большинстве случаев становится рецидивирующий гемартроз, часто осложняющийся синовитами (воспалением синовиальной оболочки). Хирургическое вмешательство осуществляется методами артроскопической или открытой синовэктомии. Врач полностью или частично иссекает синовиальную оболочку, предварительно удалив скопившийся экссудат.
ЛФК
После снятия гипсовой лангетки, купирования воспаления и острых болей, сращения связок, мышц, костей и хрящей пациенту рекомендованы ежедневные занятия лечебной физкультурой. Врач ЛФК при составлении комплекса упражнений учитывает тяжесть полученной травмы, общее состояние здоровья. Первые тренировки проходят под его контролем. Обычно в комплекс включаются следующие упражнения:
- «ножницы» — скрещивание выпрямленных ног;
- имитация езды на велосипеде в положении лежа;
- сгибание и разгибание сустава в положении стоя или сидя.
Тренировку следует остановить при появлении дискомфортных ощущений. Возобновить ее можно только после продолжительного отдыха.
Физиотерапия
Для снижения выраженности болевого синдрома назначаются электрофорез, ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B. В период реабилитации проводятся такие физиопроцедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- гальванические токи;
- ударно-волновая терапия.
Действие всех физиотерапевтических мероприятий направлено на улучшение кровообращения в области колена, укрепление его мышечного корсета, ускорение регенерации поврежденных суставных структур.
Народные средства
Во время лечения гемартроза нельзя использовать народные средства с разогревающим или местнораздражающим действием. Как правило, в состав таких растирок, настоек, компрессов входят скипидар, спирт или водка, индийский лук, чеснок, жгучий перец. Допускается наружное применение отваров, водных настоев, но только после проведения основной терапии.
Врачи рекомендуют применять в лечении гемартроза травяные чаи для устранения воспалительной отечности и повышения общего тонуса организма. Антиэкссудативным действием обладают медвежьи ушки, кукурузные рыльца, шерстистая эрва. Чтобы приготовить чай, нужно залить чайную ложку сухого растительного сырья стаканом кипятка и оставить на час. Процедить, пить по 50 мл 2 раза в день.
Осложнения и последствия
При распаде кровяных клеток в суставе постепенно кумулируется пигмент гемосидерин, что приводит к потере эластичности синовиальной капсулы, гиалинового хряща, связок. К тому же скопление крови является благоприятной средой для роста и размножения патогенных микроорганизмов, поэтому при гемартрозе вероятность развития инфекционного процесса существенно повышается.

Разрушение хрящевых тканей может стать причиной развития тяжелого дегенеративно-дистрофического заболевания — гонартроза. Это медленно прогрессирующая патология колена, пока не поддающаяся полному излечению. А постоянное нахождение в суставе экссудата приводит к частым воспалениям синовиальной оболочки.
Реабилитация и профилактика заболевания
Ускорить выздоровление, восстановить все функции колена позволяют аппликации с озокеритом и парафином, бальнеолечение, гирудотерапия, иглорефлексотерапия. В реабилитационный период пациента также показаны плавание, аквааэробика, йога, скандинавская ходьба и просто прогулки на свежем воздухе.
Профилактика гемартроза заключается в исключении травмоопасных ситуаций. Врачи рекомендуют носить удобную обувь на небольшом каблуке, а при занятиях спортом использовать бандажи, наколенники из воздухопроницаемых материалов.
Прогнозы специалистов
Если гемартроз спровоцирован травмой, то при своевременном обращении за медицинской помощью прогноз на полное выздоровление благоприятный. Развитие гонартроза и других осложнений возможно при тяжелом повреждении коленного сустава и гемофилии.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
- Причины
- Симптомы
- Пункция сустава
- Осложнения
Гемартрозом называют кровоизлияние в сустав. Оно характерно для 70% случаев травматического повреждения колена. Гемартроз требует пункции сустава и промывания его полости. Затем проводится иммобилизация конечности и физиотерапия. Наличие гемартроза затрудняет диагностику внутрисуставных повреждений при помощи неинвазивных методик. Поэтому при серьезных травмах колена с кровоизлиянием нередко проводится диагностическая артроскопия в острый период травмы.
Причины
Причиной гемартроза колена всегда является повреждение кровеносных сосудов. В результате нарушения их целостности кровь вытекает внутрь сустава и скапливается в количествах, зависящих от калибра разорванных вен и артерий, а также особенностей системы коагуляции крови, качества оказанной первой помощи.
Механическое повреждение сосудов, как правило, обусловлено одним из двух факторов:
травма – спортивная, бытовая, профессиональная, криминальная, дорожно-транспортная и любая другая;
операция – иногда гемартроз возникает как осложнение артроскопии или открытой операции на суставе.
Существуют внутренние причины, увеличивающие вероятность гемартроза. У некоторых людей даже незначительная травма приводит к сильным кровоизлияниям. В первую очередь факторами риска являются нарушения в системе коагуляции крови. Причиной может быть врожденный дефицит факторов свертывания, приобретенные заболевания (например, цирроз печени), уменьшение количества тромбоцитов в крови (тромбоцитопеническая пурпура, сильное кровотечение в анамнезе, ДВС-синдром).
Основные виды травм, которые чаще всего приводят к гемартрозу:
повреждение менисков;
разрыв связок колена;
повреждение жировых тел;
внутрисуставные переломы костей.
К сильному повреждению с кровотечением может привести как прямая (удар в колено), так и непряма (подворот ноги) травма.
Симптомы
Гемартроз 1 степени диагностируют уже после того, как внутрь сустава попадает небольшое количество (до 15 мл) крови. Но в этом случае симптомы выражены слабо. Преобладает клиническая картина, связанная не с самим гемартрозом, а с травмой, которая к нему привела. У человека болит колено, однако чувство распирания внутри сустава отсутствует. При ходьбе больной хромает. Возможны блокады сустава или его нестабильность.
При гемартрозе 2 степени внутрь сустава изливается более 15 мл крови. В этом случае появляется клиническая симптоматика, связанная непосредственно с кровоизлиянием. Кожа по краям от надколенника выбухает, формируя в зоне его расположения углубление в виде «седла лошади». При объективном исследовании врач пальпирует коленный сустав и обнаруживает повышенную подвижность надколенника. При надавливании на него ощущается свободная жидкость внутри сустава.
При гемартрозе 3 степени внутрь колена изливается более 100 мл крови. У пациента возникает чувство распирания в суставе. Появляется симптом баллотирования. Он определяется объективно. Врач при распрямленной ноге пациента надавливает на надколенник, после чего тот погружается внутрь сустава. После того как доктор отпускает его, надколенник «всплывает». Он также может смещаться при легком ударе в бедро.
Пункция сустава
При значительном гемартрозе требуется проведение пункции сустава. Это инвазивная манипуляция, при которой внутрь колена вводится игла. С её помощью врач убирает кровь, которая накопилась внутри.
Подготовка
 Данная манипуляция несет в себе риск инфицирования синовиальной оболочки. Поэтому она проводится при строжайшем соблюдении асептики и антисептики, в специально оборудованном для этого кабинете. Это должна быть чистая перевязочная или малая операционная. В этом же помещении не должны обслуживаться пациенты с ранами, которые заживают вторичным натяжением.
Данная манипуляция несет в себе риск инфицирования синовиальной оболочки. Поэтому она проводится при строжайшем соблюдении асептики и антисептики, в специально оборудованном для этого кабинете. Это должна быть чистая перевязочная или малая операционная. В этом же помещении не должны обслуживаться пациенты с ранами, которые заживают вторичным натяжением.
В помещении, где проводится пункция сустава при гемартрозе, обеззараживается всё: стены, мебель, воздух. Обязательно проводится обработка рук хирурга, как перед операцией.
В большинстве случаев процедура выполняется в положении пациента лёжа. Перед этим больной должен раздеться до нижнего белья. По возможности ему следует принять душ: это снизит риск занесения инфекции. Место, куда будет введена игла, следует побрить. Если у человека длинные волосы, желательно надеть косынку.
Выполнение процедуры
Врач-ортопед прощупывает сустав. Он определяет костные ориентиры, точки болезненности, места скопления крови. Кожа в месте введения иглы обрабатывается антисептиками. При этом врач отступает от этой зоны на 20 см. Для обработки используются йодистые препараты и 70% этиловый спирт. Он нужен не только для уничтожения бактерий, но и для удаления остатков йода. Это вещество может увеличивать реактивность сустава, повышая риск воспаления.
В процессе пункции сустава при гемартрозе доктор следует таким принципам:
Правило сдвига кожи. Доктор вводит иглу, а затем смещает пальцами кожу. Таким образом, дальнейшее введение осуществляется в сустав в месте, которое после окончания процедуры не будет сообщаться с поверхностью кожных покровов. Такая манипуляция снижает риск синовита. Кроме того, если врач вводит внутрь сустава какие-то препараты (местные анестетики, противовоспалительные средства), то они не вытекают обратно, потому что кожа возвращается в исходное положение и раневой канал имеет штыкообразную форму.
Принцип двух пальцев. Хотя игла, которая используется для пункции сустава, достаточно тонкая, внутри неё все же есть полость. Она заполняется кожей пациента. При дальнейшем продвижении эти кожные фрагменты попадают внутрь сустава и могут вызывать воспалительные реакции. Чтобы уменьшить риски, доктор стремится, чтобы внутрь иглы попало как можно меньше кожи. Для этого он непосредственно перед осуществлением прокола двумя пальцами разводит кожу в стороны. Её натяжение приводит к снижению толщины. Соответственно, в процессе введения иглы в неё попадает меньший объем тканей.
Метод клещевой фиксации. Используется нечасто. Единственной целью этой манипуляции является отвлечение внимания пациента от процедуры и улучшение её переносимости. Доктор сдавливает пальцами кожу в месте выполнения инъекции, поднимая мягкие ткани. В момент прохождения иглы человек может ощущать меньшую боль. Метод иногда используют у тучных пациентов, у которых увеличен объем мягких тканей.
Обезболивание
В процессе проведения пункции коленного сустава для устранения гемартроза используется инфильтрационная анестезия. Доктор вводит местный анестетик из того же шприца, которым он в дальнейшем будет отсасывать кровь из колена. По мере продвижения иглы лидокаин или другое местноанестезирующее средство постепенно выдавливается в мягкие ткани, обеспечивая уменьшение боли.
Основные принципы анестезии:
следует учитывать возможность занесения инфекции, поэтому соблюдение правил асептики и антисептики является обязательным;
кожа не может быть стерильной даже после обработки антисептиками, поэтому, чтобы не занести инфекцию с поверхности кожи внутрь сустава, врач выдавливает первую порцию анестетика сразу после прохождения кожи (таким образом, из иглы выталкиваются остатки кожных покровов с бактериями, но они попадают под кожу, а не внутрь сустава);
для анестезии у лиц со склонностью к аллергии лучше использовать лидокаин;
после забора анестетика из ампулы следует заменить иглу;
антисептики убивают бактерий не мгновенно, а в течение 1 минуты, поэтому врач вначале смазывает кожу йодом и спиртом, а затем набирает лекарство в шприц (в процессе этой манипуляции проходит время, достаточное для гибели большинства микроорганизмов на поверхности кожи в той зоне, через которую будет вводиться игла);
пункция колена может проводиться через разные точки, но по возможности её делают с наружной стороны, так как в этом случае больной испытывает менее выраженные болевые ощущения.
Врач вводит иглу внутрь сустава не более чем на 1-2 см, чтобы избежать травматизации хрящей или выхода иглы из суставной полости. Укол в хрящ не столько опасен, сколько болезненный для пациента. К тому же, он может закупорить иглу, делая откачивание крови через неё невозможным.
После выполнения пункции колена место прокола кожи смазывают спиртом. Затем его заклеивают салфеткой.
Осложнения
Некоторые пациенты боятся процедуры пункции коленного сустава. Они спрашивают у врача, можно ли обойтись без неё. Теоретически обойтись можно, однако при этом значительно повышается риск осложнений:
развитие хронического синовита;
острый гнойный артрит;
выпадение фибрина и формирование спаек внутри колена.
Поэтому при гемартрозе коленного сустава лечение обязательно начинается с удаления крови из колена. После этого конечность иммобилизируют гипсовой повязкой на срок от 10 дней.
Каждому пациенту с гемартрозом требуется тщательная диагностика. Потому что в большинстве случаев серьезная травма колена, которая сопровождается значительным кровотечением, сопровождается повреждением внутрисуставных структур: менисков, связок, хрящей, костей. Каждого пациента с такой травмой обследуют. Желательно проводить МРТ. Если технической возможности нет, делают УЗИ и рентген.
В трудных диагностических ситуациях проводят диагностическую артроскопию. В ходе этой процедуры внутрь колена вводят трубку с камерой и осматривают суставную полость изнутри. При помощи этой небольшой операции доктор может точно установить все последствия травмы колена.
Источник
