Функционально выгодное положение для локтевого сустава

Движения в суставах является основным функциональным показателем деятельности органов опоры и движения.
Для изучения функции пораженной конечности проводится поэтапное исследования:
• подвижность в суставах;
• наличие или отсутствие недостатков установки конечности;
• мышечная сила;
• функция сустава и конечности в целом.
Всегда проверяют объем активных движений в суставах, а при их ограничении — и пассивных. Объем движений определяют с помощью угломера, ось которого устанавливают в соответствии с оси сустава, а бранши угломера — по оси сегментов «образующих сустав. Измерение движений в суставах конечностей и позвоночника выполняют по международным методом SFTR (нейтральный — 0 °, S — движения в сагиттальной плоскости, F — в передней, Т — движения в трансверзальном плоскости, R -ротацийни движения).
Эти измерения записывают в градусах, например, в норме амплитуда движений для голеностопного сустава составляет S: 25 ° -0 ° -45 °. Отсчет делают от начального положения конечности. Для различных сегментов конечностей оно разное: для плечевого сустава исходным является положение, когда рука свободно свисает вдоль туловища; для локтевого, лучезапястного, тазобедренного, коленного суставов и пальцев изначальным принимают положение разгибания — 180 °. Для голеностопного сустава исходным является положение, когда стопа находится под углом 90 ° относительно голени.
Для определения функционального состояния опорно-двигательного аппарата в суставах измеряют объем движений активных (движения в суставе выполняет сам больной) и пассивных (движения в суставе больного выполняет исследователь). Гранью возможного пассивного движения является болевое ощущение, возникающее у больного. Активные движения иногда в значительной степени зависят от состояния сухожильно-мышечного аппарата, а не только

Рис. 1.5. Определение объема движений в плечевом суставе: А — сгибание и разгибание; Б -отвод и приведения; В — внешняя и внутренняя ротация
от изменений в суставе. В этих случаях между объемом активных и пассивных движений возникает значительная разница. Например, при разрыве сухожилия трехглавой мышцы плеча активное разгибание предплечья резко ограничено, тогда как пассивные движения возможны в пределах нормы.
Физиологические движения в суставах
Исследуя объем движений, необходимо знать пределы физиологических движений в суставах.
В плечевом суставе физиологические движения — сгибание до 90 °, разгибание — до 45 °, отведение — до 90 °, дальнейшее отвода происходит уже с участием лопатки и возможно до 180 °. В плечевом суставе возможны ротационные движения (рис 15). При сохранении их в полном объеме испытуемый может свободно положить ладонь на затылок и опустить ее вниз между лопатками (ротация наружу) или тылом кисти коснуться поясничного отдела позвоночника и провести кисть вверх к лопаткам (ротация внутрь).
Движения в локтевом суставе возможны в пределах: сгибание — до 150 °, разгибание — до 0 °. Пронационный-супинацийни движения предплечья в локтевом суставе определяются в положении, как показано на рис. 1.6, и возможны в пределах 180 °.
Для определения объема ротационных движений конечностей используют ротатометры (рис. 1.7).
В лучезапястного суставе движения осуществляются в пределах 60-90 ° тиль

Рис. 1.6. Определение объема движений в локтевом суставе: А — сгибание, разгибание и переразгибания; Б — пронация и супинация

Рис. Определение объема движений в локтевом суставе: А — сгибание, разгибание и переразгибания; Б — пронация и супинация
ного вгинання и 60-80 ° ладонного сгибания. Определяются также боковые движения кисти — лучевое отведение в пределах 25-30 ° и локтевое — в пределах 30-40 ° (рис. 1.8).

Рис. 1.8. Определение объема движений в лучезапястном суставе: А — тыльная и ладонная флексия Б — лучевая и локтевая девиация

Рис. 1.9. Международно признанные обозначения суставов II-V пальцев кисти: DIP-дистальный межфаланговый сустав РИР-проксимальный межфаланговый сустав МСР — метакарпофаланговый сустав

Рис. 1.10. Международно признанные обозначения суставов I пальца кисти: IP — межфаланговый сустав большого пальца МСР — метакарпофаланговый сустав большого пальца CMC — карпометакарповий сустав большого пальца кисти

Рис. 1.11. Отвод и приведение I пальца в плоскости ладони

Рис. 1.12. Отвод и приведение I пальца перпендикулярно плоскости ладони

Рис. 1.13. Вращения I пальца

Рис. 1.14. Сгибание и разгибание I пальца в метакарпофаланговый и межфаланговом суставах
В пальцах кисти разгибание возможно в пределах 180 °, сгибание в пьястково- фаланговых суставах возможно до угла 90 °, в межфаланговых суставах — до 80-90 °. В пальцах возможные и боковые движения. Особенно важно определить отвода I пальца и возможность противостояния между I и V пальцами (рис. 1.9-1.16).

Рис. 1. 15. Сгибание и разгибание II-V пальцев в межфаланговых суставах и метакарпофаланговый суставе

Рис. 1.16. Противопоставление (оппозиция) и пальца: А — исходная позиция; Б — начало движения; В — положение противопоставления (оппозиции)

Рис 1.17. Определение объема движений в тазобедренном суставе: сгибание и разгибание в положении лежа

Рис. 1.18. Определение объема движений в тазобедренном суставе: переразгибания в положении лежа

Рис. 1.19. Определение объема движений в тазобедренном суставе: отведение и приведение в положении лежа

Рис. 1.20. Определение объема ротационных движений в тазобедренном суставе: внешняя и внутренняя ротация в положении лежа
В тазобедренном суставе объем движений в норме: сгибание — 140 °, разгибание 0 °, переразгибания — 10 °, отведение 30-45 °, приведение 20-30 ° (рис. 1.17-1.20).
При исследовании в положении сгибания бедра до 90 ° объем ротационных движений уве-

Рис. 1.21. Определение объема движений в коленном суставе: сгибание, разгибание и переразгибания
ется до 90 ° (рис. 1.20). Указанные цифры определены для человека, который находится в положении лежа на спине. Амплитуда движений в положении стоя уменьшается. Амплитуда движений в тазобедренном суставе больше при согнутом, чем при разогнутом коленном суставе.
В коленном суставе возможны движения в пределах: разгибание 0 °, сгибание 120-150 °. Существует незначительное переразгибания — до 10 °. При разогнутом колене боковые и ротационные движения голени невозможны. При сгибании колена под углом сорок пятого вращения голени возможно в пределах 40 °, при сгибании колена до 75 ° объем вращения голени достигает 60 ° и становятся возможными незначительные боковые движения (рис. 1.21-1.23).
Амплитуда движений в голеностопного суставе лежит в пределах 20-30 ° тыльного сгибания (разгибания стопы) и 30-50 ° — подошвенного сгибания (рис. 1.24). Приведение стопы, как правило, сочетается с супинацией (поворотом стопы внутрь), отвода сопровождается пронационный движением (вращение стопы кнаружи) (рис. 1.25).
При обследовании стопы необходимо оценить форму, объем движений и состояние свода. Характерные состояния, которые встречаются в клинической практике, приведены на рис. 1.26.
При оценке движений стопы, кроме измерения объема движений в пальцах, обязательно проводится оценка оси пяточной кости и формы пальцев стопы.
Нарушение движений в суставе
При нарушении подвижности в суставе в зависимости от степени ограничения и характера изменений, нарушающих нормальную подвижность суставов, различают следующие состояния:
1) анкилоз или полную неподвижность в пораженном суставе
2) ригидность — сохранение движений в суставе не более 5 °;

Рис. 1.22. Клинический пример определения объема движений в правом коленном суставе с помощью угломера: А — сгибание; Б — разгибание. Имеет место ограничение сгибания в правом коленном суставе

Рис. 1.23. Клинический пример определения объема движений в левом коленном суставе: А — сгибание; Б — разгибание. Имеет место полный объем движений в левом коленном суставе

Рис. 1.24. Определение объема движений в голеностопного суставе: А — пронация; Б — супинация: В — тыльная и подошвенная флексия

Рис. 1.25. Определение объема движений в суставах пальцев стопы: а) оценка подвижности в пальцах стопы; б) измерения сгибания; в) измерения разгибание

Рис. 1.26. Обследование стопы. Часто варианты строения переднего отдела стопы: а) греческий, б) квадратная, в) египетская. Оценка медиальной продольной арки стопы: г) норма; д) отсутствие арки, а к плоскостопие; е) ненормально высокая арка, или пустая стопа. Оценка положения заднего отдела стопы: ж) нормальное положение с вальгусным отклонением пяточной кости от 0 до 6 °; к) если угол вальгусного отклонения превышает 6 °, это вальгусная стопа (в случае любого варусного отклонения пяточной кости констатируют Варусная стопу). Важнейшие деформации пальцев: л) МОЛОТКООБРАЗНОЙ палец в проксимальном межфаланговом суставе м) МОЛОТКООБРАЗНОЙ палец в дистальном межфаланговом суставе н) ногтеобразный палец (по JD Lelievre)
3) контрактура — ограничение подвижности в суставе, оказывается обычными методами исследования;
4) чрезмерная подвижность, то есть расширение границ физиологически возможных движений;
5) патологическая подвижность — подвижность в атипичных плоскостях, не подходящих форме суставных поверхностей этого сустава.
После определения степени нарушения подвижности в суставе необходимо выяснить характер патологических изменений, вызвавших нарушение движений, и функциональную пригодность пораженной конечности при этом изменении движений в суставе.
Анкилозы различают: а) костные, при которых недвижимость в суставе обусловлена костным сращением суставных концов сочленяющихся (рис. 1.27) б) фиброзные — возникают в результате фиброзных, рубцовых спаек между суставными поверхностями (рис. 1.28); в) внесуставные, когда причиной недвижимости в суставе является внесуставной образования костного сращения между костями, сочленяющихся или окостенение

Рис. 1.27. Костный анкилоз надпьятково- голеностопного сустава: имеется костное сращение между надпяточной и большеберцовой костями

Рис. 1.28. Фиброзный анкилоз надпьятково- голеностопного сустава: следует обратить внимание на наличие суставной щели
мягких тканей, окружающих сустав, при сохраненной суставной щели.
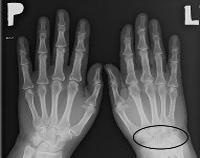
Решающая роль в определении характера анкилоза принадлежит рентгенографии. При костном анкилозе суставная щель отсутствует (рис. 1.27), костные балки переходят через зону бывшей суставной щели, соединяя суставные концы костей в одно целое. При фиброзном анкилозе суставную щель видно (рис. 1.28). Различают функционально выгодные и функционально невыгодные анкилоз.
Выгодными являются такие положения в суставе, когда за счет подвижности соседних суставов достигается максимальная функциональная пригодность конечности.
Функционально выгодные положения следующие:
• для плечевого сустава: отведение плеча до угла 60-70 °, сгибание до угла 30 ° и ротация наружу 45 °
• для локтевого сустава: сгибание под углом 75-80 °, предплечье в положении напивсупинации;
• для лучезапястного сустава: кисть устанавливается в положении тыльного сгибания (разгибания) под углом 25 ° с ульнарного отводом на 10-15 °;
• для суставов II-V пальцев: в пястно-фаланговых суставах сгибание до угла 45 °, в межфаланговых — сгибание до 60 °; И палец устанавливается в положении противостояния (оппозиция) с легким сгибанием конечной фаланги;
• для тазобедренного сустава: сгибание бедра до угла 45 ° при сидячей профессии и к углу 35 ° при стоячей профессии, отвод на 10 °;
• для коленного сустава: сгибание под углом 5-10 °;
• для голеностопного сустава: подошвенное сгибание стопы до угла 5 °.
Ригидность обусловлена развитием крупных рубцовых тканей на фоне измененных суставных поверхностей. От фиброзного анкилоза она отличается тем, что в суставе сохраняются очень незначительные качая движения — до 5 °.
Важное значение имеет определение причин контрактур, возникающих в суставах. По характеру структурных изменений тканей различают следующие контрактуры: артрогенные (рубцовые изменения капсулы и внутрисуставного связочного аппарата), миогенные (дегенерация мышечной ткани), десмогенную (сморщивание фасций и связок), дерматогенные (рубцовые изменения кожи), психогенные ( истерические), нейрогенные (церебральные, спинальные, рефлекторные и др.). Чаще всего контрактуры бывают смешанными, поскольку контрактура, возникшая первоначально в результате изменений в одной ткани (миогенная, нейрогенная), в дальнейшем приводит к вторичным изменениям в тканях сустава (связки, суставная капсула и др.).
Изолированные контрактуры (с одним этиологическим фактором) встречаются только на ранних стадиях развития. По характеру ограничения подвижности в суставах различают: гибочные, разгибательные, приводные, отводные и комбинированные контрактуры.
Для лучшего понимания этих понятий предоставляем примеры возможного развития контрактур в тазобедренном суставе:
• сгибательная контрактура характеризуется тем, что нога находится в положении сгибания под определенным углом и разогнуть полностью ногу больной не может;
• разгибательная контрактура характеризуется тем, что разгибание в суставе возможно до нормы, тогда как сгибание ограничено;
• приводящая контрактура характеризуется тем, что нога приведена, а отвести ее к нормальным границ невозможно;
• отводная контрактура — когда нога отведена и приведения ее невозможно;
• комбинированная контрактура, например, изгибно-приводная (в этом случае разгибание и отведение ноги в норму невозможно).
В противовес перечисленным выше изменениям в суставах, которые проявляются ограничением или отсутствием движений в них, в ряде случаев наблюдается чрезмерная и патологическая подвижность. Исследование боковой подвижности в одноплоскостных суставах (локтевом, коленном, голеностопного и межфаланговых) необходимо выполнять при полностью разогнутом суставе.
Дополнительная подвижность может быть обусловлена как изменениями в мягких тканях сустава (разрывы связок, изменения связь при вялых параличах), так и разрушением суставных поверхностей сочленяющихся костей (перелом суставных поверхностей, разрушение после эпифизарного остеомиелита и др .).
Суставы, в которых патологические движения достигают значительного объема, называются.

Рис. 1.29. Исследование боковой подвижности в коленном суставе
болтающиеся или разболтанными. Исследование чрезмерной подвижности в суставах выполняют следующим образом. Исследователь одной рукой фиксирует проксимальный сегмент конечности, а другой, захватив дистальный сегмент, в положении полного разгибания в суставе определяет не свойственны сустава движения (рис. 1.29).
В некоторых суставах патологическая подвижность определяется специальными приемами. Так, например, при повреждении скрещенных связок коленного сустава возникает так называемый симптом «ящика», который заключается в передне-заднем смещении голени. Для определения этого симптома больной ложится на спину, согнув больную ногу в коленном суставе под острым углом и упираясь стопой в кушетку; мышцы должны быть полностью расслаблены. Врач обеими руками захватывает голень непосредственно под коленным суставом и пытается сместить ее попеременно кпереди и кзади. При разрыве скрещенных связь становится возможным передне-заднее смещение голени относительно бедра.
Источник
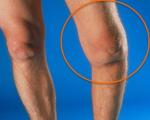
Анкилоз – это неподвижность сустава. Обычно развивается в результате травм и заболеваний, реже носит врожденный характер. Может поражать любые суставы – височно-нижнечелюстной, конечностей, позвоночника. Проявляется отсутствием движений. В случае фиброзного сращения возможны боли, усиливающиеся при нагрузке и попытках движений. Диагноз выставляется по результатам внешнего осмотра, данным рентгенографии и других визуализирующих методов. Лечение оперативное, возможна установка конечности в выгодном положении, восстановление движений путем артропластики или эндопротезирования.
Общие сведения
Анкилоз – один из наиболее неблагоприятных исходов травматических повреждений и заболеваний сустава. Может возникать в любом возрастном периоде, пик заболеваемости приходится на средний и пожилой возраст. Врожденная форма – анкилозы на фоне артрогриппоза выявляются редко. Нижние конечности страдают чаще верхних, первое место по распространенности (почти 50% от общего количества случаев) занимает анкилоз коленного сустава. Наибольшее клиническое значение имеют поражения крупных и средних суставов конечностей и распространенные анкилозы позвоночных сочленений при болезни Бехтерева.
Анкилоз
Причины анкилоза
Патология формируется в результате сращения суставных поверхностей при воспалении, восстановлении тканей после повреждения или длительного отсутствия движений. В практической травматологии и ортопедии выделяют следующие основные причины анкилоза:
- Инфекционные артриты. Суставные концы костей могут срастаться при остром гнойном неспецифическом артрите или хроническом специфическом воспалении, например, туберкулезе.
- Ревматические заболевания. Аутоиммунные и обменные патологии с вовлечением суставов сопровождаются воспалением и, как следствие – образованием рубцовых перемычек между концами костей.
- Остеоартрозы. При дегенеративных поражениях структура тканей меняется, появляются костные разрастания, объем движений постепенно ограничивается, иногда – до полной утраты подвижности.
- Травмы. Обычно анкилоз возникает при тяжелых внутрисуставных переломах и переломовывихах, особенно – на фоне неполной репозиции. Риск развития патологии повышается при открытых повреждениях с инфицированием раны.
- Длительная иммобилизация. При продолжительном отсутствии движений мышцы укорачиваются, в области связок и сухожилий формируются фиброзные изменения, мягкотканные структуры сращиваются между собой, что ведет к образованию контрактур, а в тяжелых случаях – и анкилозов.
В отдельных случаях анкилозы формируются при неправильном лечении артрогрипоза – врожденного состояния, характеризующегося множественными контрактурами.
Патогенез
Движения в суставе осуществляются за счет скольжения покрытых хрящом суставных поверхностей друг относительно друга. Возможность движений обеспечивается эластичностью капсулы и окружающих мягких тканей. Нормальная конфигурация при движениях сохраняется за счет прочных неэластичных связок, которые соединяют кости между собой.
При анкилозе страдает один или два звена, от которых зависит подвижность сустава. Наиболее распространенными вариантами являются полная или частичная утрата хряща с последующим сращением суставных поверхностей и разрастание неэластичной фиброзной ткани внутри или вокруг сустава. Реже хрящи срастаются между собой.
Классификация
С учетом типа сращения выделяют три варианта анкилоза суставов:
- Фиброзный. Возникает при продолжительной иммобилизации, хронических негнойных процессах. Кости соединяются между собой фиброзной тканью. На рентгенограммах суставная щель сохранена, деформирована. Функциональность сустава утрачивается, сохраняются незначительные движения.
- Костный. Становится итогом гнойных артритов и внутрисуставных переломов. Кости в зоне сустава срастаются, образуя единый массив. Суставная щель на снимках не определяется, движения полностью отсутствуют.
- Хрящевой. Формируется при артрогрипозе, выявляется у детей младшего возраста. Характеризуется отсутствием движений при нарушении конфигурации суставных концов костей на рентгенограммах.
В зависимости от протяженности анкилоз может быть частичным или тотальным, по месту расположения – внутрисуставным, внесуставным или сочетанным.
Симптомы анкилоза
Пациент жалуется на отсутствие движений в суставе. При фиброзном сращении обычно присутствует болевой синдром, при костных анкилозах болей нет. При внешнем осмотре сустав находится в фиксированном положении, которое может быть как функционально выгодным (обеспечивающим наибольшую возможность передвижения или самообслуживания), так и функционально невыгодным.
Выгодным положением для плечевого сустава считается умеренное отведение с небольшим отклонением кпереди и разворотом кнаружи. Для анкилозированного локтевого сустава оптимальным состоянием является сгибание под прямым углом. Тазобедренный сустав наиболее функционален в положении незначительного сгибания и отведения, коленный – легкого сгибания, голеностопный – сгибания под углом, немного превышающим 90°. Все остальные положения рассматриваются как функционально невыгодные и нуждающиеся в коррекции.
Внешние изменения при анкилозе могут существенно варьироваться – от грубых деформаций (иногда – в сочетании с укорочением или искривлением конечности) до локального нарушения конфигурации сустава. Симптоматика при попытке пассивных движений зависит от типа сращения. При костном анкилозе движения и боли отсутствуют, при фиброзном определяются качательные движения, сопровождающиеся усилением боли.
Осложнения
Наличие анкилоза оказывает негативное влияние на весь остальной опорно-двигательный аппарат, поскольку нарушает биомеханику движений. Здоровая конечность постоянно страдает от перегрузки, поэтому в ней чаще формируются артрозы и энтезопатии. При анкилозах нижних конечностей нагрузка на позвоночник возрастает и становится ассиметричной, что приводит к искривлениям, остеохондрозу, межпозвонковым грыжам.
Диагностика
Диагноз устанавливается врачом-ортопедом на основании результатов внешнего осмотра и данных визуализационных методик. Для определения воспалительных заболеваний, приведших к формированию анкилоза, осуществляются лабораторные исследования. План обследования включает следующие процедуры:
- Рентгенография сустава. Назначается для уточнения вида и распространенности сращения, в ряде случаев выявляет заболевания, которые стали причиной формирования анкилоза.
- КТ и МРТ сустава. Применяются для детализации изменений, оценки целесообразности хирургической коррекции, выбора вида оперативного вмешательства.
- Лабораторные анализы. Выполняются для определения ревматоидного фактора, специфических аутоантител, гипериммуноглобулинемии, снижения уровня фракций комплемента и других лабораторных признаков ревматических заболеваний.
Дифференциальную диагностику проводят между анкилозами различной этиологии. Иногда патологию необходимо различать с тяжелыми контрактурами.
Лечение анкилоза
Любые консервативные мероприятия при данном состоянии имеют вспомогательное значение, назначаются для устранения этиологического фактора, уменьшения болевого синдрома, на этапе подготовки к операции и в послеоперационном периоде. Единственным эффективным способом коррекции анкилоза в абсолютном большинстве случаев является хирургическое вмешательство.
Консервативная терапия
В основном, применяется при фиброзном анкилозе. Для устранения болей пациентам рекомендуют:
- грязелечение;
- электрофорез с обезболивающими препаратами;
- массаж;
- санаторно-курортное лечение.
При небольшой протяженности фиброзных перемычек возврата подвижности иногда удается добиться с использованием механотерапии.
Хирургическое лечение
Целью операции при анкилозе является восстановление объема движений или выведение конечности в функционально выгодное положение. Применяются следующие методики:
- Резекция сращений. Показана при внесуставном расположении фиброзных или костных перемычек. Позволяет восстановить подвижность сустава. Объем движений после вмешательства зависит от состояния суставных поверхностей, окружающих мягкотканных структур.
- Артродез. Выполняется при порочном положении конечности. Предусматривают частичное удаление костной ткани и создание нового неподвижного сращения. После операции пациент получает возможность опираться на ногу или использовать руку для самообслуживания при сохранении анкилоза.
- Артропластика. Предполагает моделирование суставных поверхностей для возобновления движений. Сустав вскрывают, сращения иссекают, дефекты замещают ауто- или гомотрансплантатами, между костями укладывают прокладки из мягких тканей для предупреждения повторного сращения.
- Эндопротезирование. Пораженные суставные поверхности удаляют и замещают эндопротезом. Наиболее эффективная методика, обеспечивающая полное восстановление функциональности сустава.
После операции проводят стандартные реабилитационные мероприятия – назначают ЛФК, массаж, физиолечение. В процессе лечебной физкультуры больные восстанавливают старые или осваивают новые двигательные стереотипы.
Прогноз
Прогноз при анкилозе определяется видом сращения, тяжестью деформаций в области сустава, состоянием мышц, сухожилий и связок, другими факторами. После артродеза функциональные возможности конечности увеличиваются, частичная или полная нетрудоспособность сохраняется. После артропластики обычно отмечается частичное возвращение подвижности, возможно повторное формирование анкилоза. После эндопротезирования работоспособность восстанавливается.
Профилактика
Профилактика анкилозов заключается в своевременной репозиции внутрисуставных переломов с точным восстановлением конфигурации суставной поверхности, раннем начале лечения воспалительных заболеваний суставов. Нельзя без необходимости злоупотреблять иммобилизацией. При высокой вероятности формирования анкилоза конечность следует заблаговременно зафиксировать в нужном положении гипсовой повязкой.
Источник
