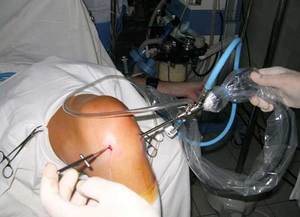
Фото мениска коленного сустава после операции

«Самая лучшая операция та, которую удалось избежать» — Николай Пирогов. Но бывает так, что или слишком долго «бегал», или в принципе «бегать»/«убежать» не смог. Именно в такую ситуацию я попал чуть более года назад, когда, в прямом смысле этого слова, приполз к хирургу с просьбой избавить от постоянной боли в колене. Почти 12 лет я лечился консервативно. Успешно, почти ни в чем себя не ограничивал — привыкнуть можно ко всему. Но старая болячка меня застала врасплох и не дала мне больше шанса на выбор. Операция через 3 дня и…
Далее я должен сделать обязательную ремарку. Все написанное далее — субъективно мое лично мнение и моя ситуация. В медицине практически не бывает одинаковых случаев. Все, даже самые стандартные, заболевания сугубо индивидуальны. Именно поэтому я буду часто использовать слова: «почти», «наверное», «скорее всего», «часто», «бывает» и т.д. Тогда зачем я об этом пишу? У меня не было выбора, но если он есть? По своему опыту, рассказам знакомых и тех, кто прошел этот путь со мной в клиниках, я сделал для себя четкий вывод — операций без осложнений почти не бывает. Наверное, не может быть в принципе. Только вот беда — врачи (хирурги) об этом не говорят, а если и говорят, то вскользь. Да, они могут часами рассказывать о методиках проведения операции, об истории, о статистике, о деталях. Но минимум об осложнениях и побочках, а если и скажут, то только о главных или обязательных, или о тех, которые встречаются более, чем у 60% пациентов. Но ведь есть и другие 40%. Все это на фоне жуткого стресса и боли, что еще сильнее сказывается на понимании происходящего. Как было верно подмечено в одной из статей на geektimes, цитата: «Как и большинство хирургов, они потеряли интерес сразу после того, как операция была признана успешной». В итоге, пациент часто сталкивается с осложнениями не только сразу после операции, а часто позже, уже забыв о недуге.
Само хирургическое вмешательство, как выясняется, это и не такой большой процент в успехе выздоровления. Не, от рук хирурга, конечно, все зависит на 99%. Но еще есть наркоз/анестезия, реабилитация, курсы лекарств, ЛФК, физиотерапия, режим питания/дня и многое другое. К пуговицам претензии есть? Нет — тогда это уже не совсем к хирургу. Эта статья не о хирургии и даже не о медицине в научном смысле этого слова. А о том, что хочется, чтобы врачи почаще открывали рот и больше объясняли пациенту все возможные риски и осложнения. Это, может быть, не особо важно для них, мастеров этого ювелирного дела. Это важно для нас — пациентов, так как мы хотим знать, что нас ждет не только во время операции, но и до и после. А различные проблемы будут: повторюсь — операций без осложнений практически не бывает. Но обо всем по порядку.
Я никогда не был профессиональным спортсменом, но все мое детство прошло на стадионе, где мы всем районом пинали мяч в импровизированные ворота из портфелей. Школьные годы, студенчество — я не мог жить без игры. Играл по несколько раз в неделю: за студенческую команду в футбол, за любительскую — в хоккей. Несмотря на старую экипировку или даже частичное ее отсутствие я умудрялся отделываться синяками или небольшими микротравмами. До тех пор, пока не доигрался до резко опухшего правого колена. В те времена еще не была распространена привычная нам сейчас диагностика по МРТ. Максимум рентген, осмотр и слова районного травматолога типа «до свадьбы заживет». Далее был частично самодельный ортез на шарнирах. Я активно играл еще 2,5 года. Тогда и ортез уже перестал помогать. Благодаря хорошим людям я смог договориться о консультации с врачом одного профессионального клуба, где мне и поставили диагноз разрыва ПКС, да еще с круглыми глаза удивились, как я смог играть все это время. В России тогда артороскопию не делали, а только полное раскрытие сустава, а денег на Германию у меня-студента, естественно, не было. Тогда решением стало консервативное лечение. Да, со спортом пришлось закончить, но я долго жил обычной жизнью пока в один дождливый вечер проблема не вернулась. Повторное консервативное лечение (на котором я настаивал) уже не помогло, и как выяснилось позже, и не могло помочь.
Сейчас, в 2016м году, артроскопия — золотой стандарт при операциях на мениске или пластике связок коленного сустава. Совсем не то, что было в 2003-м. Теперь это малоинвазивная процедура, минимум швов. И цены не особо кусачие. Не буду останавливаться на вопросе выбора клиники и хирурга — это не так важно в данном повествовании и сугубо индивидуально. Все, с кем я встречался, говорили примерно одно и тоже — все пройдет относительно легко, через 3-4 дня домой, через 3-4 недели уже буду ходить, пусть и с костылями. Через 3-4 месяца — плавать и бегать. Через полгода буду как новенький, а через год, так «смогу на пианино играть, хотя раньше не умел». Важно! Сейчас прошел год с момента 1й операции. По факту, я действительно уже бегаю, играю в пинг-понг и даже плаваю. Хожу в фитнесс-клуб. Но тогда я даже не догадывался и не понимал, насколько тернист этот путь. Насколько часто придется переступать через боль и страх, пережить осложнения и получить побочные явления. Это именно то, о чем меня особо не предупреждали (или не акцентировали внимание). Как оказалось, существует много мелочей, о которых хотелось бы знать ДО, а не ПОСЛЕ.
Начинается все еще со сбора анализов для поступления в больницу. В зависимости от требуемых, осложнения здесь касаются по большей части кошелька. Если не пользоваться бесплатной поликлиникой (а они делают не все анализы и процедуры), так вообще сумма может выйти приличной. Это важно, так как перед сдачей анализов уже известна стоимость операции и пребывания в стационаре, но эти дополнительные расходы стали неприятным сюрпризом. Ночь перед операцией и подготовка к ней — тоже не самые приятные процедуры, но явно не самое страшное.
А вот дальше идет первое, о чем надо подумать — наркоз/анестезия. Беседа с анестезиологом за день до операции — это по большей части информация для него (вид наркоза, выбор препаратов, доз и т.д), чтобы все прошло безопасно. Да, он расскажет Вам о том, что и как будет проходить, что «может пойти не так». Но опять же не в полном объеме. Не всегда расскажут, что можно и нельзя в этот день или на следующий день. Образно говоря, 99% операций с таким видом анестезии (в моем случае — спиналка) проходит хорошо. Но как-то не хочется в этот негативный 1% попасть. Та же спиналка дает осложнения (причем даже не в месте укола) сразу после процедуры или далеко после. И не всегда понятно, что возникший через 3-4 месяца недуг — это последствие анестезии, как на это реагировать и как с этим бороться. Мне повезло, обе операции с позиции анестезии прошли почти хорошо. Хотя я до сих пор с содроганием вспоминаю, как на 2й операции было сложно дышать на операционном столе (анестезия в спину в 1й раз была ниже, а во второй раз — выше). Но по факту еще месяц-два были небольшие головокружения и неврологические боли без видимой причины. А через 6 месяцев появились проблемы со зрением. Есть ли связь с анестезией — ни один врач не может ответить ни да, ни нет, но то, что после 2х спинальных обезболиваний есть падение иммунитета и дисбаланс функций организма — это факт, пусть я и не могу это доказать.
Второе — это боль после. Сама операция по пластике ПКС прошла удачно. Процесс занял около 1,5 часов. По идее, самое страшное позади. По идее. По факту, когда спиналка отошла, пришла боль. Но не «плохая» боль, а «хорошая» — признак, что это первый шаг к выздоровлению. Но от того, что она была «хорошая», это не отменяло факта, что колено распирало и оно ныло несколько дней подряд 24 часа в сутки. Да, медсестры больницы отработали отлично: делали все необходимые процедуры, уколы. Я им очень благодарен за это. А с третьих суток, когда сняли повязки и надели специальный ортез (тоже недешевое удовольствие), надо было УЖЕ начинать делать некоторые легкие упражнения. К боли внутри колена добавилась боль от швов (ортез крепился рядом со швом и давил на него). На 5е сутки я был уже дома. Но дома, естественно, нет тех препаратов, которые колят в больнице под присмотром врачей. Вы скажете — а как жы ты хотел без боли? Отвечу — я понимал, что это будет и что через это надо пройти. Но, я хотел узнать или услышать об этом от врачей ДО.
Третье — компенсаторика. Это очень важный момент, о котором часто забывают. А ведь именно из-за этого я попал на вторую артроскопическую операцию на другой ноге. Забавно, но о таких вещах мало кто думает ДО. И я не имею ввиду бытовые неудобства. Фактически, на месяц я был одноногим на костылях. Соответственно функции правой ноги были распределены между двумя руками и здоровой левой ногой. Но опять же, это получалось не всегда и нагрузка на здоровую ногу возросла в несколько раз. Не, колено, где была пластика ПКС заживает и в полном порядке, но изменившийся на время костылей образ жизни сильно «потрепал» и здоровую на тот момент ногу, и руки, и спину. В результате на здоровой ноге при не самых сложных телодвижениях получил разрыв мениска. Скорее всего, я дорвал травму молодости. Но, если бы мне не пришлось жить на одной ноге, возможно этого бы и не случилось. На самом деле, компенсаторика — это не только проблема травматологии. По рассказам моих знакомых могу сказать, что аналогичная по сути проблема есть и у тех, кто делал операции, например, на глазах или проходил курсы химиотерапии. Нет, компенсаторика — это опять же не противопоказание против операции и не главный фактор принятия решения. Вы скажите, что это все и так понятно и логично, что это я туплую. Согласен. Но! Мне повезло, что я до этого никогда не ходил на костылях и не догадывался об этих проблемах. И это логично, если эта проблема «на чужом опыте». Но когда все валится вверх дном, болит и мозги все еще тупят, то такие проблемы выползают на передний план и очень сильно мешают. Даже немного меняется мировоззрение. Например, я понял, как неудобны города для людей с ограниченными возможностями…
Четвертое — реабилитация (постоперационные курсы таблеток и т.д.). Я был заранее предупрежеден о реабилитации. Да, это зачастую необходимо, а в моем случаем даже критично. Соответственно, эти сроки были включены в больничный и отпуск. Но что будет входить в этот курс я узнал только по факту. Да, за это время меня поставили на ноги, фактически, заново научили ходить. Но как показало время, этого было мало. Потребовался второй курс реабилитации. А это опять деньги, нервы, больничный… Да, этот пункт не имеет прямого отношения к недосказанному, но по факту, я же не первый, кто не смог восстановиться в стандартные сроки. А раз так, то когда идет планирование времени и денег, это тоже хотелось бы учитывать ДО. И еще важный момент. В моем случае оперируются колени, а летят мышцы. В том смысле, что одно — лечим, а другое — колечим. Да это побочное явление есть всегда при ПКС, но при других операциях могут страдать другие органы, например, расположенные рядом.
Пятое — легких операций не бывает. Да, после 1го курса реабилитации «всплыл» разорванный мениск на другой ноге. Уже пройдя определенный путь, было решено не мучаться и прооперировать вторую ногу. Тем более опыт я на тот момент считал, скорее, положительным. После разговора с тем же хирургам (подробности не имеют значения) почему-то в голове у меня сложилось, что после пластики ПКС, артроскопия на мениске — это мелочи. Да и разговор с врачом занял уже не 2 часа, а минут 30. Много и так уже было понятно, да и вроде раскурочивать и сверлить будут не много. И домой на третьи сутки, и без ортеза, и без осложнений — типа как зуб полечить. Вот это и стало ключевой моей ошибкой. Подчеркиваю — моей. Я не задал нужных вопросов. Почему-то подумал, что мениск — это мелочи после ПКС. Да и мой врач, который провел уже тысячу операций на мениске, не считал это чем-то аховым. Если бы я знал ДО то, что знаю сейчас, я бы все равно сделал вторую операцию, но позже. Дал бы организму больше времени на восстановление и компенсаторику. Но вышло то, что вышло. Операция опять же прошла успешно. Да, все прошло намного легче. Я ходил на 2й день и ничего не болело. Но на 4-5 сутки начались побочные эффекты. Не критичные, но с учетом хирургического вмешательства, вызывавшие чуть ли не панику. Вроде опять прошел этот круг ада, а на выходе если не лучше, то даже хуже. Нет, к врачу претензий нет — на 5е сутки я задал все эти вопросы и получил на них ответы. Через какое-то время почти все прошло. Ключевое слово — почти. И как теперь стало понятно, что это «почти» — на всю отавшуюся. Хотя я прилагаю все усилия, чтобы и это прошло.
Шестое — рецидив или запоздалое осложнение. Вот прошел год. Я бы оценил свое состояние по коленям на 70-75% от нормы. Оставшееся я наверстываю уже в спортзале. Самое смешное, что сейчас колени — это самая здоровая часть организма. В смысле сами суставы. Да, надо дальше качать мышцы, дальше делать йогу, растяжку и т.д. Но вот недавно вылезло одно осложнение после пластики ПКС. Не смертельно, вероятность операции очень мала. Пока только уколы и физиотерапия. Не хочу вдаваться в детали, по словам хирурга, такое осложнения было в истории современной медицины (артроскопия) в 3х случаях (повторно оперировали 1). Я — 4й. Конечно, такое сложно предсказать ДО, с учетом того, сколько сейчас таких операций делается ежедневно. Но с момента, как эта побочка вылезла, до консультации прошло пару дней, которые прибавили мне седых волос. Проблему пока убрали. Надеюсь, не повторится… А еще сам вычитал: что будут колени ныть в плохую погоду, что хруст останется, проблемы с полном сгибанием тоже никуда не денутся. Целый горшок и склеенный — это все же два разных горшка. Это важно понимать, так как чудесного исцеления на 100% или полного исчезновения проблемы все равно добиться очень сложно. Главное — не болит и практически не мешает вести привычный образ жизни.
Еще раз хочу подчеркнуть. История частная. Мне очень повезло, что со мной работали прекрасные врачи и отличный медперсонал больницы. Но даже их волшебные руки и забота не могут помочь перед особенностями организма. Да, у меня не было выбора: я не мог не делать операции. Но, если у кого-то встанет вопрос о хирургическом вмешательстве, постарайтесь собрать побольше информации об этом. Информацию, даже не о самой процедуре (о ней Вам и так расскажут от и до), а именно о том, что скрыто и о чем на так часто говорят врачи. Осложнения и побочные эффекты есть почти всегда. Они могут быть более или менее выраженные, но они будут. И лучше к ним быть готовым заранее. Если не физически, то хотя бы психологически. Это поможет Вам не только в принятии решения, но спокойно относиться к неожиданным ситуациям после хирургического вмешательства и, возможно, быстрее вернуться к обычному образу жизни.
Источник
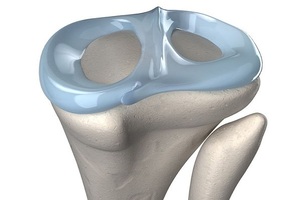
 Мениск — стабилизатор коленного сустава, выполняющий амортизирующее действие. В колене имеется два мениска. Они связаны меж собой поперечной связкой, расположенной спереди сустава.
Мениск — стабилизатор коленного сустава, выполняющий амортизирующее действие. В колене имеется два мениска. Они связаны меж собой поперечной связкой, расположенной спереди сустава.
Мениски необходимы для уменьшения трения костей, соприкасающихся между собой в суставе. А потому их травмы могут существенно затруднять движения.
Терапия патологий менисков коленных суставов
 Традиционных методов лечения два — оперативный и консервативный. Консервативная терапия применяется в случае незначительных повреждений, ушибов и дегенеративных болезней мениска.
Традиционных методов лечения два — оперативный и консервативный. Консервативная терапия применяется в случае незначительных повреждений, ушибов и дегенеративных болезней мениска.
Оперативные методы оправданы при разрывах менисков, что сопровождаются нестерпимой резкой болью, отрывах частей хряща и невозможности выпрямить конечность в колене.
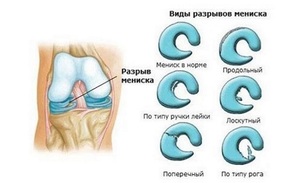
Виды разрывов:
- поперечный либо продольный;
- неполный либо полный;
- раздробленный полностью либо в виде отдельных частей.
Независимо от вида разрыва, для лечения подобных травм применяется хирургическое лечение, подразумевающее частичное либо полное удаление поврежденного мениска.
Стоит отметить, что полное удаление мениска нежелательно, так как это может спровоцировать возникновение артроза или других изменений структуры сустава. Однако, бояться операции не стоит, ведь благодаря современным методикам возможно выровнять края дефекта, без полного удаления мениска.
Методики удаления
-
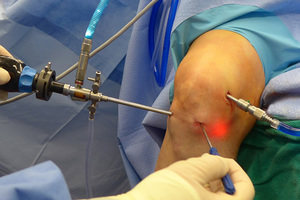 Артротомия либо артроскопия. Наиболее щадящий метод. Выполняется 3 разреза, в каждый из которых вводится специальная трубка. На конце трубки находится видеокамера, выводящая изображение на экран. Вмешательство проводят под местной либо общей анестезией. Возможность осложнений нулевая. Реабилитация минимальна.
Артротомия либо артроскопия. Наиболее щадящий метод. Выполняется 3 разреза, в каждый из которых вводится специальная трубка. На конце трубки находится видеокамера, выводящая изображение на экран. Вмешательство проводят под местной либо общей анестезией. Возможность осложнений нулевая. Реабилитация минимальна. - Менискэтомия. В случаях нарушений функций мениска производится частичное либо же полное его изъятие (то есть менискэктомия). Назначается подобное вмешательство только при невозможности артроскопии. Данная операция проводится открытым способом с использованием спинномозговой либо общей анестезии и характеризуется достаточно длительным периодом реабилитации.
- Трансплантация мениска. Выполняется в случае полного удаления мениска. Основным условием проведения данной операции является отсутствие каких-либо проблем в суставе. А потому трансплантация рекомендуется молодым пациентам (чаще спортсменам и больным, у которых после иссечения мениска ярко выражен болевой синдром). Наиболее часто трансплантантом является протез. Протезы могут быть коллагеновыми, полиуретановыми либо донорскими.
Трансплантанты мениска
-
 Донорские импланты — это своего рода консервированная ткань, крепящаяся к поврежденному суставу штифтами. Кроме того, импланты бывают и человеческими.
Донорские импланты — это своего рода консервированная ткань, крепящаяся к поврежденному суставу штифтами. Кроме того, импланты бывают и человеческими. - Коллагеновые трансплантаты. Представляют собой синтетическое производное. Такой имплант обладает порами, что дает возможность клеткам крови циркулировать, благодаря чему постепенно формируется ткань нового мениска, а синтетический имплант рассасывается и выводится из организма.
Противопоказания к хирургическому лечению
- любые воспалительные процессы в организме (в том числе активный герпес и простудные заболевания);
- три дня до и три дня после наступления менструации.
Операция по удалению мениска коленного сустава
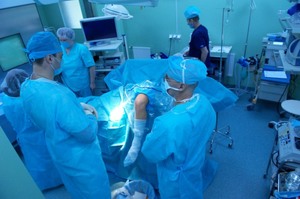 Во время артроскопических операций в полость сустава вводится ирригационная жидкость, применяемая для организации пространства и размежевания суставов для выполнения вмешательства.
Во время артроскопических операций в полость сустава вводится ирригационная жидкость, применяемая для организации пространства и размежевания суставов для выполнения вмешательства.
В редких случаях эта жидкость может скапливаться в окружающих тканях, вызывая кровоизлияния и отеки.
Нет ничего удивительного в том, что после хирургического лечения возникает отек, из-за которого возникают сильнейшие боли, и пациент не может согнуть ногу либо выполнять другие движения в прооперированном суставе. Кроме того, при операции повреждаются кровеносные сосуды и нервные окончания, что обуславливает развитие воспаления.
Еще одним из последствий хирургической терапии является развитие артроза.
Восстановление после операции на мениске
 Реабилитация после вмешательства представляет собой целый комплекс мероприятий, включающих упражнения и физиотерапию. Продолжительность ее зависит от особенностей травмы и вида хирургической операции.
Реабилитация после вмешательства представляет собой целый комплекс мероприятий, включающих упражнения и физиотерапию. Продолжительность ее зависит от особенностей травмы и вида хирургической операции.
Упражнения для восстановления после артроскопии мениска.
- В случаях, когда во время артроскопии производилась полная либо частичная резекция мениска, восстановление следует начинать уже на седьмые сутки после вмешательства.
- Если в результате травмы возникли разрывы связок, либо резекция проводилась открытым способом, реабилитационные упражнения следует отложить, так как травмированное колено в этом случае нуждается в более длительном покое.
- Лечебную физкультуру не проводят сразу после операции по сшиванию краев мениска, так как необходимо время для того, чтобы края срослись. Восстановительный период при этом, как правило, занимает около семи недель.
Раннее восстановление после артроскопии
Цели:
- ограничение диапазона движений;
- ликвидация воспаления;
- укрепление бедренных мускулов для стабилизации сустава колена;
- нормализация кровообращения в прооперированном суставе.
Реабилитационные упражнения:
- стойка на здоровой ноге;
- в положении лежа, пациент напрягает бедренные мускулы на 5−10 секунд;
- легко разгибать больную ногу, под пяткой которой располагается валик. Пациент при этом сидит.
Необходимо помнить о том, что любые упражнения для восстановления после проведения операции должны быть согласованы с лечащим доктором.
Поздняя реабилитация
Задачи:
- ликвидация контрактуры (в случае ее формирования);
- восстановление нормальной походки, а также утраченных в результате травмы двигательных функций;
- укрепление мышц колена.
Для достижения данных целей отлично подходят занятия в тренажерном зале либо бассейне, кроме того, пациентам полезна езда на велосипеде и ходьба.
Комплекс лечебных упражнений
-
 Приседания с использованием мяча. Пациент в положении стоя, немного откланяется назад. Между стеной и поясницей располагают мяч. Приседания следует выполнять, соблюдая угол 90 градусов. Более низкие приседания выполнять не стоит, дабы избежать чрезмерной нагрузки на сустав.
Приседания с использованием мяча. Пациент в положении стоя, немного откланяется назад. Между стеной и поясницей располагают мяч. Приседания следует выполнять, соблюдая угол 90 градусов. Более низкие приседания выполнять не стоит, дабы избежать чрезмерной нагрузки на сустав. - Ходьба назад. Данное упражнение выполняют на беговой дорожке. При этом пациент придерживается за поручни и движется со скоростью не больше 1.5 км/ч, стараясь добиться полного выпрямления конечности.
- Упражнение на степе (невысокая платформа, используемая в аэробике). Если после хирургического вмешательства прошло немного времени, то степ должен быть низким. Со временем высоту его увеличивают. Во время спуска и подъема голень не должна отклоняться в сторону, а потому для эффективного контроля упражнение выполняют перед зеркалом.
- Упражнение с использованием резиновой ленты (длина 2 м). Ленту с одной стороны необходимо зафиксировать, привязав к неподвижному предмету, а другим концом — к здоровой ноге. После этого выполняют махи в сторону, тренирующие мускулы обеих ног сразу.
- Прыжки одной ногой. Выполняют через линию на полу, а чуть позже — через невысокую скамеечку. Такое упражнение развивает координацию и тренирует мышцы.
- Тренировка баланса. Пациент должен удерживать равновесие на колеблющейся платформе.
- Прыжки обоими ногами. Выполняются как на ровных поверхностях, так и на степе. Для повышения эффективности упражнения, запрыгивать можно и прямо, и боком.
- Занимаясь на велотренажере, необходимо следить, чтобы ноги в нижней точке были выпрямлены.
Физиотерапевтические процедуры
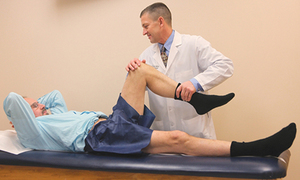 В период после операции физиотерапия помогает тканям восстанавливаться, то есть ускоряет обменные процессы, регенерацию и кровообращение в прооперированной области. Наиболее эффективны в этом случае электростимуляция мышц, массаж, лазеро- и магнитотерапия.
В период после операции физиотерапия помогает тканям восстанавливаться, то есть ускоряет обменные процессы, регенерацию и кровообращение в прооперированной области. Наиболее эффективны в этом случае электростимуляция мышц, массаж, лазеро- и магнитотерапия.
Массаж показан при утрате подвижности и отеках в колене. Пациент должен обучиться самомассажу, для того, чтобы проводить данную процедуру как можно чаще (до нескольких раз за день). Однако сам сустав во время реабилитационного периода массировать не нужно. Остальные физиопроцедуры осуществляются специалистами в клинике.
Восстановление мениска при помощи операции
Для нормального функционирования коленных суставов необходимы мениски, а потому при операциях мениск не удаляется полностью, и здоровая ткань максимально сохраняется. Восстановить мениск хирургическим путем можно двумя способами: протезированием либо наложением шва.
-
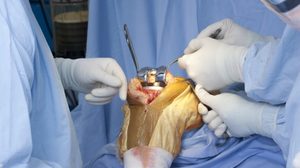 Наложение шва назначается при возникновении линейных разрывов, когда с момента травматизации прошло не больше недели. Обязательным условием формирования шва является хорошее кровоснабжение. В противном случае ткань не сможет срастись, и спустя какое-то время повреждение повторится.
Наложение шва назначается при возникновении линейных разрывов, когда с момента травматизации прошло не больше недели. Обязательным условием формирования шва является хорошее кровоснабжение. В противном случае ткань не сможет срастись, и спустя какое-то время повреждение повторится. - Протезирование менисков проводится при обширных разрушениях сустава либо в случаях удаления большей части мениска. В качестве протезов используют специальные полимерные пластины либо свежемороженные донорские ткани.
В заключение хочется подчеркнуть необходимость как можно более раннего обращения к специалисту в случае травмы. Травматолог определит характер повреждений и пропишет адекватную терапию.
Соблюдение всех рекомендаций и лечебная физкультура достаточно скоро вернут больного к нормальной жизни.
Источник
