Формулировка диагноза гонартроз коленного сустава
Справочник болезней
«Наш долг — для блага наших больных различать научную правду и элементы рекламы» P.Silvestre
Виды остеоартроза
ФАКТОРЫ РИСКА ОСТЕОАРТРОЗА
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
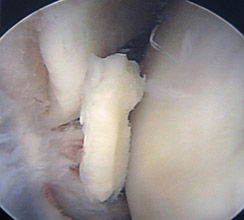
Повреждение хряща
Нормальный и поврежденных хрящ коленного сустава.
КЛИНИКА ОСТЕОАРТРОЗА
• Боль в коленях, тазобедренных суставах: при нагрузке, может быть в покое и ночью.
• Кратковременная утренняя скованность (<30 мин).
• Функциональные ограничения: крепитации, уменьшение объема движения, увеличение кости.
• Выпот умеренный или отсутствует.
• Деформация: фиксированное сгибание, varus или реже valgus.
• Отсутствуют: выраженное местное и системное воспаление, эритема, прогрессирующая немеханическая боль.
КЛАССИФИКАЦИЯ ОСТЕОАРТРОЗА
• Этиология: первичный, вторичный.
• Локализация: коксартроз, гонартроз, артроз кистей (межфаланговый, запястно-пястный сустав I пальца), полиартроз.
• R cтадия: 1–4.
• Функциональная недостаточность: I степень (выполнение жизненно-важных функций без труда), II степень (с трудом), III степень (с посторонней помощью).
Динамика депрессии у малоподвижных пациентов с остеоартрозом
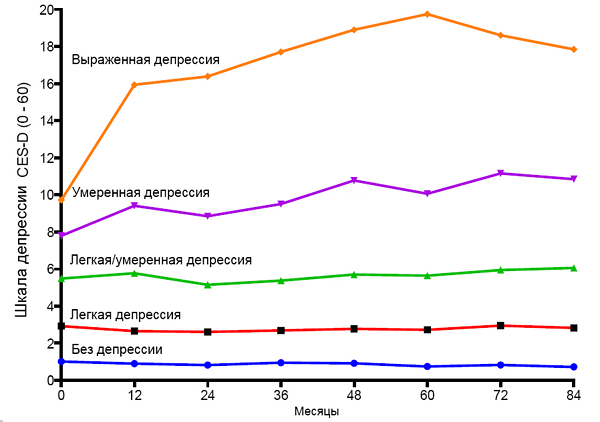
White D, et al. Arthritis Care Research. 2017;69:209–15.
R СТАДИЯ (Kellgren-Lawrence)
• 1 стадия: возможное сужение суставной щели, формирование остеофитов.
• 2 стадия: сужение суставной щели, остеофиты.
• 3 стадия: сужение суставной щели, субхондральный склероз, множественные остеофиты, возможная деформация костей.
• 4 стадия: значительное сужение суставной щели, большие остеофиты, выраженный склероз, деформация костей.
Рентгенография при гонартрозе
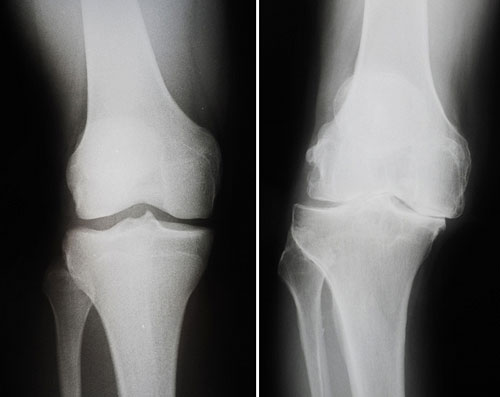
Слева нормальный суства, справа сужена межсуставная щель.
ФОРМУЛИРОВКА ДИАГНОЗА
• Остеоартроз коленных суставов, III стадия, ФН III. [M17.0]
• Остеоартроз межфаланговых суставов кистей (узлы Гебердена), коленных и тазобедренных суставов, II стадия, ФН II. [M15.0]
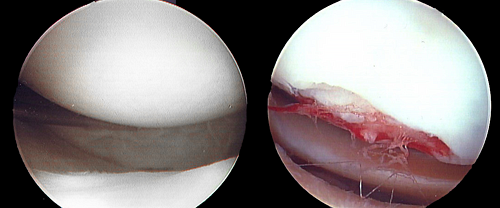
Фрагмент хряща в полости сустава при артроскопии
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Программы самопомощи.
• Физические нагрузки обязательно: ходьба, тред-милл, велотренажер, эластичные ленты, изокинетические, изометрические.
• Гимнастика Тай-чи.
• Адекватная обувь: туфли на низком каблуке.
• Защита суставов: ортезы для рук, брейсы тибиофеморальные, пателлофеморальные.
• Вспомогательные устройства: трость, костыль, ходок.
Селективность нестероидных противоспалительных препаратов
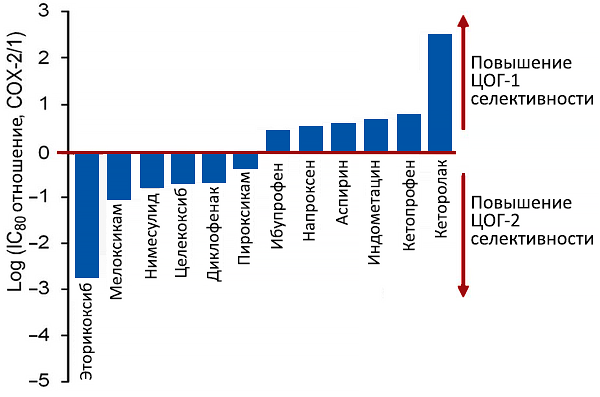
Концентрация подавляющая активность ЦОГ-1 и ЦОГ-2 на 80%. Schmidt M, et al. Eur Heart J. 2016;37:1015–23.
ТАКТИКА ЛЕЧЕНИЯ (ACR)
• НПВП: низкие → полные дозы, диклофенак 50 мг 3 раза.
• Местно: диклофенак/метилсалицилат (колени, руки), крем капсаицина (колени).
• Интраартикулярные инъекции кортикостероидов: гонартроз, коксартроз.
• Дулоксетин 60–120 мг/сут.
• Трамадол: противопоказания к НПВП, неэффективность лечения.
• Преднизолон 10 мг 6 нед при остеоартрозе рук и воспалении (HOPE).
• Хирургическая замена сустава.
• Лечение без доказанного эффекта: парацетамол, глюкозамин, хондроитин, гиалуроновая кислота внутрисуставно, артроскопическая хирургия коленного сустава.
Многодневная динамика боли при коксартрозе
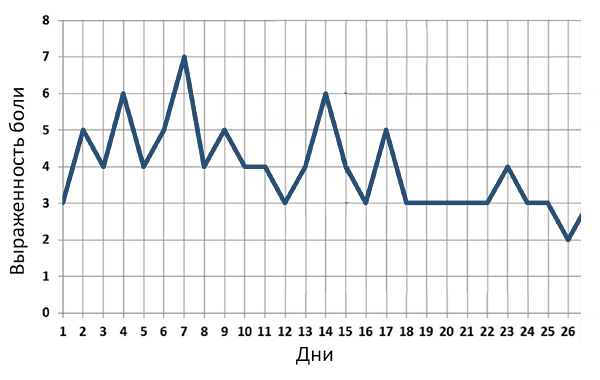
Teirlinck C, et al. Arthritis Care Res. 2019;6:768–76.
ПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (NICE, BOA)
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3–4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
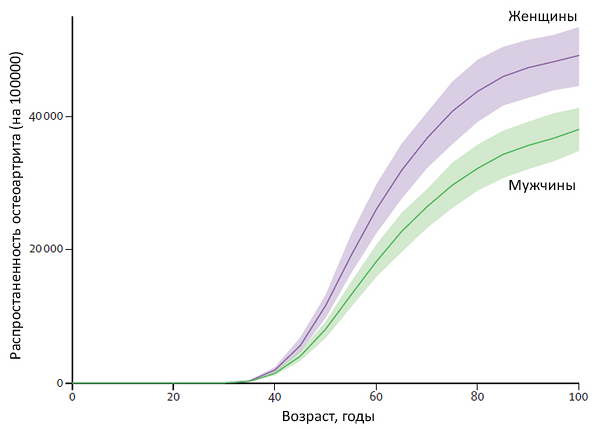
Возраст замены тазобедренных суствов
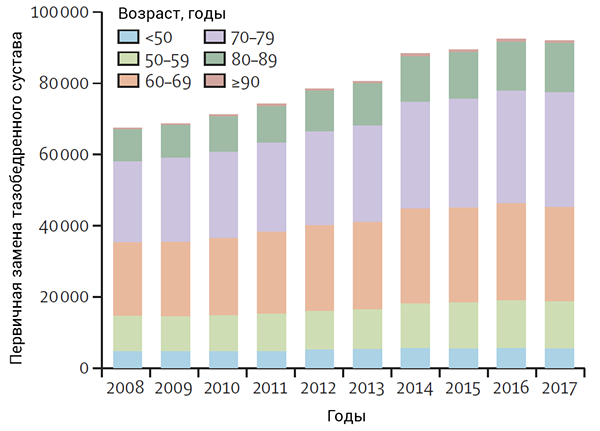
National Joint Registry for England, Wales, Northern Ireland and the Isle of Man. 2018.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (AAOS)
• Инфекция.
• Коморбидность: ожирение, курение, диабет, цирроз, психические расстройства (депрессия, тревога), остеопороз.
• Несоблюдение инструкций: деменция, алкоголизм.
• Факторы пациента (возраст, пол, курение, ожирение, коморбидность) не должны быть барьерами для хирургии (NICE).
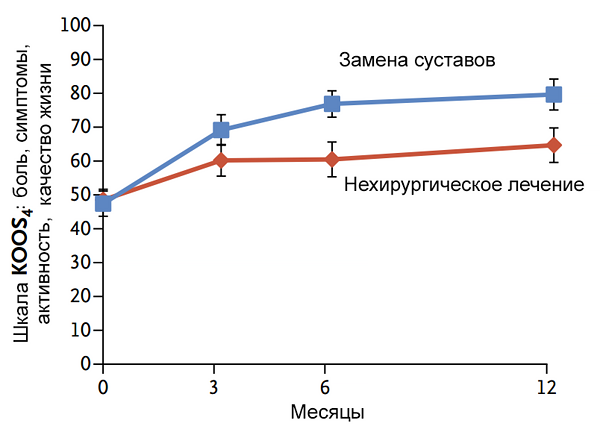
Эффективность замены коленных суставов

Skou S, al. New Engl J Med. 2015;373:1597–606.
Источник
Гонартроз формулировка диагноза
Что такое пателлофеморальный артроз коленного сустава?

Многие годы пытаетесь вылечить СУСТАВЫ?
Причины синдрома
Чаще всего причина появления боли в колене кроется в повреждении хрящевой ткани в районе коленной чашечки.
В большинстве случаев патологические изменения в коленном суставе изначально проявляются в виде пателлофеморального синдрома.
Болезненные ощущения отмечаются в передней части сустава. Воспалительного процесса на данном этапе обычно нет.
Степени развития заболевания
Выделяют три степени болезни:
Клиническая картина
Пателлофеморальный синдром зачастую является предшественником артроза коленного сустава.
Иногда при движении болевой синдром сопровождается хрустом или треском.
Диагностический подход
- магнитно-резонансная томография колена;
- компьютерная томография;
- рентгенологический снимок.
Методы лечения
Если боли в области коленного сустава приобретают постоянный характер, врачи прибегают к следующим мерам:
В такой ситуации проводится терапевтическое лечение дегенеративно-дистрофических процессов.
Возможные осложнения
Предупредить болезнь можно!
Профилактические мероприятия, направленные на предупреждение развития пателлофеморального синдрома, заключаются в следующем:
Пример формулировки диагноза. Остеоартроз первичный, полиостеоартроз с преимущественным поражением коленных и голеностопных суставов
Лечение
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Медикаментозное лечение
Прогноз и профилактика
Контрольные вопросы
1. Дайте определение остеоартроза.
2. Охарактеризуйте классификацию остеоартроза.
3. Опишите клинические критерии остеоартроза.
4. Перечислите рентгенологические критерии остеоартроза.
5. Перечислите принципы лечения остеоартроза.
6. Перечислите базисные препараты лечения остеоартроза.
7. Охарактеризуйте принципы профилактики остеоартроза.
Тестовые задания
Дата добавления: 2016-11-18 ; просмотров: 1369 | Нарушение авторских прав
Экстренная медицина
Этиология. Выделяют две большие этиологические группы:
Клинические симптомы деформирующего остеоартроза
Клинические варианты деформирующего остеоартроза
Диагностические критерии остеоартроза (Институт ревматологии АМН СССР, 1983, 1986)
Лабораторные данные
Программа обследования
Примеры формулировки диагноза
Диагностический справочник терапевта. Чиркин А. А., Окороков А.Н., 1991 г.
Двусторонний гонартроз формулировка диагноза
Двухсторонний гонартроз: лечение 1,2,3 степени
Механизм развития и этиология болезни
По причине выраженного нарушения амортизационных свойств коленного сустава человек начинает хромать, испытывать сильные боли.
Провоцируют двусторонний гонартроз коленного сустава:
Дополнительные причины, вызывающие двусторонний гонартроз 1 степени:
- гормональные сбои в организме на фоне эндокринных заболеваний, патологий репродуктивной системы, климакса у женщин;
- сильное переохлаждение организма;
- индивидуальная генетическая предрасположенность к артрозам;
- плохо сбалансированный рацион, когда суставы не получают достаточного количества полезных микроэлементов.
В повышенной зоне риска — спортсмены (гимнасты, футболисты), люди, которые регулярно поднимают тяжести.
При прикладывании ладони на переднюю часть сустава можно ощутить во время его сгибания сильный хруст.
Разновидности и степени
По причинам прогрессирования классифицируют:
Виды гонартроза по характеру локализации:
Различают три основные степени заболевания со следующими особенностями протекания:
Выявление заболевания
Для диагностики гонартроза наиболее эффективно комплексное проведение нескольких видов исследований.
Список диагностических мер по выявлению болезни:
Пациенту может потребоваться консультация ортопеда, ревматолога, хирурга, эндокринолога и травматолога.
Традиционное лечение
При выявлении гонартроза больному сразу назначается классический курс медикаментозной терапии:
Хирургические меры
Виды проводимых операций:
Физиотерапевтическое лечение
Основные виды физиопроцедур:
- ультразвук;
- магнитотерапия;
- электрофорез с Димексидом;
- грязелечение;
- лечебные ванны.
Физиотерапию нельзя практиковать в следующих случаях:
Диетическое питание
Диета поможет замедлить прогрессирование гонартроза и восстановить хрящевую ткань. Принципы лечебного питания:
Для нормализации функций суставов нужно пить много жидкости (травяной чай, компот или домашние соки).
Особенности ЛФК
Лечебная физкультура при гонартрозе обязательна. Ее цели:
Наиболее эффективные упражнения для укрепления колена:
В качестве вспомогательного лечения вместе с ЛФК можно практиковать массаж.
Советы врача
Снизить риск развития гонартроза,облегчить протекание уже выявленной болезни помогут следующие врачебные рекомендации:
1.Боль в коленном суставе в течение последнего месяц, чаще днем.
б)утренняя скованность не менее 30 минут;
в)крепитация при активных движениях.
Пример формулировки диагноза:Первичный остеоартроз коленных суставов, II ст, ФН II.
Анкилозирующий спондилоартрит (болезнь Бехтерева) (АС), код МКБ 10:М45
Диагностические критерии:
Модифицированные Нью-Йоркские критерии.
1.Боль в крестце в течение 3 месяцев, которая уменьшается при физических нагрузках; в покое-постоянная.
2.Ограничение подвижности поясничного отдела позвоночника в саггитальной и фронтальной плоскостях.
3.Уменьшение экскурсии грудной клетки относительно возрастной и половой нормы.
2-сторонний сакроилеит II-IV стадии или односторонний сакроилеит III-IV стадии.
Реактивные артриты, код МКБ 10:М02
Диагностические критерии:
1. Типичное поражение суставов (ассиметричное, олигоартикулярное, суставы нижних конечностей, особенно коленные и голеностопные).
2. Типичный анамнез (диарея, уретрит) и/или клинические проявления инфекции входных ворот.
3. Прямое выявление возбудителя во(например, соскоб из уретры на хламидии).
4. Выявление специфично агглютинирующих антител с достоверным повышением титра (например, до энтеропатических возбудителей).
5. Наличие НLА-В27 антигена.
6. Виявление субстрата возбудителя с помощью ПЦР или специфичных моноклональных антител.
Достоверный реактивный артрит устанавливается при наличии критериев 1 плюс 3 или 4, или 6. Вероятный — 1 плюс 2 и/или плюс 5.
Подагра, код МКБ 10:М10
Диагностические критерии:
1.Химическое или микроскопическое выявление кристаллов мочевой кислоты в синовиальной жидкости или отложениях уратов в тканях.
2.Наличие 2-х и более следующих критериев:
· четкий анамнез и/или наблюдение подагри-одной атаки (см. выше) с поражением большого пальца ноги;
· клинически доказанные тофусы;
Модуль 2 — СМ2 — нефрология:приказ МЗ Украины №593 от 02.12.2004
Нефротический синдром:
Диагностические критерии:
— экскреторная урография: деформация чашечек, ассиметрия размеров почек, изменения показателей рено-кортикального индекса.
Пример формулировки диагноза:
ü Острый неосложненный левосторонний пиелонефрит.
Амилоидоз почек, код МКБ-10: Е85
Диагностичекие критерии:
— почечные проявления: нефротическиий синдром;
Модуль 2 — СМ3 — пульмонология:приказ МЗ Украины №128 от 19.03.2007
Хроническое обструктивное заболевание легких, код МКБ-10: J 44
Диагностические критерии:
2. Клинические: хронический кашель, прогрессирующая персистирующая одышка.
Пример формулировки диагноза:ХОЗЛ III стадия, тяжелое течение, инфекционное тяжелое обострение. ЛН II. НК I.
Бронхиальная астма, код МКБ-10: J45
Диагностические критерии:
1. Факторы риска: наследственность, окружающая среда, пища, курение и т.д.
— суточная вариабельность ПОСвыд и ОФВ1 > 20 %.
Пневмонии, код МКБ-10:J 12 — J 18
Диагностические критерии НП:
Рентгенологически подтвержденная очаговая инфильтрация легочной ткани и не менее 2-х клинических признаков из приведенных ниже:
— острое начало заболевания с температурой тела выше 38° C;
— кашель с выделением мокроты;
— лейкоцитоз (больше 10 · 109/л) и/или паличкоядерный сдвиг (больше 10 %).
Диагностические критерии ГП:
— температура тела более > 38,3° C;
— PaO2/FiO2 (FiO2 — фракція кислорода в воздухе, котрый выдыхается, %) менше 240;
— кашель, тахипноэ, локальная крепитация, влажные хрипы, бронхиальное дихание;
— количество лейкоцитов в крови менее 4,0 х 109/л или более 12,0 х 109/л, палочкоядерный сдвиг более 10 %;
Пример формулировки диагноза:Негоспитальная пневмония II группы, в S8 — S9 нижней доли левого легкого. ЛН I.
Плеврит, код МКБ-10: J 90
Диагностические критерии сухого (фибринозного) плеврита:
1. Боль в грудной клетки, усиливающаяся при глубоком дыхании, кашле.
2. Повышение температуры тела, неспецифические воспалительные изменения в крови.
3. Шум трения плевры.
Диагностические критерии экссудативного плеврита:
2. Одышка и сухой рефлектрный кашель.
3. Повышение температуры тела, неспецифические воспалительные изменения в крови.
5. Рентгенологически: жидкость в плевральной полости.
Инфекционно-деструктивные заболевания легких, код МКБ-10: J 85
Диагностические критерии:
Модуль 2 — СМ4 — гастроентерология: приказ МЗ Украины № 271 от 13.06.2005 г.
Гастроэзофагальная рефлюксная болезнь, код К21
Диагностические критерии:
2. Эндоскопическое подтверждение эзофагита.
— Положительные результаты 24-часового пищеводного рН-мониторинга (при неэрозивной форме ГЭРБ)
Пример формулировки диагноза:Гастроэзофагальная рефлюксная болезнь, рефлюкс-эзофагит II стадия
Функциональная диспепсия, код МКБ-10: К30
Диагностические критерии:
Наличие за последние 12 месяцев, в течение не менее 12 недель (не обязательно последовательных) таких симптомов:
7. Персистирующие или рецидивирующие классические симптомы диспепсии (боль/дискомфорт в эпигастрии)
Пример формулировки диагноза: Фукциональная желудочная диспепсия с эпигастральным болевым синдромом.
Хронический гастрит (ХГ)
Код МКБ-10:
К29 Хронический гастрит
К 29.3 Хронический поверхностный гастрит
К 29.4 Хронический атрофический гастрит
К 29.6 Другие гастриты
Диагностические критерии:
Пример формулировки диагноза:
· Химический антральный хронический гастрит (тип С), ассоциированный с рефлюксом желчи, умеренной ( II) активности
· Атрофический аутоиммунный хронический гастрит (тип А) дна и тела желудка умеренной ( II) активности
Язвеная болезнь и другие язвы желудка и 12-перстной кишки.
К25 Пептическая язва желудка
К26 Пептическая язва 12-перстной кишки
К27 Пептическая язва неуточненной локализации
К28 Гастроеюнальная язва
Пример формулировки диагноза:
— Нр-положительная язва ДПК, активная фаза. Субкомпенсированный стеноз привратника.
— Лекарственная Нр-отрицательная язва желудка, активная фаза. Хронический пангастрит.
Целиакия, код МКБ-10 К90.0
1. Семейный анамнез и непереносимость злаковых.
Код МКБ-10:
К50 Болезнь Крона (регионарный энтерит)
К 50.0 Болезнь Крона тонкой кишки
К 50.1 Болезнь Крона толстой кишки
К 50.2 Другие формы борлезни Крона
К 50.9 Болезнь Крона тонкой та толстой кишки
Диагностические критерии:
2. Отрицательные результаты повторных бактериологических посевов кала.
Неспецифический язвеный колит
К 51. Язвеный колит
К 51.0 Язвеный энтероколит
К 51.1Язвеный илеоколит
К 51.2 Язвеный проктит
К 51.3 Язвеный ректосигмоидит
К 51.4 Псевдополипоз кишки
К 51.5 Слизистый проктоколит
К 51.8 Другие формы
Диагностические критерии:
1. Характерные симптомы: хроническая диарея с примесью крови и слизи, боль в животе, лихорадка, тенезмы.
2. Отрицательные результаты повторных бактериологических посевов кала.
3. Эндоскопическое и морфологическое подтверждение (диффузного воспаления слизистой с геморрагиями и /или язвеными участками).
Синдром раздраженного кишечника (СРК), код МКБ-10: К58
Диагностические критерии:СРК — диагноз исключения органическаих заболеваний;
— облегчение после дефекации и/или
— начало сопровождается с изменения частоты стула и/или
— начало сопровождается с изменения консистенции стула
2. Симптомы подтверждают СРК, если занимают более четверти суток:
— Изменение частоты стула (более 3-х раз в день или менее 3-х раз в неделю)
— Изменение формы стула
— Нарушение акта дефекации (затруднение, недержание или ощущение неполной дефекации
— Выделение кала со слизью
— Ощущение вздутия и распирания в животе
Диагноз СРК устанавливают при наличии боли и 3-х симптомов.
Пример формулировки диагноза: Синдром раздраженного кишечника с болевым синдромом и метеоризмом.
Желчекаменная болезнь, код МКБ-10: К80
Диагностические критерии:
1. Приступы желчной колики.
Пример формулировки диагноза:Желчно-каменная болезнь, клиническая стадия-калькулезный холецисти в фазе обострения.
Код МКБ -10:К 81 Холецистит (без холелитиаза)
К 81.1 Хронічний холецистит
Диагностические критерии:
2. Выявление признаков воспаления при микроскопии и посеве желчи (во время дуоденального зондирования).
Фунциональные билиарные нарушения.
Код МКБ -10: 82.8. Дискинезии желчного пузыря и пузырного протока
83.4. Спазм сфинктера Одди
Диагностические критериидисфункции сфинктера Одди (ДСО)
Виделяють 3 типа билиарной и 1 тип панкреатической дисфункции.
Билиарная дисфункция сфинктера Одди 1 типа (вероятность 65-95%)
Приступ боли билиарного типа в сочетании с 3-мя следующими признаками:
1. Повышение АСТ и/или ЩФ в 2 и более раз при 2-кратном исследовании
2. Задержка оттока желчи более 45 минут
3. Расширение общего желчного протока более 12 мм.
Билиарная дисфункция сфинктера Одди 2 типа (вероятность 50-63%)
Приступ боли билиарного типа в сочетании с 1 или 2-мя следующими признаками:
1. Повышение АСТ и/или ЩФ в 2 и более раз при 2-кратном исследовании
2. Задержка оттока желчи более 45 минут
3. Расширение общего желчного протока более 12 мм.
Билиарная дисфункция сфинктера Одди 3 типа (вероятность 12-28%)
Только приступ боли билиарного типа
Источник
