Флегмона после операции на тазобедренном суставе

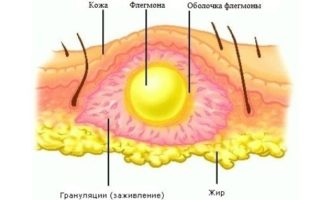
Флегмона — гнойный процесс в жировых тканях на любом участке тела. В области бедра нагноение локализуется не на поверхности, а в глубинных слоях — между мускулатурой. Заболевание может быть как первичным, так и следствием воспаления в тазобедренном суставе, брюшной стенке или предвздошной области. В редких случаях инфекция попадает через ступни и двигается вверх к тазобедренному треугольнику. Затягивать с обращением к врачу не рекомендуется, так как количество болезнетворных микроорганизм увеличивается в геометрической прогрессии. Отсутствие лечения чревато интоксикацией организма и сепсисом крови.
Причины флегмоны бедра и факторы риска
 Гной образуется в результате попадания и размножения в мягких тканях бедра микробов. Возбудителями чаще всего выступают стрептококки, стафилококки, клостридии, синегнойные палочки и др. Пути заражения:
Гной образуется в результате попадания и размножения в мягких тканях бедра микробов. Возбудителями чаще всего выступают стрептококки, стафилококки, клостридии, синегнойные палочки и др. Пути заражения:
- открытая рана;
- операционное вмешательство;
- травма;
- инъекция.
Также бактерии могут попасть в организм при переливании крови, лимфы и контактным путем. Чтобы этого не произошло, следует регулярно использовать очищающие средства при купании и защищать кожу от попадания химических веществ: керосина, бензина, скипидара и т. д.
С момента заражения до образования флегмоны проходит от 20 до 60 суток.
Детский организм менее устойчив, и вызвать заболевание может гемофильная инфекция, контакт со слюной кошки или собаки, травмы полученные от домашних животных: моллюсков, птицы, свиней.
Высока вероятность развития флегмоны у детей и взрослых при ослабленном иммунитете. Хроническая усталость, ВИЧ или СПИД, истощенность, недосыпы снижают защитные функции организма, и он не способен самостоятельно сопротивляться инфекциям.
Формы заболевания
Классифицируют несколько форм флегмоны:
- Серозная — начальная форма воспаления, может протекать бессимптомно. Внутри образуется мутная жидкость — экссудат. Вызывает повышение уровня лейкоцитов в крови.
- Гнойная — вторая стадия, при которой лейкоцитарные ферменты и патогенные бактерии начинают разрушать ткани. Начинается некротизация и рядом с воспалением образуются язвы, свищи. Гнойный секрет приобретает жёлто-зеленый цвет и неприятный запах. В запущенных случаях инфекция переходит на близлежащие мышечные и костные ткани.

- Гнилостная — пораженный участок приобретает зеленый или коричневый цвет. По консистенции он напоминает студень и издает зловонный запах. Большое количество микробов вызывает общую интоксикацию организма.
- Анаэробная — прогрессирующий гнойно-некротический процесс, захватывающий большие участки тела. Заболевание распространяется на межмышечную клетчатку, верхние и внутренние слои эпидермиса. Цвет тканей — чёрный, серо-чёрный. Если надавить на флегмону, она издает хруст из-за скопившихся под кожей газов.
- Некротическая — на поверхности кожи появляются отмершие участки, заметно отграниченные от здоровых. Со временем они отслаиваются, и на их месте образуются раны, из которых сочится кровь.
Дополнительно флегмоны делят по степени воспаления на глубокие или поверхностные, острые или хронические, прогрессирующие или отграниченные.
Чтобы правильно охарактеризовать заболевание, руководствуются клинической картиной и данными диагностических исследований.
Симптомы и признаки
Симптоматика флегмоны делится на два типа: поверхностная и глубокая (острая). В первом случае ткани поражаются только до мышечного слоя. Признаки заболевания:
- отечность;
- припухлость;
- уплотнение на коже бедра;
- ноющая боль;
- покраснение;
- температура 38-40 градусов.
Так как рядом расположены лимфатические узлы, они тоже могут воспалиться и болеть. Одновременно ухудшается общее состояние организма. Появляется озноб, жажда, сухость во рту.
При острой флегмоне бедра температура повышается до 40-42 градусов. Воспаленная область увеличивается в размерах, вызывает боль при касании. От жара страдают дыхательная, сердечно-сосудистая, пищеварительная системы. Также заболевание негативно сказывается на расположенных рядом внутренних органах, суставах и мышцах.
Диагностика
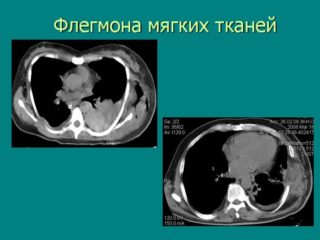 Флегмона мягких тканей бедра диагностируется при физическом осмотре. Если нагноение находится во внутренних слоях дермы, назначают следующие виды исследований:
Флегмона мягких тканей бедра диагностируется при физическом осмотре. Если нагноение находится во внутренних слоях дермы, назначают следующие виды исследований:
- УЗИ;
- рентген;
- компьютерную томографию;
- магнитно-резонансную томографию.
При отсутствии результатов проводят пункцию — прокол ткани. Наличие гноя говорит о воспалении.
Лечение флегмоны бедра
Первый этап лечения флегмоны — госпитализация. Для удаления гноя из мягких тканей требуются стерильные условия и постоянное медицинское наблюдение. Некоторое время понадобится на реабилитацию после хирургического вмешательства.
Консервативный метод
Консервативное лечение флегмоны направлено на восстановление защитных сил организма. Схема борьбы с токсинами и бактериями:
- постельный режим;
- сбалансированное и полноценное питание;
- обильное питье;
- введение обезболивающих;
- антибиотикотерапия;
- применение витаминов, БАДов, иммуномодуляторов.
Медицинские препараты подбираются с учетом чувствительности к нему возбудителя.
Часто консервативный метод сочетают с хирургическим. Комплексное воздействие приводит к быстрой ликвидации очага воспаления.
Операция
Хирургический метод лечения — самый простой и эффективный в борьбе с флегмоной. Показаниями служат высокая температура, сформировавшийся инфильтрат и отсутствие флюктуации. Во время процедуры проводится вскрытие и дренирование гнойного очага. Особенности операции:
- Проводится под общим наркозом.
- На пораженном участке делается широкий надрез.
- Для хорошего оттока гноя рассекают как поверхностные, так и на глубокие ткани.
- Полость обязательно промывают и дренируют трубками.
- Для быстрого заживления на рану накладывают заживляющую повязку с антибиотиками, гипертоническим раствором или водорастворимой мазью.
Результат от хирургического вмешательства заметен сразу. Воспаление проходит, уменьшается напряжение тканей и улучшается тканевой обмен.
УВЧ-терапия
 Способ лечения с помощью УВЧ-терапии подходит только для ранних этапов развития флегмоны. Регулярное тепловое воздействие на воспаленную область бедра оказывает антиспастическое и обеззараживающее действие. Одновременно назначается применение тепловых компрессов, грелок, согревающих мазей.
Способ лечения с помощью УВЧ-терапии подходит только для ранних этапов развития флегмоны. Регулярное тепловое воздействие на воспаленную область бедра оказывает антиспастическое и обеззараживающее действие. Одновременно назначается применение тепловых компрессов, грелок, согревающих мазей.
Возможные осложнения и профилактика
Близость лимфатической и кровеносной системы к тазобедренной области делает их наиболее уязвимыми. Осложнения, которые могут развиться на фоне флегмоны:
- тромбофлебит;
- лимфангит;
- лимфаденит;
- рожистое воспаление;
- сепсис.
К редким и опасным последствиям относят гнойный артериит, гнойный артрит, остеомиелит, гнойный плеврит.
Главная профилактическая мера против флегмоны — обеззараживание поврежденных участков. Любая открытая рана или ссадина может стать очагом инфекции. Чтобы этого не произошло, следует следить за её чистотой, своевременно менять повязки и использовать антисептики до полного заживления.
Источник
Без преувеличения будет сказано, что эндопротезирование коленных и тазобедренных суставов произвело невероятный фурор в современной ортопедии и травматологии. Людям с тяжелыми суставными патологиями конечностей, чтобы, наконец, почувствовать себя физически полноценными и вернуться к активной жизни, стало доступным пройти замену больного биологического сустава искусственной копией здорового сочленения. Такая операция поставила на ноги и подарила безболезненную легкость движений миллионам людей, это доказанный факт.
Двухсторонняя операция.
Однако, по статистике, благополучный исход происходит у 95% пациентов. Остальные 5%, к сожалению, сталкиваются с различными видами осложнений. Да, даже столь высокие хирургические технологии не гарантируют на 100% отсутствие послеоперационных рисков. И одним из частых последствий является инфицирование тканей послеоперационной раны с образованием в пределах нее свищей. Внесем некоторую ясность в частоту появления свищевых ходов: из 300 пациентов, прошедших замену суставов, закономерно фиксируется 1-2 случая с подобной клинической картиной.
Имплант коленного сустава
Понятие и особенности
Послеоперационный свищ (фистула) – это одно из серьезных осложнений эндопротезирования суставов или любой другой операции, имеющее инфекционное происхождение. Данный вид осложнения представляет собой эпителиальный или грануляционный сквозной канал небольшого диаметра, связующий воспаленную внутритканную полость, где собирается патологический экссудат, с внешними покровами тела. Как правило, локализируется в послеоперационном рубце, может иметь трубчатое или губовидное строение. Фистула может образоваться одна, но случаются ситуации, когда формируются множественные очаги таких неблагополучных образований.
Зачаточное состояние.
Свищевому каналу свойственно открываться, источая наружу через своеобразное отверстие гнойный субстрат или серозную жидкость с примесями крови (при надавливании или самопроизвольно). Кроме того, его содержимое так же может истекать внутрь, собственно, в область эндопротеза. Поведение свища и его тяжесть последствий непредсказуемы. Он способен самостоятельно затягиваться, однако в дальнейшем может неоднократно открываться. Если своевременно не обратить внимания на проблему и в ближайший период не получить качественную квалифицированную медицинскую помощь, затянувшийся патогенез опасен генерализацией, углублением инфекции, сепсисом крови, летальным исходом.
Гнойные очаги.
Четких временных рамок появления свищевого образования не существует: ему характерно как появляться в ранние, промежуточные периоды, так и поздние, отдаленные. А это означает, что осложнение у кого-то возникает через несколько дней или недель после эндопротезирования колена, ТБС, а у кого-то – спустя месяцы и даже годы. Естественно, не беспричинно, его развитию способствуют определенные факторы, осветим их подробно дальше.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Почему открылся свищ – основные причины
Формирование и открытие свищевых каналов всегда провоцируется активным развитием бактериальной среды в прооперированных мягких тканях. Наиболее распространенным возбудителем данного патогенеза после протезирования тазобедренных и коленных суставов становится золотистый стафилококк, его обнаруживают в 60%-70% случаев. Примерно в 25% высеивают эпидермальный стафилококк. Совсем редко – определяется сочетание этих двух типов стафилококковой инфекции или других форм патогенов (синегнойной палочки, энтерококков, дифтероидов, анаэробов, грибов и др.).
На заселение и активизацию патогенных бактерий в раневой зоне могут оказывать влияние различные причины, перечислим наиболее частые из них (вероятность по убыванию):
- нарушение правил асептики и антисептики в момент или после снятия шовного материала с раны;
- неполноценное удаление нерассасывающихся капроновых нитей в ходе снятия швов (оставшиеся в подкожной клетчатке их фрагменты);
- ушивание мягких тканей после проведенного эндопротезирования изначально недостаточно стерильной нитью;
- специфический аутоиммунный ответ организма на наложенные на рану лигатуры или на установленный эндопротез, вызывающий местную воспалительную реакцию и отторжение нитей, имплантата;
- расхождение краев раны на любом из постхирургических этапов (это – открытые врата для свободного попадания инфекции);
- интраоперационное занесение инфекции в рану плохо обработанными хирургическими инструментами и материалами, либо сильная травматизация тканей в ходе оперативного процесса вследствие неаккуратной работы хирурга;
- хронически протекающий инфекционный процесс в активной фазе в любой части организма (мочеполовых органах, носоглотке, зубах и пр.), который с током крови заносится в область протезирования.
Обязательно стоит отметить и тех пациентов, которые попадают в группу риска к появлению гнойных свищей. У них риски самые высокие, даже без причастия указанных факторов-провокаторов, не говоря уже об их наличии. В эту группу входят люди с отягощающей сопутствующей патологией в анамнезе: ревматоидным артиритом, системной красной волчанкой, сахарным диабетом, ожирением, гемофилией, ВИЧ. Также определенную предрасположенность к функционирующим свищам имеют пожилые люди из-за ослабленного иммунного потенциала противостоянию инфекциям, а также недостаточной активации процессов тканевой репарации и регенерации.
Что делать, если свищ открылся и течет?
Если у человека после замены сустава искусственным эндопротезом спустя некоторое время появилась фистула и, тем более выделяемый из очага поражения экссудат, следует в наикратчайшие сроки обратиться к хирургу. Воспалительный процесс должен быть тщательно исследован на количество и качество отделяемого, глубину свища, инфекционный генез, наличие инородных тел, состояние протезного ложа, ориентацию и стабильность протеза. Только на основании всех этих диагностических данных специалистом разрабатывается оптимальная тактика лечения, которая предупредит распространение опасной инфекции по организму и принесет окончательное выздоровление.
До приема врача максимум, что можно рекомендовать в качестве первой помощи в домашних условиях, – проводить обработку места поражения перекисью водорода или раствором фурацилина. Указанные средства оказывают местное бактерицидное и противовоспалительное действие, что позволит несколько снизить прогрессирование воспалительно-инфекционного патогенеза. Проведение дома местных антибактериальных процедур осуществляется способом промывания раны с использованием одноразового шприца без иголки соответствующими антисептиками. Подобная тактика является временной поддерживающей мерой, она не решает проблему, о чем каждый должен четко осознавать.
После эндопротезирования коленного/тазобедренного сустава вариант полностью полагаться на себя (пытаться вылечить самому открытый свищ, ждать, когда он закроется и т. д.) более чем абсурден и обречен на провал. Акцентируем, этот вид осложнений нуждается сугубо во врачебной помощи и является абсолютным показанием к госпитализации больного в стационар. Других альтернатив не существует. На прогнозы прямо влияют сроки обращения пациента за специализированной помощью в клинику с момента появления первых симптомов свища.
Лечения свища
Как открытые, так и закрытые свищи нуждаются в профессиональном лечении. Обязательно перед лечением проводят фистулографию свищевых ходов, бактериологические посевы из биоптата, рентген протезированного сустава. Безоперационный подход против такой серьезной послеоперационной патологии в случае с эндопротезированием признан бесперспективным. Свищевые образования склонны многократно рецидивировать, поэтому от них нужно избавляться радикально, используя хирургический метод удаления. К сожалению, не всегда хирургия обходится лишь резекцией фистул, зачастую требуется снимать протезную конструкцию и заменять ее на новую.
По статистике, только у 20% пациентов клиническая картина позволяет специалистам принять решение ограничиться оперативным вмешательством исключительно в области воспаленного рубца, не трогая первично установленный имплантат. Когда это возможно?
- При незапущенном свище поверхностной локализации. Тогда он тотально резецируется, а вместе с ним извлекаются чужеродные элементы (в основном остатки лигатур) и корректно иссекаются нежизнеспособные ткани. После следует усиленная антибиотикотерапия, местные антисептические процедуры, перевязки. Антибиотики назначают в соответствии с полученными результатами бактериологического анализа раневого отделяемого, проведенного перед операцией.
- В единичных случаях, при сформировавшемся в самые ранние сроки (менее 21-30 суток) после первичного эндопротезирования свищевом канале, сообщающем эндопротез с внешней средой. При этом компоненты имплантата сохраняют абсолютную стабильность, в перипротезной области отсутствуют гнойные затеки. В этом случае выполняется иссечение свища с последующим раневым дебридментом и постановкой дренирующей промывной системы в протезированный коленный или тазобедренный сустав. После, с учетом идентифицированного инфекционного агента, назначается долгий курс антибиотиков и сеансы промывания раны антисептическими растворами.
Процесс установки временного спейсера в коленный сустав.
Преимущественная часть пациентов (80%), все же, нуждается в длительном поэтапном лечении, предполагающем реэндопротезирование коленного и тазобедренного сустава. Подобная тактика показана при глубоких и поздних свищах, свищевых абсцессах с внутренним (излитие гноя в сустав), внутренне-наружным (гной выходит и в сустав, и на поверхность раны) извержением, даже если имплантат стабилен. Также реимплантация будет назначена в связи с открытием фистул любой давности (в т. ч. раннего периода), если наряду с ними определяется нестабильность компонентов тазобедренного/коленного протеза. Традиционно применяемая стратегия объемного лечения («золотой стандарт») неблагонадежных свищей, открывшихся после протезирования суставов, складывается из мероприятий в следующей последовательности:
- доскональная визуализационная диагностика имплант-зоны, фистулография, идентификация возбудителя;
- фистулэктомия – полная резекция свищевого хода;
- суставной дебридмент и удаление эндопротеза;
- имплантация артикулирующего спейсера вместо коленного или тазобедренного протеза сроком приблизительно на 6 месяцев (используется цементный спейсер, импрегнированный антибиотиком, чаще гентамицином или ванкомицином);
- активная системная антибактериальная терапия, рекомендованная врачом – сначала в стационаре внутривенно, далее длительно (перорально или уколами) в амбулаторных/домашних условиях до реимплантации;
- примерно спустя полгода после установки спейсера, но исключительно при условии полной элиминации инфекции, выполняется повторное эндопротезирование.
Переимплантация со спейсера на нормальный эндопротез может быть проведена сугубо при удовлетворении трех диагностических критериев, которые фиксируются спустя 4 недели после окончания системной антибиотикотерапии. К этим критериям относят: культуральное (бактериологическое) исследование перипротезных тканей/жидкостей с результатом «отрицательно», С-реактивный белок в анализе крови не превышает 10 мг/л, СОЭ – менее 30 мм/ч.
Источник
Гной в послеоперационной ране говорит о развитии инфекционных осложнений. В ортопедии и травматологии они тяжело поддаются лечению и приводят к инвалидизации пациентов. Парапротезные инфекции обусловливают увеличение срока пребывания в стационаре и требуют затрат на борьбу с ними.
Выделения из ТБС.
Инфекции после эндопротезирования бывают поверхностными или глубокими, острыми или хроническими, развиваться в раннем или позднем послеоперационном периоде. Воспалительный процесс может затрагивать только мягкие ткани нижней конечности или распространяться на прооперированный сустав.
Если после эндопротезирования у вас появился гной в шраме, повысилась температура и возникли боли в ноге – немедленно идите к врачу. Тот осмотрит вас, назначит нужные исследования и выяснит, насколько тяжелое у вас состояние. Вам придется лечь в стационар и пройти курс лечения.
Актуальность проблемы
По разным данным, частота развития ранней парапротезной инфекции после первичной замены крупных суставов составляет 0,3-0,5%, после ревизионной – 9%. Воспалительные процессы выявляют в течение первых трех недель после хирургического вмешательства.
Пример «спокойного» шва.
Если говорить о частоте развития поздних инфекционных осложнений, то чаще всего они возникают в первые два года после эндопротезирования (1,63% пациентов). Реже (у 0,59% прооперированных) глубокие парапротезные инфекции развиваются в последующие 8 лет после операции.
Частота инфекционных осложнений на протяжении нескольких десятилетий остается неизменной. Однако заметно увеличилось общее количество артропластик, выросло и общее число осложнений. Поэтому становится все более актуальной их профилактика, ранняя диагностика и лечение.
Факт! Как показали научные исследования, риск развития инфекционных осложнений зависит от вида эндопротеза. Выяснилось, что в общей сумме имплантация отечественных моделей приводит к воспалению чаще (3-10% случаев), чем установка импортных (0,3-4,8%).
Что такое инфекция в области хирургического вмешательства
ИОХВ – это острое или хроническое воспаление, развивающееся в месте разреза или в области, которая подвергалась ятрогенному воздействию в ходе хирургического вмешательства. В 67% случаев инфекция затрагивает только зону операционного разреза, в 33% – распространяется на имплантированный сустав.
Факторы развития ИОХВ:
- длительность операции более 3 часов;
- технические трудности во время хирургического вмешательства;
- интраоперационная кровопотеря более 1 литра;
- нестабильность установленного эндопротеза;
- использование дополнительных синтетических и биологических материалов в ходе операции;
- наличие тяжелых хронических заболеваний.
Воспалительные процессы, которые не распространяются на прооперированный сустав, можно победить без ревизионного эндопротезирования. Если же инфекция затрагивает костную ткань, компоненты эндопротеза, остатки суставной капсулы или другие части коленного или тазобедренного сустава – лечить ее будет крайне тяжело. В этом случае больному скорее всего потребуется повторное эндопротезирование.
Существует ряд факторов, которые отягощают состояние пациента, замедляют выздоровление и ухудшают прогноз: снижение иммунитета, перенесенные операции, частое лечение антибиотиками. Стойкость обнаруженной микрофлоры к антибактериальным средствам, плохое кровообращение в области сустава, массивные гнойные очаги тоже осложняют терапию.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Виды парапротезной инфекции
В ортопедии и травматологии используют несколько классификаций ИОХВ. Систематизация и отнесение инфекции к конкретному виду помогает врачам оценить тяжесть состояния пациента. Классификация Coventry-Fitzgerald-Tsukayama самая распространенная.
Таблица 1. Типы глубокой парапротезной инфекции по Coventry-Fitzgerald-Tsukayama.
| Тип | Время развития | Тактика лечения | |
| I | Острая послеоперационная | 1-й месяц | Ревизия послеоперационной раны, удаление некротизированных тканей, при необходимости – замена некоторых частей эндопротеза при сохранении его основных компонентов. |
| II | Поздняя хроническая | От 1 месяца до 1 года | Обязательное ревизионное эндопротезирование. |
| III | Острая гематогенная | После 1 года | Вполне оправданной является попытка сохранить установленный протез. |
| IV | Положительные интраоперационные культуры | Бессимптомная бактериальная колонизация поверхности импланта | Консервативное лечение, заключающееся в парентеральной антибиотикотерапии на протяжении 6 недель. |
В классификации, созданной Новосибирским НИИТО, ИОХВ делят на ранние острые, поздние острые и хронические. Первые развиваются на протяжении трех месяцев после эндопротезирования, вторые – на 3-12 месяце, третьи – после 1 года. Инфекционные осложнения могут протекать в латентной, свищевой, флегмоноподобной или атипичной форме.
По распространенности инфекции бывают эпифасциальными (поверхностными) и субфасциальными (глубокими). Могут сопровождаться тотальной, бедренной или тибиальной нестабильностью.
Поверхностные и глубокие инфекции
Возникают в первый месяц после эндопротезирования. Характеризуются развитием воспаления в мягких тканях нижней конечности. Сам бедренный или коленный сустав остается интактным, то есть не вовлекается в патологический процесс. Причиной осложнения чаще всего является занесение в рану патогенных микроорганизмов во время хирургического вмешательства или в послеоперационном периоде.
Поверхностные ИОХВ:
- некроз кожных покровов;
- лигатурные свищи;
- расхождение краев раны;
- подкожная гематома.
Глубокие инфекции:
- некроз парапротезных тканей;
- глубокие свищи;
- инфицированная субфасциальная гематома.
Факт! Незначительная болезненность, локальная припухлость, покраснение и гипертермия кожи в области шрама обычно указывают на поверхностную инфекцию, которая поддается лечению. Появление лихорадки, спонтанное расхождение швов и сильные боли в ноге позволяют заподозрить воспаление глубоких тканей. В этом случае прогноз менее благоприятный.
Инфекции протезированного сустава
При патологии воспаление распространяется на полости и оболочки прооперированного сустава, остатки синовиальной оболочки, кости в месте фиксации эндопротеза и прилегающие мягкие ткани. Причиной осложнения является колонизация поверхностей сустава патогенной микрофлорой. Бактерии могут попадать из внешней среды или заноситься гематогенным путем.
Так выглядит инфекция на рентгене.
Инфекции протезированного сустава самое грозное осложнение среди всех ИОХВ. Они не поддаются консервативной терапии, поэтому лечить их приходится хирургическим путем. Врачи заменяют эндопротез, однако иногда им все же удается сохранить его.
Существует три метода лечения инфекций протезированного сустава: ревизия раны без удаления импланта, ревизионное одноэтапное и двухэтапное эндопротезировение. Выбор методики зависит от состояния пациента, время манифестации инфекции, стабильности компонентов протеза и характера патогенной микрофлоры.
Методы диагностики ИОХВ
На наличие инфекционного процесса в области послеоперационной раны указывают гнойные выделения, боль, припухлость и локальное повышение температуры. Все эти симптомы появляются как при глубоких, так и при поверхностных инфекциях.
Рентгенологические исследования
Большую роль в дифференциальной диагностике свищевых форм инфекции играет рентгенофистулография. С ее помощью можно определить размер, форму и расположение свищей, выявить гнойные затеки и их связь с очагами костной деструкции. Это позволяет отличить поверхностные ИОХВ от глубоких.
Фото: Рентгенофистулография, свищ в нижней трети бедра.
Для диагностики инфекции протезированного сустава чаще всего используют рентгенографию. Метод на дает 100% верных результатов, однако позволяет заподозрить патологию. На наличие парапротезной инфекции указывает внезапное появление периостальной реакции и остеолиза. Если эти признаки возникают внезапно, вскоре после успешно проведенной операции, – есть повод заподозрить неладное.
Любопытно! МРТ, УЗИ и радиоизотопное сканирование в диагностических целях используют редко из-за их низкой информативности. К примеру, установленный эндопротез создает помехи при магнитно-резонансной томографии, что делает изображение размытым и нечетким.
Лабораторные анализы
Сдача анализов помогает выявить острые и хронические воспалительные процессы в организме. Повышение показателей не является достоверным признаком ИОХВ. Для постановки диагноза нужно учитывать наличие определенных клинических симптомом, данных рентгенографии и других методов исследования.
Клинически значимые лабораторные показатели:
- Количество лейкоцитов. Имеет значение в диагностике острой парапротезной инфекции. Ярким признаком воспаления является повышение общего количества лейкоцитов и нейтрофилов, сдвиг лейкоцитарной формулы влево.
- СОЭ. Является неспецифическим показателем. Нормальная скорость оседания эритроцитов говорит об отсутствии воспалительных процессов, повышенная – об их наличии.
- С-реактивный белок. СРБ является белком острой фазы воспаления и высокочувствительным маркером ИОХВ для людей, которым выполнили эндопротезирование. При диагностике парапротезных инфекций нужно обращать внимание именно на этот показатель.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Микробиологические исследования
Бактериоскопическое и бактериологическое исследования позволяют выявить и идентифицировать возбудителя инфекции, а также определить его чувствительность к антибиотикам. Количественные исследования дают возможность установить число микробных тел в гнойном отделяемом.
Для исследования могут использоваться такие материалы:
- отделяемое из раны;
- образцы ткани;
- жидкость из суставной полости;
- протезный материал.
При имплант-ассоциированной инфекции выявить бактерии в биологических жидкостях и тканях практически невозможно. Патогенные микроорганизмы обнаруживают на самих поверхностях эндопротезов. Они покрывают импланты в виде адгезивной пленки.
Факт! Кроме бактериологического исследования для диагностики могут использовать ПЦР – полимеразную цепную реакцию. Метод имеет высокую чувствительность, но низкую специфичность. Из-за этого он нередко дает ложноположительные результаты.
Лечение
Прежде чем решить, как бороться с инфекцией, врачи тщательно обследуют пациента. Лишь установив диагноз и определив чувствительность патогенной микрофлоры к антибиотикам, они принимают окончательное решение.
Таблица 2. Методы лечения парапротезных инфекций:
| Метод | Показания | Результаты |
| Санация раны с сохранением эндопротеза | Проводится в том случае, когда ИОХВ возникла в первые 3 месяца после операции. Сохранить эндопротез можно лишь при отсутствии гнойных затеков и тяжелых сопутствующих заболеваний. При этом имплант должен быть стабильным, а микрофлора – высокочувствительной к антибиотикам. | Является наименее травматичным методом лечения. По разным данным, эффективность хирургической санации составляет 18-83%. |
| Ревизионное (повторное) эндопротезирование | Одномоментная или двухмоментная замена импланта выполняется в том случае, когда сохранить сустав не представляется возможным. Подобная ситуация наблюдается при нестабильности компонентов эндопротеза, позднем развитии инфекции, низкой чувствительности микрофлоры к антибиотикам, наличии тяжелых соматических заболеваний. | Позволяет полностью справиться с проблемой в 73-94% случаев. К сожалению, в ходе лечения больному приходится полностью менять установленный эндопротез. |
| Артродез с чрезкостным остеосинтезом | Глубокая рецидивирующая парапротезная инфекция, нечувствительная к антибиотикам микрофлора, наличие тяжелой сопутствующей патологии. | В 85% случаев позволяет устранить воспалительный процесс и восстановить опороспособность нижней конечности. |
| Экзартикуляция в тазобедренном суставе | Хроническое рецидивирующее воспаление, угрожающее жизни больного, или полная потеря функции нижней конечности. | Человек безвозвратно теряет ногу. Отсекают ее на уровне тазобедренного сустава. |
Имплант-сохраняющая тактика
Ее главная цель – устранение инфекционного процесса при одновременном сохранении эндопротеза. Больному проводят хирургическую обработку раны, в ходе которой удаляют гной и некротизированные ткани. При вовлечении в патологический процесс самого сустава выполняют артроскопический дебридмент. Больному назначают массивную антибактериальную терапию.
Любопытно! Научные исследования доказали эффективность безоперационного лечения ранних глубоких инфекций. Как выяснилось, комбинация антибиотиков и ферментных препаратов помогает ликвидировать воспаление за 5-7 дней.
Ревизионные операции
Выполняются в тех случаях, когда врачам не удается сохранить сустав. Хирурги полностью удаляют эндопротез, а на его место ставят новый. Риск повторного развития инфекции после ревизионного эндопротезирования выше, чем после первичного.
Ревизионные эндопротезы.
Источник
