Доступы при артроскопии коленного сустава
Выбор мест введения артроскопа и других инструментов в сустав является одним из важнейших условий для успешного выполнения артроскопической процедуры. Если доступ для артроскопа выполнен ошибочно, то осмотр всех отделов сустава будет невозможен. Попытка же продвижения артроскопа или инструментов с силой в желаемом направлении может привести к значительному ятрогенному повреждению хряща или поломке инструментов.
Базовыми для выполнения артроскопии коленного сустава являются переднелатеральный (для артроскопа), переднемедиальный (для пробного крючка и операционных инструментов) и верхнелатеральный (для ирригационной канюли или операционных инструментов) парапателлярные доступы (рис. 1).
Рис. 1. Базовые артроскопические доступы: переднелатеральный, переднемедиальный и верхнелатеральный
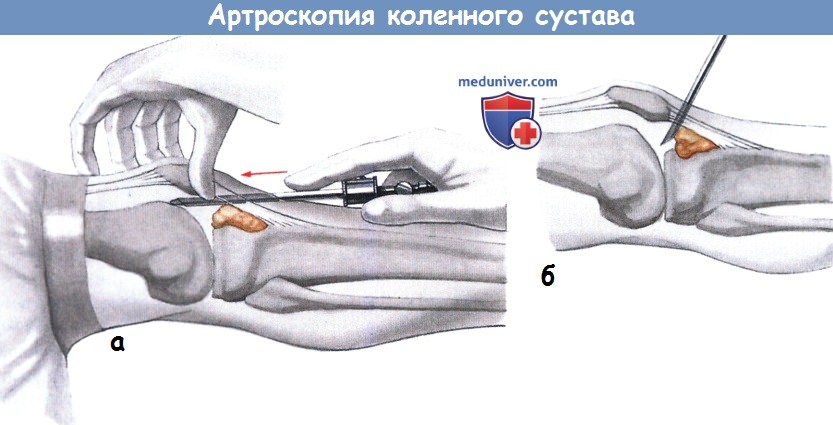
Место переднелатерального доступа определяется в положении сгибания коленного сустава под прямым углом путем пальпации большим пальцем кисти углубления, ограниченного медиально наружным краем связки надколенника, проксимально — верхушкой надколенника и дистально — краем наружного мыщелка большеберцовой кости. Разрез кожи длиной 5 мм выполняют остроконечным скальпелем примерно в середине указанной области. Ориентиром для места прокола может служить край ногтевой пластинки большого пальца кисти, которым хирург надавливает на кожу. При такой технике доступ будет располагаться на 1 см проксимальнее переднего края мыщелка большеберцовой кости и на 5 мм латеральнее края связки надколенника. Важно, чтобы доступ находился непосредственно на уровне суставного пространства над мениском. Поэтому, в случае нечеткого определения края мыщелка большеберцовой кости, лучше выбрать более проксимальную точку прокола, а именно на уровне верхушки надколенника.
Через переднелатеральный доступ можно осмотреть почти все важные отделы сустава. Поэтому его считают основным диагностическим доступом и применяют для введения эндоскопа.
Переднемедиальный доступ располагается медиальнее связки надколенника симметрично переднелатеральному доступу. Место прокола также может быть легко определено большим пальцем, который хирург размещает с медиальной стороны связки надколенника между краем внутреннего мыщелка большеберцовой кости и верхушкой надколенника. Разрез наносят непосредственно выше большого пальца, помещенного на уровне щели сустава в центре или в верхней половине пальпируемой ямки. Медиальный доступ обычно служит для введения пробного крючка и операционных инструментов. В отдельных случаях при затруднениях во время осмотра и манипуляции в латеральном отделе сустава может потребоваться изменить стандартное предназначение доступов, т. е. артроскоп вводят в сустав через медиальный, а инструмент — через латеральный доступы.
В ряде руководств по артроскопии рекомендуется выбирать место медиального инструментального доступа на основании артроскопических находок, используя предварительную пункцию сустава инъекционной иглой и манипулирование ею под визуальным эндоскопическим контролем. Пункционный способ позволяет определить, можно ли из предполагаемой точки подвести инструмент к области повреждения (например, к заднему рогу внутреннего мениска) без конфликта с внутренними структурами, а также откорректировать место доступа, прежде чем будет нанесен разрез.
Однако начинающему хирургу лучше освоить и использовать технику стандартного доступа, т.к. он в большинстве случаев обеспечивает адекватный подход к важным структурам почти всех отделов сустава. При необходимости же решения частных хирургических задач можно использовать либо соответствующие по форме и диаметру инструменты, либо дополнительные доступы. Врач-ортопед с недостаточным уровнем навыков артроскопии, столкнувшись с затруднениями в обнаружении и оценке положения иглы, может сломать ее при манипулировании в суставе. Поиск и удаление образовавшегося внутрисуставного тела может оказаться гораздо более сложной проблемой, чем запланированная артроскопия.
Зона верхнелатерального доступа в основном используется для введения в сустав дренажной канюли. Но при необходимости он может быть расширен скальпелем для удаления внутрисуставного тела из верхнего заворота, резекции складок или подкожного рассечения латеральной поддерживающей связки надколенника. Доступ производят в области, где обычно выполняется лечебно-диагностическая пункция сустава, т.е. в точке примерно на 1 см проксимальнее и латеральнее от верхненаружного края надколенника.
В отдельных случаях у хирурга возникает необходимость создания дополнительных доступов: заднемедиального или заднелатерального (рис. 2). Основными показаниями для их применения является наличие в задних заворотах больших свободных внутрисуставных тел, инородных тел или частей сломанных артроскопических инструментов, которые невозможно из-за их размеров или положения переместить в передние отделы сустава. Потребность в задних доступах также может возникнуть при артроскопической реконструкции задней крестообразной связки.
Рис. 2. Артроскпические доступы к задним заворотам коленного сустава: а — заднелатеральный; б — заднемедиальный
Для безопасного выполнения заднего доступа (подколенные сосуды!) необходимо соблюдение трех условий:
1) сгибание сустава под углом не менее 90° для расслабления капсулы по задней поверхности и подколенного сосудисто-нервного пучка;
2) проведение предварительной пункции предполагаемого места под визуальным артроскопическим наблюдением за входом иглы;
3) максимальное наполнение полости сустава жидкостью; признаком того, что игла находится в суставе, будет свободное вытекание жидкости из её канюли.
Заднелатеральный доступ производят над головкой малоберцовой кости примерно на 1 см выше края мыщелка большеберцовой кости в промежутке между сухожилием двуглавой мышцы бедра сзади и сухожилием подколенной мышцы спереди. Заднемедиальный доступ выполняют над сухожилиями “гусиной лапки” примерно на 1 см проксимальнее задневнутреннего края медиального мыщелка большеберцовой кости при обязательном сгибании сустава под прямым углом.
Известны и другие доступы, которые были предложены для артроскопии коленного сустава, однако стандартная комбинация переднелатерального входа для артроскопа и переднемедиального доступа для пробного крючка и операционных инструментов обеспечивает вполне успешное выполнение большинства диагностических и оперативных артроскопических процедур.
Трачук А.П., Шаповалов В.М., Тихилов Р.М.
Основы диагностической артроскопии коленного сустава
Опубликовал Константин Моканов
Источник
Техника артроскопического доступа к коленному суставу
а) Основные показания для артроскопии коленного сустава:
• Повреждения мениска
• Повреждения хряща
• Реконструкция крестообразных связок
• Внутрисуставные переломы
б) Положение пациента при артроскопическом доступе к коленному суставу. Все артроскопические вмешательства на колене выполняются в положении висящей голени и фиксированном бедре. Преимуществом является установка жгута под фиксатором бедра. Манжету нельзя раздувать обычным способом. Обескровливание осложняет диагностику кровотечений и синовиальных изменений и повышает риск повреждений нервов. С другой стороны, использование мощных электроинструментов для аспирации возможно только при обескровливании. Поэтому оптимальным решением является обычная манжета, которую раздувают только при ухудшении поля зрения или использовании электроинструментов, а иногда и для особенно плотной фиксации бедра.
На рисунке ниже показано положение при артроскопии колена, голени свободно свешиваются. Для предотвращения гиперлордоза бедренный сустав здоровой ноги слегка согнут.
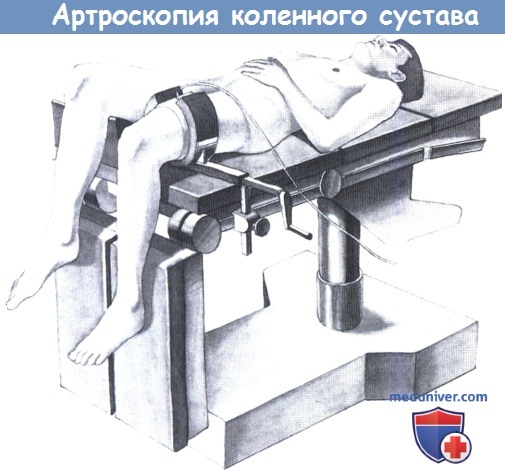
Укладка для артроскопии коленного сустава.
в) Пути доступа. Диаметр артроскопического доступа выбирается так, чтобы обеспечить, с одной стороны, возможность проведения артроскопа или дополнительных инструментов, но с другой стороны, чтобы при этом не возникло слишком сильного падения давления. Ширина разреза кожи для артроскопического доступа составляет примерно 7 мм, для инструментальных вмешательств примерно 5 мм. Для сведения к минимуму возможности образования рубцов все разрезы должны идти по ходу складок кожи, которые вблизи сустава расположены горизонтально.
Рассечение кожи обычно выполняется скальпелем. Рассечение фиброзной капсулы выполняют скальпелем или троакаром. Синовиальную мембрану перфорируют тупым троакаром. Рассечение синовиальной мембраны скальпелем или острым троакаром допустимо только под артроскопическим контролем. Для неопытных хирургов рекомендуется предварительное зондирование запланированных доступов для инструментов с помощью канюли номер 1. Рабочие канюли, как правило, являются помехой.
На рисунке ниже показаны возможные пути доступа к коленному суставу. Часть доступов в равной степени пригодна для введения артроскопа и операционных инструментов. Центральный доступ идеален для диагностической артроскопии коленного сустава, операций на мениске, удаления свободных тел, биопсии и резекций. Он позволяет проводить оценку обоих дорсальных отделов без перемещения артроскопа. Положение определяют с помощью костных ориентиров. Центральный доступ позволяет использовать единую систему координат для основных инструментальных доступов. Он обеспечивает симметричные манипуляции при операциях на медиальном и латеральном мениске. Однако центральный доступ предназначен исключительно для артроскопа. При корректном исполнении сухожилие надколенника не травмируется, осложнения не развиваются. Волокна сухожилия разводят, но ни в коем случае не пересекают.
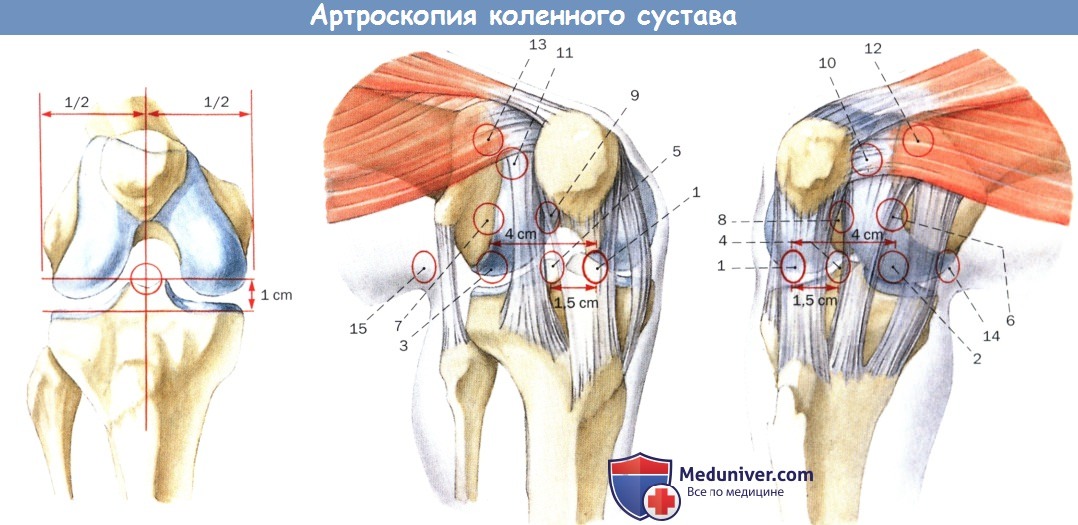
Доступы для артроскопии коленного сустава.
1. Центральный доступ, 1 см над краем медиального плато в середине колена
2. Переднемедиальный доступ
3. Переднелатеральный доступ
4. Парацентральный медиальный доступ
5. Парацентральный латеральный доступ
6. Высокий переднемедиальный доступ
7. Высокий переднелатеральный доступ
8. Высокий парацентральный медиальный доступ
9. Высокий парацентральный латеральный доступ
10. Среднепателлярный медиальный доступ
11. Среднепателлярный латеральный доступ
12. Верхнемедиальный доступ
13. Верхнелатеральный доступ
14. Заднемедиальный доступ
15. Заднелатеральный доступ
г) Выполнение. На согнутом под прямым углом колене пальпируется и помечается край медиального плато большеберцовой кости. Определяют оба надмыщелка и расстояние между ними делят пополам. Поперечный разрез кожи выполняется вертикально относительно воображаемой линии посредине колена, на 1 см краниальнее медиального края плато большеберцовой кости при согнутом под прямым углом коленном суставе. Осторожными поворотами вставленного в канюлю острого троакара проходят через связку надколенника, меняют на тупой троакар и канюлю с тупым троакаром проводят в надколенно-бедренный сустав при выпрямленном колене.
Тупой троакар заменяется на соединенную с камерой и кабелем стандартную оптику. После того, как на мониторе уточнено внутрисуставное положение артроскопа, сустав через артроскоп заполняется промывочной жидкостью под давлением 100 мм рт.ст. При натянутой суставной капсуле выполняется пункция верхнемедиального углубления с канюлей, соединенной с отводным шлангом, на котором установлен регулятор давления.
После того, как заработает промывочная система и проконтролирована система отвода, можно начинать диагностический обзор.
д) Ушивание раны. Раны закрывают полосками стерильно пластыря или узловыми швами.
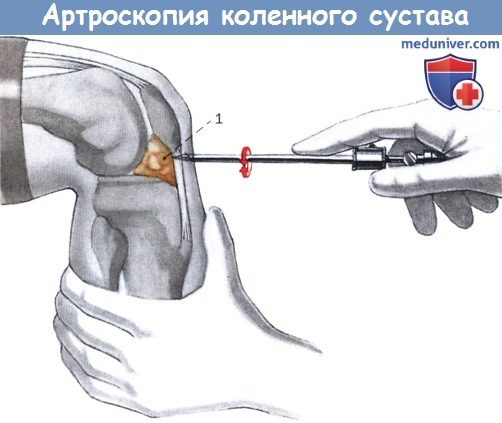
Связка надколенника проводится на согнутом под прямым углом суставе посредством контролируемого давления острым троакаром.
1. Поднадколенниковое жировое тело

Прохождение суставной капсулы тупым троакаром вентральнее и краниальнее жирового тела надколенника.
а Продвижение канюли троакара вначале в надколенно-бедренный сустав.
б Жировое тело отводится в каудальном направлении и не закрывает обзор бедренно-большеберцового сустава.
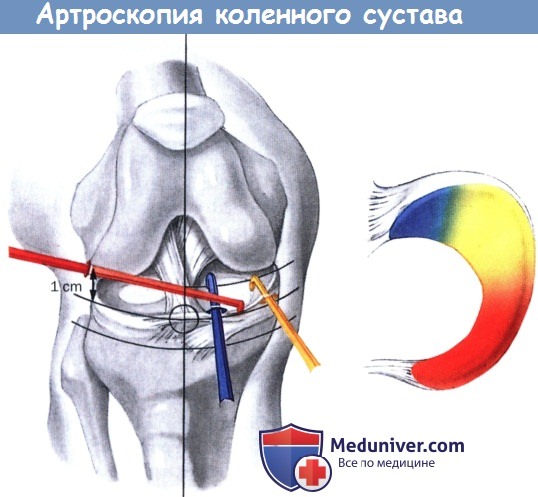
Менискэктомия. Доступные участки для внутреннего мениска в зависимости от доступа (сравните с рисунками выше).
желтый — переднемедиальный
синий — парацентральный медиальный
красный — высокий переднелатеральный
— Читайте далее «Техника проксимального доступа к костномозговому каналу большеберцовой кости»
Источник
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Источник
