Доступы к тазобедренному суставу фото
Заднебоковой доступ в настоящее время все шире применяется при малоинвазивном эндопротезировании тазобедренного сустава. Исторически так сложилось, что риск первичного вывиха при заднебоковом доступе случается чаще, чем при применении переднего или бокового доступа. Техника выполнения малоинвазивного метода с применением заднего доступа направлена на минимальное повреждение мышц и суставной сумки.
Сохранение мышц неповрежденными, или, по крайней мере, малоповрежденными, снижает риск вывиха протеза и ускоряет процесс реабилитации и восстановления двигательной функции конечности. Приводимое описание хода операции направлено на выявление трудностей, связанных с малым разрезом и сохранением мышц и связок. Особое внимание уделено четырем позициям, которые позволяют поочередно напрягать и расслаблять мягкие ткани и минимизировать вмешательство.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Техника операции
Размещение пациента. (Installation du patient)
Пациент находится в положении лежа на боку. Две передние и задние опоры обеспечивают фиксацию таза. Третья опора поддерживает третью часть голени. Такое положение позволяет использовать четыре положения ноги при операции:
Оборудование. (Instrumentation)
Достаточно использовать стандартный инструментарий. Он включает рамку Шарли, ретрактор Хохманна и фрезы, чтобы обеспечить прямой доступ к вертлужной впадине. Иногда необходимо применение специальных инструментов, чтобы облегчить доступ. Например, иногда вертужный ретрактор Хохманна может быть заменен изогнутым ретрактором (Precimed). Доступ к бедренной кости осуществляется бедренным элеватором.
Нанесение маркеров для выполнения разреза. (Graphique de l’incision)
Нанесение ориентиров упрощает выполнение разреза. Верхний бугор большого вертела хорошо пальпируется, когда пациент находится в положении лежа на боку на плоской поверхности. От этого места наносятся две точки: первая на расстоянии 1 см располагается за бугром большого вертела, вторая — на расстоянии 10 см от вершины по оси бедренной кости. По линии, связывающей эти две точки делается разрез: 2 см ниже и 7 см выше от бугра вертела.
Начало операции, разрез поверхности. (L’abord superficiel)
Голеностопный сустав помещается на опоре. Колено согнуто и повернуто вовнутрь. Поверхность кожи обрабатывают антисептиком и делают разрез. В разрезе видна большая ягодичная мышца. Таким образом открывают операционное поле. Большая ягодичная мышца рассекается атравматическим способом снизу вверх по направлению волокон. В нижней части разреза рассечение широкой фасции облегчает манипуляции. В рану вводится рамка Шарнли. Она будет держать края большой ягодичной мышцы в течении всей операции. Передний клапан рамки располагается по направлению большого вертела.
Рассечение глубоких мышц. (L’abord musculaire profond)
Под поверхностным слоем видны только средняя ягодичная мышца, которая расположена сверху, и квадратная мыщца, расположенная снизу. В середине операционного пространства находится слой жировой ткани, который покрывает мышцы тазобедренного сустава. Обзор сверху улучшается с помощью распорок Фарабефа. Сверху вниз вставляют ретракторы Хохмана в нижнюю часть суставной капсулы, отодвигают наружные запирательные мышцы и квадратную мышцу бедра. Между этими ретракторами рассекают жировую ткань и обнажают тазобедренные мышцы. Рассечение начинают снизу вдоль большого вертела без вскрытия суставной капсулы. Нижняя близнецовая мышца толстая и мясистая, ее волокна отводят назад. Затем находят сухожилие внутренней запирающей мышцы и отводят его назад. Рассекают верхнюю близнецовую мышцу.
Появляется мощное белое сухожилие грушевидной мышцы. Его поднимают над поверхностью суставной сумки с помощью ретрактора Фарабефа. Эта часть операции выполняется при отведенной ноге.
Рассечение суставной сумки. (La section capsulaire)
Суставную сумку открывают Т-образным разрезом. Разрез начинают с заднебокового края вертлужной впадины, рядом с грушевидной мышцей. Разрез проходит по оси шейки бедра от зада к переду холодным скальпелем вблизи от седалищного нерва. Далее разрез продолжают в направлении перпендикулярном большому вертелу. Края раздвигают проволочными ретракторами.
Сгибание бедра. (La luxation de hanche)
Бедро сгибают, отводят и поворачивают вовнутрь. Шейку бедра отсекают традиционным способом осциллярной пилой. Извлекают головку, раскачивая шейку с применением пинцета (щипцов) Фарабефа.
Экспозиция вертлужной впадины. (L’exposition du cotyle)
Три ретрактора располагаются вкруговую и открывают доступ к вертлужной впадине. Каждый раз меняется положение ноги, что облегчает расположение каждого ретрактора. Изогнутый ретрактор устанавливается вслепую, ощупью. Его конец проталкивают вглубь вертлужной впадины, чтобы захватить край переднего рога после перфорации капсулы на уровне кости.
Нога остается в отведенном положении.
Сухожилие грушевидной мышцы и рассеченные края капсулы поднимают наверх. Это самый деликатный момент операции. Положение, при котором нога отведена, позволяет ослабить напряжение сухожилий. После отведения края суставной сумки обнажается вертлужная губа. Расчищается пространство между суставной капсулой и вертлужной губой. Фиксация осуществляется с помощью гвоздя Стенмана, который закрепляют 1-2 см выше вертлужной впадины.
Нога расположена на упоре и повернута вовнутрь. Ретракторы Хохмана располагают ниже заднего рога после перфорации суставной сумки. Гвоздь Стенмана, который устанавливается вертикально на заднем крае вертлужной впадины, обеспечивает необходимую защиту седалищного нерва.
Подготовка вертлужной впадины. (La preparation du cotyle)
После рассечения вертлужной губы вертлужную впадину фрезеруют стандартным способом. Ввод осуществляют между передним и нижним ретрактором.
Установка вертлужной компоненты. (Mise en place du cotyle)
Закрепление вертлужной компоненты проводят тем же способом. Установленные проволочные ретракторы позволяют избежать интерпозиции.
Экспозиция бедренной кости (L’exposition femoral)
При таком типе доступа работа с бедренной костью не представляет больших трудностей. Бедро остается повернутым вовнутрь, голеностоп поднят наверх, отведение ноги облегчает извлечение/удаление шейки бедра. Три ретрактора обеспечивают доступ по оси бедренной кости.
Рамка Шарнли остается на месте. Элеватор располагают под шейкой бедра. При установке бедренной компоненты необходимо избегать контакта протеза с поверхностью кожи.
Уменьшение напряжения. (Reduction prothetique et contention posterieure)
Применение проволочных ретракторов снимает напряжение и позволяет избежать интерпозиции. Как только протез установлен, сухожилие грушевидной мышцы возвращают на место. Оно ложится наискосок по задней верхней части вертлужной компоненты протеза.
Два края капсулы соединяют пересечением проволочных ретракторов. Клапан открывает заднюю часть разреза. Накладывают узловые швы по вертикальной части Т-образного разреза капсулы. Горизонтальную часть оставляют свободной (не зашивают).
Закрытие операционного поля. (Fermeture musculo cutanee)
Зашивают большую ягодичную мышцу. Кожу зашивают узловым швом.
Обсуждение
Первые публикации, посвященные эндопротезированию малоинвазивным доступом, вызвали довольно жаркие споры, аналогичные дискуссиям по поводу артроскопии в начале 80-х годов.
Противники метода отмечали, что вследствие малого разреза ухудшается визуальный контроль операции и повышаются риски осложнений, в частности, неправильное позиционирование протеза. Такие риски, действительно, существуют, и надо проявлять исключительную осторожность при использовании такого доступа.
Защитники метода отмечают, что при малоинвазивном методе восстановление двигательной функции происходит быстрее, хотя риски осложнений соизмеримы с теми, которые бывают при стандартном методе.
Существует большое количество публикаций, посвященных сравнительному исследованию стандартного и малоинвазивного доступов при протезировании суставов [Chimento et al (7), Ogonda et al (8), Nakamura et al (9)]. На данный момент нет объективных доказательств преимущества малоинвазивного доступа на основании таких показателей, как послеоперационные боли, потеря крови и скорость функционального восстановления.
Некоторая путаница создается при употреблении термина «малоинвазивный доступ». Иногда считается, что под малоинвазивным доступом подразумевается малый, по сравнению со стандартным методом, разрез, который используется как «мобильное окно» для проникновения в глубокие слои. Таким образом, в данной публикации мы сознательно ограничились возможным влиянием капсульных и мышечных элементов на вывих протеза.
Восстановление поверхности суставной сумки было предметом многочисленных исследований. С 1996 Scott затем Pellisis и др рекомендуют зашивать суставную сумку и утверждают, что при этом количество случаев вывиха протеза уменьшается от 4% до 0% при (по Scott) и от 6,2% до 0,8% (по Pellisis). Другие исследования подтвердили эти результаты: Chiu et al (12) приводят 2.3-0%, Goldstein et al (13) 2.8-0.6%, Dixon et al (14) 0.4% на 255 прооперированных тазобедренных суставов.
По мнению вышеперечисленных авторов, восстановление суставной сумки является постулатом. Техника может быть различная: по мнению одних авторов нижнюю часть капсулы пришивают к верхней части [Goldstein et al (13), Swanson et al (15)] или к средней ягодичной мышце [Scott et al (10), Dixon et al (14)]. По мнению других авторов, необходимо полное зашивание капсулы и внешних ротаторов над большим вертелом [Mahoney et al (16)]. По отчетам всех исследователей вероятность вывиха составляла не более 1%.
Грушевидная мышца очень устойчива к механическим нагрузкам [Hitomi et al (18)]. Согласно биомеханическим исследованиям Snijders et al (18), на первом этапе операции при сгибании бедра на 90 и при последующем отведении ноги грушевидная мышца растягивается почти на четверть длины.
При разрезе сухожилия с последующим сшиванием контроль с применением радиомаркеров показывает, что швы расходятся в 90% случаев [Stahelin et al (20)]. Вероятность разрыва сухожилия уменьшается на 75% при прикреплении капсулы и сухожилия к вертелу [Stahelin et al (20)].
Минимальная травматизация грушевидной мышцы также играет существенную проприоцептивную роль при восстановлении ходьбы, и объясняет, в частности, возможность ходить с одной палкой и ходить вверх-вниз по лестнице четыре-пять дней спустя после операции.
Заключение
Для хирургов, которые привыкли к стандартному заднему доступу, использование малоинвазивного доступа предполагает ограниченный визуальный контроль через узкий разрез. Метод инсталляции и экспозиции компенсирует ограничения. Применение описанной в статье техники операции характеризуется максимальным сохранением мышечных элементов. Последовательное обучение позволит производить успешные замены сустава без риска возникновения осложнений. В случае возникновения трудностей на любом этапе процесс обучения может быть продлен.
К многочисленным преимуществам малоинвазивного метода относят снижение пост-оперативного болевого синдрома, уменьшение потерь крови и ускорение процесса реабилитации. Отметим также, что предлагаемый метод позволяет избежать осложнений в виде вывиха двойным путем: зашиванием суставной сумки и сохранением грушевидной мышцы.
Источник
Хирургический доступ для установки эндопротеза тазобедренного сустава должен соответствовать определенным требованиям. Основное из них – обеспечение хорошего обзора сустава, что позволяет оценить степень деформаций. Во время операции важно не нарушить целостность нервов и кровеносных сосудов. Кроме того, хирург сохраняет отводящий механизм бедра. Разрез кожи делается достаточного размера, чтобы проводить необходимые манипуляции.
Оперативные доступы к ТБС
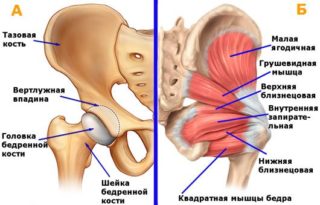 Существует множество видов классических доступов для эндопротезирования бедренного сустава, ведется разработка новых.
Существует множество видов классических доступов для эндопротезирования бедренного сустава, ведется разработка новых.
Выбор доступа зависит от состояния сустава, наличия в нем или окружающих тканях патологических изменений, имплантов. В тяжелых случаях требуется расширенный доступ. Личная точка зрения хирурга тоже играет существенную роль при выборе вида оперативного вмешательства. Перед хирургическим лечением пациент проходит диагностику сустава, в том числе пункцию ТБС, при которой из сочленения забирается синовиальная жидкость для анализа.
Передний
Благодаря выбору таких доступов обеспечивается «межнервный» подход к тазобедренному суставу. Они наиболее обоснованы, исходя из топографической анатомии сочленения и близлежащих тканей. Передние оперативные доступы к тазобедренному суставу обеспечивают оптимальный обзор вертлужной впадины, в которой находится тазобедренный сустав. При переднем доступе по T.R. Light и K.J. Keggi предотвращается повреждение отводящих мышц.
Переднебоковой
Осуществляется в пространстве между средней ягодичной мышцей и напрягателем широкой фасции бедра. Переднюю порцию последней отделяют от места крепления. Возможно отделение с костной пластиной, что позволяет увеличить обзор.
Передненаружный
Этот доступ является классическим. В процессе операции отсекаются мышцы, крепящиеся спереди к бедренной кости. После установки протеза они пришиваются обратно. Для полноценного заживления потребуется несколько недель. После хирургического вмешательства в ране часто оставляют дренаж, чтобы обеспечить отток крови.
Прямой боковой
Такой доступ имеет другие названия – трансглютеальный и доступ Хардинга. При его выборе исходят из того, что средняя ягодичная мышца и промежуточная мышца четырехглавой мышцы бедра составляют единую функциональную структуру, которая объединена толстым слоем сухожилий.
Доступ выполняется, когда пациент находится на здоровом боку. Он выгоден при первичной операции и для ревизионных оперативных вмешательств.
Разрез кожи длиной 12-16 см выполняется между задним и передним краями большого вертела (верхней части бедренной кости). Затем волокна средней ягодичной мышцы разделяют в 3 см выше верхней точки большого вертела.
Задний
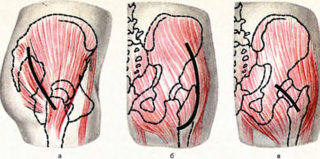
Разрезы заднего доступа к ТБС. а) Лангенбека; б) Кохера; в ·— Войно-Ясенецкого в модификации Обера — Пайра — Левека
Задние доступы к суставу обеспечиваются при разделении большой ягодичной мышцы на разных уровнях. Разрез осуществляется в направлении мышечных волокон. Сухожилие средней ягодичной мышцы остается нетронутым. К тазобедренному суставу подходят кзади от бедра.
Такой метод часто применяют при эндопротезировании. Основная причина – задний доступ к тазобедренному суставу исключает повреждение отводящего механизма.
Особенности техники заключаются в защите седалищного нерва короткими ротаторами, которые отделяются от задней капсулы. Когда операция окончена, капсулу ушивают, а ротаторы возвращают на места креплений и пришивают. При лечении переломов вертлужной впадины применяют доступ Кохера – Лангенбека.
Сочетание доступов
В некоторых случаях требуется сочетание заднего и переднего доступов. Это необходимо, чтобы обеспечить более широкий обзор при ревизии сустава, деформация кости бедра или реконструкции вертлужной впадины. Такие доступы позволяют подойти и к задней и к передней части ТБС.
Сочетание заднего и переднебокового доступа позволяет подобраться у суставу спереди и сзади.
Расширенные доступы
Когда количество ревизионных процедур увеличивается, применяют расширенные доступы. Они кажутся травматичными и непропорциональными, однако являются более физиологичными. Позволяют минимизировать повреждения мягких тканей ТБС, в отличие от традиционных доступов.
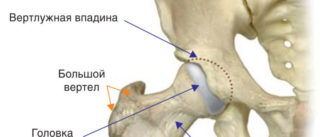 Первичные показания к выбору таких доступов в резекционной костной хирургии:
Первичные показания к выбору таких доступов в резекционной костной хирургии:
- удаление импланта, который связан с вертлужной протрузией — когда головка бедренной кости глубоко входит в тазовую полость;
- удаление имплантов, резекция тазобедренного сустава и эндопротезов с окончатой ножкой;
Существует несколько основных видов расширенного доступа к ТБС:
- Широкий лоскут. Большая часть сухожилия средней ягодичной мышцы сохраняется, поэтому обзор бедренной кости является довольно широким. Через продольный разрез, который центрирован по оси бедренной кости, хирург обнажает отводящие мышцы. Благодаря полному обнажению бедренной кости легче контролировать канал при удалении цемента или установке трансплантатов.
- Слайд-остеотомия (передне-вертельный лоскут). Исключает необходимость стандартной вертельной остеотомии (искусственный перелом). Доступ выполняется в сагиттальной плоскости, которая делит тело на левую и правую половину.
- Расширенная вертельная остеотомия. Основное преимущество – более широкий доступ к хорошо фиксированным компонентам эндопротеза. Мягкие ткани при такой операции сохраняются нетронутыми. Остеотомию проводят на 1/3 диаметра кости.
Эти доступы наиболее эффективны и физиологичны.
Виды хирургического лечения
Одна из главных причин проведения хирургической операции на тазобедренном суставе – коксартроз (остеоартроз). При этом заболевании ТБС постепенно разрушается. Деформации возникают после перенапряжения или травмирования бедренного сустава.
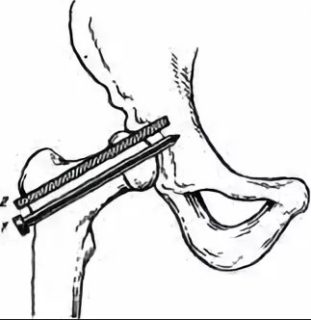
Артродез тазобедренного сустава
Помочь пациенту при коксартрозе можно такими операциями:
- Артропластика. Операцию проводят на поздних стадиях развития артроза, когда ТБС значительно деформирован. Специалисты моделируют новые суставные поверхности, между которыми устанавливается специальная прокладка, заменяющая хрящ.
- Артродез тазобедренного сустава. Операцию выполняют в тех случаях, когда пациенту противопоказаны другие виды оперативного вмешательства. Сустав стабилизируется благодаря неподвижности.
- Артротомия тазобедренного сустава. Суставную капсулу рассекают, чтобы обнажить полость сочленения и провести его санацию.
- Эндопротезирование. Представляет собой полную замену тазобедренного сустава на искусственный. Операция является наиболее эффективной при артрозе. Для предотвращения скопления крови проводится дренирование. Чтобы не допустить серьезной кровопотери при операции, сначала восполняют объем крови, а затем восстанавливают качественные характеристики.
- Остеотомия. Проводится иссечение бедренной кости или выполняется ее перелом, чтобы зафиксировать в физиологически выгодном положении. Ее крепят на трансплантаты, специальные аппараты и пластины. После такой операции двигательные функции пораженного сустава восстанавливаются.
Эти хирургические методы лечения позволяют восстановить функциональность сустава.
Побочные эффекты операционного вмешательства
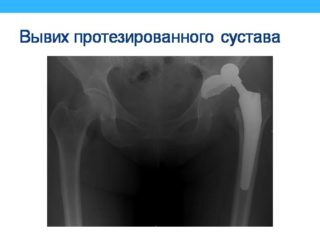
 Протезирование тазобедренного сустава представляет собой единственный метод, позволяющий поставить пациента на ноги, избавить от ограничений трудоспособности и дать ему возможность жить полноценно. Неприятные патологические явления, который связаны с имплантацией, появляются довольно редко. По статистике, побочные эффекты возникают с такой частотой:
Протезирование тазобедренного сустава представляет собой единственный метод, позволяющий поставить пациента на ноги, избавить от ограничений трудоспособности и дать ему возможность жить полноценно. Неприятные патологические явления, который связаны с имплантацией, появляются довольно редко. По статистике, побочные эффекты возникают с такой частотой:
- тромбоэмболия – в 0,3% случаев;
- вывих головки протезированного сустава – в 1,9%;
- перипротезный перелом – в 0,2%;
- септический патогенез – в 1,37%.
Побочные эффекты развиваются, как правило, по вине пациента, который не соблюдал правила реабилитации и не придерживался физического режима после восстановительного периода. Состояние ухудшается уже дома, когда контроль со стороны врачей отсутствует.
Сроки восстановления после операции
Восстановительный период после хирургической операции на тазобедренном суставе длится 4 месяца. За это время пациент проходит 2 послеоперационных этапа – ранний и поздний. На раннем этапе выделяют следующие сроки восстановления:
- С 1 по 7 сутки. У пациента наблюдается острая воспалительная реакция. Ему обеспечивается щадящий режим двигательной активности. Ходить на ходунках разрешается спустя 2-3 суток после операции.
- С 8 по 14 сутки происходит заживление раны.
- С 15 суток по 6 неделю восстановления пациент выполняет определенные упражнения лечебной физической культуры.
На позднем этапе – с 7 недели по 4 месяц со дня операции костные ткани обновляются. Пациент проходит адаптацию.
Источник
