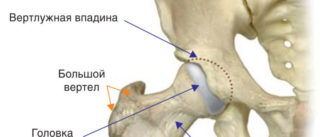
Доступ кохера лангенбека к тазобедренному суставу
Техника заднего доступа по Kocher-Langenbeck к тазобедренному суставу
а) Основные показания:
• Переломы вертлужной впадины с вовлечением задней колонны, задней стенки и поперечные переломы, в комбинации с передним доступом при переломах колонн
• Удаление внутрисуставных костных фрагментов

Задний доступ к тазобедренному суставу.
Укладка и направление разреза кожи.
б) Положение пациента и разрез для заднего доступа по Kocher-Langenbeck к тазобедренному суставу. Операцию можно проводить при укладке пациента на живот или на бок, в обоих случаях обеспечивается возможность движения конечности. Разрез кожи начинается несколько каудальнее большого вертела по оси бедра, следуя в каудальном направлении, а затем по дуге выше вертела в дорзальном направлении, с ориентиром на заднюю верхнюю подвздошную ость. После выделения широкой фасции ее рассекают продольно несколько дорзальнее вертела.
Большую ягодичную мышцу разводят по ходу волокон до появления ягодичного нервно-сосудистого пучка. Необходима особая осторожность, поскольку нижний ягодичный нерв иннервирует вентральную часть большой ягодичной мышцы.
Затем выполняется рассечение вертельной сумки, идентифицируется седалищный нерв, проще всего по его прохождению по квадратной мышце бедра. На нерв не следует накладывать лигатуру, его необходимо щадить в течении всей операции. Можно уменьшить натяжение нерва сгибанием коленного сустава. После выделения тазово-вертельных мышц («короткие наружные ротаторы») их отделяют на 1-2 см от места прикрепления у вертела. При этом ни в коем случае нельзя повредить медиальную огибающую бедренную кость артерию.
Она определяется у краниального края квадратной мышцы бедра. После перевязки концов сухожилий их отделяют от капсулы бедренного сустава до седалищной вырезки. Затем рассекается дорзальная суставная сумка и выделяется головка бедра. Для лучшего обзора можно вставить винт Шанца в шейку бедра над безымянным бугорком и с его помощью вызвать подвывих.
в) Ушивание раны. Короткие наружные ротаторы при закрытии раны фиксируют на заднем крае большой ягодичной мышцы. Затем сшивают подвздошно-большеберцовый тракт и полностью закрывают рану.
г) Риски. К возможным осложнениям доступа относятся повреждения седалищного нерва, медиальной огибающей бедренную кость артерии и возникающая в результате этого недостаточность кровоснабжения головки бедра, а также повреждения нижнего ягодичного нерва с развитием атрофии большой ягодичной мышцы.
д) Достижение широкой экспозиции. Если необходима широкая экспозиция тазобедренного сустава, можно выполнить двухуровневую вертельную остеотомию сдвига (разворот вертела по Mercati). Для этого выделяется место прикрепления латеральной широкой мышцы бедра у вертела. Выполняется плоская поэтапная сагиттальная остеотомия.
При отведении выполняется дальнейшая мобилизация как в краниально-медиальном направлении относительно средней ягодичной мышцы, так и в дистально-медиальном направлении под латеральной широкой мышцей бедра. Тогда при сгибании в тазобедренном суставе можно сместить всю мышцы в вентральном направлении. После циркулярной капсулотомии и введения винта Шанца в безымянной бугорок можно поднять головку бедра из сустава. Тем самым достигается практически полная экспозиция вертлужной суставной поверхности.
Для восстановления кортикальных слоев достаточно двух винтов для малых фрагментов.
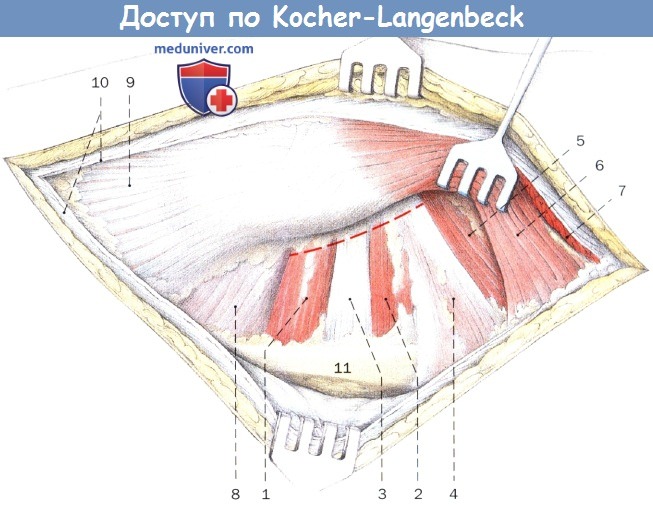
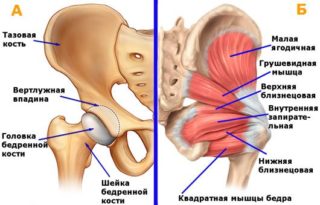
На ротированной внутрь ноге пересекаются тазово-вертельные мышцы («короткие наружные ротаторы»):
1. Нижняя близнецовая мышца
2. Верхняя близнецовая мышца
3. Внутренняя запирательная мышца
4. Грушевидная мышца
5. Малая ягодичная мышца
6. Средняя ягодичная мышца
7. Большая ягодичная мышца
8. Квадратная мышца бедра
9. Латеральная широкая мышца бедра
10. Широкая фасция
11. Седалищный нерв
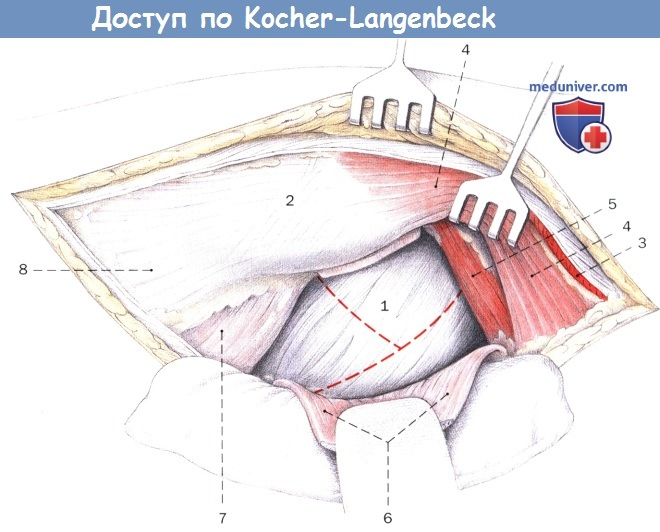
После отведения коротких наружных ротаторов в дорзальном направлении Т-образно рассекают суставную сумку тазобедренного сустава:
1. Капсула тазобедренного сустава
2. Большой вертел
3. Большая ягодичная мышца
4. Средняя ягодичная мышца
5. Малая ягодичная мышца
6. Грушевидная мышца, близнецовые мышцы, внутренняя запирательная мышца, наружная запирательная мышца
7. Квадратная мышца бедра
8. Латеральная широкая мышца бедра
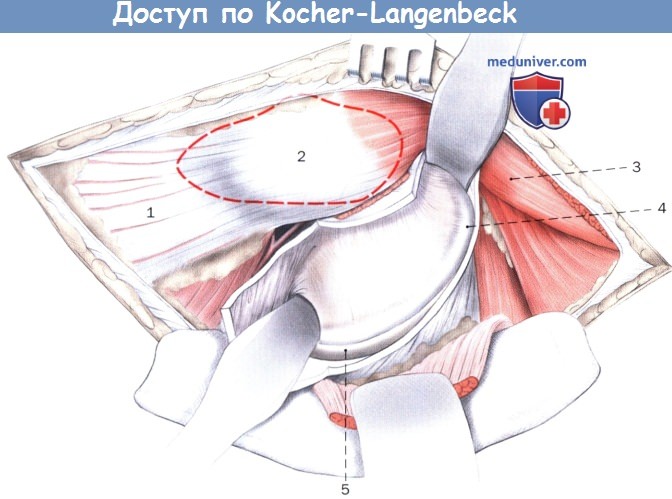
При открытом тазобедренном суставе шейку бедра для лучшего обзора можно обойти двумя изогнутыми ретракторами Хомана. При необходимости выполняется остеотомия большого вертела (пунктирная линия):
1. Латеральная широкая мышца бедра
2. Большой вертел
3. Средняя ягодичная мышца
4. Головка бедра
5. Край вертлужной впадины
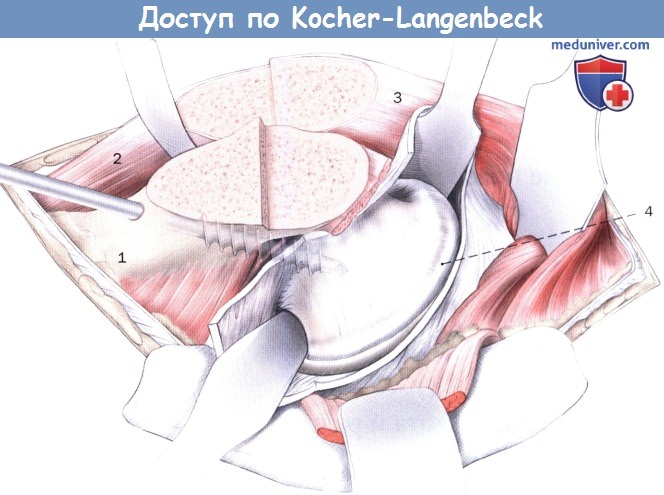
После двухуровневой остеотомии весь костный массив с местом прикрепления средней ягодичной мышцы и латеральной широкой мышцы смещают в вентральном направлении:
1. Тело бедренной кости
2. Латеральная широкая мышца бедра
3. Средняя ягодичная мышца
4. Головка бедра
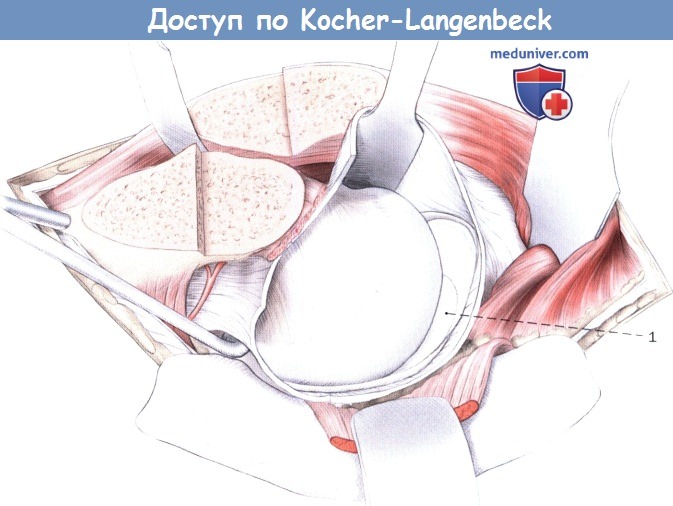
С помощью винта Шанца, введенного из безымянного бугорка в шейку бедра,
при каудо-латеральном вытяжении может произойти частичный хирургический вывих бедра,
после чего значительно улучшаются условия для полноценного осмотра сустава:
1. Вертлужная впадина
— Перейти в раздел статей по «травматологии»
Оглавление темы «Оперативные доступы к тазу и тазобедренному суставу.»:
- Техника разреза для доступа к лобковому симфизу и тазовому кольцу
- Техника переднего доступа к задним отделам тазового кольца (заднему тазовому полукольцу)
- Техника разреза для заднего доступа к крестцу
- Техника латерального малоинвазивного доступа для трансподвздошно-крестцовой установки винтов
- Техника разреза для доступа к седалищной и лобковой костям
- Техника подвздошно-пахового доступа по Leturnel к тазобедренному суставу
- Техника заднего доступа по Kocher-Langenbeck к тазобедренному суставу
Источник
Хирургический доступ для установки эндопротеза тазобедренного сустава должен соответствовать определенным требованиям. Основное из них – обеспечение хорошего обзора сустава, что позволяет оценить степень деформаций. Во время операции важно не нарушить целостность нервов и кровеносных сосудов. Кроме того, хирург сохраняет отводящий механизм бедра. Разрез кожи делается достаточного размера, чтобы проводить необходимые манипуляции.
Оперативные доступы к ТБС
 Существует множество видов классических доступов для эндопротезирования бедренного сустава, ведется разработка новых.
Существует множество видов классических доступов для эндопротезирования бедренного сустава, ведется разработка новых.
Выбор доступа зависит от состояния сустава, наличия в нем или окружающих тканях патологических изменений, имплантов. В тяжелых случаях требуется расширенный доступ. Личная точка зрения хирурга тоже играет существенную роль при выборе вида оперативного вмешательства. Перед хирургическим лечением пациент проходит диагностику сустава, в том числе пункцию ТБС, при которой из сочленения забирается синовиальная жидкость для анализа.
Передний
Благодаря выбору таких доступов обеспечивается «межнервный» подход к тазобедренному суставу. Они наиболее обоснованы, исходя из топографической анатомии сочленения и близлежащих тканей. Передние оперативные доступы к тазобедренному суставу обеспечивают оптимальный обзор вертлужной впадины, в которой находится тазобедренный сустав. При переднем доступе по T.R. Light и K.J. Keggi предотвращается повреждение отводящих мышц.
Переднебоковой
Осуществляется в пространстве между средней ягодичной мышцей и напрягателем широкой фасции бедра. Переднюю порцию последней отделяют от места крепления. Возможно отделение с костной пластиной, что позволяет увеличить обзор.
Передненаружный
Этот доступ является классическим. В процессе операции отсекаются мышцы, крепящиеся спереди к бедренной кости. После установки протеза они пришиваются обратно. Для полноценного заживления потребуется несколько недель. После хирургического вмешательства в ране часто оставляют дренаж, чтобы обеспечить отток крови.
Прямой боковой
Такой доступ имеет другие названия – трансглютеальный и доступ Хардинга. При его выборе исходят из того, что средняя ягодичная мышца и промежуточная мышца четырехглавой мышцы бедра составляют единую функциональную структуру, которая объединена толстым слоем сухожилий.
Доступ выполняется, когда пациент находится на здоровом боку. Он выгоден при первичной операции и для ревизионных оперативных вмешательств.
Разрез кожи длиной 12-16 см выполняется между задним и передним краями большого вертела (верхней части бедренной кости). Затем волокна средней ягодичной мышцы разделяют в 3 см выше верхней точки большого вертела.
Задний
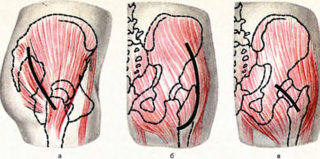
Разрезы заднего доступа к ТБС. а) Лангенбека; б) Кохера; в ·— Войно-Ясенецкого в модификации Обера — Пайра — Левека
Задние доступы к суставу обеспечиваются при разделении большой ягодичной мышцы на разных уровнях. Разрез осуществляется в направлении мышечных волокон. Сухожилие средней ягодичной мышцы остается нетронутым. К тазобедренному суставу подходят кзади от бедра.
Такой метод часто применяют при эндопротезировании. Основная причина – задний доступ к тазобедренному суставу исключает повреждение отводящего механизма.
Особенности техники заключаются в защите седалищного нерва короткими ротаторами, которые отделяются от задней капсулы. Когда операция окончена, капсулу ушивают, а ротаторы возвращают на места креплений и пришивают. При лечении переломов вертлужной впадины применяют доступ Кохера – Лангенбека.
Сочетание доступов
В некоторых случаях требуется сочетание заднего и переднего доступов. Это необходимо, чтобы обеспечить более широкий обзор при ревизии сустава, деформация кости бедра или реконструкции вертлужной впадины. Такие доступы позволяют подойти и к задней и к передней части ТБС.
Сочетание заднего и переднебокового доступа позволяет подобраться у суставу спереди и сзади.
Расширенные доступы
Когда количество ревизионных процедур увеличивается, применяют расширенные доступы. Они кажутся травматичными и непропорциональными, однако являются более физиологичными. Позволяют минимизировать повреждения мягких тканей ТБС, в отличие от традиционных доступов.
 Первичные показания к выбору таких доступов в резекционной костной хирургии:
Первичные показания к выбору таких доступов в резекционной костной хирургии:
- удаление импланта, который связан с вертлужной протрузией — когда головка бедренной кости глубоко входит в тазовую полость;
- удаление имплантов, резекция тазобедренного сустава и эндопротезов с окончатой ножкой;
Существует несколько основных видов расширенного доступа к ТБС:
- Широкий лоскут. Большая часть сухожилия средней ягодичной мышцы сохраняется, поэтому обзор бедренной кости является довольно широким. Через продольный разрез, который центрирован по оси бедренной кости, хирург обнажает отводящие мышцы. Благодаря полному обнажению бедренной кости легче контролировать канал при удалении цемента или установке трансплантатов.
- Слайд-остеотомия (передне-вертельный лоскут). Исключает необходимость стандартной вертельной остеотомии (искусственный перелом). Доступ выполняется в сагиттальной плоскости, которая делит тело на левую и правую половину.
- Расширенная вертельная остеотомия. Основное преимущество – более широкий доступ к хорошо фиксированным компонентам эндопротеза. Мягкие ткани при такой операции сохраняются нетронутыми. Остеотомию проводят на 1/3 диаметра кости.
Эти доступы наиболее эффективны и физиологичны.
Виды хирургического лечения
Одна из главных причин проведения хирургической операции на тазобедренном суставе – коксартроз (остеоартроз). При этом заболевании ТБС постепенно разрушается. Деформации возникают после перенапряжения или травмирования бедренного сустава.
Артродез тазобедренного сустава
Помочь пациенту при коксартрозе можно такими операциями:
- Артропластика. Операцию проводят на поздних стадиях развития артроза, когда ТБС значительно деформирован. Специалисты моделируют новые суставные поверхности, между которыми устанавливается специальная прокладка, заменяющая хрящ.
- Артродез тазобедренного сустава. Операцию выполняют в тех случаях, когда пациенту противопоказаны другие виды оперативного вмешательства. Сустав стабилизируется благодаря неподвижности.
- Артротомия тазобедренного сустава. Суставную капсулу рассекают, чтобы обнажить полость сочленения и провести его санацию.
- Эндопротезирование. Представляет собой полную замену тазобедренного сустава на искусственный. Операция является наиболее эффективной при артрозе. Для предотвращения скопления крови проводится дренирование. Чтобы не допустить серьезной кровопотери при операции, сначала восполняют объем крови, а затем восстанавливают качественные характеристики.
- Остеотомия. Проводится иссечение бедренной кости или выполняется ее перелом, чтобы зафиксировать в физиологически выгодном положении. Ее крепят на трансплантаты, специальные аппараты и пластины. После такой операции двигательные функции пораженного сустава восстанавливаются.
Эти хирургические методы лечения позволяют восстановить функциональность сустава.
Побочные эффекты операционного вмешательства
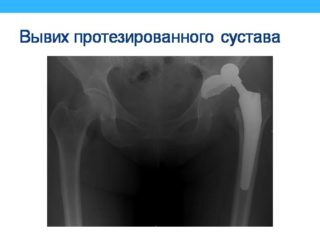 Протезирование тазобедренного сустава представляет собой единственный метод, позволяющий поставить пациента на ноги, избавить от ограничений трудоспособности и дать ему возможность жить полноценно. Неприятные патологические явления, который связаны с имплантацией, появляются довольно редко. По статистике, побочные эффекты возникают с такой частотой:
Протезирование тазобедренного сустава представляет собой единственный метод, позволяющий поставить пациента на ноги, избавить от ограничений трудоспособности и дать ему возможность жить полноценно. Неприятные патологические явления, который связаны с имплантацией, появляются довольно редко. По статистике, побочные эффекты возникают с такой частотой:
- тромбоэмболия – в 0,3% случаев;
- вывих головки протезированного сустава – в 1,9%;
- перипротезный перелом – в 0,2%;
- септический патогенез – в 1,37%.
Побочные эффекты развиваются, как правило, по вине пациента, который не соблюдал правила реабилитации и не придерживался физического режима после восстановительного периода. Состояние ухудшается уже дома, когда контроль со стороны врачей отсутствует.
Сроки восстановления после операции
Восстановительный период после хирургической операции на тазобедренном суставе длится 4 месяца. За это время пациент проходит 2 послеоперационных этапа – ранний и поздний. На раннем этапе выделяют следующие сроки восстановления:
- С 1 по 7 сутки. У пациента наблюдается острая воспалительная реакция. Ему обеспечивается щадящий режим двигательной активности. Ходить на ходунках разрешается спустя 2-3 суток после операции.
- С 8 по 14 сутки происходит заживление раны.
- С 15 суток по 6 неделю восстановления пациент выполняет определенные упражнения лечебной физической культуры.
На позднем этапе – с 7 недели по 4 месяц со дня операции костные ткани обновляются. Пациент проходит адаптацию.
Источник
Введение
Диагноз
Классификация переломов
Хирургические доступы
Выбор времени операции и предоперационное планирование
Репозиция и методика фиксации
Послеоперационное лечение
Литература:
10.1 Введение
Переломы вертлужной впадины со смещением приводят, как правило, к развитию посттравматического артроза сустава, если не была выполнена точная репозиция открытым методом и внутренняя фиксация (ORIF, open reduction and internal fixation). Для хирурга-травматолога переломы вертлужной впадины являются одной из наиболее сложных технических проблем. К этим сложностям относятся:
Правильное определение типа перелома.
Выбор хирургического доступа.
Выполнение именно тех специальных хирургических доступов, которые необходимы.
Достижение удовлетворительной репозиции и фиксации.
10.2 Диагноз
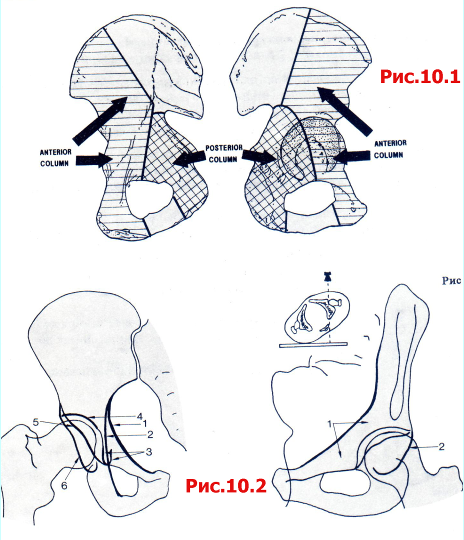
Рентгенограмма таза в прямой проекции должна быть выполнена всем пациентам с тяжелой травмой (рис. 10.1). При подозрении на перелом вертлужной впадины или его выявлении необходимо дополнительно выполнить следующие рентгенологические исследования:
Поврежденный тазобедренный сустав в прямой проекции (рис. 10.2).
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению к излучателю (эту проекцию называют косой запирательной или косой обтураторной) (рис. 10.3).
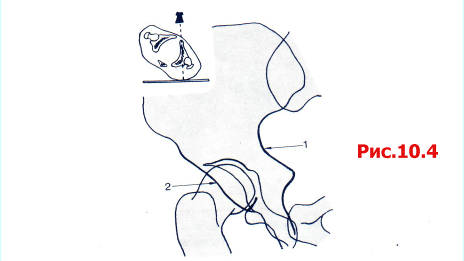
Таз в косой проекции 45° с поврежденным тазобедренным суставом, ротированным по направлению от рентгеновской трубки (эту проекцию называют косой подвздошной) (рис. 10.4).
Компьютерная томография (КТ) таза после оценки рентгеновских снимков в четырех стандартных проекциях. В большинстве случаев это помогает еще более точно определить расположение линий перелома и диагностицировать наличие свободных фрагментов, расположенных в полости сустава. Объемная трехмерная реконструкция компьютерных томограмм создает целостную картину перелома и облегчает планирование.
Часто сочетанные повреждения характеризуются значительным внутритазовым кровотечением, повреждением мочеполовой системы, нервных структур, а также разрывами тазового кольца и переломами нижней конечности с той же стороны. Все тяжелые переломы таза в подавляющем большинстве случаев сопровождаются легочной эмболией, и необходима ее профилактика.
Рис. 10.1 Передняя и задняя шейки вертлужной впадины и их границы, проецированные на внутреннюю и наружную поверхности подвздошной кости.
Рис. 10.2 Типичные рентгенологические линии, видимые нарентгенограммах тазобедренного сустава в прямой проекции. 1 Lineailiopectinea; 2 Lineailiooschiadica; 3 рентгенографическая буква «U» («фигура слезы»); 4крыша; 5передняя стенка; 6 задняя стенка.
Рис. 10.3 Косая проекция (запирательная) таза: 1 передняя колонна; 2 задняя колонна.
Рис. 10.4 Косая подвздошная проекция таза: 1 задняя колонна; 2 передняя стенка.
10.3 Классификация переломов
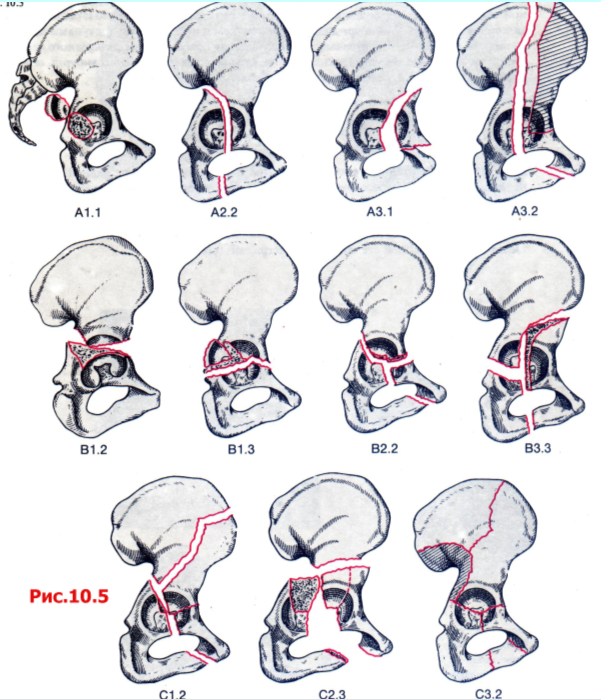
Классификация, первоначально предложенная Letournel была модифицирована для соответствия группам А, В, и С по классификации АО (рис. 10.5).
Тип А Повреждена лишь одна колонна вертлужной впадины, другая колонна интактна.
А1 Перелом задней стенки и его разновидности.
А2 Перелом задней колонны и его разновидности.
A3 Перелом передней стенки и передней колонны.
Тип В Характеризуется поперечным переломом, когда часть крыши остается прикрепленной к интактной подвздошной кости.
Поперечный перелом суставной поверхности с переломом или без перелома зад
ней стенки.
Т-образный перелом и его разновидности.
Перелом передней стенки или колонны и задний полупоперечный перелом.
Тип С Переломы обеих колонн; характеризуется линиями переломов, проходящими через переднюю и заднюю колонны, однако отличается от переломов типа В тем, что все суставные сегменты, включая крышу, отделены от оставшегося сегмента интактной подвздошной кости.
С1 Перелом передней колонны, распространяющийся до Christa iliaca.
С2 Перелом передней колонны, распространяющийся до передней границы подвздошной кости.
СЗ Переломы распространяются до крестцово-подвздошного сочленения.
Рис. 10.5 Классификация АО переломов вертлужной впадины.
Тип А: переломы с вовлечением лишь одной из двух колонн вертлужной впадины.
Тип В: имеется поперечный перелом, часть крыши остается прикрепленной к интактной подвздошной кости.
Тип С: вовлечены передняя и задняя колонны. Ни один из фрагментов крыши не прикреплен к интактной подвздошной кости (переломы обеих колонн).
10.4 Хирургические доступы
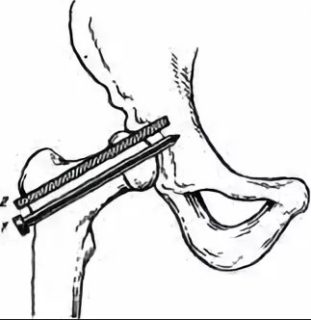
Ни один из хирургических доступов не является идеальным для всех переломов вертлуж-ной впадины. Однако в большинстве случаев через один доступ можно и репонировать и фиксировать перелом. Хирург должен быть знаком с несколькими доступами и выбрать из них тот, который лучше отвечает индивидуальным особенностям конкретного перелома. Существуют четыре хирургических доступа, отвечающих требованиям хирурга, опытного в вопросах лечения переломов вертлужной впадины:
доступ по Kocher-Langenbeck (пациент на животе или на боку), подвздошно-паховый доступ (пациент на спине), прямой боковой доступ (пациент на боку), расширенный подвздошно-бедренный доступ (пациент на боку).
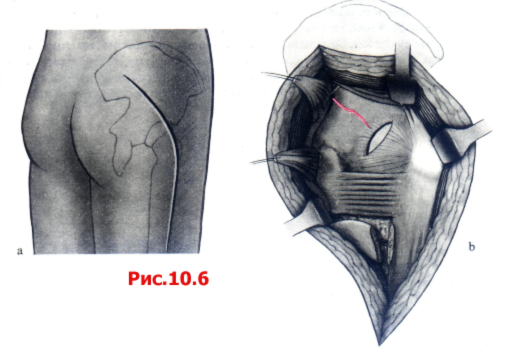
Доступ Кохера-Лангенбека обеспечивает, в первую очередь, подход к задней колонне. Тем не менее он может быть также очень полезен в качестве ограниченного доступа к передней колонне через большую седалищную вырезку (рис. 10.6).
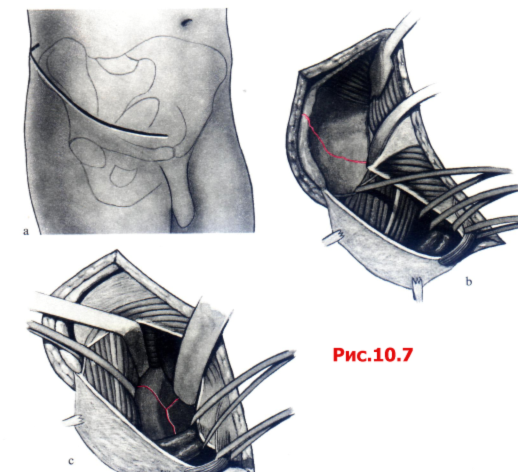
Подвздошно-паховый доступ позволяет, в первую очередь, выделить переднюю колонну и внутреннюю поверхность подвздошной кости. Задней колонны можно достичь также по ее внутренней стенке по Linea terminalis (рис. 10.7).
Рис. 10.6 Доступ по Кохеру-Лангенбеку.
А Разрез кожи.
B Выделение задней поверхности вертлужной впадины путем отведения М. glutens medius кпереди и проксимально, а М. ghiteus maximus, M. piriformis и М. obturatorius intemus кзади.
Рис. 10.7 Подвздошно-паховый доступ,
А Разрез кожи.
B Боковое окно доступа с обзором Fossa Шаса вследствие отведения М. iliopsoas и мышц брюшной стенки в медиальном направлении.
С Второе окно доступа, обнажающее linea arcuata и внутреннюю часть крыши вертлужной впадины путем отведения М. iliopsoas и N. femoralis в латеральном направлении и подвздошных сосудов — в медиальном.
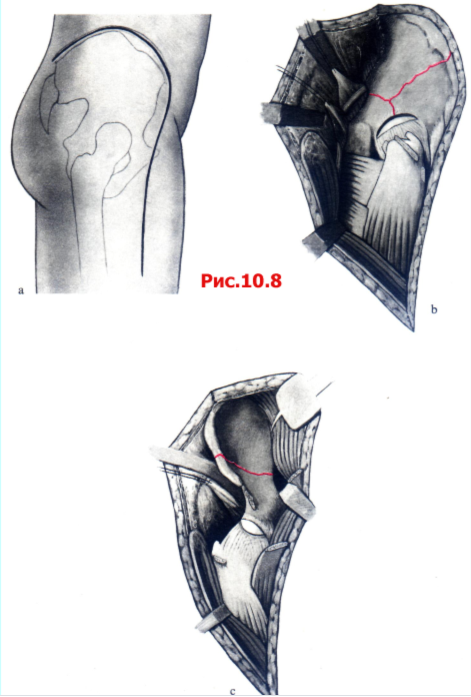
Расширенный подвздошно-бедренный доступ позволяет, прежде всего, обнажить наружную поверхность подвздошной кости и Fossa Iliаса и одновременно выделить переднюю и заднюю колонны. Подход к передней колонне, в отличие от подвздошно-пахового доступа, не столь удобен. Однако после отделения мышц от Fossa Iliаса можно осмотреть спереди и сзади всю подвздошную кость. Расширенный подвздошно-бедренный доступ с широким выделением костей таза часто является необходимым в случаях, когда нужно резецировать мощную костную мозоль или выполнить коррегирующую остеотомию (рис. 10.8).
Рис. 10.8 Расширенный подвздошно-бедренный доступ,
А Разрез кожи.
B Выделение наружной поверхности кости путем отведения Mm. gluteus, pirifonnis et obturatorius кзади, с выделение внутренней поверхности кости путем отведения М. iliopsoas и мышц брюшной стенки медиально.
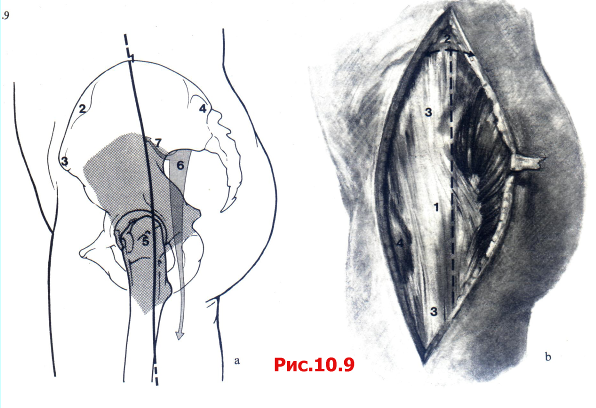
Прямой латеральный доступ позволяет выделить заднюю колонну, всю крышу и половину крыла подвздошной кости, а также предоставляет ограниченный подход к передней колонне (рис. 10.9).
Рис. 10.9 Прямой боковой доступ. Разрез кожи и доступ к кости.
А 1 Punktum suprakriste (Haивысшая точка Christa iliaca);2Tuberculum gluteum; 3 Spina iliaca anterior superior; 4 Spina iliaca posterior superior; 5 Trochanter major; 6 N. ischiadicus; 7 N. gluteus superior.
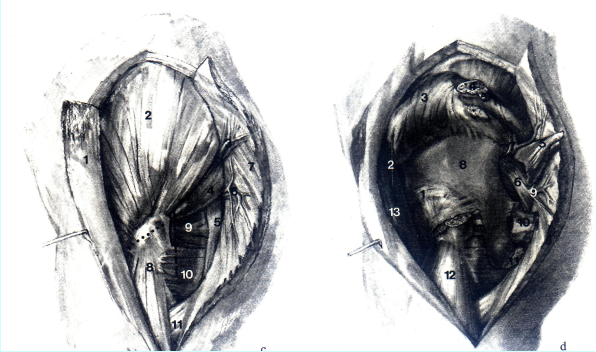
B 1 Trochanter major; 2 Punctum supracristale; 3 Tractus iliotibialis; 4 M. tensor fasciae latae.
С 1 Tractus iliotibialis; 2 M. ghiteus medius; 3 Vasa glutea superiors (ramus superficialis); 4 M. piriformis; 5 N. ischiadicus; 6N.gluteusinferioretvasagluteainferiora;7M.glutexismaximus;8M.vastuslateralis; 9M.„tricepscoxae»(Mm. gemelli et obturatorius internus); 10 M. quadratus femoris; 11 M. gluteus maximus (сухожилие).
D 1 M. rectus femoris, Caput reflexum; 2 N. tensor fasciae latae (N. gluteus superior); 3 Mm. gluteus medius et minimus (отвернута кверху); 4 Trochanter major (выполнена остеотомия); S M. piriformis (пересечена); 6 N. ischadicus; 7 N. ghiteus superior et vasa glutea superiora; 8 начало M. gluteus minimus; 9 N. ghiteus inferior et vasa gtutea inferiors; 10 M. triceps coxae (пересечена); 11 M. quadratus femoris; 12 M. vastus lateralis; 13 M. tensor fasciae latae.
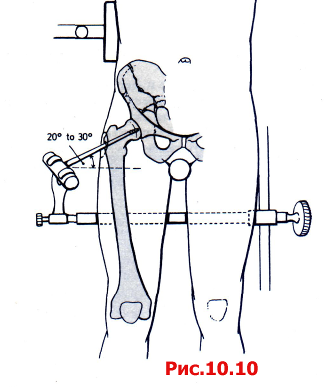
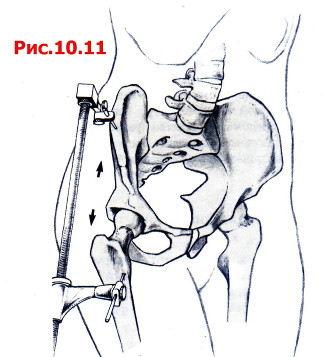
Использование ортопедического (травматологического) операционного стола дает целый ряд преимуществ при укладке конечностей и дистракции головки бедренной кости из вертлужной впадины. Этим значительно облегчается репозиция и осмотр суставной поверхности (рис. 10.10). В качестве альтернативы хирург может оперировать на стандартном операционном столе и для вытяжения использовать бедренный дистрактор, который фиксируют к Christa Iliaca и диафизу бедренной кости (рис. 10.11). Во время операции колено должно быть согнуто на 45-60 градусов для предотвращения повреждения N. ischiadicus. Все четыре хирургических доступа обеспечивают обзор как передней, так и задней колонны, однако у каждого из них есть определенные преимущества и недостатки.
Рис. 10.10 Укладка пациента не травматологическом операционном столе для создания тракции в дистальном и латеральном направлениях.
Рис. 10.11 Использование бедренного дистрактора.

10.5 Выбор времени операции и предоперационное планирование
Обычно лучше отложить выполнение операции на несколько (от 2 до 10) дней после травмы, локальная кровоточивость значительно снижается, а состояние больного стабилизируется. Спустя три недели после травмы образуется костная мозоль, что значительно усложняет репозицию.
Предоперационное вытяжение имеет минимальные преимущества и его ни в коем случае не следует накладывать за проксимальный отдел бедренной кости.
Вывих головки бедренной кости кзади следует устранять немедленно. Нерепонируе-мое или нестабильное смещение кзади является показанием к экстренной операции.
Антибиотики должны быть назначены в ближайшем пред- и послеоперационном периоде (24-48 часов).
Для различных типов перелома рекомендованы следующие хирургические доступы:
А1 Доступ Кохера-Лангенбека.
А2 Доступ Кохера-Лангенбека или прямой боковой.
A3 Подвздошно-паховый доступ.
При этих переломах в подавляющем большинстве случаев могут быть эффективно использованы доступы Кохера-Лангенбека или прямой боковой . Расширенный подвздошно-бедренный доступ полезен для изолированных поперечных переломах крыши вертлужной впадины (В 1.2) и тяжелых сочетанных переломах с вовлечением задних отделов крыши и обеих колонн (В1.3).
Эти переломы можно, как правило, оперировать из доступа Кохера-Лангенбека. При необходимости следует использовать сочетанный подвздошно-паховый доступ в случае, если передняя колонна не репонирована. В качестве альтернативы может быть применен прямой боковой доступ, однако, если значительные сложности вызывают у хирурга сомнения, лучше использовать сначала расширенный подвздошно-бедренный доступ.
Подвздошно-паховый доступ.
С1 Эти переломы можно оперировать из подвздошно-пахового доступа. Однако, если они сочетаются с повреждением задней стенки, то должен быть использован расширенный подвздошно-бедренный доступ.
С2 Оперативное лечение этих переломов возможно либо из доступа Кохера-Лангенбека, либо через прямой боковой доступ. Однако необходимо учитывать, что лучший обзор области перелома достигается при использовании подвздошно-пахового и расширенного подвздошно-бедренного доступов.
СЗ Расширенный подвздошно-бедренный доступ.
10.6 Репозиция и методика фиксации
Наиболее полезными инструментами для хирургии вертлужной впадины являются тазовый репозиционный зажим, репозиционный зажим Фарабефа и различных размеров заостренные репозиционные зажимы (рис. 10.12). Инструмент с шаровидным утолщением на конце используют для подталкивания фрагментов друг к другу, а для предотвращения ротации задней колонны используют введенные в Os ischii винты Шанца с рукояткой или имеющий резьбу экстрактор головки бедренной кости.
Рис. 10.12 Инструменты для репозиции переломов вертлужной впадины.
репозиционный зажим «King Tong» („король «Тонг»); Препозиционный зажим «Queen Tong» („королева Тонг»); 5 большой изогнутый репозиционный зажим; 4 малый изогнутый репозиционный зажим; 5 толкатель; б большой репозиционный зажим; 7 малый репозиционный зажим; 8 остроконечный репозиционный зажим; 9 тазовый репозиционный зажим; 10 шуруп Шанца 6,Омм; 11 универсальная сверлильная головка с Т-образной рукояткой; 12 ретрактор для N. ischiadicus.
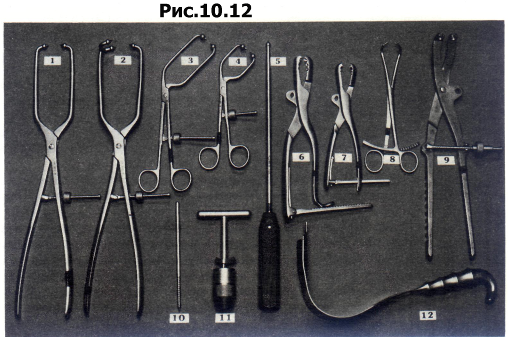
Тазовый репозиционный зажим и зажим Фарабефа фиксируют 4,5-мм кортикальными шурупами к различным костным фрагментам. Остроконечные репозиционные зажимы могут быть приложены непосредственно к кости, к просверленным углублениям в кортикальном слое кости или же к пластмассовым кольцам или крючкам. Репозицию перелома вертлужной впадины часто приходится выполнять поэтапно: сначала сопоставление и фиксацию единичных фрагментов, а затем добавление других фрагментов к уже соединенным частям. Для реконструкции рекомендуется использовать все внесуставные фрагменты. Иногда их находят вдоль Linea arcuata или Inzisura ischiadica. Использование этих фрагментов может значительно облегчить возможность репозиции и улучшить качество стабилизации. Качество репозиции суставной поверхности лучше всего проверить визуально. В случаях, когда для этого требуется нежелательное рассечение мягких тканей и капсулы сустава, качество репозиции можно проверить по точности сопоставления кортикального слоя безымянной кости. Вывих в крестцово-подвздошном сочленении или или перелом крестца со смещением необходимо, как правило, репонировать и фиксировать еще до сопоставления перелома вертлужной впадины. Первичная фиксация стягивающими шурупами (3,5-мм, 4,5-мм или 6,5-мм) обычно позволяет удалить репозиционные инструменты так, что при необходимости могут быть наложены пластины. Наиболее подходящими для этих целей являются прямая 3,5-ммреконструкционная пластина и изогнутая 3,5-мм тазовая пластина. Обязательным является точное моделирование пластин.
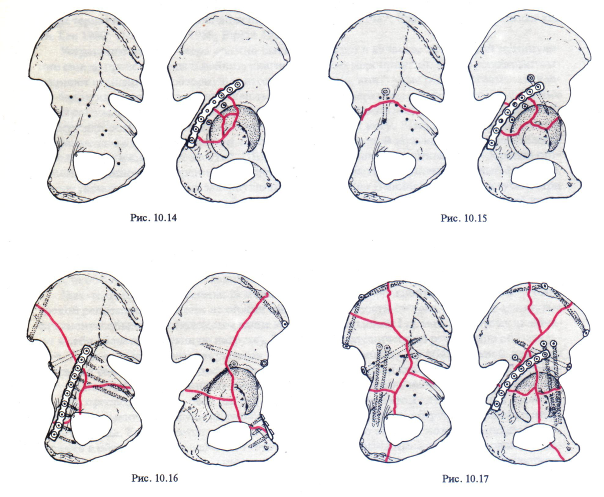
Пластины, как правило, накладывают по задней поверхности вертлужной впадины из разреза Кохера-Лангенбека. Эту же методику применяют и при использовании расширенного подвздошно-бедренного и прямого бокового доступов, когда пластины также накладывают на крыло подвздошной кости. При использовании подвздошно-пахового доступа пластины чаще всего располагают по верхнему краю входа в таз. Иногда перелом удается стабилизировать лишь стягивающими шурупами, однако в большинстве случаев фиксация шурупами должна быть дополнена наложением одной или нескольких пластин. Длинные стягивающие шурупы чрезвычайно эффективны в случаях, если они расположены между внутренним и наружным кортикальными слоями подвздошной кости либо вдоль длинной оси передней или задней колонны (рис. 10.14-10.17).
10.7 Послеоперационное лечение
После тщательного восстановления мягкотканного покрова и закрытия раны обычно оставляют вакуумные дренажи на 24-48 часов. Пассивную мобилизацию тазобедренного сустава можно начать через несколько дней. Когда пациент почувствует себя достаточно комфортно, обычно через 5-10 дней после операции, начинают тренировки с активной мобилизацией тазобедренного сустава и частичной нагрузкой (15 кг) весом тела на поврежденную конечность. В обычных условиях полная нагрузка весом может бытьразрешена через 8 недель после внутренней фиксации.
Рис. 10.13 Имплантаты для фиксации переломов вертлужной впадины, 3,5-мм и 4,5-мм изогнутые и прямые реконструк-ционные пластины, сверхдлинные 3,5-мм, 4,5-мм и 6,5-мм шурупы.
Рис. 10.14 Внутренняя фиксация перелома задней стенки (А1.2) из доступа Кохера-Лангенбека.
Рис. 10.15 Внутренняя фиксация сочетаннога поперечного переломай перелома задней стенки (В1.3) из доступа Кохера-Лангенбека.
Рис. 10.16 Внутренняя фиксация сочетанного перелома передней колонны и заднего полупоперечного перелома (В3.2) из подвздошно-пахового доступа.
Рис. 10.17 Внутренняя фиксация перелома обеих колонн (С 1.3) из расширенного подвздошно-бедренного доступа.

Литература:
Epstein НС (1980) Traumatic dislocations of the hip. Williams & Wilkins, Baltimore
Judet R, Judet J, Letournel E (1964) Fractures of the acetabulum. Classification and surgical approaches for open reduction. J Bone Joint Surg [Am] 46:1615
Knight RA, Smith H (1958) Central fractures of the acetabulum. J Bone Joint Surg 40:1
Letournel E (1979) The results of acetabular fractures treated surgically : twenty-one years experience. In: The hip: proceedings of the Seventh Open Scientific Meeting of The Hip Society. Mosby, St. Louis
Letournel E (1980) Acetabulum fractures: classification and management. Clin Orthop 151:81 Letournel E (1981) Fractures of the acetabulum. Springer, New York Berlin Heidelberg Matte JM, Merritt PO (1988) Displaced acetabular fractures. Clin Orthop 230:83
Matte J, Anderson L, Epstein H, Hendrick P (1986) Fractures of the acetabulum: a retrospective analysis. Clin Orthop 205:230
Matte J, Letournel E, Browner В (1986) Surgical management of acetabular fractures. Mosby, St. Louis (American Academy of Orthopaedic Surgeons Instructional Course Lectures, No.35, p.38)
Malta J, MehneD, Roffi R (1986) Fractures of the acetabulum: early results of a prospective study. Clin Orthop 205:241 Mears DC, Rubash H (1986). Pelvic and acetabular fractures. Slack, Thorofare, NJ Tile M (1984) Fractures of the pelvis and acetabulum. Williams & Wilkins, Baltimore
Источник
