Дисплазия тазобедренных суставов у детей нет ядра
Здравствуйте!
Сразу подчеркну, что я обычная мама, моя трудовая деятельность совершенно не связана с медициной, поэтому я рассказываю только свой опыт. Итак, сын родился на 36-ой неделе путем ЭКС. В 3 месяца на УЗИ была выявлена задержка окостенения ядер головок тазобедренных суставов. С учётом недоношенности никакого серьезного лечения мы не осуществляли — прогревание теплой пеленкой, профилактический массаж и каждодневная гимнастика.
В 6 месяцев окостенения не было. Снова массаж.
8 месяцев. Окостенения нет. Прогревание суставов солевой грелкой, электрофорез с кальцием.
Едем к другому ортопеду (по рекомендации). Она предполагает, что причина в кальциево-фосфорном обмене. Назначает пробу по Сулковичу. Результат — 0 (но это норма!). Назначает витамин Д3 в лечебной дозе (6 капель) на 3 недели. И снова сдать пробу. Логику лечения врач не пояснила. Как я поняла поизучав тему самостоятельно, то врач исключила у нас избыток витамина Д. При передозировке кальций не усваивается, начинает вымываться из организма, выходит с мочой. Врач сказала, что т.к. мы родились в конце июля, то время формирования ядер провели без солнца, из-за дефицита витамина Д кальций не усваивается.
Назначенное лечение обговорили с педиатром и педиатр оказался ПРОТИВ. Передозировка витамина Д не менее опасна, чем дефицит! Никаких признаков рахита у сына не было, кроме лысины на затылке. Но признаком рахита ее не считаю. Профилактическая доза витамина Д для доношенных детей — 1 капля, для недоношенных — 2. Самовольно я увеличила дозу витамина Д до 3-х капель (на один месяц). Аквадетрим (водный раствор) заменила на Вигантол (масляный). На многих сайтах можно встретить информацию, что масляный раствор усваивается лучше. Пробу больше не сдавали, к ортопеду назначившему такое лечение тоже.
10 месяцев. Окостенения нет. Ортопед по месту жительства даёт направление к главному ортопеду города.
Здесь подчеркну, что самой дисплазии — вывиха/подвывиха у ребёнка никогда не было.
Главный ортопед сказал следующее. Смотреть ядра на УЗИ неинформативно. Назначил сделать снимок в год. Сказал, что существует только одна патология ( затрудняюсь сказать название), при которой окостенение так и не наступит. Сопутствующий признак — выраженно короткие конечности. И маловероятно, что это наш случай — ребенок правильного телосложения. Вариант с витамином Д отклонил. Электрофорез назвал малоэффективным. Конкретно про нашего сына — незрелый. Если бы не КС, сидел бы в животе до победного. Недоношенность скорее всего не месяц, а все полтора, а то и два месяца.
С этого момента я перестала делать гимнастику. До этого времени мы грели суставы грелкой и каждый день как сумасшедшие разминали ноги. От этого мне не хотелось просыпаться по утрам.
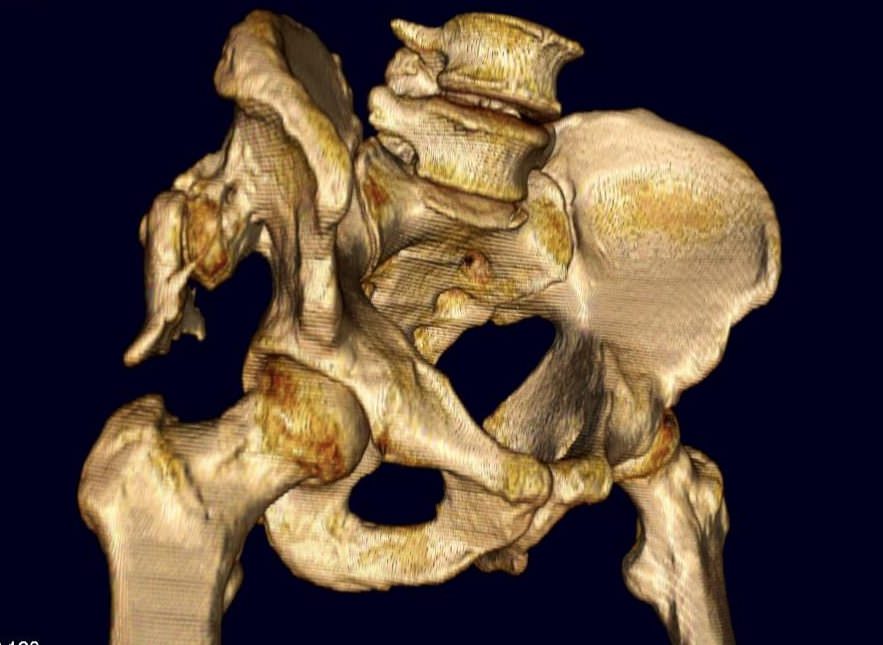
В 1г.1м. мы сделали снимок. На снимке ядра оссификации головок ТБС одинакового размера. Измеренные углы <<21°.
Что гласит интернет:
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25-29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни — у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте — < 15°.
Ортопед сказал следующее — окостенение есть. Несколько меньше, чем должно быть по возрасту. Но это не важно. Процесс необратим. Он запущен и окостенение будет развиваться. Контроль больше не нужен.
И последнее. Про развитие.
При данной патологии запрещено помогать ребёнку в развитии. Не садить, не ставить на ножки, не прыгать, не водить. Делать можно только то, что ребёнок делает САМ.
Никак не стимулировать!
Наш ребёнок в 9 месяцев пополз по-пластунки. Сел в 9,5 месяцев. В 10 месяцев пополз на четвереньках и встал у опоры.
В 1 г.1м. может стоять без опоры. Ходит с тележкой.
Пусть наш опыт кому-то поможет и успокоит. Здоровья всем!
Источник
ТазобедÑеннÑй ÑÑÑÑав ÑоÑмиÑÑеÑÑÑ Ñ Ð´ÐµÑей в ÑÑÑобе маÑеÑи и длиÑÑÑ Ð² ÑеÑение пеÑвого года жизни.
Ткани ÑазобедÑенного ÑÑÑÑава закладÑваÑÑÑÑ Ñ Ð¿Ð»Ð¾Ð´Ð° на ÑеÑÑой неделе его ÑазвиÑиÑ. У ÑмбÑиона в два меÑÑÑа ÑоÑмиÑÑеÑÑÑ Ð¿Ð¾Ð´Ð²Ð¸Ð¶Ð½Ð¾ÑÑÑ Ð² ÑоÑленении. ÐнÑÑÑиÑÑÑобнÑй пеÑиод и пеÑиод пеÑвого года жизни Ñеловека â ÑамÑе важнÑе Ð´Ð»Ñ ÑазвиÑÐ¸Ñ ÑазобедÑенного ÑÑÑÑава. Ðа ÑÑоке беÑеменноÑÑи 3-5 меÑÑÑев ÑоÑмиÑÑÑÑÑÑ ÑдÑа окоÑÑенениÑ, Ñо еÑÑÑ ÑоÑмиÑование коÑÑной Ñкани ÑазобедÑенного ÑÑÑÑава, к моменÑÑ ÑÐ¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ð´Ð¾Ð½Ð¾Ñенного Ñебенка ÑдÑо окоÑÑÐµÐ½ÐµÐ½Ð¸Ñ Ð¸Ð¼ÐµÐµÑ Ð´Ð¸Ð°Ð¼ÐµÑÑ 3-6 миллимеÑÑов. У деÑей Ñ Ð´Ð¸Ñплазией ÑÐ±Ñ Ð¸ вÑÐ²Ð¸Ñ Ð°Ð¼Ð¸ ÑдÑа могÑÑ Ð¾ÑÑÑÑÑÑвоваÑÑ Ð¸ поÑвиÑÑÑÑ Ð»Ð¸ÑÑ Ðº двÑм годам.
У гÑÑдниÑка ÑÑÑÑав пÑедÑÑавлен Ñ ÑÑÑом, веÑÑлÑÐ¶Ð½Ð°Ñ Ð²Ð¿Ð°Ð´Ð¸Ð½Ð°, головка бедÑенной коÑÑи, ÑаÑÑÑ Ñейки бедÑенной коÑÑи Ð¸Ð¼ÐµÐµÑ Ð² оÑновном Ñ ÑÑÑевÑÑ ÑÑÑÑкÑÑÑÑ. У ÑодивÑÐ¸Ñ ÑÑ Ð¼Ð»Ð°Ð´ÐµÐ½Ñев веÑÑлÑÐ¶Ð½Ð°Ñ Ð²Ð¿Ð°Ð´Ð¸Ð½Ð° Ð¸Ð¼ÐµÐµÑ Ð¾Ð²Ð°Ð»ÑнÑÑ ÑоÑмÑ, неглÑбокаÑ, в нее вмеÑаеÑÑÑ Ð²Ñего ÑÑеÑÑ Ð³Ð¾Ð»Ð¾Ð²ÐºÐ¸ коÑÑи бедÑа. Ðоловка бедÑенной коÑÑи ÑдеÑживаеÑÑÑ Ð² веÑÑлÑжной впадине за ÑÑÐµÑ ÑвÑзоÑного аппаÑаÑа и наÑÑÐ¶ÐµÐ½Ð¸Ñ ÑÑÑÑавной капÑÑлÑ.
РпеÑвÑй год жизни пÑоиÑÑ Ð¾Ð´Ð¸Ñ ÑÑабилизаÑÐ¸Ñ ÑазобедÑенного ÑÑÑÑава, Ñгол наклона веÑÑлÑжной Ð²Ð¿Ð°Ð´Ð¸Ð½Ñ ÑменÑÑаеÑÑÑ, Ñейка бедÑенной коÑÑи окоÑÑеневаеÑ, пÑоиÑÑ Ð¾Ð´Ð¸Ñ ÑенÑÑаÑÐ¸Ñ Ð³Ð¾Ð»Ð¾Ð²ÐºÐ¸ ÑÑÑÑава, ÑвÑзоÑнÑй аппаÑÐ°Ñ ÑкÑеплÑеÑÑÑ.
С 4-6 меÑÑÑев акÑивно ÑоÑмиÑÑÑÑÑÑ ÑдÑа окоÑÑенениÑ. Ð 5-6 годам Ñ Ñебенка ÑдÑо окоÑÑÐµÐ½ÐµÐ½Ð¸Ñ ÑвелиÑиваеÑÑÑ Ð¿ÑимеÑно в деÑÑÑÑ Ñаз. Ð 14-17 годам пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð·Ð°Ð¼ÐµÐ½Ð° Ñ ÑÑÑа коÑÑÑÑ. Шейка бедÑа ÑаÑÑÐµÑ Ð´Ð¾ 18-20 Ð»ÐµÑ Ð·Ð° ÑÑÐµÑ Ñ ÑÑÑевÑÑ Ð·Ð¾Ð½. У взÑоÑлого Ñеловека ÑоÑÑ ÐºÐ¾ÑÑи бедÑа заканÑиваеÑÑÑ, Ñ ÑÑÑ Ð¿Ð¾Ð»Ð½Ð¾ÑÑÑÑ Ð·Ð°Ð¼ÐµÐ½ÐµÐ½ коÑÑÑÑ.
ÐÑли ÑÑÑÑав ÑазвилÑÑ Ð½ÐµÐ¿ÑавилÑно, Ñо головка бедÑенной коÑÑи не Ð¼Ð¾Ð¶ÐµÑ ÑдеÑжаÑÑÑÑ Ð² ÑÑÑÑавной впадине, и Ñогда конÑÑаÑиÑÑеÑÑÑ Ð´Ð¸ÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑбÑ.
ÐодÑобнее в оÑделÑной ÑÑаÑÑе: диÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑÑÑÑавов.
ÐÑиÑÐ¸Ð½Ñ ÑазвиÑÐ¸Ñ Ð´Ð¸Ñплазии ÑÐ±Ñ Ñ Ð´ÐµÑей
Ð ÑÑÑом маÑеÑи ÑÑÑÑав Ð¼Ð¾Ð¶ÐµÑ ÑÑоÑмиÑоваÑÑÑÑ Ð½ÐµÐ¿ÑавилÑно по множеÑÑÐ²Ñ ÑазлиÑнÑÑ Ð¿ÑиÑин, поÑÑÐ¾Ð¼Ñ Ð²Ñе они пеÑеÑиÑÐ»ÐµÐ½Ñ Ð´Ð°Ð»ÐµÐµ: генеÑиÑеÑкие пÑиÑÐ¸Ð½Ñ (25-30%), кÑÑпнÑй плод, маловодие, Ð¼Ð½Ð¾Ð³Ð¾Ð¿Ð»Ð¾Ð´Ð½Ð°Ñ Ð±ÐµÑеменноÑÑÑ, Ñазовое, попеÑеÑное, ÑгодиÑное пÑедлежание плода, наÑÑÑение пÑоÑеÑÑов обмена маÑеÑи, Ð½ÐµÑ Ð²Ð°Ñка виÑаминов Ñ Ð¼Ð°ÑеÑи, оÑобенно калÑÑÐ¸Ñ Ð¸ ÑоÑÑоÑа, йода, железа, виÑаминов Ри гÑÑÐ¿Ð¿Ñ Ð, ÑндокÑиннÑе наÑÑÑÐµÐ½Ð¸Ñ Ð²Ð¾ вÑÐµÐ¼Ñ Ð±ÐµÑеменноÑÑи, гинекологиÑеÑкие пÑÐ¾Ð±Ð»ÐµÐ¼Ñ Ð¼Ð°ÑеÑи, гоÑмоналÑнÑе наÑÑÑÐµÐ½Ð¸Ñ (много пÑогеÑÑеÑона в поздние ÑÑоки беÑеменноÑÑи, ÑакÑÐ¾Ñ Ð¾Ñобенно важен Ð´Ð»Ñ Ð´ÐµÐ²Ð¾Ñек), виÑÑÑнÑе и инÑекÑионнÑе болезни маÑеÑи, внÑÑÑиÑÑÑобное обвиÑие пÑповиной, Ð¼Ð½Ð¾Ð³Ð¾Ð¿Ð»Ð¾Ð´Ð½Ð°Ñ Ð±ÐµÑеменноÑÑÑ, попеÑеÑное положение плода, непÑавилÑное пиÑание и вÑеднÑе пÑивÑÑки маÑеÑи, Ñанний ÑокÑикоз, поздний ÑокÑикоз, поÑоки ÑеÑдÑа, наÑÑÑÐµÐ½Ð¸Ñ ÑабоÑÑ ÑеÑдеÑно-ÑоÑÑдиÑÑой ÑиÑÑемÑ, пÑеждевÑеменнÑе ÑодÑ, неблагопÑиÑÑÐ½Ð°Ñ ÑкологиÑ, недоÑазвиÑие позвоноÑника, Ñпинного мозга, повÑÑеннÑй ÑонÑÑ Ð¼Ð°Ñки, огÑаниÑиваÑÑий подвижноÑÑÑ Ð¿Ð»Ð¾Ð´Ð° в конÑе ÑÑока беÑеменноÑÑи.
СÑепени диÑплазии ÑбÑ
ÐиÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑÐ±Ñ Ñ Ð´ÐµÑей Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð²ÑÑажена в Ñазной ÑÑепени. ÐÑедвÑÐ²Ð¸Ñ (1 ÑÑепенÑ) Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð¿Ð°Ñологией ÑолÑко веÑÑлÑжной впадиной, бедÑÐµÐ½Ð½Ð°Ñ ÐºÐ¾ÑÑÑ Ð½Ðµ ÑмеÑена, но паÑÐ¾Ð»Ð¾Ð³Ð¸Ñ Ð¾Ð¿ÑеделÑеÑÑÑ ÐºÐ»Ð¸Ð½Ð¸ÑеÑки и ÑенÑгенологиÑеÑки. ÐодвÑÐ²Ð¸Ñ (2 ÑÑепенÑ) оÑлиÑаеÑÑÑ ÑмеÑением бедÑенной коÑÑи, ÑаÑÑÑ ÐºÐ¾ÑоÑой оÑÑаеÑÑÑ Ð² веÑÑлÑжной впадине. ÐÑожденнÑй вÑÐ²Ð¸Ñ (3 ÑÑепенÑ) диÑплазии ÑÐ±Ñ Ñ Ð°ÑакÑеÑизÑеÑÑÑ ÑаÑположением головки бедÑенной коÑÑи вне веÑÑлÑжной впадинÑ.
ÐÑи ноÑмалÑно ÑазвиÑом ÑÑÑÑаве ножки малÑÑа Ñ Ð¾ÑоÑо оÑводÑÑÑÑ Ð² ÑÑоÑонÑ, имеÑÑ Ð¾Ð´Ð¸Ð½Ð°ÐºÐ¾Ð²ÑÑ Ð´Ð»Ð¸Ð½Ñ, не имеÑÑ Ð¾Ð³ÑаниÑениÑ, Ñ Ð°ÑакÑеÑно одинаковое колиÑеÑÑво ÑкладоÑек на Ð½Ð¾Ð¶ÐºÐ°Ñ .
ÐÑи подвÑÐ²Ð¸Ñ Ðµ оÑведение бедÑа Ñ Ð¿Ð°Ñологией огÑаниÑено, пÑи ÑÑоÑмиÑованном вÑÐ²Ð¸Ñ Ðµ огÑаниÑение вÑÑажено ÑилÑно. ÐÑи налиÑии ÐºÐ°ÐºÐ¸Ñ -Ñо ÑимпÑомов диÑплазии ÑÐ±Ñ ÑÑÐ¾Ð¸Ñ Ð¿ÑовеÑÑи ÑÑаÑелÑнÑÑ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑикÑ.
ÐиагноÑÑика диÑплазии ÑÐ±Ñ Ñ Ð´ÐµÑей
ÐиагноÑÑикой Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ ÑвлÑÑÑÑÑ ÑенÑгенологиÑеÑкие иÑÑледованиÑ, плановÑе ÑлÑÑÑазвÑковÑе иÑÑледованиÑ. УÐРобÑÑно делаÑÑ Ð² ÑÑи меÑÑÑа, ÑенÑген можно ÑделаÑÑ Ð½ÐµÐ¿Ð¾ÑÑедÑÑвенно в Ñоддоме, еÑли возникли Ñ Ð¾ÑÑ ÐºÐ°ÐºÐ¸Ðµ-Ñо подозÑÐµÐ½Ð¸Ñ Ð½Ð° диÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑбÑ.
ÐеÑение диÑплазии Ñем ÑÑÑекÑивней, Ñем ÑанÑÑе наÑаÑо. Ð¡ÐµÐ³Ð¾Ð´Ð½Ñ ÑÑпеÑно пÑименÑÑÑ Ñакие ÑÑедÑÑва, как Ñина ÐоÑÐ»Ñ (ÑпоÑобÑÑвÑÐµÑ ÑенÑÑаÑии головки ÑÑÑÑава, ÑикÑиÑÑÐµÑ Ð±ÐµÐ´Ñа в Ñазведенном ÑоÑÑоÑнии, но Ð´Ð°ÐµÑ Ð¼Ð°Ð»ÑÑÑ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾ÑÑÑ Ð°ÐºÑивнÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹ в бедÑеннÑÑ ÑÑÑÑÐ°Ð²Ð°Ñ ), СÑÑемена Ðавлика (ÑканевÑй гÑÑдной бандаж, ÑпоÑобÑÑвÑÐµÑ ÑенÑÑаÑии головки ÑÑÑÑава, ÑкÑеплÑÐµÑ ÑвÑзки ÑазобедÑенного ÑÑÑÑава, в ÑÑÐ¸Ñ ÑÑÑÐµÐ¼ÐµÐ½Ð°Ñ Ñебенок не вÑпÑÑмлÑÐµÑ Ð½Ð¾Ð³Ð¸, дÑÑгие Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ñ, ÑÑÑекÑивен в пеÑиод Ð¾Ñ Ð¿Ð¾Ð»Ñгода до года).
Шина ФÑейка иÑполÑзÑеÑÑÑ Ð¿Ñи Ð»ÐµÐ³ÐºÐ¸Ñ ÑоÑÐ¼Ð°Ñ Ð´Ð¸Ñплазии ÑÐ±Ñ Ñ Ð´ÐµÑей, коÑоÑÑе еÑе не доÑÑигли полÑгодовалого возÑаÑÑа, но не показана пÑи вÑÐ²Ð¸Ñ Ðµ, она пÑедназнаÑена Ð´Ð»Ñ Ñого ÑÑÐ¾Ð±Ñ Ð±ÐµÐ´Ñа ÑÐ¾Ñ ÑанÑли Ñвое положение под Ñглом в девÑноÑÑо гÑадÑÑов. ÐÑи леÑении дÑÑÐ³Ð¸Ñ ÑоÑм диÑплазии Ñ Ð´ÐµÑей ÑÑаÑÑе полÑгода иÑполÑзÑÑÑÑÑ ÑазнообÑазнÑе ÑÐ¸Ð½Ñ (ÐоÑлÑ, ÐиленÑкого, ÐиÑзоевой, ÐÑлеÑÑ, аппаÑÐ°Ñ ÐневковÑого, гипÑование). ÐÑи диÑплазии ÑазобедÑенного ÑÑÑÑава Ñ Ð´ÐµÑей ÑÑаÑÑе года ÑаÑе вÑего иÑполÑзÑÑÑ Ð³Ð¸Ð¿Ñ Ð´Ð»Ñ ÑикÑиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð½Ð¾Ð³ в опÑеделеннÑÑ Ð¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸ÑÑ . Ðоложение ÐоÑенÑа I â ÑикÑаÑÐ¸Ñ Ð½Ð¾Ð³, ÑогнÑÑÑÑ Ð¿Ð¾Ð´ пÑÑмÑм Ñглом в ÑазобедÑеннÑÑ Ð¸ коленнÑÑ ÑÑÑÑÐ°Ð²Ð°Ñ Ð¿Ñи полном оÑведении Ð±ÐµÐ´ÐµÑ Ð´Ð¾ плоÑкоÑÑи кÑоваÑи. Ðоложение II â ÑмеÑенное конÑÑолиÑÑемое оÑведение бедеÑ, ÑогнÑÑÑÑ Ð¿Ð¾Ð´ Ñглом 90 Ë. Ðоложение III â немного оÑведеннÑе ноги в вÑпÑÑмленном ÑоÑÑоÑнии. ÐÑи доÑÑижении Ñебенком полÑÑоÑа леÑ, еÑли диÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑÐ±Ñ Ð½Ðµ побеждена, обÑÑно назнаÑаеÑÑÑ Ð¾Ð¿ÐµÑаÑÐ¸Ñ (ÑаÑе «Ð¿Ð¾ СолÑеÑÑ»).
РкомплекÑном ÑеÑапевÑиÑеÑком леÑении пÑи диÑплазии ÑазобедÑенного ÑÑÑÑава пÑименÑÑÑ ÐФРи ÑкÑеплÑÑÑий маÑÑаж, ÑÑÐ¾Ð±Ñ ÑкÑеплÑлиÑÑ Ð¼ÑÑÑÑ ÑÑÑÑава, ÑлÑÑÑалоÑÑ ÐµÐ³Ð¾ кÑовоÑнабжение. ÐФРÑелеÑообÑазно пÑименÑÑÑ Ð´Ð°Ð¶Ðµ пÑи оÑÑÑÑÑÑвии паÑологии, еÑли Ñ Ñебенка еÑÑÑ Ð³ÐµÐ½ÐµÑиÑеÑÐºÐ°Ñ Ð¿ÑедÑаÑположенноÑÑÑ Ðº диÑплазии, в ÑÐ°ÐºÐ¸Ñ ÑлÑÑаÑÑ ÑÑÑекÑивно пÑоводиÑÑ ÐФРбез нагÑÑзки на ÑÑÑÑÐ°Ð²Ñ Ð² положении лежа.
РлÑбом ÑлÑÑае ÑодиÑелÑм, малÑÑи коÑоÑÑÑ Ð¸Ð¼ÐµÑÑ Ð´Ð¸ÑÐ¿Ð»Ð°Ð·Ð¸Ñ ÑбÑ, не ÑÑÐ¾Ð¸Ñ Ð¾ÑÑаиваÑÑÑÑ, а надо набÑаÑÑÑÑ ÑеÑÐ¿ÐµÐ½Ð¸Ñ Ð¸ Ñил, ÑÑÐ¾Ð±Ñ Ð¿ÑеодолеÑÑ ÑÑÑдноÑÑи. Ð ÑÑо обÑзаÑелÑно ÑлÑÑиÑÑÑ, еÑли ÑвоевÑеменно, под конÑÑолем вÑаÑа пÑоводиÑÑ Ð³ÑамоÑнÑÑ ÑеÑапиÑ.
Также бÑдÑÑ Ð¿Ð¾Ð»ÐµÐ·Ð½Ñ ÑледÑÑÑие ÑÑаÑÑи:
— ÐиÑÐ¿Ð»Ð°Ð·Ð¸Ñ —Â Ð¿Ð¾Ð»Ð½Ð°Ñ Ð¸Ð½ÑоÑмаÑиÑ
— РазвиÑие Ñебенка в ÑÑловиÑÑ Ð¾Ð³ÑаниÑÐµÐ½Ð¸Ñ Ð¿Ð¾Ð´Ð²Ð¸Ð¶Ð½Ð¾ÑÑи
— ÐмоÑионалÑное ÑоÑÑоÑние ÑодиÑелей
— Ðак подгоÑовиÑÑ Ñебенка к опеÑаÑии
Источник
Ядра окостенения тазобедренных суставов в норме формируются к 6 месяцу жизни ребенка. Этот процесс очень важный в организме, поэтому нужно знать, как протекает процесс оссификации у новорожденных и к чему могут привести отклонения.
Норма развития ядер окостенения

Оссификация – это процесс окостенения головок бедренных костей. Оссификация тазобедренных суставов происходит долгое время. Чем младше ребенок, тем быстрее происходит процесс окостенения тканей. Иногда у ребенка могут быть отклонения, и ядра не появляются или не развиваются. Нужно вовремя заметить отклонения, чтобы избежать патологий в будущем.
Оссификаты тазобедренного сустава формируются еще в период беременности, около середины срока (5 месяц). При рождении суставы полностью состоят из хрящевой ткани, но уже имеют ядра окостенения, они находятся около головки бедра, в среднем их размеры 3-6 мм. У детей на грудном вскармливании развитие костной ткани быстрее, и патологии встречаются реже, чем у детей, которых кормят искусственными смесями.
В первый год жизни ребенка оссификация происходит стремительно, и уже к полугоду должны сформироваться полноценные ядра. У мальчиков развитие может отставать на один месяц.
Для справки! Отсутствие ядер окостенения тазобедренных суставов у новорожденных может быть при ранних родах, когда ядра не успели сформироваться в утробе.
Если очаги не формируются к 6 месяцам, это еще не повод волноваться. Если нет вывиха бедра или других патологий, это может быть естественным процессом. Но нужно обратиться к врачу для консультации и дальнейшего контроля развития. Если ядра окостенения отсутствуют ввиду дисплазии, будет назначена соответствующая терапия.
Именно развитие костной ткани позволяет ребенку начать ходить к году. Далее процесс окостенения не так стремителен, он уменьшается с возрастом и прекращается полностью к 20 годам.
Факт! Уже к пяти годам ядра увеличиваются почти в 10 раз в сравнении с их начальным размером у новорожденных.
Задержка оссификации
Задержка оссификации головок бедренных костей может быть из-за следующих факторов:
- искусственное вскармливание;
- нарушенный обмен веществ;
- сахарный диабет;
- рахит;
- гипотиреоз (недостаток гормонов щитовидной железы);
- тиреотоксикоз (повышение тиреоидных гормонов).
Также на состояние ребенка влияет здоровье родителей, особенно матери. Если родные болеют сахарным диабетом, у ребенка также может возникнуть это заболевание и вследствие него может произойти задержка оссификации.
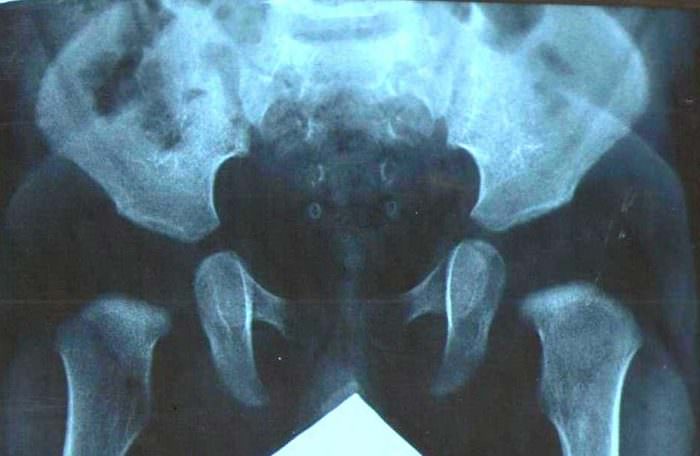
Отсутствие ядер окостенения, аплазия может возникнуть от большого недостатка витаминов в организме матери во время беременности. При отсутствии нужного материала ядра окостенения могут не появляться.
Факт! Нехватка витаминов может сказаться на дальнейшем физическом и психо-эмоциональном развитии ребенка.
Но самым важным фактором риска является генетика. Если у родителей ребенка были проблемы с оссификацией, скорее всего, ребенок также встретиться с такой проблемой. Поэтому важно знать заболевания родителей ребенка (детские и хронические), чтобы предотвратить их появление.
Аплазия ядер окостенения тазобедренных суставов
Аплазия – это патология, при которой часть тела или внутреннего органа может отсутствовать. Когда оссификация тазобедренных суставов у детей в возрасте до полугода отсутствует – это нормально, но должны присутствовать ядра в зачатке. Если ядра не начали развиваться в положенный срок, ребенка обследует детский врач и назначает рентген для подтверждения диагноза. Далее нужна консультация ортопеда, который выпишет лечение ребенку.
Лечение аплазии может заключаться в следующих процедурах:
- Массаж (легкий, для улучшения кровообращения).
- Ограничение нагрузок на ноги (запрещается стоять у опоры).
- Электрофорез (лечение воздействием электрического поля, когда на электроды наносится лекарство, и активные вещества проникают в организм из-за действия электрического поля).
- Подушка Фрейка (специальная одежда, которая обездвиживает нижнюю половину тела ребенка).
- Хвойные ванны (способствуют кровообращению).
После лечения нужно провести УЗИ для осмотра бедра. Если проблема не решена, лечение проводится дальше. После 3 месяцев лечения делается повторный рентген.
Интересно! Аналогичная схема лечения используется в случае дисплазии.
Гетеротопическая оссификация

Гетеротопическая оссификация – это костные новообразования в мягких тканях организма, там, где они не должны появляться. Заболевание появляется чаще всего вследствие травм спинного мозга или черепно-мозговых поражений. Возникает в основном в суставах, часто в бедренном. Патология начинает развиваться через 2-3 месяца после травмы.
Появляются такие симптомы:
- Боль в месте травмы.
- Может подняться температура тела.
- Отечность сустава.
- Покраснение кожного покрова.
Для диагностики используют рентген, но он не информативен в первую неделю от начала гетеротопической оссификации. Чтобы сразу же определить болезнь, используют метод трехфазного сканирования, который помогает увидеть усиление кровообращения в месте окостенения.
Лечение состоит из таких методов:
- лекарственные препараты;
- специальные упражнения;
- оперативное вмешательство (редко).
Гетеротопическая оссификация может возникать как у детей, так и у взрослых. Чтобы не допустить развития болезни, нужно следить за состоянием суставов и костей. В организме должно быть достаточно витаминов для быстрого выздоровления.
Комаровский о ядрах окостенения
О том, как должны образовываться и развиваться ядра окостенения, говорит доктор Комаровский. Больше всего он рассказывает о дисплазии, ее возникновении и лечении.
В первую очередь, доктор говорит о том, что врачи бояться пропустить дисплазию и прочие отклонения у ребенка, поэтому уделяют чрезмерное внимание ядрам окостенения. Это хорошо, потому что лучше найти болезнь в зачатке и вылечить. Но часто, когда ставится такой диагноз, и врачи назначают лечение, в этом нет нужды. Часто причиной задержки процессов окостенения бывают индивидуальные особенности, которые со временем проходят.
Для профилактики лечения Комаровский советует не пеленать туго младенца, как многие это делают, а, наоборот, давать больше свободы ногам и движениям. Пеленание должно быть в первые три месяца жизни, обязательно слабым, чтобы ноги не прижимались плотно. Подробнее ознакомиться с методикой можно с помощью видео.
Источник
