Дисплазия тазобедренных суставов реферат
Ïðèìåíåíèå ôèçè÷åñêèõ óïðàæíåíèé è åñòåñòâåííûõ ôàêòîðîâ ïðèðîäû ê áîëüíîìó ÷åëîâåêó ñ ëå÷åáíî-ïðîôèëàêòè÷åñêèìè öåëÿìè. Äèàãíîñòèêà è ëå÷åíèå ðàñïðîñòðàíåííûõ çàáîëåâàíèé îïîðíî-äâèãàòåëüíîãî àïïàðàòà, äèñïëàçèè òàçîáåäðåííîãî ñóñòàâà è êîêñàðòðîç.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÑÀÍÊÒ-ÏÅÒÅÐÁÓÐÃÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ
ÓÏÐÀÂËÅÍÈß È ÝÊÎÍÎÌÈÊÈ
Èíñòèòóò ýêîíîìèêè è óïðàâëåíèÿ
Ðåôåðàò
Ïî äèñöèïëèíå: Ôèçè÷åñêàÿ êóëüòóðà
Íà òåìó: «Äèñïëàçèÿ òàçîáåäðåííîãî ñóñòàâà»
Ñàíêò-Ïåòåðáóðã
Ñîäåðæàíèå
Ââåäåíèå
1. Êðàòêàÿ õàðàêòåðèñòèêà
2. Ìåäèöèíñêèå ïîêàçàíèÿ ïðè çàíÿòèÿõ ôèçè÷åñêîé êóëüòóðîé
3. ËÔÊ ïðè äàííîì çàáîëåâàíèè
Âûâîä
Ñïèñîê ëèòåðàòóðû
Ââåäåíèå
 ñâÿçè ñ ÷àñòûìè ñëó÷àÿìè çàáîëåâàíèé îïîðíî-äâèãàòåëüíîãî àïïàðàòà, òåìà ïðåäóïðåæäåíèÿ íàðóøåíèé ïðàâèëüíîãî ðàçâèòèÿ î÷åíü àêòóàëüíà â íàøè äíè.
Òàê êàê äèàïàçîí ïîäîáíûõ çàáîëåâàíèé î÷åíü øèðîê, äëÿ ðàññìîòðåíèÿ ìíîþ âçÿòû òîëüêî òå, ñ êîòîðûìè ìíå äîâåëîñü ñòîëêíóòüñÿ ëè÷íî: äèñïëàçèÿ òàçîáåäðåííîãî ñóñòàâà è êîêñàðòðîç.
1. Êðàòêàÿ õàðàêòåðèñòèêà
Äèñïëàçèÿ òàçîáåäðåííîãî ñóñòàâà — âðîæäåííàÿ íåïîëíîöåííîñòü ñóñòàâà, êîòîðàÿ îáóñëîâëåíà åãî íåäîðàçâèòèåì è ìîæåò ïðèâåñòè (èëè ïðèâåëà) ê ïîäâûâèõó èëè âûâèõó ãîëîâêè áåäðåííîé êîñòè — «âðîæäåííîìó âûâèõó áåäðà».
Íàðóøåíèå áèîìåõàíèêè òàçîáåäðåííîãî ñóñòàâà â ðåçóëüòàòå äèñïëàçèè ìîæåò ïðèâåñòè ê òÿæåëûì íàðóøåíèÿì ôóíêöèè íèæíèõ êîíå÷íîñòåé, ê èíâàëèäèçàöèè, êàê íåïîñðåäñòâåííî ñ ïåðâûõ øàãîâ ðåáåíêà, òàê è âî âçðîñëîé æèçíè.
Ìîæíî âûäåëèòü 4 ãðóïïû êëèíè÷åñêèõ òåñòîâ, êîòîðûå ìîãóò óêàçûâàòü íà äèñïëàçèþ òàçîáåäðåííîãî ñóñòàâà ó äåòåé ïåðâîãî ãîäà æèçíè:
· àñèììåòðèÿ êîæíûõ ñêëàäîê
· óêîðî÷åíèå áåäðà
· ñèìïòîì ñîñêàëüçûâàíèÿ Ìàðêñà-Îðòîëàíè
· îãðàíè÷åíèå îòâåäåíèÿ áåäðà
Ïðåæäå âñåãî, îáðàùàþò âíèìàíèå íà ñèììåòðè÷íîñòü êîæíûõ ñêëàäîê áåäðà, èìåÿ â âèäó òî, ÷òî ïðè äâóñòîðîííåé ïàòîëîãèè ýòîò ïðèçíàê ìîæåò áûòü è íå âèäåí. Àñèììåòðèÿ êîæíûõ ñêëàäîê áîëåå èíôîðìàòèâíà ó äåòåé ñòàðøå 2-3-õ ìåñÿ÷íîãî âîçðàñòà. Êîæíûå ñêëàäêè ïðè âðîæäåííîì âûâèõå áåäðà ðàñïîëàãàþòñÿ íà ðàçíûõ óðîâíÿõ, îòëè÷àþòñÿ ãëóáèíîé è ôîðìîé. Äèàãíîñòè÷åñêîå çíà÷åíèå èìåþò: ÿãîäè÷íûå, ïîäêîëåííûå è ïàõîâûå ñêëàäêè. Íà ñòîðîíå ïîäâûâèõà èëè âûâèõà îíè ãëóáæå è èõ áîëüøå.
Íàäåæíûì äèàãíîñòè÷åñêèì êðèòåðèåì ÿâëÿåòñÿ ôåíîìåí óêîðî÷åíèÿ áåäðà çà ñ÷åò çàäíåãî ñìåùåíèÿ ãîëîâêè áåäðåííîé êîñòè îòíîñèòåëüíî âåðòëóæíîé âïàäèíû. Îí óêàçûâàåò íà ñàìóþ òÿæåëóþ ôîðìó äèñïëàçèè òàçîáåäðåííîãî ñóñòàâà — íà âðîæäåííûé âûâèõ áåäðà. Òåñò ñ÷èòàåòñÿ ïîëîæèòåëüíûì, åñëè ó ëåæàùåãî íà ñïèíå ðåáåíêà ñ ñîãíóòûìè â êîëåííûõ è òàçîáåäðåííûõ ñóñòàâàõ íîãàìè, êîëåíî íà áîëüíîé ñòîðîíå ðàñïîëàãàåòñÿ íèæå.
Íåêîòîðûå ïðèçíàêè ïîäâûâèõà áåäðà ìîæåò çàìåòèòü è âíèìàòåëüíàÿ ìàìà (ïðè îäíîñòîðîííåì ïîäâûâèõå), îáðàòèâ âíèìàíèå íà ñëåäóþùèå ñèìïòîìû:
1. îäíà íîæêà ðåáåíêà êîðî÷å äðóãîé (÷àñòî íåõàðàêòåðíî äëÿ ïåðâûõ 2-õ ìåñÿöåâ æèçíè ðåáåíêà è ìîæåò îòñóòñòâîâàòü ïðè äâóõñòðîåííîì âûâèõå);
2. äîïîëíèòåëüíàÿ ñêëàäêà íà áåäðå;
3. ñèììåòðèÿ ÿãîäè÷íûõ ñêëàäîê è ÿãîäèö (â ïîëîæåíèè ëåæà íà æèâîòå ÿãîäè÷íî-áåäðåííûå è ïîäêîëåííûå ñêëàäêè ïðè âûâèõå è ïîäâûâèõå ðàñïîëàãàþòñÿ âûøå, ÷åì íà çäîðîâîé íîæêå);
4. àñèììåòðèÿ ïðè îòâåäåíèè íîæåê (îãðàíè÷åíèå îòâåäåíèÿ áåäðà íà ñòîðîíå ïîðàæåíèÿ, êîòîðîå ñî âðåìåíåì íàðàñòàåò);
5. ïðè ñãèáàíèè íîæåê â êîëåííûõ è òàçîáåäðåííûõ ñóñòàâàõ ìîæåò áûòü ñëûøåí ïîñòîðîííèé çâóê (ùåë÷îê), êîòîðîãî â íîðìå áûòü íå äîëæíî.
2. Ìåäèöèíñêèå ïðîòèâîïîêàçàíèÿ ïðè çàíÿòèÿõ ôèçè÷åñêîé êóëüòóðîé
· íàãðóçêè ñ âåñîì, ïðûæêè
· áåã
· Ðàñòÿæêà(øïàãàòû)-ïîëíîñòüþ ïðîòèâîïîêàçàíî
3. ËÔÊ ïðè äàííîì çàáîëåâàíèè
Ëå÷åáíàÿ ôèçè÷åñêàÿ êóëüòóðà (ËÔÊ) — ìåòîä ëå÷åíèÿ, ñîñòîÿùèé â ïðèìåíåíèè ôèçè÷åñêèõ óïðàæíåíèé è åñòåñòâåííûõ ôàêòîðîâ ïðèðîäû ê áîëüíîìó ÷åëîâåêó ñ ëå÷åáíî-ïðîôèëàêòè÷åñêèìè öåëÿìè.  îñíîâå ýòîãî ìåòîäà ëåæèò èñïîëüçîâàíèå îñíîâíîé áèîëîãè÷åñêîé ôóíêöèè îðãàíèçìà — äâèæåíèÿ. Ìåòîä ñòðîãî äîçèðîâàííûõ óïðàæíåíèé íà ôîíå ïîñòàíîâêè ïðàâèëüíîãî äûõàíèÿ.
· ôèçèîòåðàïèÿ, â ÷àñòíîñòè, ýëåêòðîôîðåç ñ êàëüöèåì íà îáëàñòü òàçîáåäðåííîãî ñóñòàâà;
· ìàññàæ;
· ëå÷åáíàÿ ôèçêóëüòóðà. Ìàññàæ è ëå÷åáíóþ ôèçêóëüòóðó äîëæåí ïðîâîäèòü òîëüêî ñïåöèàëèñò.
15 óïðàæíåíèé
1. Ãîëîâà
Êðóãîâûå äâèæåíèÿ ïî ÷àñîâîé è ïðîòèâ ÷àñîâîé ñòðåëêè + íàêëîíû âïðàâî, âëåâî, âïåðåä, íàçàä, ïî äèàãîíàëè.
2. Êèñòè (ñàìàÿ íóæíàÿ âåùü)
Ñæàòü â êóëàêè è äåëàòü äâèæåíèÿ ïî ÷àñîâîé è ïðîòèâ ÷àñîâîé ñòðåëêè, ñöåïèòå êèñòè â çàìîê, ïðîãíèòå èõ ââåðõ, âíèç.
3. Ïëå÷åâîé ïîÿñ
Ïîëîæèòå êèñòè ê ñåáå íà ïëå÷è — ñäåëàéòå 10 îáîðîòîâ âïåðåä, íàçàä. Ñòàíäàðòíîå ïîëîæåíèå. Òåïåðü ñäåëàéòå ìàõîâûå äâèæåíèÿ ðóêàìè âïåðåä è íàçàä.
4. Íàêëîíû
Ðóêè íà ïîÿñå. Äåëàåì íàêëîíû âïðàâî è âëåâî,âïåðåä,íàçàä. Òåïåðü òîæå ñàìîå òîëüêî ðóêè íàõîäÿòñÿ óæå íå íà ïîÿñå, à èäóò â ñëåä çà âàøèìè íàêëîíàìè, ò.å. äîñòàåì ðóêàìè ïîëà, ëåâîé íîãè, ïðàâîé íîãè.
5. Íîãè
Âñòàíüòå ðîâíî. Íîãè âìåñòå. Ñäåëàéòå ìàõîâûå äâèæåíèÿ ïîî÷åðåäíî ëåâîé è ïðàâîé íîãàìè âïåðåä, ñäåëàâ îäèí-äâà øàãà âïåðåä. Òàêæå ñäåëàéòå ìàõîâûå äâèæåíèÿ âïðàâî è âëåâî èç ïîëîæåíèÿ ñòîÿ íà ìåñòå.
6. Âðàùåíèå ïëå÷
Èñõîäíîå ïîëîæåíèå: ñòîÿ íîãè íà øèðèíå ïëå÷. Ïîäíèìèòå ðóêè ââåðõ íà âûñîòó ïëå÷ è íà÷èíàéòå âðàùåíèÿ ïëå÷ è òóëîâèùà â ñòîðîíó äî óïîðà. Âåðíèòåñü â èñõîäíîå ïîëîæåíèå è ïîâòîðèòå â äðóãóþ ñòîðîíó. È òàê íåñêîëüêî ðàç.
7. Âûïàäû
Èñõîäíîå ïîëîæåíèå: ñòîÿ íîãè íà øèðèíå ïëå÷. Ñäåëàéòå øàã íàçàä ñ îäíîé íîãè, ïðè ýòîì ñîãíóâ íîãó â êîëåíå â ïîëîæåíèå âûïàä. Ñïèíó äåðæèòå ïðÿìî. Âåðíèòåñü â èñõîäíîå ïîëîæåíèå è ïîâòîðèòå íåñêîëüêî ðàç, çàòåì òîæå ñàìîå ñ äðóãîé íîãîé.
8. Íàêëîí íàçàä ïðîãíóâøèñü, äîñòàâàÿ ðóêàìè ïÿòêè.
9. Íîãè íà øèðèíå ïëå÷, ðóêè íà ïîÿñå — êðóãîâûå äâèæåíèÿ òàçîì.
10. Íîãè ïîëóñîãíóòû, ðóêè ñçàäè íà áåäðàõ, ïàëüöû ïåðåïëåòåíû â çàìîê.
Îêðóãëèâ ñïèíó, ïîòÿíóòü åå ââåðõ. Ãîëîâó îïóñòèòü âíèç.
11.Ñïîðòèâíàÿ õîäüáà íà ìåñòå: èñõîäíîå ïîëîæåíèå íîãè âìåñòå, ðóêè ñâîáîäíî âäîëü òóëîâèùà; ë¸ãêîå ìàðøèðîâàíèå
12. Ìûøöû íîã: ñëåãêà ïðèñåâ íà îäíó íîãó, êëàäåì ëàäîíè íà êîëåíî äðóãîé è äåëàåì íàäàâëèâàþùèé ïðóæèíÿùèå äâèæåíèÿ;
13. Ïîëóïðèñåâ, êëàäåì ëàäîíè íà êîëåíè è âûïðÿìëÿåì íîãè, íå äâèãàÿ ïðè ýòîì ñïèíó
14. Ïðûæêè ñî ñêàêàëêîé 1 ìèíóòà
15.Äûõàòåëüíûå óïðàæíåíèÿ, âäîõ-âûäîõ
Âûâîä
ôèçè÷åñêèé ëå÷åíèå òàçîáåäðåííûé êîêñàðòðîç
Ïðåæäå âñåãî, ïðè ýòîì çàáîëåâàíèè íàçíà÷àåòñÿ ïîëíîå îñâîáîæäåíèå îò øêîëüíûõ óðîêîâ ôèçêóëüòóðû. Áåã, êóâûðêè — ýòî òàêæå âõîäèò â ñïèñîê çàïðåùåííûõ óïðàæíåíèé. Ïîä çàïðåòîì íàõîäÿòñÿ: ñïîðòèâíûå, äèíàìè÷íûå òàíöû, øïàãàòû, äëèòåëüíûå ïîõîäû ñ ïîäúåìîì òÿæåñòåé, è âñå òî, ÷òî ñîçäàåò èçëèøíþþ íàãðóçêó íà òàçîáåäðåííûå ñóñòàâû. Òàêæå íåîáõîäèìû ëå÷åáíûå óïðàæíåíèÿ, íàïðàâëåííûå íà óêðåïëåíèå âñåõ ãðóïï ìûøö, êîòîðûå ýòè ñóñòàâû îêðóæàþò. Òî åñòü äëÿ áîëüøèõ è ñðåäíèõ ÿãîäè÷íûõ ìûøö è ìûøö æèâîòà, êîòîðûå òîæå ó÷àñòâóþò â õîäüáå. Ïîëåçíî çàíèìàòüñÿ ïëàâàíèåì, åçäîé íà âåëîñèïåäå, íî íå äî óñòàëîñòè.
…
Источник
 Дисплазия тазобедренного сустава
Дисплазия тазобедренного сустава
— это нарушение развития тазобедренного сустава, характеризующееся несоответствием размеров и формы головки бедренной кости («бедренный» компонент сустава) с одной стороны, и вертлужной впадины тазовой кости («тазовый» компонент сустава) — с другой, приводящее к нарушению опорной функции конечности.
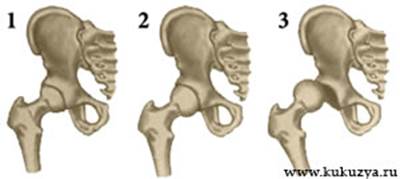
Существует 3 степени дисплазии тазобедренного сустава (врожденного вывиха бедра):
1 — Предвывих | 2 — Подвывих | 3 — Вывих |
Предвывих (неустойчивость бедра)
— дисплазия I степени — недоразвитие тазобедренного сустава без смещения головки бедренной кости относительно вертлужной впадины.
Подвывих (врожденный подвывих бедра в тазобедренном суставе)
— дисплазия II степени — недоразвитие тазобедренного сустава с частичным смещением головки бедренной кости относительно вертлужной впадины.
Вывих (врожденный вывих бедра)
— дисплазия III степени — недоразвитие тазобедренного сустава с полным смещением головки бедренной кости относительно суставной впадины.
Причиной дисплазии
является задержка развития нормального тазобедренного сустава во время внутриутробной жизни плода. Формирование вывиха бедра происходит в последние месяцы внутриутробной жизни под влиянием неблагоприятных факторов. Это может быть тесное положение плода в матке, что бывает при маловодии, крупном плоде, чаще у первородящих и при ягодичном предлежании плода.
А также наследственная предрасположенность, инфекционные и эндокринные заболевания мамы во время беременности, поздняя беременность, токсикозы (особенно первой половины беременности), несбалансированное питание будущей матери, недостаток витаминов и минеральных веществ, способствующих правильному формированию соединительной ткани и минерализации хрящевой ткани.
Чаще всего данное заболевание встречается у девочек с преобладанием вывиха на левой стороне.
В первые недели
данное заболевание внешне для родителей практически никак не проявляется и своевременная постановка диагноза, и успех лечения напрямую зависит от осмотра ребенка детским ортопедом в ранние сроки.
Для ранней диагностики различных проявлений дисплазии тазобедренного сустава проводится плановый осмотр грудных детей ортопедом с обязательным проведением УЗИ тазобедренных суставов, а при дисплазии — УЗИ и рентгенологические исследования тазобедренных суставов.
Симптомы у ребенка до года:
Ограниченное отведение бедер у
ребенка
·  ограниченное отведение бедер у ребенка. Степень ограничения отведения зависит от формы нарушения в тазобедренном суставе. Так, при дисплазии отведение менее ограничено, при вывихе — более значительно.
ограниченное отведение бедер у ребенка. Степень ограничения отведения зависит от формы нарушения в тазобедренном суставе. Так, при дисплазии отведение менее ограничено, при вывихе — более значительно.
· Для этого следует положить малыша на спину, согнуть его ноги в тазобедренных и коленных суставах под прямым углом и мягко развести бедра в стороны. Если сустав поражен, отведение ограничено со стороны пораженного сустава. Можно определить ограничение движения и в положении ребенка на животе при сгибании ног, как при ползании. Однако надо помнить, что имеющаяся возможность отведения бедра до 90° у ребенка с возрастом уменьшается и к 9 месяцам доходит только до 50°.
· симметрия подъягодичных складок и кожных складок на бедрах. Нужно положить малыша на живот, выпрямить ему ножки и внимательно рассмотреть симметричность складок: асимметрия складок на бедрах и ягодицах — это не обязательно дисплазия тазобедренных суставов, это позволяет лишь заподозрить ее и более детально осмотреть ребенка.
· симптом соскальзывания, или «щелчка», называемое симптомом Маркса — Ортолани. При отведении ножек происходит вправление вывиха, с характерным щелчком и толчком, который ощущается рукой специалиста. Следует отметить, что этот симптом, как правило, исчезает к 5—7-му дню жизни ребенка, но у некоторых детей при наличии мышечной гипотонии может сохраниться в течение первых месяцев жизни.
Наружная
ротация
нижней
конечности
· 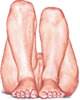 определяемое на глаз укорочение нижней конечности. Оно хорошо видно на глаз при положении ребенка на спине с ногами, согнутыми под прямым углом в коленных суставах. Можно сравнивать длину по расположению лодыжек и пяток при выпрямленных ножках.
определяемое на глаз укорочение нижней конечности. Оно хорошо видно на глаз при положении ребенка на спине с ногами, согнутыми под прямым углом в коленных суставах. Можно сравнивать длину по расположению лодыжек и пяток при выпрямленных ножках.
· наружная ротация нижней конечности. Она хорошо видна, когда ребенок спит. О разнице в длине ног судят по различному расположению уровней коленных суставов, согнутых и приближенных к животу.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
— позднее начало ходьбы;
— хромота на больную ногу;
— увеличение поясничного лордоза;
— симптомы, выявляемые в период новорожденности, проявляются более четко (ограничение отведения, наружная ротация, укорочение).
Все перечисленные симптомы могут наблюдаться вместе либо может иметь место только часть симптомов. При малейшем подозрении на врожденную патологию суставов ребенка направляют на рентгенографию.
Важно начинать лечение на ранних стадиях. При своевременной диагностике и адекватном лечении до 3-месячного возраста функции сустава практически полностью восстанавливаются.
Назначается лечебная физкультура. Проводится массаж спины, ягодиц, бедер. В качестве профилактики, способствующей обратному развитию дисплазии — ношение ребенка с раздвинутыми ногами «по-цыгански» в слинге.
У новорожденных с менее выраженной степенью заболевания лечение может ограничиваться широким пеленанием, использованием ортопедических штанов, которые разводят бедра малыша (стремена Павлика и подобные ему), основная задача которых — удержание бедер ребенка в положении отведения, что способствует правильному развитию тазобедренного сустава.
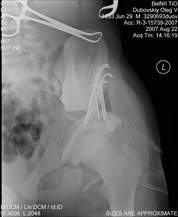 Если диагноз поставлен позже, тогда ребенка лечат с помощью гипсовых манипуляций, помещая его в форму с пораженной стороны от ступни и до бедра. Целью здесь является достижение конечного формирования костей, которое происходит обычно между третьим и шестым месяцем, в позиции наиболее здоровой для тазобедренного сустава. Благодаря всей этой помощи и раннему обнаружению, хирургическая операция редко применяется.
Если диагноз поставлен позже, тогда ребенка лечат с помощью гипсовых манипуляций, помещая его в форму с пораженной стороны от ступни и до бедра. Целью здесь является достижение конечного формирования костей, которое происходит обычно между третьим и шестым месяцем, в позиции наиболее здоровой для тазобедренного сустава. Благодаря всей этой помощи и раннему обнаружению, хирургическая операция редко применяется.
Если достигнуть результата с помощью консервативных методик не удается, прибегают к оперативному лечению.
Таким образом, ранняя диагностика имеет решающее значение для успешного лечения.
Детям и подросткам, которым пришлось пережить хирургическое вмешательство при лечении дисплазии, следует выполнять индивидуальные упражнения, отличающиеся от иных форм консервативного лечения. Необходимо полностью
исключить бег, прыжки и поднятие тяжестей (свыше 15 кг), а также периодически выполнять курс упражнений, направленных на восстановление и «здоровое» функционирование мышечной массы оперируемой ноги. Также рекомендуется посещение бассейна с выполнением водных упражнений, велотренажеров, физиопроцедуры (озокерит, грязи), лечебный массаж – все это лишь ускорит процесс реабилитации больного ребенка. Т.к. после хирургического вмешательства дисплазия исправлена (или частично исправлена), то все процедуры и упражнения должны быть направлены на восстановление правильной ходьбы, ликвидации хромоты и восстановление мышечной массы ноги, на сустав которой была сделана операция. Лечебная гимнастика — упражнения на сгибание, разгибание, отведение, внутреннюю ротацию в положении лежа, упражнения для укрепления отводящих мышц бедра.
Примерные упражнения:
Упражнения, выполняемые лежа:
— лечь на спину, согнуть ноги под углом 900
и сделать «велосипед» по 10 раз в разные стороны. (Следует делать медленно, чтобы не было слышно щелчков в тазобедренном суставе);
— сгибание-разгибание ног вместе и по очереди (одна нога согнута в коленке, другая прямая и так чередуем ноги);
— прижать одну ногу в коленке и вращать ее в разные стороны (ту же процедуру повторить и о второй ногой, если оперированы обе);
— выпрямить ноги и кончиками пальцев потянуться к телу, стараясь по максимуму напрячь мышцы ног;
— выпрямить ноги, ступни перпендикулярны ноге, и отводить по очереди ноги в стороны и вверх.
Упражнения, выполняемые сидя:
— поочередное сгибание ноги в коленке (пальцы ног «смотрят» вверх);
— согнуть ноги в коленках и поочередно отводить их вправо и влево (выполнять медленно);
— выпрямить ноги и кончиками пальцев потянуться к телу, стараясь по максимуму напрячь мышцы ног.
Упражнения, выполняемые стоя:
— стоя на одной ноге, вторую поджать под себя (сзади) и постараться как можно выше поднять ногу;
— выпрямить ноги, ступни перпендикулярны ноге, и отводить по очереди ноги в стороны и вверх;
— согнуть ноги в коленке под углом 900
и поочередно отводить их в стороны;
— подержать ногу на весу и кончиками пальцев потянуться к телу, стараясь по максимуму, напрячь мышцы ног.
— ходьба «босиком» (стараться следить за правильностью походки);
— ходьба на внутренней стороне стопы;
— приседания (необходимо выполнять медленно и с опорой);
— с помощью гимнастического мяча выполнять массаж ступней;
Упражнения, помогающие реабилитироваться ребенку после операции, необходимо выполнять постоянно и очень осторожно. Указания «не специалиста» могут нанести непоправимый вред здоровью подростка. Следует помнить, что физическая усталость у детей послеоперационного периода настает значительно быстрее, чем у других детей. Потому сеанс занятия лечебной физкультурой необходимо проводить не более 15 минут с перерывом не меньше 10 минут.
Источник
Симптомы дисплазии тазобедренных суставов
Если у Вашего ребенка:
- одна ножка короче другой
- дополнительная складка на бедре
- асимметрия ягодичных складок и ягодиц
- асимметрия при отведении ножек
- согнутые в коленях ножки не удается отвести полностью (колени ребенка касаются стола)
- щелчок, возникающий в момент сгибания ножек в коленях и тазобедренных суставах
При выявлении этих признаков следует немедленно показать малыша специалисту, так как все они указывают на вывих бедра или, иначе говоря, дисплазию тазобедренных суставов.
Как ставится диагноз
Если Вы подозреваете дисплазию у своего малыша, очень важно как можно скорее обратиться к доктору, так как дисплазия прогрессирует очень быстро, и счет идет на недели и даже дни. Поэтому тщательный осмотр ребенка должен проводиться первый раз в роддоме (или сразу после выписки), затем в 1 месяц, 3, 6 месяцев и в один год, когда малыш начинает ходить.
Для диагностики дисплазии детям до 6 месяцев назначается УЗИ тазобедренных суставов — безболезненное и безопасно исследование. Малышам постарше — рентген.
Формы дисплазии
Различают три формы нарушения суставных отделов тазобедренного сустава:
- дисплазия I степени — предвывих: недоразвитие сустава без смещения головки тазобедренной кости
- дисплазия II степени — подвывих: частичное смещение головки бедренной кости
- дисплазия III степени — вывих: полное смещение головки бедренной кости относительно суставной впадины
Причины дисплазии тазобедренных суставов
Развитию врожденных нарушений опорно-двигательной системы способствуют:
- наследственность,
- гормональные нарушения у женщины в период беременности,
- тазовое предлежание плода, маловодие, крупный плод. При этом у ребенка снижается объем движений в тазобедренных суставах, что препятствует их нормальному развитию,
- гинекологические заболевания матери (миома матки, спаечный процесс в матке и другие процессы, которые могут затруднять внутриутробные движения ребенка),
- нередко вывих бедра наблюдается у маловесных (меньше 2500 г) новорожденных.
Опасные последствия дисплазии тазобедренных суставов
Вовремя не замеченная и не вылеченная дисплазия у ребенка может доставить ему множество проблем во взрослой жизни. У людей с такой родовой травмой чаще всего начинается
коксартроз тазобедренного сустава.
Это обычно сопровождается сильнейшими болями, нарушением походки, снижением объема движений, и в итоге приводит человека к инвалидности.
Дисплазия — это почти всегда плохая осанка и целый набор проблем в поясничном отделе позвоночника в сравнительно молодом возрасте. Такие пациенты уже в молодые годы страдают
артрозом
Многие мамы, узнав, что на первом году жизни ребенок должен обязательно наблюдаться у ортопеда, недоумевают: зачем, если у крохи как будто бы все в порядке?
Заболеваний опорно-двигательного аппарата у детей первых месяцев жизни достаточно много. Чаще всего встречается дисплазия тазобедренных суставов, о которой и пойдет речь. Выделяют несколько степеней выраженности данной патологии, крайней из которых является вывих тазобедренного сустава. Опасность этого состояния заключается в том, что оно является скрытой врожденной патологией, т.е. своевременно распознать его может только специалист. Поэтому нередки случаи, когда диагноз ставится слишком поздно и драгоценное время, которое можно было бы использовать для лечения, упущено. К сожалению, такие ситуации всегда оборачиваются для ребенка серьезными последствиями, прежде всего связанными с грубыми нарушениями двигательного развития и, конечно, походки.
Каковы причины возникновения дисплазии тазобедренных суставов?
Дисплазия тазобедренных суставов возникает в результате неправильного развития составляющих элементов тазобедренного сустава — костно-хрящевой основы, связочно-капсульного или мышечного аппаратов сустава — во внутриутробном периоде. У девочек эта патология встречается в 4-7 раз чаще, чем у мальчиков. Причем в 10 раз чаще врожденный вывих бедра наблюдается у детей, родившихся в ягодичном предлежании.
Причиной дисплазии является задержка развития нормального тазобедренного сустава во время внутриутробной жизни плода, обусловленная наследственностью, «пожилым» возрастом родителей, инфекционными заболеваниями матери во время беременности, эндокринными патологиями, токсикозом (особенно первой половины беременности) ягодичным предлежанием плода. На развитие дисплазии могут оказать влияние также плохая экологическая обстановка, вредные условия труда, несбалансированное питание будущей матери, недостаток витаминов и минеральных веществ, способствующих правильному формированию соединительной ткани и минерализации хрящевой ткани.
Когда у ребенка проверяют наличие симптомов дисплазии и каковы они?
Диагностировать у новорожденного это заболевание врачи-неонатологи начинают еще в родильном доме Кроме того, в 1, 3, 6 месяцев и в 1 год малыша должен осмотреть ортопед.
Заподозрить у малыша вывих можно, обращая внимание на следующие симптомы:
- при попытке отвести бедро ребенок начинает плакать;
- появляется симптом «щелчка» или соскальзывания (при отведении ножек в разные стороны происходит вправление вывиха, которое сопровождается щелчком, ощущаемым рукой);
- асимметрия ягодичной складки (на стороне дисплазии ягодичная складка; глубже и несколько выше);
- укорочение ножки;
- часто при дисплазии обнаруживается поворот стопы кнаружи.
Эти симптомы могут проявляться вместе или по отдельности. При их выявлении врач рекомендует провести ультразвуковую диагностику. Также для диагностики дисплазии используют рентгенографию, которая позволяет более точно определить степень заболевания.
Как лечат данную патологию?
При менее выраженной степени заболевания лечение может ограничиваться широким пеленанием. В более тяжелых случаях применяют шины-распорки и другие специальные приспособления — вплоть до гипсования.
Как можно обезопасить новорожденного ребенка от развития дисплазии?
Врач-ортопед должен регулярно следить за физическими показателями развития вашего ребенка. Сроки, предназначенные для посещения этого специалиста, определены не случайно: каждый из них связан с определенными вехами в жизни малыша. При своевременной диагностике и адекватном лечении до 3-месячного возраста функции сустава практически полностью восстанавливаются. Таким образом, необходимо еще раз подчеркнуть, что ранняя диагностика имеет решающее значение для успешного лечения.
Массаж 20 сеансов (обязательно) 1 месяц перерыв. Сейчас после 3 лет и снятия диагноза массаж делается 1 раз в квартал.
Морские ванны в момент массажа только 10 сеансов через день.
Электрофарез по назначению врача с различными добавками (точно названия не помню) завтра переспрошу.
Еще они проходили курс грязелечения.
И каждый день гимнастика.
Упражнения:
1. Лягушонок. Берется сначала одна нога, сгибается в коленке и прижимается к животу, потом в бок. и так поочередно ноги.
2. сидим в позе лотоса
3. потом нога так же сгибается к животу и и отводится в в бок ( как бы проделываете круг). как мама объясняла вкручиваете сустав, только очень осторожно.
4. На мяче. Кладете на живот. держите за руки и надо чтобы ребенок поднимал ноги. качал мышцы ягодиц. Вообще надо качать мышцы живота и ягодиц.
5. Обязательно плавать и как можно больше.
И.П.: лежа на спине, руки вдоль туловища, отдых 1 минута.
И.П.: лежа на спине, руки вдоль туловища, упражнение «Цапля», вдох – притягиваем правое колено к животу, и в и.п. То же самое с другой ногой.
И.П.: тоже. Упражнение «Морской конек», поднимаем прямые ноги вверх и опускаем вниз.
И.П.: лежа на спине, колени притягиваем к животу и фиксируем руками. Упражнение «Рыбка», покачивание на спине вперед, назад.
И.П.: лежа на животе, руки вытянуты вперед. Упражнение «Пловец», вдох – поднимаем руки вверх, выдох – опускаем вниз.
И. П.: то же. Упражнение «Морская звезда». Одновременно разводим в стороны руки и ноги.
И.П.: то же. Упражнение «Лодочка». Одновременно поднимаем прямые руки о ноги вверх, качаемся на 4 счета, возвращаемся в и.п.
Каждое упражнение повторяем 7 – 10 раз.
Опасные последствия дисплазии тазобедренных суставов
Вовремя не замеченная и не вылеченная дисплазия у ребенка может доставить ему множество проблем во взрослой жизни. У людей с такой родовой травмой чаще всего начинается
коксартроз тазобедренного сустава.
Это обычно сопровождается сильнейшими болями, нарушением походки, снижением объема движений, и в итоге приводит человека к инвалидности.
Дисплазия — это почти всегда плохая осанка и целый набор проблем в поясничном отделе позвоночника в сравнительно молодом возрасте. Такие пациенты уже в молодые годы страдают
артрозом
Упражнения:
7.Упражнение «Морской конек», поднимаем прямые ноги вверх и опускаем вниз.
Заподозрить у малыша вывих можно, обращая внимание на следующие симптомы:
- при попытке отвести бедро ребенок начинает плакать;
- появляется симптом «щелчка» или соскальзывания (при отведении ножек в разные стороны происходит вправление вывиха, которое сопровождается щелчком, ощущаемым рукой);
- асимметрия ягодичной складки (на стороне дисплазии ягодичная складка; глубже и несколько выше);
- укорочение ножки;
часто при дисплазии обнаруживается поворот стопы снаружи
Источник
