Дисплазия тазобедренного сустава кальций
На сегодняшний день часто при первом плановом посещении детского ортопеда или на приеме у педиатра родители слышат тревожный диагноз: «дисплазия тазобедренных суставов».
При этом нужно знать, что это не повод для паники – наоборот только своевременное и правильное лечение ребенка и полное соблюдение всех рекомендаций ортопеда поможет избежать неприятных последствий в будущем.
Если во время не выявить заболевание или несерьезно относиться к его лечению у ребенка может сформироваться:
- укорочение конечности;
- нарушение походки;
- стойкая деформация позвоночника;
- постоянные боли в спине и суставах.
Поэтому родители должны знать признаки и способы лечения этой сложной патологии.
Что такое дисплазия тазобедренных суставов?
Дисплазия тазобедренного сустава считается в настоящее время наиболее распространенной патологией опорно-двигательного аппарата у малышей грудничкового возраста.
«Дисплазия» в переводе означает «неправильный рост» одного или обоих тазобедренных суставов.
Недоразвитие и неправильный рост суставов связано с нарушением формирования во внутриутробном периоде их основных структур:
- связочного аппарата;
- костных структур и хрящей;
- мышц;
- изменение иннервации сустава.
Чаще всего дисплазия тазобедренного сустава у новорожденных и лечение этой патологии связано с изменением расположения головки бедренной кости в отношении костного тазового кольца.
Поэтому в медицине это заболевание называют врожденный вывих бедра.
Лечение необходимо начинать с момента диагностирования патологии, чем раньше, тем лучше и до того как малыш начнет ходить, ведь именно с этого момента появляются необратимые осложнения.
Они связаны с возрастающей нагрузкой на сустав и выходом головки кости полностью из вертлужной впадины со смещением вверх или в сторону.
У ребенка формируется изменения при ходьбе: «утиная» походка, значительные укорочения конечности, компенсаторные искривления позвоночника.
Исправить эти нарушения можно только путем оперативного вмешательства.
При выраженных изменениях в суставе малыш на всю жизнь может остаться инвалидом.
Причины
Выделяют несколько теорий, которые и отвечают на вопрос: «Почему возникает дисплазия тазобедренных суставов у новорожденного: причины ее формирования?»
Главными факторами, отрицательно влияющими на эмбриогенез и формирование опорно-двигательного аппарата плода, считаются:
- Семейная предрасположенность (в 80% случаев развитие дисплазии наблюдалось у ближайших родственников малыша, чаще всего недуг передается по женской линии) – наследственная теория.
- Гормональные нарушения в последние месяцы гестации (гормональная теория) – высокий уровень прогестерона и/или других гормонов в крови беременной, вызывает стойкое снижение тонуса мышц и связок крупных суставов, приводящее к нестабильности в тазобедренных суставах.
Эти состояния могут возникать в связи:
- с гормональным дисбалансом на фоне стрессов, переутомления в последние недели перед родами;
- эндокринными болезнями беременной (патология щитовидной железы, надпочечников);
- прием гормональных лекарственных средств для лечения угрозы прерывания беременности, содержащих прогестины – гормоны созревания, тормозящие рост многих структур, в том числе и костей.
- Нарушение закладки органов в связи с недостатком микроэлементов (фосфора, железа и кальция) и витаминов в первые месяцы беременности (наибольший процент малышей с дисплазией отмечаются при зачатии в зимние месяцы).
- Недоношенность.
- Воздействие токсических факторов:
- неблагоприятная экология;
- профессиональные вредности;
- прием различных лекарств;
- инфекционные заболевания будущей матери;
- внутриутробные инфекции;
- токсикозы;
- болезни почек и печени у беременной.
- Воздействие нескольких отрицательных факторов.
Дополнительными предрасполагающими и провоцирующими причинами, возникновения данной патологии считаются:
- неправильное внутриутробное положение плода или ограничение свободных движений будущего малыша (тазовое предлежание, маловодие, крупный плод);
- женский пол;
- низкая физическая активность беременной;
- тугое пеленание.
Формы
В детской ортопедии выделяют несколько форм заболевания. В зависимости от этого проявляются признаки дисплазии тазобедренных суставов у грудничков, в связи с этим и выбирают методики лечения патологии.
Чаще всего диагностируется ацетабулярная форма недуга, которая возникает в результате нарушений положения головки сустава в вертлужной впадине различной степени:
- предвывих или легкая дисплазия тазобедренных суставов у новорожденных;
- подвывих (нарушения средней степени);
- врожденный вывих сустава.
Реже встречаются врожденные аномалии:
- ротационная форма дисплазии, связанной с изменением конфигурации костей и структур, формирующих сустав;
- неправильное развитие бедер проксимального отдела.
Определить форму и степень дисплазии может только врач — ортопед после осмотра ребенка и проведения полного комплекса различных методов диагностики.
Симптомы
Признаки дисплазии тазобедренного сустава у новорожденных могут возникать сразу после рождения или по мере роста малыша.
Диагностируют патологию в роддоме, при плановых осмотрах педиатра или узких специалистов – детского хирурга или ортопеда
Признаки легкой степени дисплазии тазобедренных суставов у грудничков и подвывих чаще всего можно заметить только на 2-3 неделе после выписки малыша из роддома.
Их могут заметить родители, когда выкладывают малыша на живот или делают гимнастику крохе.
Дисплазия тазобедренных суставов у грудничков — симптомы заболевания:
- асимметрия складок на ножках, если выложить грудничка на живот – под ягодицами и на бедрах;
- разная длинна нижних конечностей — отмечается укорочение ножки на стороне изменения в суставе;
- ограничение подвижности при отведении бедер – этот симптом чаще наблюдается при одностороннем поражении — дисплазия левого тазобедренного сустава у новорожденных или подвывих справа;
- симптом «щелчка» — появление характерного щелчка при отведении бедер малыша под углом 90 градусов и надавливании на большой вертел в связи с вправлением головки в сустав.
Если длительно отсутствует своевременное лечение, то заболевание может проявляться более серьезными нарушениями и проявлениями дисплазии тазобедренных суставов у младенца:
- атрофией (истончением) мышц на стороне поражения;
- стойкими нарушениями при ходьбе: частые падения, покачивающаяся из стороны в сторону походка «утиная», боли при ходьбе, контрактуры (стойкое ограничение движения в тазобедренных суставах).
Появление этих симптомов часто указывает на полный выход головки кости из сустава и ее смещение вверх или в сторону, что вызывает опасные последствия дисплазии тазобедренных суставов у грудничка.
Диагностика
Обнаружение патологии и уточнение диагноза тазобедренная дисплазия осуществляется путем комплексной диагностики:
- характерные проявления дисплазии тазобедренных суставов у новорожденного;
- наличие факторов риска развития патологии (анамнез беременности и родов);
- инструментальные методы обследования;
- дифференциальная диагностика
Инструментальная диагностика
К инструментальным методам диагностики тазобедренной дисплазии относятся:
- рентгенографическое исследование;
- артрография или артроскопия;
- УЗИ – диагностика;
- КТ или МРТ суставов.
На основании результатов инструментальных обследований специалист уточняет форму и степень патологии и определяет, как лечить дисплазию тазобедренных суставов у грудничков.
Лечение
Выделяют несколько способов лечения дисплазии тазобедренных суставов:
- Консервативная терапия.
- Хирургическая коррекция, в тяжелых случаях требуются многократные оперативные вмешательства – головка вводиться в сустав постепенно и фиксируется различными методами.
При легкой степени дисплазии и подвывихе применяют сочетание различных методов консервативного лечения под контролем лечащего врача:
- Широкое пеленание в течение месяца или двух – это способствует правильному формированию сустава и/или самостоятельному вправлению подвывиха.
- Ношение разных ортопедических приспособлений, удерживающих ножки младенца в разведенном и согнутом состоянии (стремена, подушки, шины, функциональных гипсовых повязок).
- Физиотерапевтические методики, которые снижают воспаление, активируют трофические процессы в тканях и снижают риск формирования контрактур, а также уменьшают боли:
- электрофорез;
- магнитно-лазерная терапия;
- ультразвуковая терапия;
- амплипульс;
- массаж при дисплазии тазобедренного сустава у грудничков;
- грязелечение;
- гимнастика при дисплазии тазобедренных суставов у новорожденных.
Своевременное консервативное комплексное лечение этого недуга в 90% случаев дает положительный результат и полное излечение малыша без формирования опасных для здоровья осложнений.
Неправильная терапия или ее отсутствия при дисплазии тазобедренного сустава у новорожденных вызывает серьезные последствия для здоровья и необходимость оперативного вмешательства.
Но даже хирургическое лечение дисплазии тазобедренных суставов у младенца не всегда может полностью исправить ортопедические нарушения, вызванные стойким смещением и полным выходом головки бедренной кости из сустава.
Достаточно часто у ребенка наблюдается:
- выраженное искривление позвоночника;
- укорочение конечности;
- стойкие нарушения при ходьбе;
- выраженный болевой синдром, в связи с развитием артропатиии или артроза тазобедренного сустава.
Массаж при дисплазии тазобедренных суставов у новорожденных проводится курсами, которые назначает ортопед.
Родители должны знать, что даже после окончания активного лечения этой патологии необходимо продолжать выполнять упражнения при дисплазии тазобедренных суставов у новорожденных, не использовать ходунки и избегать раннего обучения ходьбе.
Профилактика дисплазии тазобедренных суставов у новорожденных заключается в устранении всех предрасполагающих и провоцирующих факторов и причин развития данной патологии в период беременности и после родов.
врач — педиатр Сазонова Ольга Ивановна
Источник
1) Ребенку 6 месяцев. В пятницу сделали узи тазобедерных суставов:
— расположение правильное
— головка центрирована
— ядро окостенения не определяется
— вертлужная впадина не уплощена.
— Угловые характеристики — альфа 69, бета 51; альфа 68, бета 51
— Заключение: эхо-признаки фисикастических (возможно слово не правильно я прочла) изменений на фоне задержки оссификсации.
Во вторник пришли на прием к ортопеду, нам поставили диагноз — дисплазия тазобедерных суставов.
Назначено:
— компливит кальций Д3 для малышей на 21 день по 5 мл; — электрофорез с
кальцием и фосфором на 10 дней; — солевые ванночки; — подушку Фрейка на
месяц; — упражнения.
Диагноз наб был вынесен
только на основании узи. Насколько я поняла, у нас там всё хорошо, кроме
полного отсутствия ядер. Даже намеков на ядра окостенения нет.
Начитавшись про ядра в интернете, я засомневалась по поводу диагноза и повезла сегодня ребенка к другому ортопеду. Он вынес прямо противоположный вердикт — ребенок здоров, узи отличное, углы идеальные, а отсутствие ядер — вариант нормы. Отведение бедер прекрасное. Подушка нам точно не нужна, электрофорез тоже, даже кальций — лишнее. Из препаратов только профилактическая доза витамина Д — 1 капля в сутки. Для успокоения души переделать узи в другом месте (первое узи мы делали в городской поликлинике).
Вот кому верить??? Ортопеды эти — мужчина и женщина — приблизительно одного возраста (35-40), значит учились в одно и то же время, но абсолютно по-разному оценивают узи.
Мы решили продолжать давать кальций, делать гимнастику и солевые ванночки. После праздников переделать узи и определиться по поводу электрофореза.
2) Скажу еще, что ребенку 6 месяцев (сегодня только исполнилось), весит 10 кг (родился 3300), рост 75 см (родился 53 см) — довольно крупный, в связи с чем по словам врача кальция может не хватать. Страдает дерматитом (из-за золотистого стафилококка). Я как раз по нашей теме нашла статью — вот выдержка из нее:
1. В группе младенцев с нарушениями формирования тазобедренных суставов
клинические проявления рахита присутствовали в 36,9 % случаев.
2. При
отсутствии на сонограмме ядра окостенения у детей старше 5 месяцев, в
35,3 % случаев мы отмечали клинические признаки рахита.
3. В 36,5 % случаев при наличии признаков рахита мы отмечали присутствие у ребенка дисбактериоза кишечника.
4.
Ортопедическое лечение нарушений формирования тазобедренных суставов у
детей следует дополнять медикаментозным лечением рахита и дисбактериоза
при наличии их признаков.
5. При нормальном соотношении в
тазобедренных суставах и достаточном развитии суставной впадины
отсутствие ядер окостенения тазобедренных суставов у младенцев старше 5
мес. при наличии выраженных признаков рахита или дисбактериоза не
является показанием для применения отводящих аппаратов.
6. При
отсутствии ядер окостенения тазобедренных суставов и наличии признаков
рахита или дисбактериоза у младенцев старше 5 месяцев рекомендовано
назначение препаратов кальция и витамина Д3.
7. В нашем исследовании
достаточно эффективным оказалось применение препарата Кальциум-Д в
дозировке 5 мл в сутки в случае профилактики и 10 мл в случае лечения
рахита у младенцев старше 5 мес.
Источник
К тому, что у моей дочки будет дисплазия тазобедренного сустава, я была почти подготовлена. Но, когда в роддоме прозвучали предварительный диагноз педиатра и настойчивая рекомендация обратится к ортопеду, растерялась. Что ж, наследственность и огромный миоматозный узел на матке сделали своё дело, и нам с дочкой предстоял длительный и кропотливый труд.
При дисплазии тазобедренного сустава счет идет на недели или даже дни. Вот почему тщательный осмотр новорожденного на предмет врожденной патологии тазобедренного сустава проводится еще в роддоме. Но в нашем роддоме ортопед осматривает новорожденных 1 раз в неделю, а нас выписывали до его прихода. Педиатр, наблюдающий ребенка, не обратила внимания на патологию, хотя то, что одна ножка короче другой было видно невооруженным глазом. Спасибо дежурному педиатру, заметила и подсказала, куда обращаться!
Некоторые признаки вывиха бедра может заметить и внимательная мама (при одностороннем вывихе), ответив для себя на следующие вопросы:
1. Когда малыш лежит спокойно, сравните ножки: не выглядит ли одна чуть короче другой?
2. Положите руки на колени ребенку и разведите их в стороны. Слышите ли вы щелчок?
3. Отведите по очереди бедра малыша в стороны. Он при этом заплакал?
4. Когда малыш лежит на животе, ассиметричны ли складочки на ножках?
5. Обхватите руками голени, согните ножки в коленях, разведите в стороны. Не кажется ли вам, что одна отводится легко, а другая туго?
Если хоть один ответ будет положительным, срочно обращайтесь к ортопеду!
При подозрении на дисплазию врач направит кроху на УЗИ или рентгенографию. Справиться с дисплазией тазобедренных суставов можно, но потребуется терпение, т.к. ребенку потребуется комплекс процедур. Ортопед учтет возраст ребенка и степень патологии. При легкой стадии дисплазии назначают электрофорез, препараты кальция, парафиновые аппликации, морские ванны, широкое пеленание, массаж и гимнастику.
В более тяжелых случаях ортопед может порекомендовать корректирующие приспособления – стремена Павлика, шину Виленского, гипсовые повязки и пр. Цель использования этих приспособлений — создание наиболее благоприятных условий для развития всех элементов сустава. Длительность ношения шины определяется в каждом случае индивидуально и может колебаться от нескольких месяцев до одного года. Самое главное — не прерывать лечения.
Если же у вашего малыша все в порядке или дисплазия тазобедренного сустава была заподозрена, но не подтвердилась, то для профилактики вывиха бедра показано широкое пеленание (между ног ребенка укладывают свернутую пеленку, что обеспечивает разведение ног в тазобедренных суставах и правильное положение головки бедра в вертлужной впадине) или отсутствие пеленания вообще. Для правильного развития суставов необходим адекватный объем движений в них, а в покое — так называемое физиологическое их положение. Обратите внимание на то, что ножки новорожденного в естественном положении согнуты в коленях и разведены. Так стоит ли быть мудрее природы, пытаясь выпрямить и туго стянуть ноги малыша пеленкой?
Нам повезло, с недугом мы справились за 9 месяцев. Всё обошлось без специальных приспособлений. Были 2 курса массажа, курс электрофореза с хлористым кальцием. Каждый день 5-6 раз мы делали гимнастику. Упражнения показал врач.
Показывая упражнения, доктор предупредил, что малышке, скорее всего, они не понравятся. Но мы превратили занятия в игру: считали лягушек и весело квакали, отводя ножки в стороны. Такая гимнастика при каждой смене подгузника стала дополнительным поводом нам с дочкой пообщаться и повеселиться.
Проблемы были с препаратами кальция, т.к. доктор выписал таблетки не маме, а малышке. Грудного молока почти не было, и корректирование маминого рациона не решало проблему. Пришлось таблетки размалывать в кофемолке, делить полученный порошок на соответствующие дозы и подмешивать его в прикорм. С жидкостью порошок не смешивался. Раньше ввели в качестве прикорма творог. А одна врач, давно практикующая в детском диспансере, посоветовала готовить смеси и блюда прикорма на овощных отварах, т.к. в овощах также содержится много кальция.
Наша малышка сделала первый самостоятельный шажок в 11,5 месяцев на день рождения папы. Для него это был самый лучший подарок!
Источник
Дисплазия у новорожденных означает недоразвитое формирование тканей и органов. Патология имеет врожденный характер, проявляется при нарушенном развитии опорно-двигательной системы внутри утробы и постнатальный период.

ДТБС у грудничков
Что такое дисплазия тазобедренных суставов у грудничка (ДТБС)
Мышцы и связки младенцев, окружающие тазобедренные суставы, развиты слабо. Головка бедра держится, благодаря связкам и хрящевому ободку, окружающему вертлужную впадину. Дисплазия тазобедренных суставов у грудничка сопровождается анатомическими нарушениями: неправильным развитием вертлужной впадины и хрящевого ободка, слабостью связок.
Признаки
Характерные симптомы ДТБС у грудничков врач определяет при первичном осмотре.
Симптом «щелчка»
Проявляется в течение первых 7 дней жизни и сохраняется 3 месяца. Выявляется следующим образом: малыша укладывают на спинку, ноги сгибают под прямым углом. Специалист большими пальцами охватывает внутреннюю часть сустава, остальные – оставляет на поверхности бедра. Медленно раздвигает колени по сторонам. Если слышится щелчок, тазобедренная головка возвращается на место. Доктор соединяет бедра малыша. Характерный щелчок сообщает о покидании головки бедра вертлужной впадины. Щелчки указывают на соскальзывание пояснично-крестцовой мышцы с головки бедра, вывих не попадает в вертлужную впадину.
Уменьшение длины одной ноги
Ребенку, размещенному на спине, сгибают колени, затем ставят его на стопы. Разница в высоте суставов указывает на врожденный вывих бедра.
Асимметричное формирование кожных складок
Расположение, количество детских складок врач может проверить путем выпрямления ног спереди и сзади.
Ограниченное отведение бедра
Симптом развивается в первый месяц жизни. Колени здоровых детей комфортно размещаются на столе до 4-хмесячного возраста. Крик или плач свидетельствует о напряжении мышц ребенка, младенец зажимает ножки, не позволяя развести бедра.
Важно! Косвенные признаки нарушения опорно-двигательного аппарата (кривошея, плоскостопие, многопалость) также сопровождают дисплазию.
Возможные последствия
Запущенная дисплазия тазобедренных суставов у новорожденного грозит нарушением функций нижних конечностей, походки, болевыми ощущениями в области таза и высоким риском инвалидности. Ранняя диагностика и правильная терапия предупредят осложнения.
Важно! Чем раньше установлен диагноз, тем благоприятнее будут прогнозы.
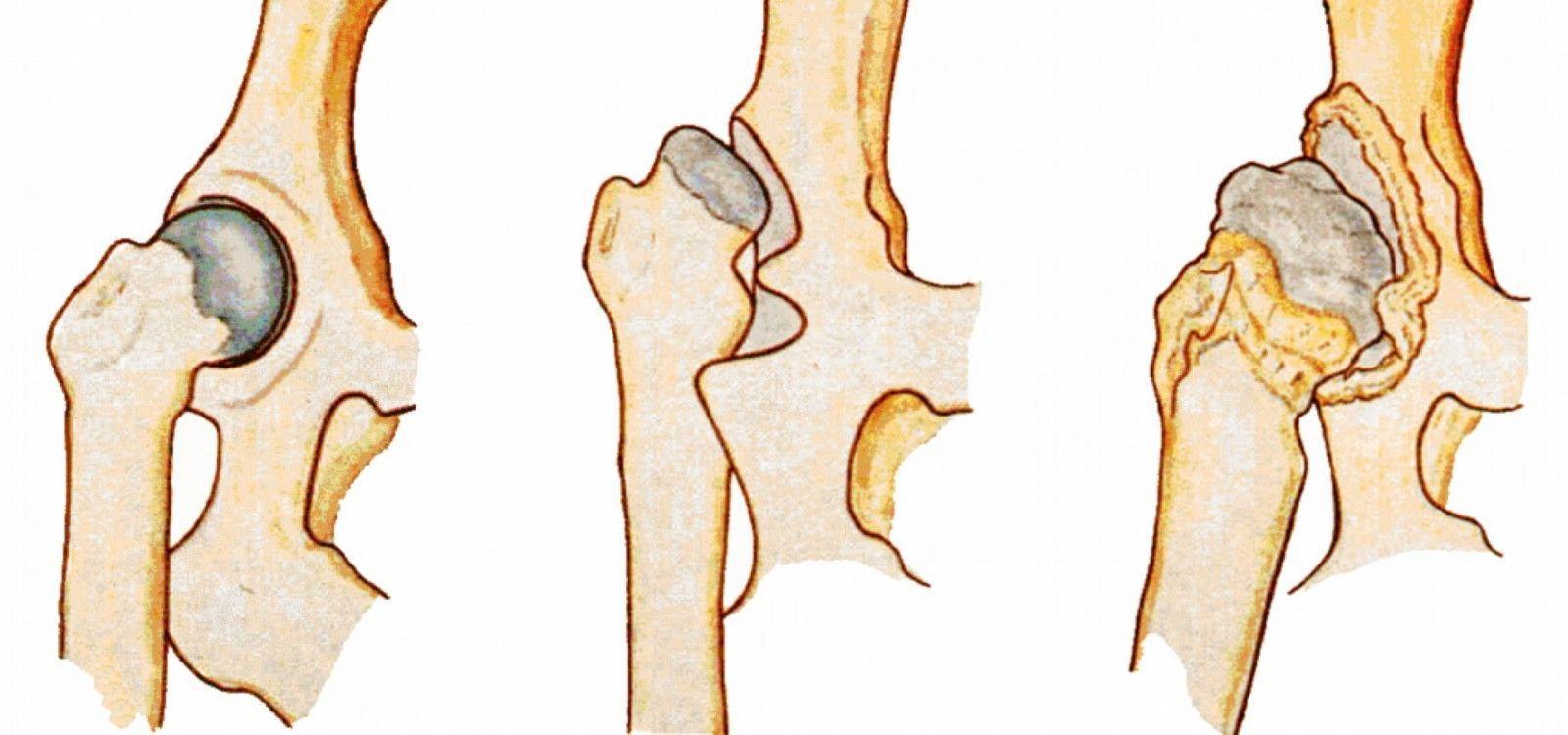
Неправильное формирование тазобедренного сустава
Виды
Разновидности дисплазии тазобедренных суставов у грудничка:
- Ацетабулярная дисплазия. Проблема возникает на фоне нарушения развития вертлужных впадин. Они становятся более плоскими, уменьшенными в размерах. Хрящевой ободок недостаточно развит.
- Дисплазия бедренных костей. В норме шейка бедра сочетается с основной частью под определенным углом. Изменение угла (уменьшенное – coxa vara или увеличенное – coxa valga) выступает механизмом нарушения развития бедренной кости.
- Ротационная дисплазия. Спровоцирована нарушенной конфигурацией анатомических образований в горизонтальном положении. В норме оси движущихся суставов нижней конечности не совпадают. Если несоответствие осей превышает границы нормальных показателей, положение головки тазобедренной кости относительно вертлужной впадины нарушается.
Важно серьезно подойти к плановому наблюдению у ортопеда – сроки диагностики связаны с важными этапами детского развития. Предварительный диагноз детям ставят в роддоме. Необходимо на протяжении 3-х недель обратиться к детскому ортопеду, провести осмотр и составить схему терапии. Предупредить патологию помогут диагностические обследования в возрасте 1, 3, 6 и 12 месяцев. Если дисплазию удалось определить в 3 месяца жизни младенца, после курса лечения работоспособность суставов полностью восстановится к полугодовалому возрасту.
Чем младше грудничок, тем легче пройдет терапия нарушений. У детей до 3-х месяцев суставы восстанавливаются самостоятельно при содержании детских ног в требуемом положении. Чем позже проводится лечение, тем серьезнее ортопедические приспособления применяются, в 6 месяцев используется шина Мирзоевой или стремена Павлика.
Причины и факторы развития дисплазии
Дисплазия у младенцев возникает на фоне генетических патологий, родовых и послеродовых травм, при вирусной атаке, гормональных факторах, приобретенных под механическим воздействием. Врожденный вывих бедра вызывают внутриутробные нарушения развития плода, образованные под воздействием эндогенных и экзогенных факторов: наследственности, половой принадлежности, влияния гормона релаксина.

Клиническая картина дисплазии
Формирование тазобедренных суставов зависит от механических факторов, ограничивающих перемещение плода и препятствующих нормальному размещению в матке. Причинами заболеваний опорно-двигательной системы выступают многоплодная беременность, аномалии развития матки, деформация тазобедренных суставов, маловодие и многоводие. Отдельно выделяют тератогенный вывих бедра.
Симптомы
При вывихе бедренные кости утрачивают основные функции, пораженная нога укорачивается. Проблема сопровождается ограниченной подвижностью бедер.
Асимметричность кожных складок
Асимметрия кожных складок наиболее информативна у грудничков старше 2-3 месяцев. Выемки на детских ножках при врожденной патологии бедра занимают различные уровни, обладают отличными глубиной и формой. Особого внимания заслуживает расположение ягодичных, подколенных и паховых складок. Со стороны вывиха количество более глубоких ямок увеличено.
Важно! Часто асимметрия кожных складок на бедре младенцев диагностического значения не несет, симптоматика встречается и у здоровых новорожденных.
Амплитуда коленей
В большинстве случаев родители самостоятельно замечают дисплазию у новорожденных о том что это патология, сообщает разница в амплитуде разведения ног, высоте колен при сгибании. Несколько позже (к 3-4 месяцам) подвывих или вывих проявляется невозможностью полностью отвести бедра при согнутых коленях, отведению мешает внезапное сокращение мышц, даже при отсутствии вывиха на этапе осмотра. Для заболевания характерно проявление слабых щелчков при соскальзывании головки бедренной кости с поверхности сустава при сгибании, вправлении ног. Данные симптомы требуют регулярной проверки.
Степени тяжести патологии
В большинстве случаев у детей, особенно рожденных раньше срока, выявляют дисплазию обоих бедренных костей, но патологическое изменение определяется лишь в одной.
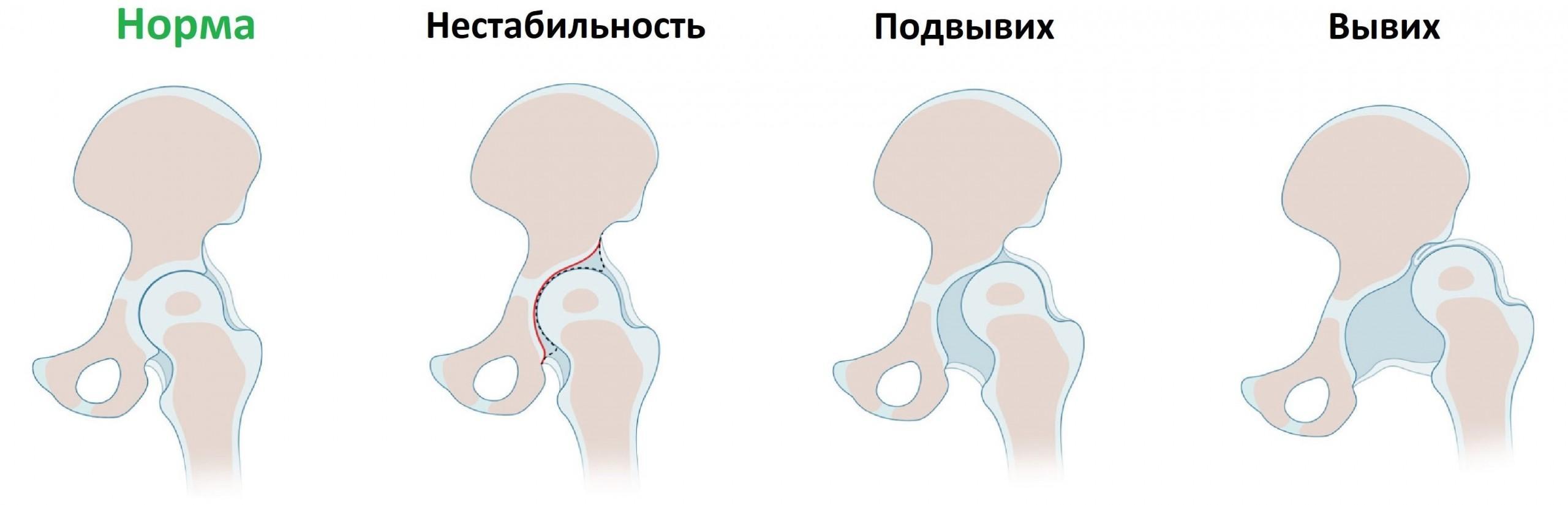
Предвывих
1 степень дисплазии отмечается при недостаточном развитии тазобедренных суставов, головка бедренной кости остается в пределах вертлужной впадины.
Виды ДТБС
Подвывих
2 степень заболевания сопровождается небольшим смещением головки кости за пределы впадины при определенных движениях.
Вывих
3 степень патологии является последствием недоразвитого сустава. Головка сустава полностью смещается относительно вертлужной впадины. Проблема появляется у девочек и вызвана генетическим нарушением соединительных тканей.
Диагностика патологии
При развитии патологии требуется помощь ортопеда. Врач назначает УЗИ, рентген или дополнительную инструментальную диагностику. Клиническое обследование позволяет определить симптомы, характерные для дисплазии тазобедренного сустава:
- вывих под натянутыми приводящими мышцами;
- симптом «щелчка»;
- синдром вялого клапана;
- симптом Pelteson (при сгибании в тазобедренном суставе ягодичная мышца со стороны вывиха втягивается между седалищным бугром и большим вертелом);
- симптом Дюпюитрена (при давлении на пятку определяется движение ноги по оси, смещение вверх);
- симптом недостаточности ягодичных мышц;
- асимметрия кожных складок;
- укороченная конечность на больной стороне.
Диагноз следует подтвердить данными сонографии или рентгена (у детей возрастом до 5 месяцев и старше, соответственно).
Способы лечения
План лечения дисплазии врач создает индивидуально, учитывая степень патологии, возраст ребенка, дополнительные особенности. Для большинства случаев показаны консервативные методы лечения (широкое пеленание, ортопедические приспособления, физиотерапия, лечебная гимнастика), но при отсутствии эффективности или сложности заболевания требуется оперативное вмешательство. После операции малышу назначают длительное лечение и реабилитацию.
Ортопедическая терапия
При обнаружении дисплазии в первый месяц жизни детям рекомендовано широкое пеленание, фиксирующее ноги в разведенном состоянии. Малышам возрастом 1-9 месяцев подойдут стремена из гибких ремней, способствующие правильной фиксации бедренных костей. Реже применяются шины-распорки и подушка Фрейка, подобная пластиковым «ползункам». Срок применения ортопедических приспособлений составляет 1-6 месяцев и более.

Методы лечения ДТБС
Физиотерапевтический метод
Физиотерапевтические варианты терапии разнообразны, чаще врачи рекомендуют делать:
- Электрофорез кальция, фосфора, продлевающий действие лекарственных препаратов, вводимых под воздействием гальванического тока. Сокращает сроки формирования диспластических суставов.
- УВЧ, вызывающую противовоспалительное, вазоактивное и трофическое действие. УВЧполя вырабатывают эндогенное тепло в зоне действия, усиливая лимфоотток, повышая проницаемость участков сосудистого русла. Повышенная пролификация соединительных тканей ускоряет дозревание бедренной кости.
- Локальное воздействие импульсным магнитным полем низкой частотности.
- Теплолечение нагретым парафином.
- Лечение ультрафиолетовым облучением.
- Биорезонансную вибростимуляцию, восстанавливающую биоритмологическую активность органов и тканей.
Выбирая лечебную программу, ортопед учитывает тяжесть заболевания.
Хирургический способ
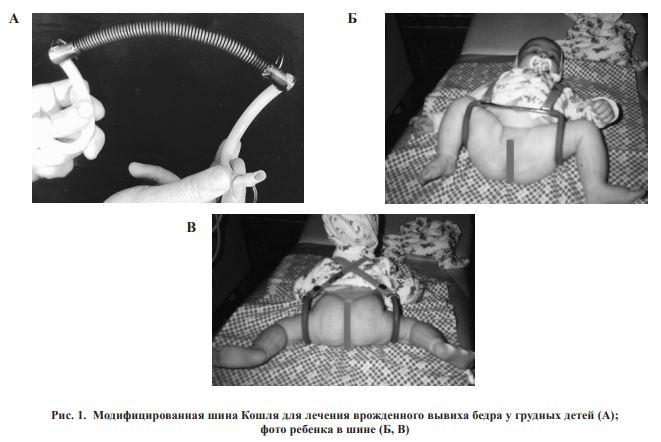
Врожденный вывих бедра лечат множеством хирургических способов, составляющих основные группы:
- открытая вправка сустава;
- оперативное лечение проксимального отдела (корригирующее, деторсионно-варизирующее);
- операция тазового органа по Хиари;
- паллиативная терапия (Шанца, Кенига).
Детям до 1,5 лет проводят закрытую или открытую вправку головки бедра во впадину. При смещении бедра с прерывистостью по линии Шентона более 1,5 см требуется предварительное перемещение тазобедренной головки до места впадины дистракционным путем (чаще используется методика «over head»).
У детей старше 1,5 лет вправка требует хирургической коррекции проксимальной части бедра и вертлужной впадины. В зависимости от уровня смещения головки бедра встает вопрос об одноэтапном или двухэтапном лечении. При разрыве линии Шентона 1-2 см операция проводится в одно действие – вправка без предварительного опущения проксимального отдела бедра, сочетающаяся с укорачивающей остеотомией тазобедренных костей по Солтеру.
При значении более 2.5 см рекомендована двухэтапная терапия. Первым делом врач проводит укорачивающую корригирующую остеотомию бедра, накладывает выбранную систему дистракции. После низведения головки – вправляющую коррекцию крыши впадины.
Оперативное лечение ДТБС
Профилактические меры
Для профилактики дисплазии нежелательно туго пеленать детей – мера препятствует нормальному движению ног, общему физическому развитию. Для переноски детей нежелательно использование сумки-кенгуру – ноги малыша свисают вниз, оказывая повышенную нагрузку на суставы. Оптимальным решением для современной мамочки станут слинги.
Если обнаружены признаки дисплазии, в первые два месяца жизни ребенка врач рекомендует разводить ему ноги в разные стороны подушкой Фрейка, проводить специальную гимнастику с упором на круговые упражнения для бедер, массаж.
По описанию статистики, ДТБС у новорожденных страдают многие дети что это такое знают 5-20% малышей, дети женского пола болеют в 5-6 раз чаще. Проблема широко распространена, но при своевременном выявлении и правильном лечении успешно корректируется, отсутствие терапии сопровождается тяжелыми осложнениями, влияет на качество дальнейшей жизни.
Видео
Источник
