Дисплазия правого тазобедренного сустава мкб код

Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Дисплазия тазобедренного сустава.
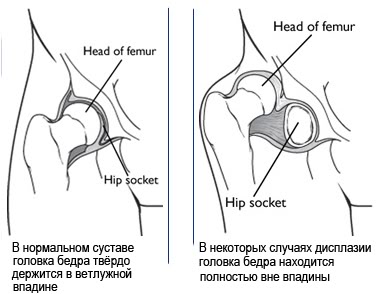
Анатомические особенности дисплазии тазобедренного сустава
Описание
Врождённый вывих бедра (син. Дисплазия тазобедренного сустава) — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедренной кости — к «врождённому вывиху бедра» (англ. Congenital dislocation of the hip). Современное название этой патологии — дисплазия тазобедренного сустава(англ. Developmental dysplasia of the hip).
Симптомы
Исследование ребёнка имеет особенности в зависимости от возраста ребёнка и от степени нарушения функционального состояния тазобедренного сустава. Осмотр ребёнка проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц. Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. Асимметрия кожных складок.
2. Укорочение бедра.
3. Симптом соскальзывания Маркса-Ортолани.
4. Ограничение отведения бедра.
Прежде всего обращают внимания на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-х месячного возраста. Кожные складки при врождённом вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой. Диагностическое значение имеют: ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и «сам по себе» диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорождённых, диагностического значения не имеет, она встречается у совершенно здоровых младенцев.
Рентгендиагностика.
Надёжным диагностическим критерием является феномен укорочения бедра за счёт заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжёлую форму дисплазии тазобедренного сустава — на врождённый вывих бедра. Тест считается положительным, если у лежащего на спине ребёнка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже.
Однако, сам по себе факт положительного симптома Маркса-Ортолани у детей первых двух недель жизни, вовсе не свидетельствует о заболевании тазобедренного сустава. Этот симптом может встречаться и у совершенно здоровых новорождённых. Соотношение больных и здоровых новорождённых, у которых был выявлен симптом соскальзывания, составляет соответственно 60 и 40 % случаев. 60 % новорождённых «выздоравливают» в первую неделю жизни, а 88 % в первые 2 месяца. Оставшиеся 12 % собственно и составляют различные стадии истинной дисплазии тазобедренного сустава. Этот симптом теряет своё значение с возрастом больного ребёнка, он выявляется только у 25 % детей старше 2-3 недель. Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов.
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. Прежде всего проводят вертикальную срединную линию, она проходит через середину крестца. Проводят горизонтальную линию через У-образные хрящи, через нижние точки подвздошной кости (линия Хильгенрейнера). Через наружно верхний край, перпендикулярно горизонтальной линии, проводят линию Перкина. Часто бывает, что на стороне поражения невозможно определить верхний край вертлужной впадины. В этих случаях пользуются методом Рейнберга: симметрично, на таком же расстоянии от срединной линии, проводят вертикальную линию (перпендикулярно горизонтальной). Она и будет обозначать невидимый на рентгенограмме верхнелатеральный край впадины. Через края вертлужной впадины проводят касательную линию до пересечения с горизонтальной линией Хильгенрейнера. Образованный угол называется «ацетабулярный угол» или угол наклона крыши вертлужной впадины.
К вспомогательным линиям относят линию Шентона и Кальве. Линия Шентона (запирательно-бедренная дуга) в норме «представляет собой мысленное продолжение краниального края запирательного отверстия на медиальный краевой контур шейки бедра» (В. О. Маркс, 1978). При патологии (смещении бедра латерально и вверх) эта линия разрывается.
При дисплазии ядра окостенения появляются позже, размеры их меньше, они развиваются медленнее. В норме ядро окостенения головки бедренной кости большей своей частью располагается медиальнее линии Перкина и ниже линии Хильгенрейнера. При подвывихе и вывихе она смещается вверх и латерально. Ядра окостенения головки бедра появляются у девочек в 4 месячном, у мальчиков в 6 месячном возрасте.
Ломота в суставах. Ломота в теле.
Причины
Происходит дисплазия развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза).
Лечение
Основными принципами лечения являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных сустава в пределах дозволенного диапазона.
«Для лечения дисплазии тазобедренного сустава без смещения и со смещением головки бедра предложены различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений. Все они рассчитаны на то, чтобы удержать в положении разведения ножки ребёнка и обеспечить им функцию. У детей первых 2—3 мес. При подозрении на дисплазию тазобедренного сустава или наличии клинических симптомов вывиха не требуется рентгенологического подтверждения диагноза, ибо в любом случае необходимо применять одни и те же лечебно-профилактические меры — разведение ножек с помощью мягких прокладок (широкое пеленание, подушка Фрейка и ), гимнастику с применением отводяще-круговых движений в суставе, массаж ягодичных мышц. Для лечения детей с дисплазией способом разведения ножек пригодны пеленки, „штанишки“ Бекера, подушки Фрейка, стремена Павлика, эластичные шины. В этом возрасте совершенно недопустимо применение жёстких конструкций, то есть шин, препятствующих движениям конечностей, совершаемым младенцем».
Чаще всего для лечения врождённого вывиха бедра применяют: стремена Павлика, подушка Фрейка, шина Виленского, шина Волкова. В тяжелых случаях применяется одномоментное вправление вывиха и кокситная повязка. При неэффективности консервативного лечения применяют различные виды корригирующих операций. Одним из методов лечения лёгких дисплазий и профилактики является широкое пеленание.
В 1946 году в Праге чешский ортопед Арнольд Павлик сообщил об успешном лечении врождённого вывиха бедра с использованием нового, как он его назвал, «функционального метода лечения». В те годы для придания сгибания и отведения бедер применялись жёсткие конструкции, ограничивающие движения в тазобедренных суставах. Частым осложнением такого лечения было тяжёлое заболевание «асептический некроз головки бедренной кости» (30 % детей, которым проводилось лечение).
Широкое пеленание применяют у детей «группы риска», у новорождённых с УЗ признаками «незрелого сустава», а также в тех случаях, полноценное лечение по каким-либо причинам провести невозможно. Это основной метод профилактики дисплазии тазобедренного сустава. Техника пеленания несложна: две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки. Широкое пеленание позволяет сохранять положение разведения и сгибания 60—80°.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Врожденные недуги ведут к проблемам развития костной системы у малыша в будущем. Если вовремя не диагностировать патологию, есть риск того, что ребенок не сможет полноценно двигаться. Одной из таких болезней является дисплазия тазобедренных суставов (ДТС).
Код по МКБ-10
ДТС представляет собой патологический процесс, который возникает во время внутриутробного развития и заключается в неправильном развитии тазобедренного сочленения.
Код дисплазии тазобедренных суставов по МКБ-10 (международной классификации болезней) – Q65.0 – Q65.9 и М 24,8 (суставные недуги).
Классификация ДТС
Основные виды тазобедренной патологии:
- Ацетабулярная – дегенеративный процесс в вертлужной впадине и по ее краям. При движении под нагрузкой сочленение выходит за пределы суставной капсулы.
- Эпифизарная – выборочное окальцинение, которое ведет к тугоподвижности и патологиям в шейке бедра.
- Ротационная – недостаточное развитие относительно расположения суставных поверхностей. Состояние считают фактором риска, ведущим к возникновению тазобедренной дисплазии.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому — неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>
Также ДТС классифицируют по тяжести недуга:
- 1 степень – предвывих. Головка бедренной кости слегка смещена относительно правильной анатомической формы.
- 2 стадия – подвывих. Положение капсулы сустава – кнаружи и вверх. Затрудняется кровообращение.
- 3 степень – вывих. Полное изменение анатомической конфигурации. Хрящевая ткань втянута внутрь. Наиболее тяжелое состояние.
Причины
Дисплазия нижних конечностей – дефект развития тазобедренного сустава, который выявляется при рождении.
Факторы риска:
- ягодичное (тазовое) предлежание;
- большой вес плода;
- пол – чаще всего ДТС отмечается у девочек;
- токсикоз беременных;
- передача по наследству.
Симптомы
Болезнь сложно выявить на первых стадиях, так как она развивается практически без симптоматики.
На что следует обратить внимание:
- разное расположение складок на ягодицах;
- невозможность развести ноги, согнутые в коленях, или данное движение осуществляется с трудом.
На 3-й стадии присутствуют:
- Щелчок. Звук можно услышать при разведении ножек ребенка в стороны. Головка бедра входит в тазобедренный сустав с характерным звуком.
- Разная высота кожных складок.
- Тугоподвижность сочленения.
- Заметное укорочение одной конечности.
Для определения заболевания нужно выпрямить ножки ребенка, затем завести их одна на другую. Скрещивание без патологии происходит в средней или нижней части бедра. При ДТС – в верхней части.
При врожденном вывихе пострадавшая конечность вывернута наружу в неправильной конфигурации при положении новорожденного на спине.
Признаки у детей от года:
- изменение походки – переваливание в стороны;
- меньшая форма ягодицы, при давлении на пятку – патологическая подвижность.
Диагностика
Подозрение на заболевание может быть констатировано в роддоме после осмотра ребенка, оценки состояния его тазобедренного сустава и сбора анамнеза матери.
Тема:
Спасите и вылечите себя от грибка КОПЕЕЧНЫМ средством
Те, кто читает данный текст, наверняка столкнулись с той же проблемой, что и я. Кто-то только недавно подхватил грибок и он только на начальной стадии, а кто-то мучается уже многие годы.
А вот и моя история
Сразу хочу сказать, что я прожил с грибком ногтей на ногах почти десять лет. Начиналось все так безобидно, что я не придавал этому значения! Вообще, любая грибковая инфекция может проявить себя в любой момент. Стресс ли, ноги промочили, иммунитет упал. В моем случае так и было, я переболел ОРВИ, а через неделю начал замечать неприятные симптомы: зуд, шелушение, изменение цвета, неприятный запах.
Жена не стала бить тревогу и просто на ночь смазывала мне ноги салициловой мазью. “Наши бабки так лечились, авось и у тебя пройдет!” Это самое “авось” со мной не прокатило, и спустя какое-то время я был вынужден бежать к врачу, где мне вырезали ноготь под корень.
Думаете, это помогло? Спустя год, когда ноготь практически отрос грибок начался с еще большей силой! Я понял, что кроме меня с этой бедой мне никто не поможет. Поэтому залез в интернет и начал изучать, чем лечат грибок.
Оказывается, был разработан препарат который «купирует» споры грибка, т.е. лишает его возможности размножаться. Средство называется Микоцин и представляет собой таблетки и гель противогрибкового действия. Гель, благодаря своему уникальному составу, проникает глубоко под кожу или в ноготь и убивает грибок.
Дополнительно малышу делают рентген, МРТ, УЗИ, на которых определяется смещение головки и состояние суставной впадины и хрящевых структур.
Лечение
Терапию патологии проводит врач-ортопед. Лечение стоит начать как можно раньше. Если проблема выявлена у новорожденных и младенцев до полугода, то рекомендовано использовать мягкие конструкции, которые не препятствуют двигательной активности.
Одним из действенных способов терапии являются стремена Павлика – мягкотканое изделие в виде грудного бандажа, которое удерживает ноги отведенными в сторону и фиксирует тазобедренный сустав в нужном положении. Движение ножек не затрудняется при использовании конструкции.
Также можно применить ортопедическую подушку Фрейка, состоящую из валика, который удерживает ножки разведенными.
Вышеописанные конструкции подходят детям, которые еще не начали ходить. Позже необходимо использовать жесткие шины и гипсование после вправления вывиха с постоянным контролем рентгенологическими снимками. Сложные случаи подразумевают скелетное вытяжение.
Болят суставы — что делать?
Мы изучили огромное количество материалов и самое главное проверили на практике большинство средств для лечения суставов. Так вот, оказалось, что единственный препарат, который не убирает симптомы, а по-настоящему лечит — это Sustalife.
Чтобы вы не подумали, что вам втюхивают очередной «чудо», мы не будем расписывать, какой это действенный препарат… Если интересно, читайте всю информацию об Sustalife сами. Вот ссылка на интервью.
Дополнительно назначается курс ЛФК (отведение и приведение ног, удержание сустава в правильном положении), массаж ягодиц и тазобедренной области.
Принципы лечебной физкультуры:
- все упражнения проводить при хорошем настроении у малыша через час после еды в расслабленном состоянии;
- движения плавные, без резких поворотов и тому подобных действий;
- после процедуры – широкое пеленание;
- манипуляцию осуществлять на жесткой поверхности.
Основные занятия:
- сгибание и разгибание ног;
- прижатие согнутых коленей к животу;
- круговые движения в тазобедренном суставе;
- имитация езды на велосипеде без резких движений;
- занятия плаванием – аквагимнастика под контролем специалиста.
Дополнительно назначают физиопроцедуры: электрофорез, магнит, парафиновые аппликации.
Отсутствие эффекта от консервативной терапии – показание к хирургическому вмешательству. Основные операции:
- Миотомия – рассечение мышечной ткани, которая провоцирует тугоподвижность.
- Открытое вправление вывиха.
- Остеотомия – придание кости правильной формы.
- Тазобедренные операции – создание препятствия для смещения в суставе.
- Эндопротезирование – замена капсулы ТБС.
- Паллиативные процедуры – применяются при невозможности изменить суставную конфигурацию, облегчают состояние пациента.
Мнение доктора Комаровского по поводу лечения дисплазии
Педиатр поддерживает классические методы:
- свободное пеленание;
- диагностирование при первых признаках и раннее начало терапевтического воздействия;
- сохранение подвижности в тазобедренном суставе и в коленном сочленении, курсы массажа, занятия ЛФК;
- фиксация ножек;
- терапия не прерывается самостоятельно, а корректируется лечащим врачом.
Также Комаровский рекомендует при обнаружении первых признаков ДТС или подозрении на патологию обращаться за помощью к специалистам и не использовать в качестве методов лечения народные средства или самостоятельное вправление вывиха.
Осложнения и последствия
Если лечение проходит своевременно, то прогноз у заболевания положительный. В случаях запущения возможны неблагоприятные последствия:
- Неоартроз – изменение структуры сустава с уплощением бедренной головки и образованием нового сочленения.
- Коксартроз – дегенеративный процесс, развивающийся в возрасте от 25 до 50 лет и сопровождающийся ноющими ощущениями в тазобедренном сочленении, ограничением подвижности, атрофией мышц и проблемой с иннервацией и расстройством кровообращения в проблемной конечности.
Также могут возникнуть следующие осложнения:
- изменение осанки (сколиоз);
- плоскостопие;
- привычный вывих бедра из-за растяжения связок;
- асептический некроз с повреждением сосудов.
Профилактика
Предупредить недуг можно, если придерживаться правил:
- Соблюдение правильного питания и всех рекомендаций наблюдающего врача.
- Регулярные обследования.
- Отказ от плотного пеленания, предоставление большей свободы для движения рук и ног младенца.
- Ежедневное выполнение элементов лечебной гимнастики.
- Массаж.
- Диспансеризация по возрасту ребенка.
- Ограничение нагрузки на сустав.
- Прогулки на свежем воздухе.
- Своевременное пролечивание заболеваний и обращение к специалистам при обнаружении признаков недуга.
ДТС – проблема, которую не стоит игнорировать, так как от правильных действий родителей зависит, сможет ли их малыш полноценно двигаться и быть здоровым.
Источник
Дисплазия соединительной ткани у детей: предпосылки, типы, признаки, как лечится

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Их наличие понижает качество жизни малыша, плохо сказывается на его физическом развитии и психоэмоциональном состоянии. ДСТ или дисплазия соединительной ткани у детей приводит к возникновению комплекса синдромов. Ежели маловозрастному пациенту впору не оказать квалифицированную помощь, он может в скором будущем стать инвалидом.
Содержание статьи:
Предпосылки
Признаки развития заболевания
Способы исцеления
Прогноз
Особенности соединительнотканной дисплазии у детей
Дисплазией соединительной ткани (ДСТ) именуют комплекс синдромов, появление которых спровоцировано расстройством действий образования и развития соединительной ткани (СТ). Это нарушение начинается ещё во время внутриутробного формирования плода и длится после рождения ребенка на протяжении фактически всех лет.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Неадекватное исцеление соединительнотканной дефицитности приводит к инвалидности или внезапной смерти пациента. Вследствие постоянного дефицита веществ, пригодных для строения соединительной ткани, у детей начинает деформироваться скелет, структура дыхательной, сердечно-сосудистой и остальных систем. В первом году жизни могут выявить суставную дисплазию, а в подростковом возрасте докторы уже диагностируют наличие пары синдромов сходу. Особенностью ДСТ является отсутствие симптоматики у новорожденного.
Код по МКБ―10
В МКБ―10 нет кода «дисплазия соединительной ткани». Докторы при постановке диагноза записывают шифр ведущего синдрома заболевания как основную патологию, и дополняют вторичными (фоновыми) нарушениями, отягощениями.
Предпосылки и провоцирующие причины развития ДСТ
Предпосылкой соединительнотканной дисплазии считается качественный, количественный недостаток образования белков, из которых в дальнейшем должен формироваться эластин, фибриллин, коллаген и остальные вещества, необходимые для развития СТ. Такое явление провоцирует мутация генов, что приводит к рождению малыша с нехороший соединительной тканью.
Сюда также причисляют работы, терапию или косметические процедуры, связанные с излучениями, нехорошую экологию. К провоцирующим факторам ДСТ относят генетическую расположенность (наличие данной заболевания в семейном анамнезе), недочет магния и остальных полезных веществ, вредные привычки дамы, токсикоз или медикаментозное исцеление во время беременности.
Классификация ДСТ у детей
По типу заболевания выделяют недифференцированную и дифференцированную дисплазию соединительной ткани у детей. Нарушение развития СТ также квалифицируют по преимущественному синдрому или локализации патологических конфигураций.
К недифференцированной ДСТ относят нарушение образования СТ, при котором происходят конфигурации структур в пары системах организма сходу. При развитии этого типа соединительнотканной дефицитности детская карточка «пестрит» диагнозами. В эту группу входят несовершенность костной ткани (хрустальные люди), синдромы Эйлерса-Данло, Марфана и вялой кожи.  К дифференцированной ДСТ относят дисплазию с выраженной мед картиной, определёнными недостатками.
К дифференцированной ДСТ относят дисплазию с выраженной мед картиной, определёнными недостатками.
Клиническая картина ДСТ и признаки развития заболевания у детей
Признаки заболевания могут проявляться единичными или множественными нарушениями. У малыша диспластическое изменение соединительной ткани становится видными в период с 2-месяцев до 12 лет.
Какие синдромы бывают у малыша на фоне дисплазии соединительной ткани:
- Синдром патологии стопы. Считается первым признаком ДСТ. Проявляется косолапостью, варусным или вальгусным искривлением ступни, плоскостопием.
- Синдром неврологического нарушения. Проявляется мигренью, паническими атаками, вегетососудистой дистонией и иными признаками вегетативной дисфункции.
- Астенический синдром. Диагностируют почаще у детей старше 5 лет и школьников. Проявляется завышенной утомляемостью, ухудшением работоспособности, снижением толерантности к разным видам нагрузок.
- Клапанный синдром. Проявляется нефункциональностью (пролапсом) и/или дегенерацией сердечных клапанов, аневризмой или расширением аорты.
- Торакодиафрагмальный, вертеброгенный синдромы. Появляются деформацией позвоночного столба, остеохондрозом, грудной клеточки и смещением диафрагмы, сердца, сдавливанием легких, перекручиванием сосудов, просветов бронхов.
- Сосудистый синдром. Начинает прогрессировать в подростковом возрасте. Докторы выявляют расширение, неровность стенки или чрезмерную извитость артерий, вен.
- Торакодиафрагмальное сердечко. Проявляется кардиомиопатиями, изменениями мышечных структур в миокарде, нарушением соотношений размеров его отделов, размера артерий.
-
 Аритмический синдром. Проявляется нарушением ритмичности сокращений сердца.
Аритмический синдром. Проявляется нарушением ритмичности сокращений сердца. - Бронхолегочный синдром. Проявляется разными аномальным развитием дыхательных путей, нарушениями вентиляции легких, спонтанным пневмотораксом.
- Конфигурации артериального давления. Проявляется гипотонией.
- Синдром иммунологических нарушений. Проявляется аутоиммунными нарушениями, аллергическими реакциями, иммунодепрессивным состоянием.
- Висцеральный синдром. Проявляется смещением почек и опущением остальных органов брюшины и малого таза, нарушением моторики ЖКТ, рефлюксами.
- Синдром патологии органа зрения. Проявляется миопией, косоглазием, отслойкой сетчатки, иными офтальмологическими заболеваниями.
- Геморрагические дисплазии. Появляются нарушением процессов синтеза тромбоцитов, гемоглобина, синдромом Рандю–Ослера–Вебера или Виллебранда.
- Синдром гипермобильности суставов. Определяется в ранешном детстве, но выраженность снижается к 30 годам. Проявляется завышенной растяжимостью структур связочно-сухожильного аппарата, частыми вывихами.
- Косметический синдром. Проявляется аномалией прикуса, готическим нёбом, мощной асимметрией лица, вальгусным или варусным искривлением конечностей, истончением кожи, лишней худобой, прочими внешними дефектами.
- Нарушения психологической сферы. Проявляется частыми депрессиями, тревожностью, фобическими и иными расстройствами неврогенного характера.
- Синдром внезапной погибели. Вышеуказанные морфофункциональные изменения структур сердечнососудистой системы вследствие соединительнотканной дисплазии, развивающейся у детей или взрослых, повышают риск летального финала.
У него также видна мышечная дефицитность, некорректная форма ушей, чрезвычайно растяжимая кожа и суставная упругость.  К наружным признакам прогрессирования ДСТ у ребенка относят начало искривлений скелета: сколиоз, кривые зубы, длинноватые пальцы на руках или другие отклонения от нормы физиологического развития. У малыша часто случаются подвывихи, повреждения сухожилий, артралгии, возникает боль в сердце, животе или других системах организма, которые претерпевают патологические конфигурации.
К наружным признакам прогрессирования ДСТ у ребенка относят начало искривлений скелета: сколиоз, кривые зубы, длинноватые пальцы на руках или другие отклонения от нормы физиологического развития. У малыша часто случаются подвывихи, повреждения сухожилий, артралгии, возникает боль в сердце, животе или других системах организма, которые претерпевают патологические конфигурации.
Дети с соединительнотканной дефицитностью составляют группу психологического риска с суицидальной наклонностью. Из-за астении и наличия косметического синдрома они нередко впадают в депрессию, не имеют психоэмоциональной стабильности, стают пессимистами, находятся и остальные неврологические признаки.
Какой доктор лечит ДСТ
Но также ДСП вылечивают педиатры (терапевты) с привлечением неврологов, кардиологов, ортопедов, гастроэнтерологов, а при необходимости – и остальных докторов. Синдромом дисплазии соединительной ткани у взрослых и детей занимаются генетики и докторы в специализированных мед центрах.
Диагностика соединительнотканной дисплазии
Педиатр собирает анамнез, дает направление к другим докторам. Детям с подозрением развития дисплазии соединительной ткани проводят клинико-генетическое обследование. Каждый спец осуществляет физикальное исследование (осмотр, измерение черт, наличие 1-го или нескольких синдромов и так далее), потом ставит первичный диагноз.
Неотклонимые диагностические способы выявления нарушений на фоне ДСТ:
- общий и биохимический анализ крови;
- тест запястья;
- УЗИ внутренних органов;
-
 флюорография;
флюорография; - рентген грудной клеточки, суставов, позвоночника;
- КТ, МРТ;
- анализ суточной мочи (на ДСТ показывает наличие глюкозаминогликанов, оксипролина в пробе);
- электромиография;
- офтальмологические испытания;
- ЭхоКГ, ЭКГ, суточный мониторинг сердца и артериального давления;
- ФГДС;
- электроэнцефалография;
- бронхоскопия;
- ИФА;
- скрининг-тест папиллярного рисунка кожи передней брюшной стены.
Для подтверждения болезни проводят молекулярно-генетические исследования крови.
Исцеление ДСТ у детей
Наилучший курс исцеления – 4 месяца. Целесообразно применять эти методы комплексно до 2 раз в год. При соединительнотканной дисплазии употребляют диетотерапию, лекарственную и немедикаментозную терапию.
Немедикаментозная терапия ДСТ
К немедикаментозному исцелению детей с ДСТ относят массаж, корректировку структур опорно-двигательного аппарата ортопедическими конструкциями (стельки, корсеты, ортезы), физио― и психотерапию. На протяжении 3―5 лет рекомендуется проводить санаторно-курортное исцеление. Упражнения с целью укрепления мышечного корсета выполняют лежа. Прописывают также ЛФК и дыхательную гимнастику до 4 раз в недельку по 20 минут.
Физиопроцедуры при ДСТ:
-
 электрофорез на воротниковую или надпочечную зону;
электрофорез на воротниковую или надпочечную зону; - магнито―, индукто― и лазеротерапию;
- подводный или точечный массаж лазером с гелий-неоновым излучением;
- соляно-хвойные ванны;
- аква гимнастика;
- сухие сауны (25 процедур на протяжении 4 месяцев).
Нежели диагностировали неидеальный остеогенез, назначают ношение корсетов и советуют вести щадящий образ жизни (нельзя бегать, прыгать и так дальше). При незначимых диспластических нарушениях ребенку показан общий режим дня с дозированным трудом/учебой и обыденным чередованием работы/отдыха.
Диетотерапия при ДСТ
Несбалансированное питание ускоряет прогрессирование диспластических конфигураций в организме. Вид целебного стола по Певзнеру назначают после обследования ЖКТ гастроэнтерологом.
Они нормализуют белковый метаболизм. Еда с содержанием аскорбиновой кислоты, токоферола и микроэлементов улучшают синтез коллагена. При излишнем росте ребенку полезно употреблять соевое масло, сало, тыквенные семечки и препараты, тормозящие продуцирование соматотропного гормона. При соединительнотканной дисплазии рекомендуется употреблять продукты, богатые белком и витаминами группы B, орешки, рыбу и говядину, БАД с комбинированными хондропротекторами.
Медикаментозная терапия
В симптоматической терапии употребляют болеутоляющие, адаптогенные, седативные препараты, β-блокаторы и остальные медикаментозные средства. Лекарственное лечение нацелено на купирование симптомов и устранение патологических событий дисплазии соединительной ткани.
Патогенетическое лекарственное исцеление нацелено на:
- активацию синтеза коллагена;
- корректировку нарушений образования гликозоаминогликанов;
- нормализацию минерального, витаминного метаболизма;
- увеличение биоэнергетического запаса;
- нормализацию процессов перекисного окисления и уровня вольных аминокислот.
 Дети с ДСТ нуждаются в заместительной терапии с применением пролина, аргинина, тирозина и остальных веществ, необходимых для коррекции процессов развития соединительной ткани.
Дети с ДСТ нуждаются в заместительной терапии с применением пролина, аргинина, тирозина и остальных веществ, необходимых для коррекции процессов развития соединительной ткани.
Магнерот, Магне В6, и другие средства с элементом Mg повышают толерантность организма к физическим перегрузкам, снижают выраженность симптомов вегетативных, астенических и кардиальных нарушений. Особенное значение имеет лечение магнийсодержащими фармацевтическими препаратами.
Всераспространенная схема терапии соединительнотканной дисплазии:
- 1-ый шаг. Милдронат внутривенно по 5 мл на протяжении 10 дней, позднее – 250 мг дважды в сутки 12 дней, а позднее переходят на Актовегин капельно или внутрь. Магнерот в течение недельки по 2 таблетки трижды в день, затем по 1 таб./3 раза/день на протяжении месяца. Витамин C (нежели нет противопоказаний) по 0,6 г/день – до 4 недель.
- 2-ой шаг. Цинкит принимают по 2 пилюли/день на протяжении 4 месяцев. Рибоксин назначают по 1 таб./3 раза день в течение 8 недель.
- 3-ий шаг. Пьют раствор 1% сульфата меди по 10 капель три раза в день на протяжении месяца. Структум два раза в день и Кальций Сандоз 3 раза день – по 500 мг в течение 3 месяцев. Мексидол 2 мл внутривенно в течение 2-ух недель.
Вместе с лекарственным лечением рекомендуется употреблять отвары корня шиповника и остальных лимфотропных трав. Каждые две недельки принимают новое средство.
Хирургическое исцеление
Торокопластику, удаление хрусталика, протезирование клапанов и остальные виды операций делают при сильной деформации скелета, в случае аномалий строения сосудов, сердца, структур глаз. Хирургическое вмешательство проводят по жестоким показаниям, если выявленное нарушение несет опасность жизни малыша, есть выраженный болевой синдром.
Прогноз ДСТ
Ежели у ребенка выявили недифференцированную форму ДСТ с множественными диспластическими переменами – терапия останавливает прогрессирование заболевания, но не возвращает обыденное физиологическое строение. Пригодный прогноз исцеления врачи дают при локализованном типе патологии.
 При несвоевременном выявлении ДСТ или неверном подборе методов лечения повышен риск ранешней инвалидности ребенка или внезапной смерти из-за необратимых действий в сердечно-сосудистой системе.
При несвоевременном выявлении ДСТ или неверном подборе методов лечения повышен риск ранешней инвалидности ребенка или внезапной смерти из-за необратимых действий в сердечно-сосудистой системе.
Показания и противопоказания при ДСТ у детей
При соединительнотканной дисплазии родителям необходимо щепетильно соблюдать врачебные рекомендации и глядеть за дозированием нагрузок больного малыша.
Ребенку с ДСТ показано:
- каждодневное выполнение укрепляющих мышцы упражнений по 15―30 минут (в положении лежа);
- прогулки пешком;
- плавание;
- езда на велике;
- ЛФК по ослабленной программе;
- соблюдение принципов правильного питания;
- употребление обогащенной еды белком, витаминами С, А, группы В, Е, РР, селеном, кальцием, магнием, медью, фосфором, цинком;
- ежегодное обследование;
- консультации психолога.
Противопоказано детям с ДСТ также делать вытяжение позвоночника, работу (гимнастику), требующую огромных физических или психических нагрузок, связанную с вибрацией. При соединительнотканной дефицитности ребенку не рекомендуется проживать в местностях с жарким климатом или загрязненной экосистемой, нельзя подымать вес больше 3 кг, заниматься танцами или контактными видами спорта.
Профилактика ДСТ
Сюда относят диетотерапию, занятия ЛФК, физиолечение, психотерапию. Профилактику ДСТ немедикаментозными способами рекомендуется проводить не только ребенку, но и всем членам семьи. Также следует людям с дисплазией СТ раз в год делать лекарственную коррекцию метаболических нарушений для активации образования коллагена, посещать санаторные учреждения, делать другие врачебные рекомендации.
Источник
