Дисплазия локтевого сустава у людей

Локтевой сустав сформирован тремя костями: плечевой, локтевой и лучевой. При нарушении развития этих костей они не сочленяются друг с другом правильно. Образовавшееся в результате этого несоответствие суставных поверхностей вызывает локальную перегрузку определённых частей локтевого сустава: крючковидного и венечного отростков, которые затем фрагментируются или ломаются.
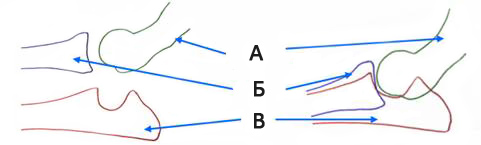 Рис. 1 — Локтевой сустав:
Рис. 1 — Локтевой сустав:
А — плечевая кость
Б — лучевая кость
В — локтевая кость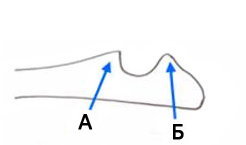 Рис. 2 — Локтевая кость:
Рис. 2 — Локтевая кость:
А — венечный отросток
Б — крючковидный
отросток
Термин «дисплазия локтевого сустава» имеет собирательное значение, объединяя в себе сразу несколько патологий и с дисплазией тазобедренного сустава имеет мало общего. Несмотря на то, что оба заболевания имеют наследственную этиологию, ДЛС может также развиться из-за неправильных условий содержания животного: лишний вес и неправильные физические нагрузки в молодом возрасте. Под ДЛС понимают следующие патологические состояния:
- Расслаивающийся остеохондрит локтевого сустава
- Остеоартроз локтевого сустава
- Изоляция (отрыв) крючковидного отростка вследствие следующих причин:
- Недостаточное окостенение хрящевого паза (метафиза) между крючковидным отростком и локтевым бугром
- Отставание в росте локтевой кости
- Фрагментация или перелом венечного отростка; причины:
- Перегрузка венечного отростка вследствие ротации лучевой кости
- Аномальная форма суставной впадины локтя (более эллиптическая)
- Отставание в росте лучевой кости
 Рис. 3 — Скиаграмма локтевого cустава, демонстрирующая наложения теней компонентов сустава друг на друга на рентгенограмме в латеральной проекции:
Рис. 3 — Скиаграмма локтевого cустава, демонстрирующая наложения теней компонентов сустава друг на друга на рентгенограмме в латеральной проекции:
А — венечный отросток
B — крючковидный отросток
1 — лучевая кость
2 — плечевая кость
3 — локтевая кость
Расслаивающийся остеохондрит вызывает локальную перегрузку венечного отростка, приводящую к деформации хрящевых слоёв, ограничению подвижности сустава и отслоению фрагментов кости. То же самое происходит при остеоартрозе локтевого сустава, который может возникнуть у молодого животного вследствие механических или биологических воздействий на растущий организм (травма, дисбаланс кальция и фосфора в рационе). Например, если метафиз повреждён или уплотнён вследствие травмы, то нарушается транспортировка питательных веществ в матричный слой кости. Это приводит к нарушению нормального роста костей, образующих сустав, и к замедлению формирования хрящевых слоёв. Как результат, сочленение суставных поверхностей становится дисконгруентным.
Фрагментация венечного отростка возникает в результате образования «ступеньки» в месте сочленения костей предплечья из-за отставания в развитии лучевой кости. Другая причина повреждения венечного отростка связана с ротацией лучевой кости, возникающей при индивидуальных анатомических особенностях сухожильно-мышечного аппарата бицепса. Перегрузка отростка может также возникнуть при аномальной форме суставной впадины, при которой суставной блок несколько смещается относительно своего нормального положения и создаёт давление на отросток.
Причины изоляции крючковидного отростка похожи на описанные выше причины фрагментации венечного отростка: так же происходит образование «ступеньки» в месте сочленения костей предплечья, однако это происходит из-за отставания в росте уже локтевой кости — в результате суставной блок смещается кверху, вызывая перегрузку крючковидного отростка. Отрыв данного отростка ещё может происходить вследствие с запоздалой оссификацией метафиза между самим отростком и локтевым бугром — при небольшой нагрузке на данный участок отросток повреждается.
 Рис. 4 — Отрыв крючковидного отростка.
Рис. 4 — Отрыв крючковидного отростка.
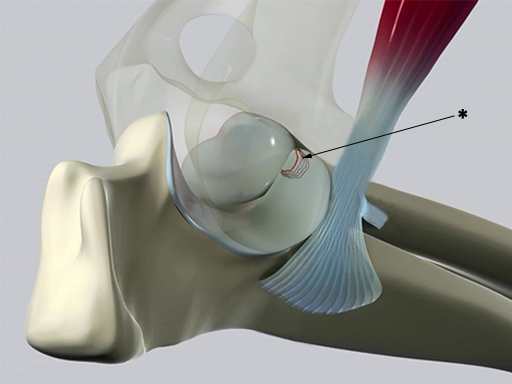 Рис. 5 — фрагментация венечного отростка.
Рис. 5 — фрагментация венечного отростка.
Фрагменты отростков могут попадать в суставную полость и минерализироваться. Подобные свободные хондромные тела называют также «суставными мышами», которые могут мигрировать из одной области сустава в другую.
Заболевание диагностируют на основании рентгенологического исследования. Снимки на дисплазию локтевого сустава выполняются в прямой краниокаудальной и боковой латеромедиальной проекциях одновременно со снимками на дисплазию тазобедренного сустава, по достижении возраста 12-мес. для мелких и средних пород и 18-мес. для крупных и гигантских пород.
В боковой проекции передняя конечность должна быть согнута в локтевом суставе под углом 36–45°. Подобное положение делает возможным визуализировать отростки с минимальным наложением теней.
Лечение ДЛС может быть консервативным и оперативным, его тактика всегда индивидуальна и зависит от причины возникновения дисплазии, а также от степени её тяжести. Операции выполняются как открытым способом, так и артроскопически. Существуют различные оперативные техники: артроскопическое удаление патологического фрагмента, остеотомия венечного отростка, проксимальная остеотомия локтевой кости, иссечение дистального сухожилия бицепса в месте его прикрепления к локтевой кости и др. В тяжёлых случаях возможно тотальное эндопротезирование локтевого сустава. В настоящее время о ДЛС проводится сбор статистической информации и данное заболевание, за исключением тяжёлых форм, не является строгим показанием к выбраковке, однако рекомендовано всё же не допускать собак с данной патологией к разведению, так как они могут передавать её наследственной линии. Сустав признается аномальным, если рентгенографически подтверждаются описанные ниже деструктивные артрозные изменения.
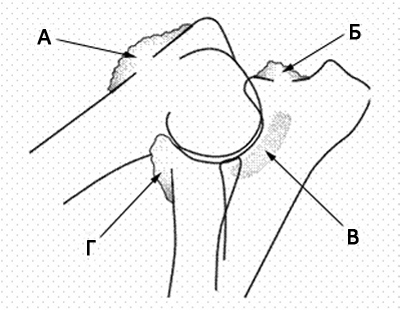 Рис. 6 — Рентгенологические признаки ДЛС:
Рис. 6 — Рентгенологические признаки ДЛС:
А — экзостозы (наросты) на мыщелке плечевой кости;
Б — экзостозы на крючковидном отростке;
В — субхондральный склероз на дист. конце блоковой вырезки;
Г — экзостозы на краниальной части лучевой кости.
В соответствии с принятой в Швеции системой выделают 6 индексов ДЛС:
- Симптомы отсутствуют (ED -)
- Пограничная форма ДЛС (ED+/-), где существует зона повышенной плотности кости (субхондральный склероз) на дистальном конце блоковой вырезки или в области крючковидного отростка. Рекомендуют повторить исследование через полгода
- Незначительный артроз (ED+) 1-я степень. Наличие костных образований величиной менее 2 мм на одном или нескольких из следующих участков сустава: дорсально на крючковидном отростке, краниально на головке лучевой кости, а также на надмыщелках плечевой кости и внутреннем венечном отростке; существенный склероз блоковой вырезки
- Средняя степень (ED ++) 2-я степень. Костные наросты величиной от 2 до 5 мм на одном или более, указанных в 1-й степени местах
- Тяжелый артроз (ED +++) 3-я степень. Костные наросты величиной более 5 мм в указанных выше местах
Функция печати недоступна из системного меню вашего браузера. Для того чтобы распечатать эту страницу, нажмите на ссылку «Версия для печати» в заголовке статьи.
Охраняется законом РФ «Об авторском праве».
Размещение материалов на сторонних ресурсах возможно только с разрешения редакции портала.
Источник

Дисплазии больше всего подвержены новорожденные дети
В статье рассказывается о патологическом состоянии суставов — дисплазии. Описаны причины, приводящие к её возникновению. Указаны методы диагностики и лечения.
При появлении врожденных дефектов соединительной ткани развивается патологическая гиперподвижность суставов. Такое состояние называется дисплазия суставов. Без лечения из-за чрезмерной подвижности суставов могут сформироваться привычные вывихи.
Причины дисплазий
Дисплазия сустава может сформироваться по разным причинам.
Их объединяют в три большие группы:
- Патологическое воздействие на соединительную ткань плода. В эту группу входят инфекционные заболевания, вредные привычки матери, прием некоторых лекарственных препаратов, радиационное облучение. Все это приводит к нарушению формирования нормальной структуры ткани, из которой образуются связки и сухожилия.
- Гормональный дисбаланс в организме женщины во время беременности. Переизбыток прогестерона приводит к размягчению соединительной ткани и она больше не может выполнять свою поддерживающую функцию.
- Генетическая предрасположенность. Статистические данные свидетельствуют, что риск развития дисплазии суставов повышен у тех детей, чьи родители также перенесли это заболевание.
Помимо основных причин для развития патологии имеют значение следующие факторы:
- крупный плод или многоплодная беременность;
- тазовое предлежание плода — ягодичное или смешанное;
- узкий таз у женщины;
- маловодие;
- патология внутри матки — миома, спайки, эндометриоз.
Чем больше причин и предрасполагающих факторов воздействует одновременно, тем выше риск развития патологии.

Дисплазия суставов зависит от многих причин
Симптомы
Что такое дисплазия суставов и как она проявляется? Патологический процесс может возникнуть в любом суставе. Общие проявления будут одинаковы для всех локализаций — это патологическая подвижность и высокий риск формирования привычного вывиха.
Наиболее часто встречается дисплазия тазобедренного сустава. Реже страдают коленный, плечевой и локтевой.
Повреждение ТБС
В зависимости от степени повреждения соединительной ткани выделяют три стадии дисплазии тазобедренных суставов. Их симптомы представлены в таблице ниже.
Таблица. Проявления разных степеней дисплазии таза:
| Первая степень — незрелость ткани | Вторая степень | Третья степень |
| Это промежуточное состояние между здоровым суставом и дисплазией. Часто диагностируется у недоношенных детей. Внешне никак не проявляется, но повышен риск формирования врожденного вывиха. | Это состояние считается уже предвывихом сустава. Вертлужная впадина тазовой кости сохраняет свое анатомическое строение, но изменяет свою форму, становясь более сглаженной. Головка бедренной кости не выходит за пределы впадины. | Подвывих бедренной кости. Вертлужная впадина ещё более сглажена, головка бедренной кости свободно в ней перемещается, но не покидает её пределы. |
Исходом дисплазии становится врожденный вывих, имеющий следующие признаки:
- нарушение анатомического строения и формы вертлужной впадины;
- изменение структуры связок;
- выход головки бедренной кости за пределы вертлужной впадины и расположение её сбоку или сзади от таза.
Такая патология наиболее характерна для девочек, родившихся в тазовом предлежании. Симптомы будут различаться у детей до и после года, в этих случаях Вам поможет массаж для ребенка. На начальных стадиях заболевание диагностируется достаточно сложно.
При внимательном осмотре можно заметить следующие признаки:
- ягодичные и паховые складки расположены не на одном уровне;
- при попытке развести в стороны ножки, согнутые в бедрах, ребёнок плачет и сучит ими.
Такие признаки обычно замечает врач при осмотре ребёнка.
При третьей стадии симптоматика более явная:
- кожные складки в паху, под ягодицами, под коленями расположены асимметрично;
- развести согнутые ножки практически невозможно;
- при разведении и сведении ног слышится щелчок — это головка бедренной кости покидает вертлужную впадину и возвращается туда;
- укорочение ножки — если их выпрямить и положить их рядом, колено со стороны поражения будет выше, чем на здоровой;
- симптом Эрлахера — при перекрещивании ножек перекрест будет находиться на уровне бедер, а не на уровне колен, как у здоровых детей.
У детей старше года признаком патологии будет являться утиная походка. Ребёнок ходит, переваливаясь из стороны в сторону. Болевого синдрома при этом нет.
Дисплазия в плечевом суставе
Дисплазия плечевого сустава нечастая патология. Наблюдается она уже у взрослых. Из-за слабости связочного аппарата формируется привычный вывих плеча. Сначала вывих происходит при значительной нагрузке на плечо, сопровождается выраженным болевым синдромом.
Со временем вывихи возникают даже при простом отведении плеча и при этом человек практически не чувствует боли.
Дисплазия в локте
Дисплазия локтевого сустава у людей встречается очень редко. Эта патология характерна в основном для собак крупных пород.
Диагностика
Диагноз дисплазии ставится на основании характерных признаков. Для подтверждения может быть использовано ультразвуковое или рентгенологическое исследование суставов.
Методы лечения
Лечить дисплазию нужно как можно раньше. Для лечения используется сочетание разных методов. При ранней постановке диагноза дисплазии тазобедренных суставов рекомендуется применять широкое пеленание.
Что это за способ? Для этого берут широкую мягкую пеленку и складывают её прямоугольником. Ткань прокладывают между ножек ребёнка таким образом, чтобы они были разведены в тазобедренных суставах. Края пеленки фиксируют с помощью завязок на плечах малыша.
Находиться в таком положении ребёнок должен постоянно, поскольку для укрепления соединительной ткани требуется длительное время. Даже если ребёнок капризничает и не хочет находиться запеленутым таким образом, следует приучать его к этому.
Кроме этого способа, могут применяться специальные приспособления:
- стремена Павлика;
- подушка Фрейка;
- отводящие шины.
Эти приспособления также предназначены для постоянного ношения и заменяются по мере роста ребенка. Срок ношения их составляет не меньше полугода, при необходимости может удлиняться. Цена таких приспособлений высокая, однако для лечения дисплазии они необходимы.
Массаж
Должен применяться для лечения ребенка с дисплазией ежедневно. Инструкция по массажу дается специалистом, он же проводит первые занятия. В последующем родители сами могут выполнять массаж для ребенка при переодевании, купании — несколько раз в день.
Лечебная гимнастика
Также проводится ежедневно, сначала под контролем врача. Примерный комплекс упражнений можно увидеть в видео в этой статье. Гимнастика способствует укреплению мышечного каракаса и предупреждает развитие привычного вывиха. Проводить упражнения нужно осторожно, движения должны быть плавными.
Оперативное лечение
Проводится по строгим показаниям:
- при неэффективности полного комплекса консервативной терапии;
- при полном вывихе сустава и невозможности его вправления;
- при заполнении вертлужной впадины соединительной или жировой тканью.
Операция заключается в восстановлении нормальной конфигурации сустава и укреплении мышечно-связочного аппарата.
Лечение дисплазий других локализаций
Наблюдаются эти состояния уже во взрослом возрасте. Для лечения применяются консервативные методы — ЛФК, прием медикаментозных препаратов. При неэффективности их также показано оперативное лечение.
Дисплазия суставов — сложная патология. При неэффективном лечении или отсутствии его высок риск формирования привычных вывихов, от которых значительно будет страдать трудоспособность человека.
Источник
Локтевая дисплазия (локтевая косорукость).
.
Определение
- Недостаточность длины локтевого луча
Встречаемость
- 1 на 100000 живорожденных
- Односторонняя > двусторонняя (4:1)
- Мальчики > девочки (3:2)
- Левая > правая
Причины
- Спорадическая
- Нет связи с приемом талидомида
- Повреждение зоны поляризационной активности
Сочетанные заболевания
Не связана с системными аномалиями (в отличие от лучевой дисплазии). В основном связана с аномалиями скелета; 50% связаны с другими аномалиями костно-мышечной системы
Аномалии на противоположной конечности у 45% больных с односторонней локтевой дисплазией:
- Фокомелия, остановка развития, отсутствие пальцев, недоразвитие лучевой кости.
Недоразвитие нижней конечности у 44%:
- Фокальное недоразвитие проксимального отдела бедра
- Недоразвитие малоберцовой кости
Классификация
Аномалии предплечья и локтевого сустава при локтевой дисплазии (Bayne)
Тип 1: гипоплазия локтевой кости
- Дистальный и проксимальный эпифизы присутствуют
- Отсутствие/гипоплазия пальцев часто
Тип 2: частичная аплазия локтевой кости
- Отсутствует дистальная часть локтевой кости
- Проксимальная часть локтевой кости сохранена
- Фиброзный зачаток ограничивает лучевую кость, приводя к изгибу локтевой кости
- Может привести к вывиху головки лучевой кости
- Отсутствие пальцев (обычно 5 пальца)
Тип 3: отсутствие локтевой кости
- Предплечье прямое, из-за отсутствия зачатка
- Нестабильность локтевого сустава с тенденцией к заднему вывиху
- Сгибательная деформация локтевого сустава
- Недоразвитие костей запястья и пальцев
Тип 4: плечелучевой синостоз
- Локтевой сустав стабилен и находится в положении разгибания
- Отсутствует локтевая кость
- Зачаток приводит к искривлению лучевой кости с развитием локтевой девиации кисти
- Всегда есть аномалии развития кисти
- Пронация предплечья и внутренняя ротация плеча
Аномалии кисти при локтевой дисплазии (Manske)
Тип А: нормальный первый межпальцевой промежуток и первый палец.
Тип В: слабовыраженное сужение первого межпальцевого промежутка и недоразвитие первого пальца.
Тип С: сужение первого межпальцевого промежутка от умеренной до значительной степени.
- Утрата противопоставления
- Синдактилия 1 и 2 пальцев
- Отсутствие функции внешних (длинных) мышц
Тип D: отсутствие первого пальца.
Клиническая картина
- Гипоплазия всей конечности, с отсутствием/гипоплазией плечевой кости и плечевого пояса.
- Врожденная аномалия локтевого сустава и нестабильность:
- Вывих головки лучевой кости
- Плечелучевой синостоз
- Гипоплазия запястья
- Гипоплазия или отсутствие локтевой кости
- Искривление лучевой кости
- Гипоплазия или отсутствие пальцев: Обычно локтевые пальцы, но встречается отсутствие/гипоплазия лучевых пальцев, удвоение первого пальца и синдактилии в 50% случаев
- Синдактилия в 30%
- Аномалии первого пальца и первого межпальцевого промежутка в 70%.
Лечение
Веление пациента
Консультация педиатра на предмет сочетанной патологии.
Лечение деформации:
Обучить родителей растяжению и шинированию
- Лечение следует начинать в неонатальном периоде.
Показания к операции
- Синдактилия
- Гипоплазия первого пальца
- Суженный первый межпальцевой промежуток
- Прогрессирующее искривление лучевой кости
- Пронационная деформация предплечья
- Внутренняя ротация плеча.
Принципы и способы хирургического лечения
- Функция конечности после операции может оказаться лучше, чем ожидается при аномальной анатомии.
- Большинство операций выполняется на кисти.
Кисть
- Устранение синдактилии
- Расширение и углубление первого межпальцевого промежутка
- Ротационная остеотомия для обеспечения возможности противопоставления на кончики пальцев
- Реконструкция первого пальца.
Запястье
- Шинирование в первые годы для улучшения соотношения костей
- Запястье обычно стабильное — стабилизация при необходимости
- Иссечение зачатка для коррекции деформации.
Предплечье и локтевой сустав
- Функция локтевого сустава обычно хорошая, несмотря на вывих головки лучевой кости: Иссечение головки лучевой кости (+/- формирование однокостного предплечья) при отсутствии ротации или нестабильности локтевого сустава
- Остеотомия лучевой кости при пронационной деформации (+/- клиновидная остеотомия для коррекции искривления)
- Транспозиция сухожилия для восстановления баланса сил
- Дистракционное удлинение лучевой или локтевой кости при укорочении
- Ротационная остеотомия плечевой кости при первичной ротационной деформации.
Время операции
- Иссечение зачатка
- устранение синдактилии.
9- / 8 месяцев
- Другие операции на кисти.
Поздние
- Остеотомия лучевой кости
- Удаление головки лучевой кости
- Остеотомия плечевой кости.
Осложнения
Несращение однокостного предплечья в 30% случаев.
Источник
