Дисплазия коленных суставов у детей что это такое

Дисплазия коленного сустава – патология, при которой костные хрящевые или соединительно-тканые компоненты сустава сформированы неправильно или отсутствуют. Формирование суставного аппарата начинается на 4–6 неделе внутриутробного развития и продолжается вплоть до родов. У детей дисплазия коленного сустава составляет 1 случай на 1 тыс. новорождённых. Чаще всего этой патологии подвержены мальчики. Дисплазия может быть двусторонней или односторонней.
Причины
Выявить достоверно причину, по которой развивается заболевание, пока не удалось. К факторам, предрасполагающим к появлению дисплазии, относятся:
- Наследственная предрасположенность.
- Прием матерью во время беременности лекарственных препаратов и алкоголя.
- Патология беременности (токсикоз, маловодие, неправильное положение плода).
- Дефицит в организме матери витаминов и минералов.
- Плохие экологические условия.
Симптомы
В зависимости от степени выраженности дисплазии, симптомы могут быть выявлены сразу после рождения или появиться заметно позже – уже в подростковом возрасте. Если дисплазия выражена значительно, то уже сразу после рождения можно определить асимметрию надколенных чашечек и избыточную лабильность (подвижность) костей. Но чаще признаки дисплазии проявляются, когда малыш начинает ходить.
Родители могут заметить следующие симптомы:
- Ребенок поздно начинает ходить.
- Надколенные чашечки асимметричны – одна располагается выше другой.
- При ходьбе ребенок опирается на пальцы больной ноги, заметна хромота.
- При попытке присесть утрачивается равновесие.
- Пальцы на стопе вывернуты кнаружи или внутрь.

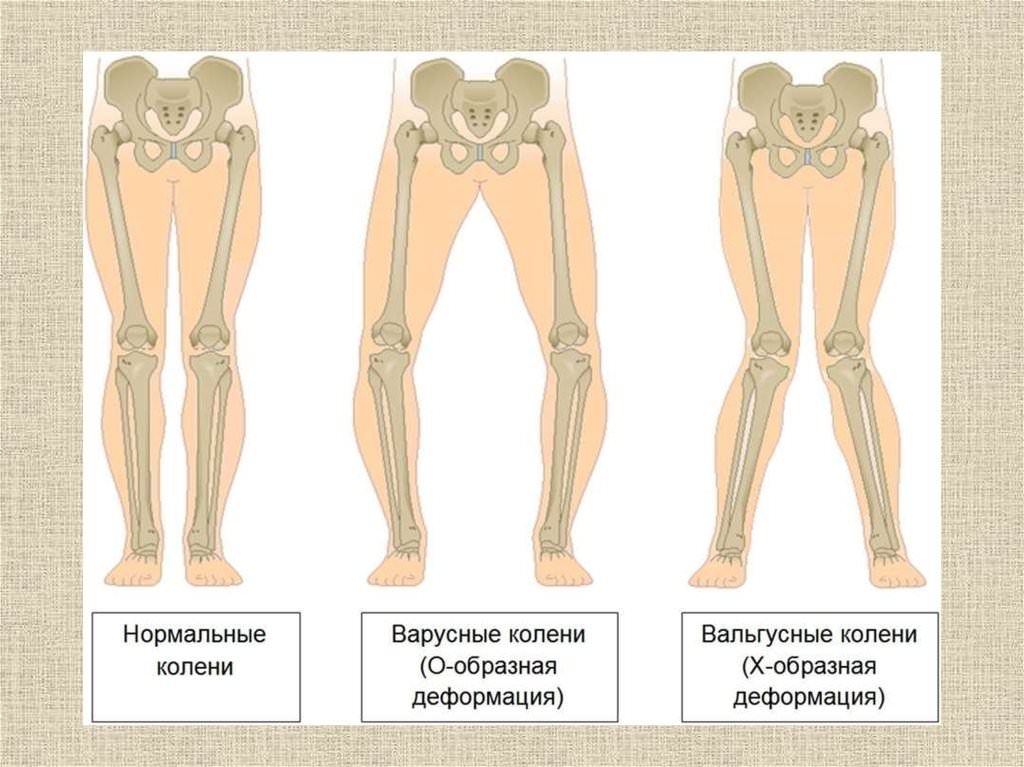
Со временем при дисплазии формируется О-образная или Х-образная деформация голени
Со временем формируются следующие изменения. Зрительно одна нога короче другой. Походка становится «утиной» или с опорой на пальцы стопы – «походка балерины». Движения в коленном суставе вызывают боль, что ведет к снижению их амплитуды.
Диагностика
Диагноз дисплазии коленного сустава у детей ставит детский ортопед, основываясь на данных осмотра и инструментальных исследований. Для подтверждения диагноза используют рентгенологический метод (такое исследование можно проводить у ребенка старше 3 месяцев), ультразвуковое исследование (УЗИ), магнитно-резонансную томографию. УЗИ суставов можно применять у новорожденных детей.
Особенности фиброзной дисплазии коленного сустава
Фиброзная дисплазия выделяется особо. В данном случае соединительная ткань частично заменяет костную. Поражаются головки бедренной и берцовой кости, образующие коленный сустав. Это тяжелая патология, которая сопровождается следующими признаками:
- Хруст и щелчки при движениях в колене.
- Тупые боли в суставе, усиливающиеся при любой физической нагрузке.
- Хромота и измененная походка.
- Частые переломы и вывихи в области сустава при небольшом механическом воздействии.
При фиброзной дисплазии проводят тщательное обследование с целью исключения злокачественного поражения костей.
Лечение
Чем раньше выявлено заболевание и начато лечение, тем более благоприятный прогноз. Чем младше ребенок, тем более податливые у него суставы и тем легче откорректировать патологию, не прибегая к операции. Комплекс консервативного лечения включает ряд методов.
Фиксация
Если дисплазия обнаружена у новорождённого малыша, то проводят широкое пеленание с целью фиксировать ножки в физиологическом положении и обеспечить восстановление хрящевой ткани. Детям постарше сустав фиксируют с помощью специальных ортезов. Также применяют гипсовые повязки, которые меняют раз в 2–3 недели, так как маленький ребенок быстро растет.
Массаж
Всем пациентам с дисплазией показано проведение лечебного массажа. Этот метод позволяет улучшить микроциркуляцию, укрепить мышцы и связки в области коленного устава.
Лечебная физкультура
Комплекс упражнений подбирает врач-ортопед или инструктор по ЛФК для каждого ребенка индивидуально. Большим преимуществом этого метода является то, что родители могут его использовать в домашних условиях. Такая физкультура полезна как для общего развития ребенка, так и для укрепления мышечно-связочного аппарата колена.

Занятия ЛФК необходимо проводить с малышом регулярно
Физиотерапия
Дополнительно врач может назначить физиотерапевтические методы. Чаще всего используют:
- Магнитотерапию.
- Лазеротерапию.
- Парафиновые и озокеритовые обертывания.

Медикаментозные средства
По показаниям возможно назначение следующих групп препаратов:
- Обезболивающие (как местно, так и внутрь).
- Хондропротекторы. Это вещества, защищающие хрящ и способствующие его восстановлению.
- Витаминные и минеральные комплексы.
Хирургическое лечение
У ребенка старше 2 лет и подростка, как правило, консервативные методы не дают значимого результата, поэтому приходится прибегать к оперативному лечению. Чаще всего проводится корригирующая остеотомия. В ходе операции иссекается часть кости, суставу заново придается правильная форма.
Обратная фиксация производится пластинами, винтами или специальным аппаратом. После операции обязательно наложение гипсовой повязки. В ряде случаев проводится замена пораженного коленного сустава на искусственный.
Профилактика и прогноз
С целью профилактики рекомендуется периодически проходить курсы массажа, регулярно заниматься лечебной физкультурой, избегать интенсивных физических нагрузок и занятий спортом. При ранней диагностике и грамотном комплексном лечении прогноз благоприятный. При позднем выявлении дисплазии и отсутствии лечения, дисплазия коленного сустава приводит к деформирующему артрозу и инвалидности.
Источник
Редкой патологией чашечки является дисплазия коленного сустава. Это заболевание бывает врожденным, но может встречаться не только у детей и подростков, но и быть приобретенным в более зрелом возрасте. Очень важно знать патогенез, причины возникновения и симптомы для того чтобы вовремя начать терапию.
Анатомические особенности дисплазии коленного сустава
Дисплазия – это патологическое развитие соединительной ткани. Чаще всего возникает из-за неправильного формирования еще во время внутриутробного развития плода, но может проявляться и после рождения и даже в зрелом возрасте. Изменяются размеры, формы, и даже строение ткани.
Что касается конкретно коленного сустава, дисплазия может наблюдаться в менисках хряща, связках колена и синовиальной оболочке, но при этом могут возникнуть поражения надколенника и окружающих мышц. Хрящевая ткань становится излишне эластичной, что позволяет коленному суставу изгибаться под неестественным углом и не сохранять свойственное ему положение даже при незначительных нагрузках.
Факторы и причины возникновения дисплазии коленного сустава
Дисплазия коленного сустава в 98% случаев – это врожденная патология. Даже если ее диагностирование произошло в более позднем детском или подростковом возрасте, скорей всего это значит, что ее не смогли обнаружить сразу после рождения.
Наиболее распространенными причинами возникновения дисплазии коленного сустава у детей и подростков являются следующие факторы:
- Генетический фактор. Возможно, кто-то из родственников уже страдал этим заболеванием, поэтому ребенок может унаследовать такую патологию.
- Несоблюдение здорового образа жизни беременной. На соединительную ткань крайне отрицательно влияют все недуги матери, в том числе и злоупотребление вредной пищей.
- Воздействие различных ядов и токсинов, которые могут привести к физиологическим изменениям.
- Неконтролируемый специалистами прием лекарственных препаратов при беременности. Поэтому стоит помнить, что перед приемом любых препаратов, сначала необходимо проконсультироваться с врачом.
- Инфекционные, вирусные и другие заболевания во время беременности.
- Плохая экология – также один из немаловажных факторов, влияющих на развитее патологии плода.
- Различные патологии при беременности – анемия, неправильное положение плода, миомы.
Эти причины основные, но наверняка сказать, что же спровоцирована дисплазию практически невозможно. Даже у абсолютно здоровых родителей, ведущих правильный образ жизни ребенок может страдать такой патологией.
Разные причины могут вызывать дисплазию и у взрослых, но есть основные факторы, влияющие на этот процесс:
- неправильное питание, что провоцирует плохой обмен веществ;
- курение и злоупотребление алкоголем;
- малоподвижный образ жизни;
- излишний вес;
- разные гормональные изменения;
- плохо вылеченные травмы и ушибы колен;
- неудобная обувь и обувь на каблуках, частое ношение которой может приводить к деформации тканей;
- травмы.
Коленные суставы – очень уязвимые части тела, поэтому стоит заниматься ежедневной профилактикой и вести здоровый образ жизни.
Симптомы дисплазии коленного сустава
Симптоматическое проявление дисплазии весьма тяжело распознать у младенцев. Основным сигналом является боль и сильный дискомфорт в области колена. Но все же есть и другие внешние симптомы, которые могут проявляться как у ребенка, так и у взрослого:
- признаком дисплазии может стать необычная форма надколенника и сустава;
- неожиданно возникшая хромота при ходьбе;
- сильный хруст в суставе при сгибании и разгибании;
- укорочение одной ноги;
- неестественный выгиб колена;
- неспособность жесткой фиксации коленного сустава.
Но есть и сигналы, которые не проявляются у взрослого, но явно видно у новорожденных и младенцев. К примеру, варусное и вальгусное искривление голеней.
Часто болезнь может не проявляться до определенного срока. Дисплазия, которая была диагностирована у подростков, также является врожденной, потому что об изношенности хряща в таком возрасте говорить не приходится.
Лечение дисплазии
Схема лечения во многом зависит от возраста пациента. Хирургическое вмешательство практически никогда не проводят детям дошкольного возраста, а лечат патологию консервативным способом. Людям старшего возраста, скорей всего, придется прибегнуть к операции.
Лечение дисплазии хирургическим путем
Существует несколько видов операций по устранению дисплазии в зависимости от сложности патологии. Остеотомия устраняет дефекты деформации большой берцовой кости или непосредственно надколенника. Проводится она путем надреза полости колена, после чего деформированные кости ломают и вставляют различные пластины и шунты для правильного сращивания костей. Ничего страшного в этой операции нет, и восстановление проходит крайне быстро.
Другой метод, крайне радикален. Используют его, когда все остальное лечения оказалось неэффективным, а болезнь прогрессирует.
Для справки! Эндропротезирование – это замена коленного сустава, при которой свой, но больной сустав удаляется , а на замену ему используется искусственный аналог.
Делают их из керамики, различных металлов и пластика, но чаще всего используют комбинированные протезы. Модели их тоже разнятся: скользящий, ротационный, шарнирный – все зависит от того, для какой части сустава предназначен протез. Минусами же такой операции являются частые ноющие боли и возможное развитие осложнений.
Лечение дисплазии колена консервативным методом
Чтобы избежать сложных операций, важно начать восстанавливающие терапию на начальных этапах развития заболевания. При врожденной дисплазии можно начинать лечебные комплексы детям с 3-8 месяцев, в зависимости от тяжести патологии.
Методы консервативного лечения:
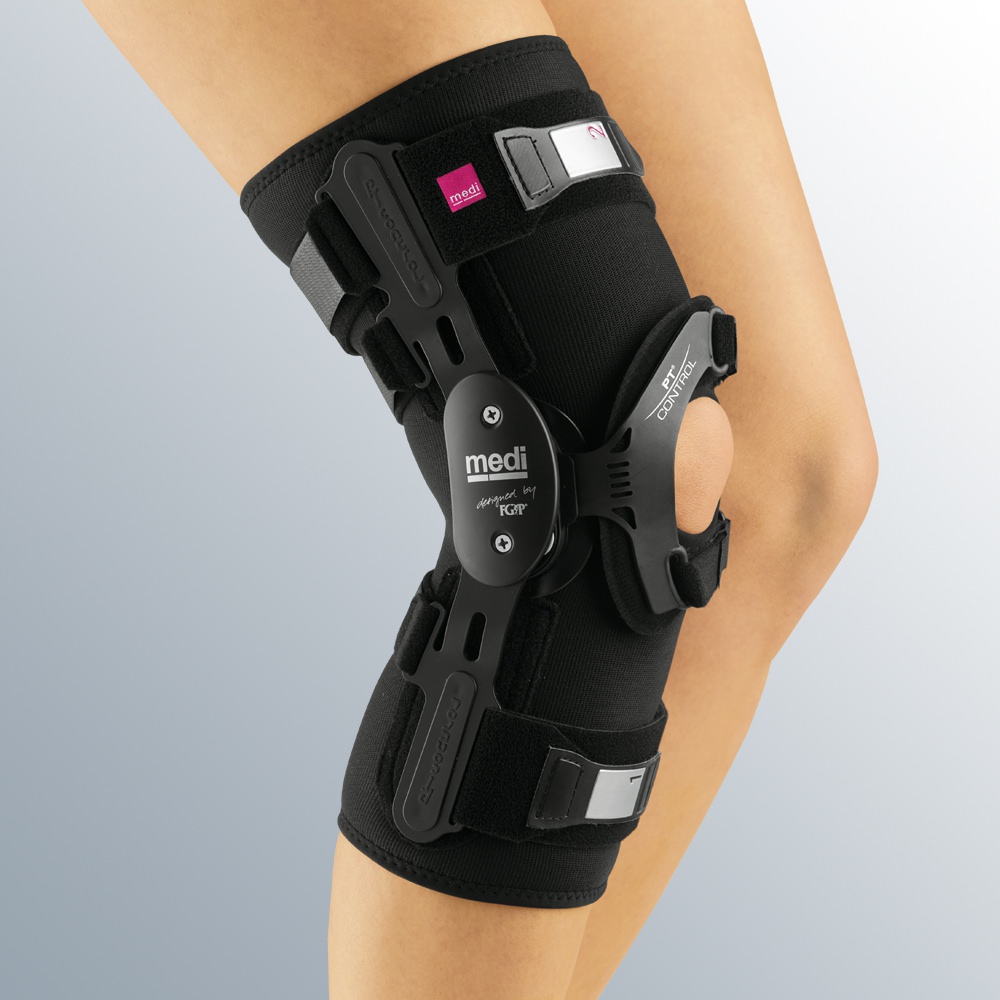
- В первую очередь корректируют деформацию при помощи ортезов , которые могут быть в виде шарниров, бандажей и шинок. Это позволяет крепко фиксировать сустав в правильном положении, а значит, и развиваться ему без деформации;
- Медикаментозное лечение является неотъемлемой частью при лечении всех заболеваний суставов. Нестероидные препараты предназначены для снятия отеков и воспалений.
- Хондропротекторы – для улучшения кровообращения и быстрого восстановление костно-хрящевой ткани. Иногда врачи также могут прописать инъекции кальция непосредственно в полость колена;
- Лечебная физкультура и специально разработанная гимнастика для восстановления функционирования колена.
- Массаж является не только обязательным при лечении патологии, но и необходим для профилактики дисплазии и других костных заболеваний у младенцев. Рекомендуется проводить его каждые 3 месяца с рождения. Курс массажа состоит из 10 сеансов. Обладает общеукрепляющим эффектом, разрабатывает мышцы и приостанавливает процесс деформации.
Физиотерапевтические процедуры в виде магнитных полей, токов низкого разряда и ультразвука останавливают воспалительные процессы, улучшают кровоснабжение, что стимулирует быстрое восстановление соединительной ткани.
Важно! Физиотерапевтический метод является обязательным после диагностирование дисплазии. Для эффективного лечения врач разрабатывает комплексную схему, которая ускорит процесс выздоровления
Народные методы лечения
Очень эффективный способ с применением народных средств – это обертывания лечебными грязями, которые благоприятно влияют на суставы и восстанавливают их функциональность. Различные компрессы снимают воспаление, а растирание мазями стимулирует кровоприток для питания хрящевой ткани.
К сожалению, появление дисплазии очень сложно спрогнозировать, но раннее диагностирование и правильная схема лечения приведет к благоприятному исходу.
Источник
Дисплазия коленного сустава представляет собой ортопедическое заболевание коленной чашечки, которое характеризуется врожденной или приобретенной асимметрией колен, сопровождающейся характерным болевым синдромом. Развиться данное заболевание может вследствие распределения нагрузки на одну сторону тела, что через несколько лет приводит к дисплазии коленного сустава.
Дисплазия сустава в области колен образуется при изнашивании хряща, расположенного в области коленной чашечки. Следствием патологического процесса является изнашивание хряща и болевые ощущения в области колен, остановить или предотвратить которые можно при помощи своевременного лечения.
Причины
Достоверно выяснить, что именно послужило причиной отклонения в развитии коленного сустава почти невозможно. В результате наблюдений над большой группой больных удалось выяснить, что существуют предрасполагающие факторы к дисплазии суставов.
К ним относят:
- Проживание в местности с плохой экологией.
- Частые стрессы у беременной женщины.
- Неполноценное питание матери в период вынашивания ребенка.
- Вредные привычки (курение, употребление алкогольных напитков).
- Наследственная предрасположенность к дисплазии.
- Кровные браки.
- Осложнения беременности – неправильное предлежание плода, маловодие, токсикоз.
- Перенесенные инфекционные болезни в период беременности.
- Чрезмерная нагрузка на колени (чаще у спортсменов).
- Неполноценное питание.
- Гиподинамия.
- Изменения гормонального фона.
У взрослых дисплазия колена чаще возникает под действием внешних факторов и встречается очень редко. Обычно первые симптомы появляются уже в младенческом возрасте.
Причины и факторы риска заболевания
Основной причиной возникновения дисплазии принято считать генетическую предрасположенность, то есть, если в семье есть или были больные с таким диагнозом, то он может проявиться у новорожденных.
Иногда дисплазия диагностируется у членов нескольких поколений родственников.
Но не стоит забывать и о факторах риска, которые могут привести к приобретению данного диагноза даже при отсутствии наследственной предрасположенности.
Среди них выделяют следующие:
- Неправильное питание во время беременности – недостаточное поступление в организм матери витаминов, минералов и полезных веществ могут привести к неправильному формированию костно-хрящевых тканей.
- Курение и алкоголь – эти причины приводят к разрушению еще не сформировавшихся костных зон плода в утробе матери.
- Патологии во время беременности – суставы могут недоразвиться или развиваться неправильно ввиду сильного токсикоза, маловодия, неправильного положения плода или возникновении образований в полости матки (миома).
- Вирусные заболевания – воспалительные заболевания во время беременности губительно действуют на развитие всего скелетно-мышечного аппарата.
- Прием лекарственных аппаратов во время беременности – прием антибиотиков тетрациклинового ряда.
- Вредное производство и воздействие токсичных веществ.
Перечисленные факторы способны разрушать мышечные ткани, несформировавшиеся суставы, связки и кости скелета.
Симптомы
Дисплазия коленного сустава у детей чаще проявляется в раннем возрасте (до 7 лет). Колено больше других суставов подвергается травмированию и инфекционным патологиям, поэтому симптомы появляются достаточно рано. Можно выделить основные клинические признаки патологии:
- Ноющая боль в колене, усиливающаяся при нагрузке.
- Хромота – у ребенка появляется «утиная» походка.
- Ограничение амплитуды движений в суставе во время ходьбы.
- Внешняя деформация колена – невооруженным глазом можно увидеть асимметричное расположение коленных чашек, О-образное или Х-образное искривление нижних конечностей у маленького ребенка.
- Ноги выглядят кривыми, в тяжелом случае происходит укорочение одной конечности.
- Ребенок с дисплазией коленного сустава начинает ходить позже, чем его сверстники. Настораживающим симптомом также являются хождение на носочках и выворачивание пальцев внутрь или наружу.
- У взрослых с дисплазией колена нередко возникает травматический вывих коленной чашечки, когда кость смещается со своего места даже при незначительном ударе.
Симптомы болезни обычно проявляются не изолированно, а в комплексе.
Механизм развития
Дегенеративные процессы в хрящевой и соединительной ткани приводят к нарушению формы сустава и деформации коленной чашечки. Хрящ быстро изнашивается и разрушается, развивается воспалительный процесс в синовиальной оболочке. Это провоцирует отек тканей и чрезмерную нагрузку на коленный сустав, что выражается в снижении его функциональных возможностей.
Могут появиться очаги фиброзной ткани в костях нижних конечностей. В мышцах постепенно развиваются гипотрофические процессы. Разрушительные изменения необратимы, поэтому следует как можно раньше начинать активное лечение и реабилитацию.
Диагностика
Как правило, дисплазия колена выявляется уже в раннем возрасте. Однако при стертой клинической картине первичное обнаружение патологии может происходить намного позднее.
В диагностике дисплазии колена, помимо внешнего осмотра, используют несколько диагностических методов:
- Ультразвуковое исследование сустава – поможет увидеть патологии анатомического строения.
- Рентгенография колена – позволяет визуализировать неверное расположение сочленения. Детям младше 3 лет рентгенографию не проводят.
- МРТ или КТ – для уточнения проводят томографию, при которой получают трехмерное изображение, отображающее даже малейшие патологические изменения.
- Артроскопия – проводится при необходимости уточнения диагноза.
Лечебные мероприятия
Прежде чем ответить на вопрос, как лечить рассматриваемое заболевание, необходимо отметить важность ранней диагностики дисплазии. Она увеличивает шансы на эффективную коррекцию деформированного сустава. В случае с врожденной дисплазией лечебные мероприятия начинаются с самого раннего возраста и в зависимости от степени выраженности изменения тканей, формирующих сустав, включают в себя следующие меры:
- Применение специальных ортопедических приспособлений — ортезов. Различные тургоры, шины, бандажи позволяют зафиксировать сустав в правильном физиологическом положении.
- В тяжелых случаях для коррекции деформации может накладываться гипсовая повязка, которая меняется раз в три недели на большую по длине. Это делается во избежание искусственной задержки роста новорожденного.
- Массаж.
- Лечебная физкультура.
В случае возникновения дисплазии у взрослого человека лечебная физкультура способна не только скорректировать изменение формы сустава, но и укрепить мышцы, которые также играют важную роль в удержании колена и движения им.
Хорошие результаты дает и физиотерапия. Фармакологические средства вводятся в пораженные ткани путем электро- и фонофореза. Могут использоваться теплые аппликации и грязевые обертывания.
Иногда требуется введение медикаментов напрямую в полость сустава. Это делается для улучшения структуры тканей. Так, в сочленение вводят препараты кальция, хондропротекторы, витамины и гиалуроновую кислоту.
Чтобы избавиться от боли назначают, принимают анальгетики. В зависимости от силы болезненных ощущений возможно назначение анальгетиков в виде инъекций.
При острой дисплазии необходимо исключить любую физическую нагрузку на пораженный сустав. Для этого применяются трости и костыли.
Если консервативные лечебные мероприятия не принесут результата, придется прибегнуть к хирургическим методам, например к эндопротезированию (установке искусственного сустава).
Лечение
Терапию дисплазии коленного сустава необходимо начинать сразу после постановки диагноза, так как у детей младшего возраста патологию легче скорректировать из-за податливости костной и хрящевой ткани.
В качестве медикаментозного лечения используют препараты различных групп:
- Кальцийсодержащие препараты – Кальциман Адванс, Кальций Д3 Никомед и пр.
- Хондропротекторы – Структум, Терафлекс и др.
- Гиалуроновая кислота – эффективны инъекции препарата в околосуставные ткани.
- Поливитаминные комплексы.
- Нестероидные противовоспалительные средства – устраняют болевой синдром. Применяются как в виде таблеток, так и в виде мазей и гелей. Детям допустимо дать Парацетамол или Ибупрофен. Взрослым – Нимесулид, Диклофенак, Мелоксикам.
- Стероидные средства – снимают отек, боль и явления воспаления в суставе (Преднизолон, Дексаметазон).
При болевом синдроме рекомендуется носить специальные фиксирующие ортопедические приспособления – бандажи, повязки, наколенники. Их подбирают индивидуально в зависимости от возраста больного. Детям и взрослым одинаково полезен массаж, укрепляющий мышечную ткань и стимулирующий кровообращение.
Подбирается специальная ортопедическая обувь для коррекции длины конечности. Также детям с дисплазией показан бассейн – плаванье укрепляет опорно-двигательный аппарат. Взрослые должны регулярно заниматься лечебной физкультурой.
Хирургическое лечение показано при неэффективности консервативных мер. Как правило, оно проводится во взрослом или подростковом возрасте при поздней постановке диагнозе. В ходе операции производят полную перестройку, остеотомию или замену коленного сустава на искусственный. После такого вмешательства требуется длительная реабилитация пациента.
Анатомические особенности дисплазии коленного сустава
Дисплазия – это патологическое развитие соединительной ткани. Чаще всего возникает из-за неправильного формирования еще во время внутриутробного развития плода, но может проявляться и после рождения и даже в зрелом возрасте. Изменяются размеры, формы, и даже строение ткани.
Что касается конкретно коленного сустава, дисплазия может наблюдаться в менисках хряща, связках колена и синовиальной оболочке, но при этом могут возникнуть поражения надколенника и окружающих мышц. Хрящевая ткань становится излишне эластичной, что позволяет коленному суставу изгибаться под неестественным углом и не сохранять свойственное ему положение даже при незначительных нагрузках.
Профилактика
Профилактикой дисплазии у детей следует начинать заниматься уже в период беременности. Женщина должна полноценно питаться, избегать стрессовых ситуаций, достаточно двигаться и поддерживать иммунитет в борьбе с инфекционными и вирусными болезнями.
В младенческом возрасте профилактика заключается в выполнении несложных рекомендаций:
- Регулярные профилактические осмотры у невролога и ортопеда.
- Оздоровительная физкультура и массажи.
- Проведение ультразвукового исследования при наличии подозрений на дисплазию.
При своевременно начатом лечении дисплазии коленного сустава еще в младенческом возрасте заболевание возможно скорректировать. У взрослых патология сложнее поддается коррекции и чаще требует оперативного вмешательства для восстановления полноценной амплитуды движений.
Автор: Юлия Хайманова, врач, специально для Ortopediya.pro
Чем опасно заболевание?
Последствия, вызванные дисплазией коленного сустава, могут быть самыми непредсказуемыми.
Если не устранить заболевание своевременно, кроме невыносимых болей может начаться изнашивание кости и ограничение подвижности сустава.
Со временем нарушается нормальное функционирование позвоночного столба, ног, тазобедренной области. Может развиться нарушение осанки, сколиоз, остеохондроз и артрит, наступление инвалидности.
К сожалению, на поздней стадии консервативное лечение уже не способно принести положительных результатов и придется прибегать к хирургическому вмешательству.
Эффективная терапия
Чем раньше выявлены признаки дисплазии колена и поставлен диагноз, тем больше шансов успешного лечения заболевания. В раннем детстве воздействие на еще неразвитые и неокрепшие хрящи более результативно.
Поэтому у младенцев применяют широкое пеленание ножек, когда обе ноги находятся в вытянутом, фиксированном состоянии. В таком положении у хрящевых соединений есть шанс восстановиться самостоятельно.
В выраженных проявлениях диагноза используют шинки, ортезы, бандажи, туторы, наколенники, иногда используют метод этапного гипсования, меняя повязку через каждые 3-4 недели.
У детей третьего года жизни чаще применяется операционное вмешательство, так как считается, что именно с этого возраста в коленном суставе могут начаться необратимые проявления. После хирургической операции назначаются восстановительные процедуры в виде массажа и ЛФК.
Консервативное лечение включает в себя как физиотерапевтические процедуры, так и медикаментозное сопровождение.
Физиотерапевтические процедуры:
- электрофорез и фонофорез;
- парафиновые аппликации;
- грязевые обертывания;
- ультразвук;
- магнитно-лазерные процедуры.
Лекарственные препараты:
- кальций;
- гиалуроновая кислота;
- хондропротекторы;
- комплекс витаминов;
- противовоспалительные препараты;
- обезболивающие препараты;
- сосудистые препараты.
Большое значение имеют массаж и лечебная физкультура. Они помогают укрепить связки и мышцы и вернуть суставу подвижность.
В период обострения болей ЛФК следует отменить, но занятия возобновляются сразу же, как только боли утихнут. Во время лечения следует ограничивать физические нагрузки, стараться избавиться от лишнего веса, если он есть, заниматься плаванием.
Строение суставов
Любой сустав является соединением двух или трех костей. Поверхности костей, входящих в сустав, покрыты суставным хрящом. Это обеспечивает подвижность в суставе. В суставе имеется узкий просвет между суставными эпифизами – суставная щель. Снаружи сустав покрыт специфической оболочкой – суставной сумкой. Изнутри эта сумка выстлана синовиальной оболочкой, которая вырабатывает синовиальную жидкость. Это своеобразная смазочная жидкость. Она обеспечивает скольжение и облегчает движение в суставе.
Строение коленного сустава
В образовании коленного сустава участвуют большеберцовая и бедренная кости. Своими суставными концами – эпифизами, они образуют сустав. Он покрыт синовиальной оболочкой. Внутри коленного сустава находятся крестообразные связки и мениски. Мениск – специфическое хрящевое образование. Он является амортизаторов и обеспечивает лучшее сопоставление суставных поверхностей.
Связки коленного сустава
По наружной поверхности сустава располагается мощный связочный аппарат. Мениски и связки коленного сустава обеспечивают стабильность сустава, способствуют его устойчивости к нагрузкам. Наружные боковые связки препятствуют разболтанности движений, увеличивает сопротивление к ударам и толчкам.
Все связки и капсула сустава обеспечивают его стабильное функционирование и целостность сустава.
Надколенник
В переднем отделе сустава расположен надколенник – коленная чашечка. Это отдельная кость, расположена в сухожилии четырехглавой мышце бедра. Задней своей поверхностью соприкасается с большеберцовой костью. Надколенник подвижен. Его можно сдвинуть вверх, вниз, в стороны.
Боковая рентгенограмма правого коленного сустава.
- бедренная кость
- бедренная кость
- медиальный мыщелок большеберцовой кости
- латеральный мыщелок большеберцовой кости
- малоберцовая кость, головка
- малоберцовая кость
- большеберцовая кость
- бугристость большеберцовой кости
- мыщелок бедренной кости, наружный
- мыщелок бедренной кости, внутренний
- надколенник
Мягкотканные элементы коленного сустава
К мягкотканым элементам коленного сустава относятся в первую очередь мышцы, прикрепляющиеся своими сухожилиями к суставу:
- четырехглавая мышца бедра всеми своими частями прикрепляется к большеберцовой кости, к ее бугристости
- связка надколенника, соединяет его с бугристостью большеберцовой кости
- портняжная мышца
- тонкая мышца
- большая приводящая мышца
- двуглавая мышца бедра
- полусухожильная мышца
- полуперепончатая мышца
- трехглавая мышца голени
- подколенная мышца.
Все эти мышцы обеспечивают движения коленного сустава и его функцию.
Так же к мягкотканым элементам относятся сухожильно – связочный аппарат и суставная капсула сустава.
ОСЛОЖНЕНИЯ И ПРОГНОЗ
Несмотря на относительно медленное и постепенное течение, можно уверенно утверждать, что дисплазия коленного сустава – это такое заболевание, при котором достаточно быстро развивается деформация этого сочленения и нижних конечностей. А длительное нарушение нормального соответствия анатомических структур приводит к развитию деформирующего артроза коленного и бедренно-надколенникового сустава.
Поэтому, чем раньше выявлена дисплазия и начато лечение, тем более благоприятный прогноз.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Плоскостопие – это патологическое изменение стопы, характеризующееся уплощением различной степени ее сводов, вплоть до полного их исчезновения.
Провоцирующие факторы
- Сильный токсикоз во время вынашивания ребенка;
- Заболевания эндокринной системы и внутренних органов, инфекции и вирусы у беременной;
- Наличие вредных привычек у женщины, находящейся в положении;
- Плохое или нерациональное питание, предполагающее употребление однообразной и скудной пищи;
- Неправильное внутриутробное расположение плода;
- Лишний вес беременной;
- Вредные условия работы;
- Плохая экологическая обстановка в зоне проживания;
- Продолжительное или разовое воздействие на организм ядовитых веществ, токсинов, тяжелых металлов и радиоактивных элементов;
- Наследственная предрасположенность;
- Авитаминоз и дефицит питательных веществ в рационе беременной, приводящий к нарушению в развитии костно-хрящевого аппарата ребенка;
- Профессиональные заболевания;
- Поздняя беременность, после 40 лет;
- Родовые и послеродовые травмы.
Дисплазия опасна своими осложнениями в виде серьезных физиологических изменений позвоночника, нарушения осанки и походки, частичного или полного обездвиживания. Учитывая данный факт, при обнаружении первых симптомов или подозрений на патологический процесс, следует незамедлительно обратиться к врачу.
Симптоматика болезни
Описывая клиническую картину ДТС, стоит сказать, что некоторые проявления могут наблюдаться у детей первого года жизни. Они классифицируются, как особенности развития, не свидетельствуя о патологиях.
Описание симптоматики болезни:
- основным признаком считается асимметрия складок, ягодиц;
- обратите внимание на конечности, при ДТС одна короче другой;
- ноги, согнутые в коленях, не удается развести полностью;
- движения сопровождаются шёлком, возникает в коленном, тазобедренном суставе;
- появляется дополнительная, бедренная складка.
Основные признаки болезни оцениваются совокупно. У малыша должны присутствовать несколько симптомов, один – не считается поводом для постановки диагноза.
Оценка симптомов осуществляется при проведении планового осмотра. Если врач не может развести ножки маленького пациента, видит другие проявления ДТС, направляет на ультразвуковое исследование.
Классификация ДТС
| Предвывих | Проявляется недоразвитием головки бедренной кости, без смещения, относительно суставной впадины. |
| Подвывих | Недоразвитие головки бедренной кости, с незначительным смещением, относительно впадины сустава. |
| Вывих | Недоразвитие головки кости бедра, протекающее с полным смещением, относительно суставной впадины. |
Тяжёловым считается вывих бедра, носящий врожденный характер. Изменения чаще затрагивают одну сторону, реже наблюдается двухстороння дисплазия тазобедренного сустава. У девочек ДТС диагностируется чаще чем у мальчиков, в пять раз.
Источник
