Диспластический коксартроз тазобедренного сустава симптомы

Диспластический коксартроз тазобедренного сустава возникает на фоне врожденного нарушения формирования сочленения. Заболевание начинает проявляться у взрослых людей, сопровождается нарушением функции сустава и изменением его формы. По МКБ 10 обозначается кодом М16.9.
Диспластический коксартроз – внешние проявления
Причины
Причиной диспластического коксартроза является врожденная дисплазия тазобедренного сустава. Это состояние, возникающее из-за нарушения формирования соединительной ткани суставов во внутриутробном периоде. В результате тазобедренные суставы теряют анатомически правильную форму, нарушается их функция. Возникновению дисплазии способствуют следующие факторы:
- Многоплодная беременность;
- Тазовое предлежание плода;
- Заболевания женщины во время беременности;
- Неправильное питание беременной женщины;
- Наследственная предрасположенность.
Дисплазия в большинстве случаев излечивается в детском возрасте, однако последствия в виде коксартроза могут проявиться через много лет.
Интересно!
Если диспластическим коксартрозом болеет один из родителей, риск возникновения патологии у ребенка составляет 25%. Если болеют оба, патология у ребёнка проявится в 75% случаев.
Клинические проявления
В анатомически развитом тазобедренном суставе головка бедренной кости полностью помещается в вертлужной впадине тазовой кости. При дисплазии происходит смещение головки вплоть до того, что она полностью выходит из впадины. Это приводит к ослаблению связок, нарушению формирования хрящевой прослойки. Даже при своевременном лечении дисплазии остаются необратимые изменения хряща, связок, суставных поверхностей, которые впоследствии и приводят к развитию диспластического коксартроза.
Симптомы диспластического коксартроза тазобедренного сустава проявляются у взрослых, когда на организм начинают действовать предрасполагающие факторы.
Важно!
Болезнь чаще проявляется у женщин, причём провоцирующим фактором нередко становятся беременность и роды. Эти состояния приводят к ослаблению связок таза, что и вызывает изменения в строении тазобедренных суставов.
Диспластический коксартроз развивается постепенно. Поначалу человека беспокоит повышенная утомляемость конечностей, дискомфорт в области тазобедренных суставов. На этом этапе внешних изменений ещё нет.
Вторая стадия заболевания характеризуется появлением боли в тазобедренных суставах. Боль носит ноющий характер, поначалу умеренная, а по мере прогрессирования патологического процесса становится более интенсивной. Возникают болевые ощущения сначала при движениях, затем беспокоят человека даже в состоянии покоя. Внешне суставы выглядят отечными, припухшими.
Третья стадия болезни характеризуется развитием деформации сустава. При диспластическом коксартрозе тазобедренного сустава 3 степени боли беспокоят человека постоянно. Сустав настолько изменяет свою форму, что бедра приобретают неестественное положение. Нарушается походка человека, становится утиной – пациент ходит, переваливаясь с ноги на ногу.
Симптомы на разных стадиях развития болезни
Диагностика
Диагноз диспластического коксартроза требует тщательного подтверждения. Большое значение имеет факт перенесенной дисплазии тазобедренных суставов. Далее учитываются характерные симптомы. Окончательное подтверждение диагноза осуществляется с помощью рентгенологического обследования.
На снимке диспластический коксартроз тазобедренного сустава выглядит следующим образом:
- Сужение суставной щели;
- Изменение соотношения головки бедра и вертлужной впадины;
- Остеопороз костей;
- Деформация сустава.
Особенно отчётливо эти изменения видны по сравнению со здоровым суставом, поэтому снимок делают на обеих конечностях. Более точным методом диагностики является компьютерная томография, которая позволяет оценить состояние прилежащих мягких тканей.
Методы лечения
Для лечения диспластического коксартроза применяют различные методы. Консервативное лечение проводится при 1-2 стадии заболевания. Оно заключается в соблюдении диеты, применении медикаментозных средств, физиотерапевтических процедур, средств народной медицины.
Правильное питание назначается с целью избавления от лишнего веса, снабжения организма питательными веществами. Рекомендуется лёгкое питание с преобладанием молочно-растительных продуктов. Обязательно включение в рацион свежих фруктов и овощей. Из рациона рекомендуется исключить высококалорийную пищу, жирные и жареные продукты, мясные и рыбные деликатесы, сладости. Основу рациона должны составлять мясо и рыба, крупы, фрукты и овощи, зелень. Полезны при артрозе различные желе, холодец, морепродукты.
При диспластическом коксартрозе показаны нестероидные противовоспалительные средства:
- Диклофенак;
- Нимика;
- Мелоксикам.
Лечение проводится до прекращения боли и устранения симптомов воспаления. Эти же препараты назначают в виде мазей.
Лечение медикаментами диспластического коксартроза
Хондропротекторы. Эти препараты содержат основные компоненты хрящевой ткани — глюкозамин и хондроитин. Их назначают для курсового приема продолжительностью 3-6 месяцев.
Помимо медикаментов лечение диспластического коксартроза можно проводить средствами, приготовленной самостоятельно. Часто используется мазь с прополисом. В её состав входят следующие компоненты:
- Медвежий или барсучий жир;
- Прополис;
- Новокаин.
Жир с прополисом растапливают на водяной бане, затем добавляют туда чайную ложку новокаина. Тщательно перемешивают. Используют средство для смазывания больного сустава.
На пораженные суставы полезное влияние оказывают физиопроцедуры:
- Магнитотерапия;
- Парафиновые и озокеритовые аппликации;
- Диадинамические токи;
- Электрофорез лекарственных препаратов.
Физиопроцедуры проводятся 1-2 раза в год курсом из 10-15 сеансов.
Для максимально долгого сохранения двигательной функции пациентам с диспластическим коксартрозом необходимо постоянно заниматься лечебной гимнастикой. Гимнастические комплексы составляет индивидуально специалист по ЛФК в зависимости от тяжести заболевания.
Хирургическое лечение диспластического коксартроза тазобедренного сустава проводится при тяжёлой степени болезни с выраженной суставной деформацией. Проводится артропластика или эндопротезирование.
На заметку!
Женщины с диспластическим коксартрозом испытывают сложности при вынашивании малыша, а в последующем при родах. Чаще всего для родоразрешения им требуется кесарево сечение.
Прогноз
Диспластический коксартроз – хроническая прогрессирующая патология. Болезнь является неизлечимой. Проводимая терапия позволяет замедлить прогрессирование патологического процесса. Соблюдая лечебные рекомендации, человек может вести практически нормальный образ жизни.
Диспластический коксартроз приводит к значительному нарушению двигательной функции, сопровождается суставными болями. Исходом болезни становится стойкая деформация тазобедренных сочленений. Проводится консервативное, а при необходимости хирургическое лечение.
Источник
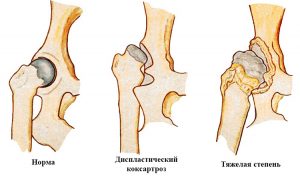
Диспластический коксартроз – дегенеративно-дистрофическое заболевание, при котором поражается тазобедренный сустав, что провоцирует разрушение суставных поверхностей вертлужной впадины, а также головки кости бедра.
Данные медицинской статистики говорят о том, что этот патологический процесс носит избирательный характер и поражает в основном женщин. Приблизительно 80% всех случаев заболевания составляют пациенты-женщины.
Диспластический коксартроз тазобедренного сустава коварен: на начальной стадии он не проявляется никакими симптомами. Но чтобы не допустить развития недуга, именно в это время и нужно начинать терапию.
Почему развивается заболевание?
Основная причина — недоразвитие некоторых участков тазобедренного сустава, которое имеет врожденный характер. Человек на протяжении длительного времени может даже не подозревать о данной проблеме, т. к. признаки заболевания бывают скрыты в начальной стадии, а компенсаторный механизм суставов полностью способен выдерживать ежедневные нагрузки.
Однако болезнь коварна, ведь при развитии благоприятных условий недуг быстро развивается. Рассмотрим факторы, которые способны его активизировать:
- Беременность и период кормления грудью;
- Нарушения, связанные с изменением гормонального фона;
- Чрезмерная физическая нагрузка на область сустава;
- Микротравмы тазобедренного сустава;
- Невысокая двигательная активность.
Перечисленные причины способствуют тому, что происходит срыв компенсации и деструкция сустава. В основном патология дает о себе знать в возрасте от 30 до 50 лет.

Виды, стадии, симптомы суставных поражений
Специалисты выделяют группы диспластического коксартроза, которые зависят от того, где располагается очаг воспалительного процесса.
- Верхняя часть тазобедренного сустава. Именно в этом участке скелета происходят перегрузки, что с высокой долей вероятности может спровоцировать дополнительное травмирование. Именно поэтому в этом участке сразу появляется резкая боль;
- Нижняя часть сустава. Болевые ощущения в основном незначительные. Заболевание развивается достаточно медленно, а диагностируется в основном в самый последний момент. Медикаментозная терапия в этот период уже не эффективна;
- Центральной части тазобедренного сустава. А этот вид развивается очень быстро и имеет ярко выраженную симптоматику, поэтому диагноз ставится быстро и точно.
Существует три стадии развития коксартроза, отличающихся между собой симптомами и рентгенологическими проявлениями.
- І степень характеризуется незначительным сужением суставной щели, наличием краевых костных наростов, в которых наблюдаются очаги разрушения. В этот период развиваются болевые проявления в области бедра, которые отмечаются даже после незначительной физической нагрузки. Однако после отдыха они исчезают. Каких-либо внешних проявлений (изменения мышечной силы, походки) не наблюдается;
- ІІ стадия — остеофиты сустава на головке бедренной кости и вертлужной впадине интенсивно разрастаются, а суставная щель сужается на 1/4 от своей нормальной высоты. Вторая стадия характеризуется следующими проявлениями:
- Интенсивные боли, которые начинаются даже после медленной и непродолжительной ходьбы;
- Болезненность в области бедра, паха;
- Развитие хромоты;
- Движения ног, отведение и ротация ограничиваются.
- ІІІ стадия — ярко выраженные деструктивные проявления в области бедра. Суставная щель, впадины теряют свою первоначальную структуру и форму. Боль носит постоянный характер и не утихает и в ночное время. Во время передвижения мышцы бедра, ягодиц атрофируются, больная нога становится короче.

Двухсторонний коксартроз развивается очень редко, но при таком диагнозе пациент становится инвалидом и не может передвигаться. В этом случае человек быстро теряет способность ходить.
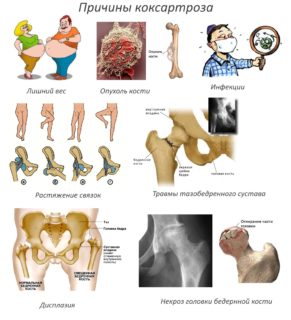
Причины
Ознакомимся с причинами, которые могут спровоцировать развитие диспластического коксартроза.
- Человек прекращает заниматься спортом, а его физическая активность уменьшается;
- Рождение ребенка;
- Травмы или часто повторяющиеся микротравмы, в результате которых хрящ растрескивается;
- Факторы, в результате которых повредилась хрящевая ткань, что может спровоцировать разрушение костей и тканей, расположенных рядом с ними;
- Врождённый вывих бедра или дисплазия тазобедренного сустава;
- Большие физические нагрузки, именно поэтому в группу риска входят профессиональные спортсмены;
- Генетическая предрасположенность;
- Неправильная терапия артрита тазобедренного сустава, т. к. при данном заболевании меняются свойства хрящевой ткани, нарушается кровообращение;
- Избыточный вес, что вызывает большую нагрузку на суставы;
- Преобладающее число учёных считают, что заболевание может спровоцировать ухудшение венозного оттока и нарушение артериального притока в суставе.

Лечение назначается с учетом симптомов и стадии заболевания.
Диагностика
Диагноз «диспластический коксартроз» устанавливается, исходя из результатов полного обследования организма и рентгена пораженной ноги. Ультразвуковое и рентгенологическое обследование дает возможность определить стадию заболевания и подобрать правильное лечение (оперативное или консервативное).
Для подтверждения диагноза назначается в некоторых случаях биохимический анализ крови. Если скорость оседания эритроцитов, показатели серомукоида, иммуноглобулинов, глобулинов повышены, то можно утверждать, что заболевание есть.
В тяжелых случаях, чтобы с максимальной точностью определить состояние пациента, назначается КТ (компьютерная томография), МРТ (магниторезонансная томография).
Что происходит во время развития болезни?
Прочный суставный хрящ покрывает кости тазобедренного сустава. Какую роль выполняет хрящ? Он помогает равномерно распределять нагрузку во время ходьбы, дает возможность костям мягко скользить относительно друг друга. Защищает и питает хрящ суставная жидкость, которой он покрыт.
Заболевание тазобедренного сустава изменяет свойства суставной жидкости, в результате чего она приобретает вязкость, густоту и перестает эффективно выполнять функцию смазки хряща. А это ведет к тому, что хрящ начинает подсыхать, становится тоньше и покрывается трещинками.
Из-за этих негативных перемен страдают кости сустава: они обнажаются, давление на них возрастает, что приводит к деформации костей.
Чем опасен коксартроз?
Заболевание постоянно развивается, а состояние пациента ухудшается. Если больной не получает вовремя лечения, то недуг вызывает такие осложнения:
- Непроходящие болевые ощущения в области ноги, которые не проходят даже в состоянии покоя;
- Ухудшается осанка, развивается остеохондроз позвоночного столба;
- Пораженная болезнью нога укорачивается;
- Если заболевание запущено, то передвигается человек с трудом.
Лечение
Необходимо сразу отметить, что лечение диспластического коксартроза продолжительное и проводится комплексно. При І и ІІ стадии заболевания назначается консервативное лечение. Диспластический коксартроз тазобедренного сустава ІІІ степени устраняется исключительно хирургическим путем.
Терапия первой и второй стадии заключается в следующем:
- Применение препаратов-хондропротекторов;
- Использование нестероидных противовоспалительных медикаментов;
- Прием лекарственных средств, которые снимают спазмы;
- При тяжелом течении заболевания назначаются внутрисуставные уколы гормональных медикаментов;
- Физиотерапия;
- ЛФК (лечебная физкультура);
- Массаж;
- Специальное диетпитание.
Необходимо помнить: терапия должна в обязательном порядке продолжаться и после наступления облегчения. Если тщательно выполнять все назначения доктора, то можно приостановить прогрессирование заболевания и значительно улучшить качество жизни.
Если консервативное лечение не дает желаемых результатов, а больного мучают интенсивные боли, то применяют хирургическое лечение, которое может осуществляться при помощи таких операций:
- Остеотомия;
- Подвешивание суставов по Фоссу;
- Артропластика тазобедренного сустава.
В основном, при запущенном заболевании рекомендуется проведение эндопротезирования тазобедренного сустава. Во время операции разрушенные участки таза удаляются и заменяются протезами, выполненными из медицинского металла, пластика, керамики. Протезы функционируют от 15 до 20 лет, после чего производится их замена во время повторной операции.
Диспластический коксартроз тазобедренного сустава — опасный недуг, который может вызвать инвалидность. Именно поэтому рекомендуется систематически контролировать здоровье суставов и при необходимости проходить курс лечения.
Профилактика рецидивов
Большое значение при наличии такой патологии, как диспластический коксартроз, имеет профилактика и и методы, применяемые для достижения стойкой ремиссии. К ним относятся:
- Физиотерапевтические процедуры;
- Иглоукалывание;
- Применение медицинских пиявок;
- Массаж;
- Лечебная физкультура и гимнастика;
- Занятие танцами, спортом, ходить пешком;
- Специальная диета, при которой рекомендуется употреблять больше рыбных блюд, молочных продуктов, нежирных сортов мяса, гречневой каши, фасоли, а также следует ввести в рацион желе, холодец и блюда с желатином;
- Употребление в течение дня от 1,5 до 2 л чистой воды;
- Использование средств народной медицины.

Чего же нельзя делать:
- Чрезмерно перегружать суставы и связки;
- Переохлаждать суставы;
- Переутомляться и прибавлять в весе.
Прогноз заболевания
При отсутствии адекватного лечения заболевание быстро приводит к инвалидности, что выражается в ограничении движений и постоянных болевых ощущениях.
Диспластический коксартроз поддается лечению, риска для жизни больного не вызывает.
При хирургическом лечении-протезировании функция ноги полностью восстанавливается. Больные могут даже заниматься спортом.
Чем раньше начато лечение заболевания, тем быстрее происходит возвращение к привычному ритму жизни. Здоровье человека — в его руках!
Источник
Двусторонний диспластический коксартроз тазобедренного сустава (M16.2) представляет собой тяжелое дегенеративное поражение опорно-двигательного аппарата, приводящее к разрушению суставных поверхностей сочленения тазовой впадины и бедренной кости. Синонимом данного заболевания является артроз тазобедренного сочленения.
Частота выявления дисплазийного коксартроза составляет 16-17 % среди заболеваний костной системы, более подвержены люди в молодом возрасте, женщины болеют в 4 раза чаще, чем мужчины. Патология может поражать один сустав или оба, но даже при двусторонней деструкции первоначально разрушается одно сочленение, а через некоторое время второе. Заболевание характеризуется острым началом и быстрым прогрессированием. В более половине случаев приводит к снижению подвижности, в 11-12% заканчивается инвалидностью.
Этиология заболевания
 Диспластический коксартроз чаще диагностируется у пациентов в возрасте от 25 до 55 лет. К группе риска относятся люди с дисплазией тазобедренного сочленения или врождённым вывихом бедра. Исходя из причин развития патологии, выделяют вторичный и первичный артроз.
Диспластический коксартроз чаще диагностируется у пациентов в возрасте от 25 до 55 лет. К группе риска относятся люди с дисплазией тазобедренного сочленения или врождённым вывихом бедра. Исходя из причин развития патологии, выделяют вторичный и первичный артроз.
Вторичная форма возникает на фоне присутствующих либо перенесенных ранее травм, болезни соха vara, Легга-Калве-Пертеса, нарушения анатомического строения тазобедренных суставов. Основной причиной считается врожденное аномальное формирование структурных элементов сустава: гипоплазия, неполноценность сухожилий, связок, нервных волокон, сосудов, недостаточность хрящевой ткани.
Первичная форма характерна для диспластического коксартроза грудного и поясничного отдела, а также суставов коленей. Причины развития зачастую остаются неизвестными, даже если у пациента не было выявлено наличия способствующих факторов, имеется вероятность развития у него дисплазийного артроза.
 Коксартроз также возникает вследствие следующих предрасполагающих факторов:
Коксартроз также возникает вследствие следующих предрасполагающих факторов:
- беременность, роды (гормональная перестройка организма);
- снижение двигательной активности;
- ослабление тазобедренных мышц и связок;
- прекращение спортивных тренировок;
- травмы, чрезмерные нагрузки;
- наличие воспалительных, инфекционных заболеваний;
- наследственная предрасположенность;
- возраст более 35 лет.
Особого внимания заслуживает взаимосвязь двустороннего коксартроза в результате дисплазии с артрозом. Учет случаев его заболеваемости и принятие мер профилактики поможет избежать тяжелых осложнений и предотвратить прогрессирование заболевания.
Классификация диспластического коксартроза суставов
В зависимости от причин развития дисплазийный артроз тазобедренного сустава подразделяют на следующие типы:
- посттравматический;
- диспластический;
- неуточненного генеза.
 В детской патологии, исходя от степени поражения суставных элементов, различают 3 вида заболевания:
В детской патологии, исходя от степени поражения суставных элементов, различают 3 вида заболевания:
- ацетабулярная дисплазия;
- недоразвитие проксимальной части бедра;
- ротационная дисплазия – ограничение амплитуды движения в тазобедренном сочленении.
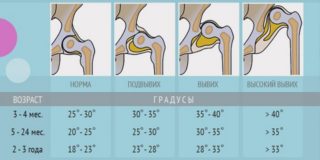
Самой распространенной является классификация дисплазийных артрозов по Crowe, согласно которой выделяют 4 степени развития заболевания:
- I – смещение бедренной головки по отношению к тазовой впадине в расположенном ближе к центру направлении равно значению до 50%, отмечается незначительная деформация головки;
- II – смещение 50-70%, головка частично находится в истинной впадине, но уже формирует псевдосустав;
- III – уровень сдвига 75-100%, в вертлужной впадине остается незначительная часть головки;
- IV – более 100%, характеризуется полным вывихом головки, которая полностью выходит из впадины, сдвигается вверх и поворачивается кзади.
Из недостатков данной классификации можно отметить неполную оценку деформации вертлужной впадины, присущей для каждой степени прогрессирования патологии.
Наиболее простая классификация диспластического коксартроза по Hartofilakidis базируется на определении сдвига головки. Исходя из этого, выделяют 3 вида болезни:
- I – подвывих, вход во впадину увеличен;
- II — низкий вывих, головка контактирует с ложной впадиной, сохраняется взаимосвязь с истинной впадиной и псевдосуставом;
- III – полный вывих, при котором псевдосустав и истинная впадина отграничены друг от друга.
 Типирование коксартроза по Eftekhar состоит из 4 разновидностей, оно является предпочтительным для предоперационного изучения или определения нюансов оперативного вмешательства по эндопротезированию:
Типирование коксартроза по Eftekhar состоит из 4 разновидностей, оно является предпочтительным для предоперационного изучения или определения нюансов оперативного вмешательства по эндопротезированию:
- А — головка не выходит за границы впадины, вход в нее увеличен;
- В — средний подвывих: головка находится во впадине на 50%;
- С — высокий подвывих: контакт головки и впадины менее 50%;
- D — высокий вывих: образуется ложный сустав с подвздошной костью.
В данной классификации наиболее подробно оценивается степень дисплазии вертлужной поверхности, но недостаточно учтены особенности деформации бедра.
Степени развития и клинические проявления
 Ранняя диагностика заболевания является залогом успеха его лечения. Но, как правило, если двусторонний коксартроз в результате дисплазии находится в начальной стадии развития, отчетливые клинические признаки отсутствуют. В зависимости от выраженности симптомов различают 3 стадии заболевания:
Ранняя диагностика заболевания является залогом успеха его лечения. Но, как правило, если двусторонний коксартроз в результате дисплазии находится в начальной стадии развития, отчетливые клинические признаки отсутствуют. В зависимости от выраженности симптомов различают 3 стадии заболевания:
- I стадия характеризуется незначительным нарушением способности движения, временной болью и хрустом. На рентгеновских снимках малозаметное, слабовыраженное сужение щели сустава, присутствуют начальные остеофиты, отмечается склероз вертлужной впадины и головки. Длина нижних конечностей одинаковая.
- II стадия – подвижность сустава снижена, ощущается хруст во время движения, имеется атрофия мышц, но длина ног одинакова. Суставная щель сужена в 2-3 раза, хорошо заметны остеофиты, кисты на суставных поверхностях.
- III стадия – сустав деформируется, возможен некроз, полное ограничение подвижности, постоянное чувство боли, поврежденная конечность укорочена, невозможно опереться на больную ногу. Суставная щель отсутствует, остеофиты обширные, крупные субхондральные кисты.
Выявление заболевания и определение степени тяжести его развития необходимо для определения наиболее эффективных методов лечения.
Методы диагностики дисплазий
В медицинской практике для уточнения диагноза используют клинический и рентгенологический методы исследования. Клинический включает выяснение жалоб пациента, сбор анамнеза, осмотр. Выяснить стадию коксартроза помогает наличие определенных жалоб:
- чувство усталости в конечности, дискомфорт;
- нестабильность сустава, хромота;
- боль в области таза, пояснице;
- ограничение подвижности, контрактура;
- снижение трудоспособности, вплоть до инвалидности;
- спазм, атрофия мышц, укорочение ноги.
 Тщательный сбор сведений и осмотр ортопеда при диспластическом двустороннем коксартрозе 1 степени позволяет выявить незначительные нарушения положения ног и таза. Чрезмерная амплитуда движений указывает на аплазию вертлужной впадины.
Тщательный сбор сведений и осмотр ортопеда при диспластическом двустороннем коксартрозе 1 степени позволяет выявить незначительные нарушения положения ног и таза. Чрезмерная амплитуда движений указывает на аплазию вертлужной впадины.
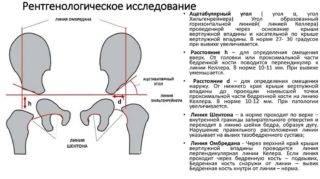
Рентгенологические способы диагностирования предполагают выполнение КТ, МРТ, рентген-исследования. При этом оценивают следующие признаки диспластического коксартроза:
- характеристики суставной впадины;
- соотношение головки со впадиной;
- состояние проксимальной части бедра.
В понятие характеристики рентгенологического обследования входят параметры угла Виберга и вертикального соответствия, величина покрытия головки, а также особенности линии Шентона.
Тактика лечения
Для определения методов терапии необходимо установить не только степень диспластических изменений, но и степень остеоартроза. Пациентов с дисплазией наблюдают в условиях диспансера, их должен ежегодно осматривать ортопед.
Лечение диспластического двухстороннего коксартроза 1 степени основано на снятии неприятных ощущений, восстановлении нормальной трофики сустава, улучшения общего состояния пациентов.
Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
Применение методов консервативной терапии направлено на достижение следующих результатов:
- уменьшение болевого синдрома: спазмолитики, миорелаксанты;
- устранение симптомов воспаления: нестероидные и гормональные противовоспалительные средства;
- восстановление хрящевой ткани: хондропротекторы;
- улучшение кровообращения, регулирование метаболизма;
- предотвращение прогрессирования поражения структурных элементов сустава.
Замедлить развитие диспластического двустороннего коксартроза 1 степени и сохранить функциональность тазобедренных суставов помогают физиотерапевтические процедуры, массаж, лечебная гимнастика, коррекция рациона питания.
При неэффективности способов консервативного лечения прибегают к хирургической терапии. В зависимости от степени поражения возможно выполнение следующих операций:
- корригирующей и ротационной остеотомии;
- артропластики тазобедренного сустава;
- эндопротезирования.
Клинические рекомендации по профилактике диспластического коксартроза предполагают правильную организацию занятий лечебной физкультурой, посещение бассейна, катание на велосипеде, ходьба на лыжах, а также избегание переохлаждений, травм и высоких нагрузок на сустав.
Прогноз
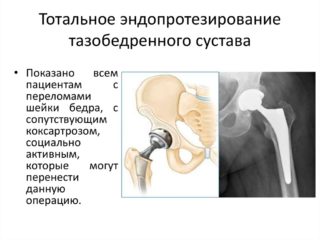 Диспластический коксартроз тазобедренного сустава характеризуется тяжелыми дегенеративными изменениями и неблагоприятным прогнозом. Методы консервативной медицины способны лишь на время замедлить прогрессирование патологии. Пациентам с установленным диагнозом показано оперативное вмешательство по восстановлению функциональности суставов.
Диспластический коксартроз тазобедренного сустава характеризуется тяжелыми дегенеративными изменениями и неблагоприятным прогнозом. Методы консервативной медицины способны лишь на время замедлить прогрессирование патологии. Пациентам с установленным диагнозом показано оперативное вмешательство по восстановлению функциональности суставов.
Дисплазия тазобедренных суставов приводит к неправильному положению позвоночника. Молодые люди призывного возраста при выявлении у них ширины суставной щели до 4 мм подлежат отсрочке от прохождения службы в армии. Полностью освобождаются парни с выраженной дисплазией и шириной суставной щели 2 мм.
При наличии в анамнезе факторов, вызывающих диспластический коксартроз, следует каждый год проходить рентгенологическое исследование, наблюдаться у врача-ортопеда. Выявление заболевания на первых стадиях развития позволяет своевременно остановить дегенеративные изменения в суставе и помочь компенсаторным механизмам организма бороться с патологией.
Источник
