Дифференциальная диагностика травм коленного сустава

Дифференциальная диагностика повреждений и заболеваний коленного сустава к. м. н. доцент Щепкина Е. А. 2012 г.

ПОВРЕЖДЕНИЯ КОЛЕННОГО СУСТАВА • Повреждения менисков • Повреждения коллатеральных связок • Повреждения крестообразных связок • Повреждения разгибательного аппарата голени (переломы надколенника, разрывы собственной связки надколенника и четырехглавой мышцы) • Переломы мыщелков бедренной и большеберцовой костей • Хондральные переломы

СИМПТОМЫ ПОВРЕЖДЕНИЯ МЕНИСКОВ • Симптомы Байкова, Гориневской и др. • Симптом блокады коленного сустава • Симптом щелчка, хруст при движениях • Симптом лестницы • Атрофия четырехглавой мышцы бедра • Симптом Перельмана (симптом «калоши» ) • Боль при ротации, приведении и отведении • Симптом Турнера (гипостезия в проекции внутреннего мыщелка большеберцовой кости) • Компрессионно-дистракционный тест Aplay

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА С ДРУГИМИ ПОВРЕЖДЕНИЯМИ И ЗАБОЛЕВАНИЯМИ • Повреждения передней крестообразной связки • Хондральные переломы и хондромаляция • Свободные внутрисуставные тела (суставные «мыши» ) • Болезнь Гоффа • Болезнь Кенига (рассекающий остеохондрит) • Деформирующий артроз с преимущественным поражением внутренних отделов сустава • Хондроматоз

ПРИЧИНЫ ОБРАЗОВАНИЯ ВНУТРИСУСТАВНЫХ ТЕЛ • Инородные тела • Хондральные переломы • Болезнь Кенига (рассекающий остеохондрит) • Деформирующий артроз • Хондроматоз • Образование сгустков при гемартрозе • Отрывы фрагментов жирового тела • Отрывы фрагментов менисков • Краевые переломы
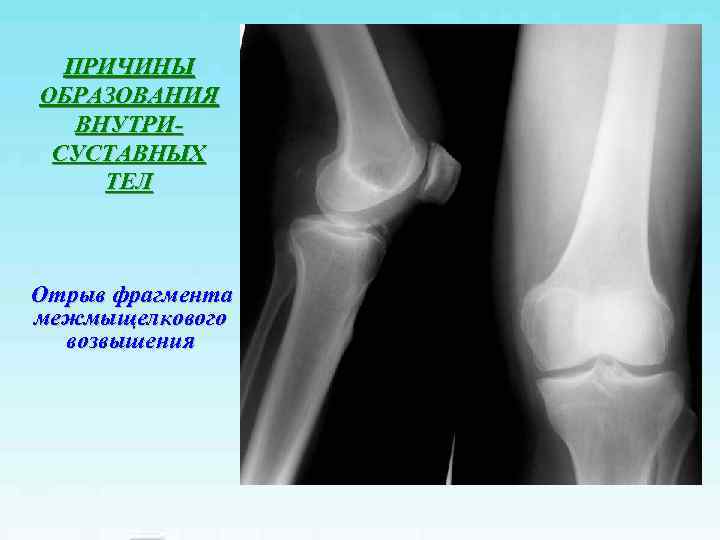
ПРИЧИНЫ ОБРАЗОВАНИЯ ВНУТРИ- СУСТАВНЫХ ТЕЛ Отрыв фрагмента межмыщелкового возвышения
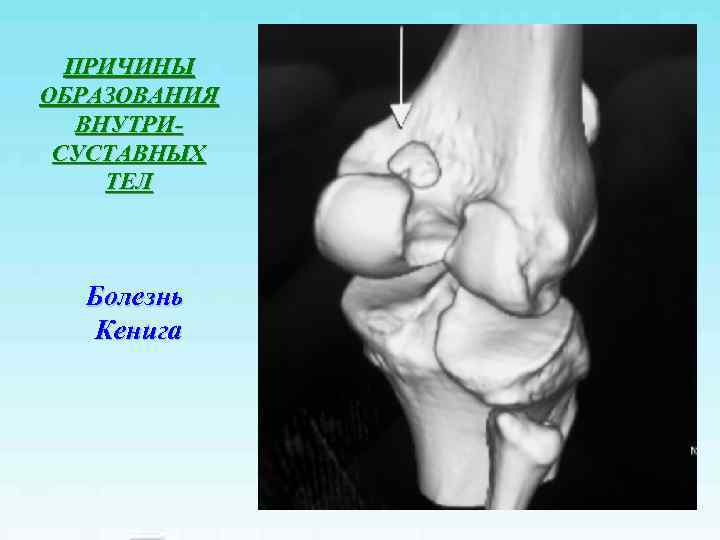
ПРИЧИНЫ ОБРАЗОВАНИЯ ВНУТРИ- СУСТАВНЫХ ТЕЛ Болезнь Кенига
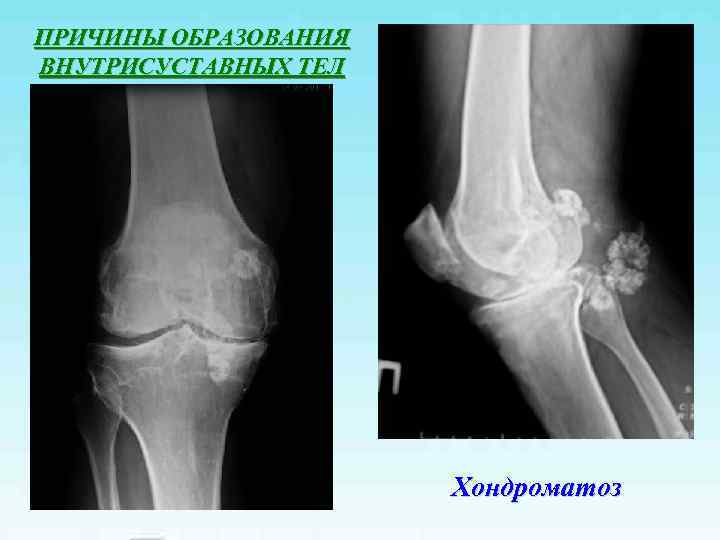
ПРИЧИНЫ ОБРАЗОВАНИЯ ВНУТРИСУСТАВНЫХ ТЕЛ Хондроматоз
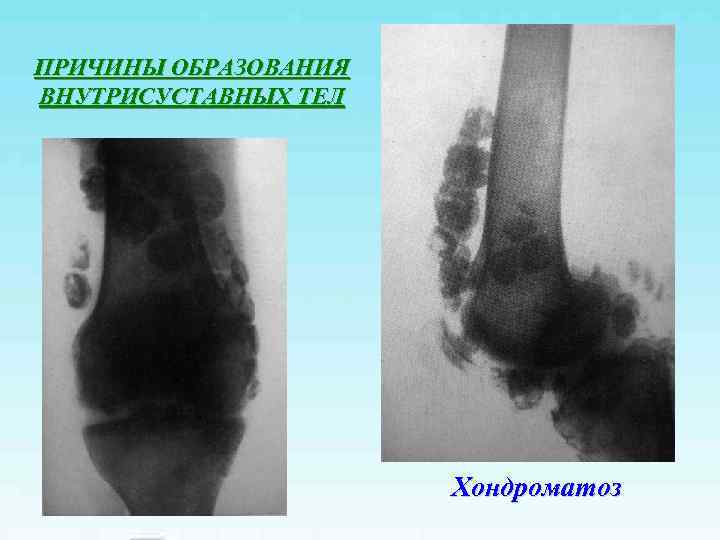
ПРИЧИНЫ ОБРАЗОВАНИЯ ВНУТРИСУСТАВНЫХ ТЕЛ Хондроматоз

ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ • Рентгенография в 2 -х или 3 -х проекциях • Пневмоартрография • УЗИ • МРТ или КТ • Артроскопия (возможно расширение от диагностической до лечебной – резекция менисков или поврежденного хряща, резекция культи крестообразной связки или пластика связок под контролем артроскопии, удаление внутрисуставных тел, туннелизация при начальных стадиях болезни Кенига, при дефектах хряща)
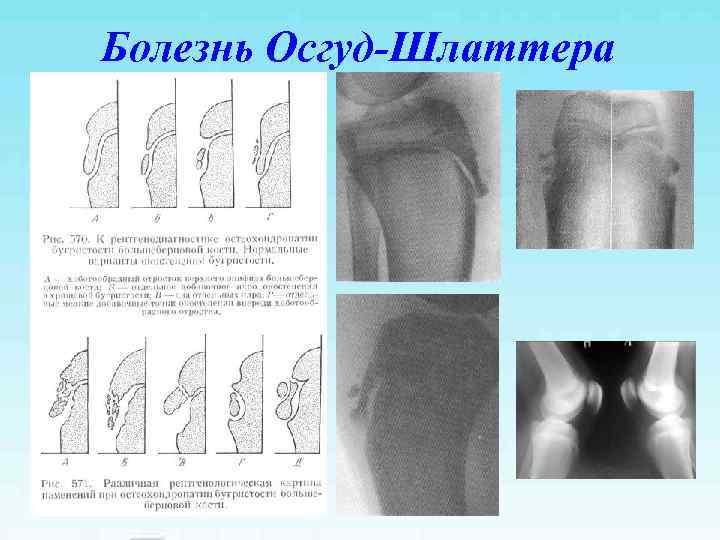
Болезнь Осгуд-Шлаттера
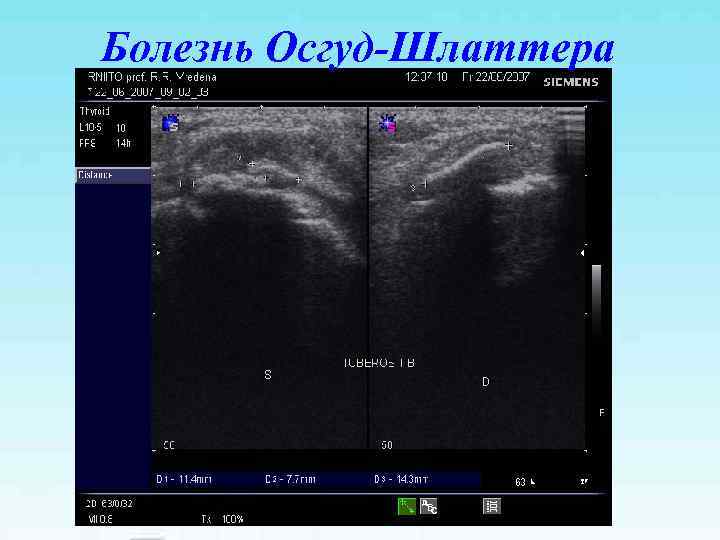
Болезнь Осгуд-Шлаттера
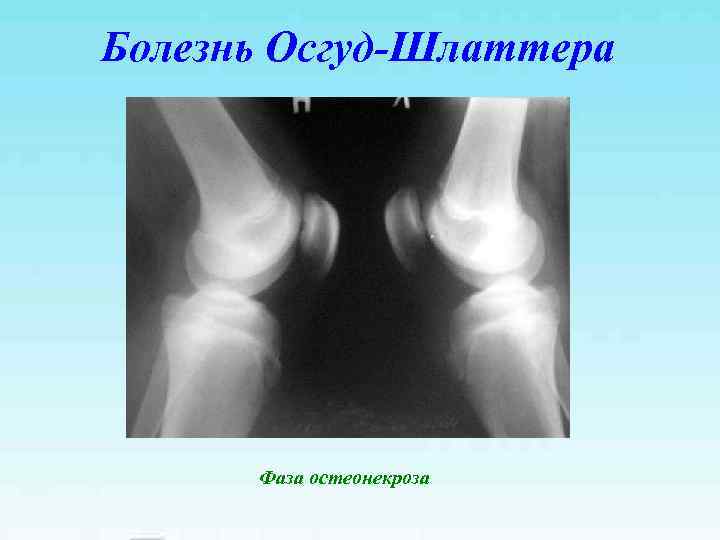
Болезнь Осгуд-Шлаттера Фаза остеонекроза
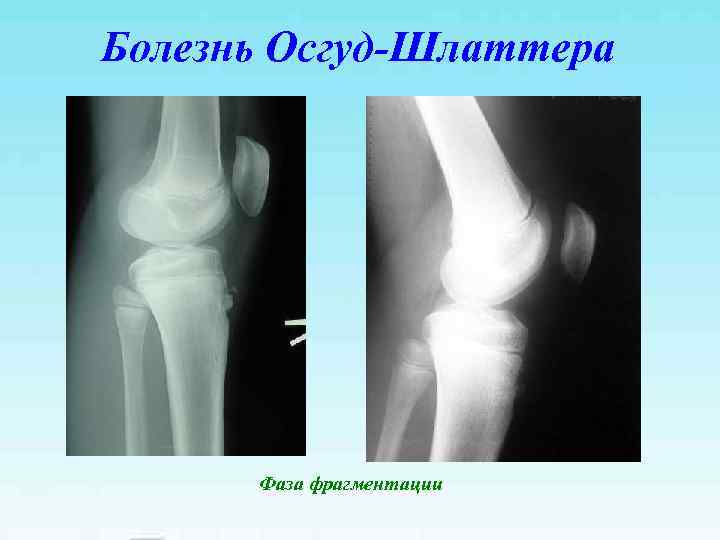
Болезнь Осгуд-Шлаттера Фаза фрагментации
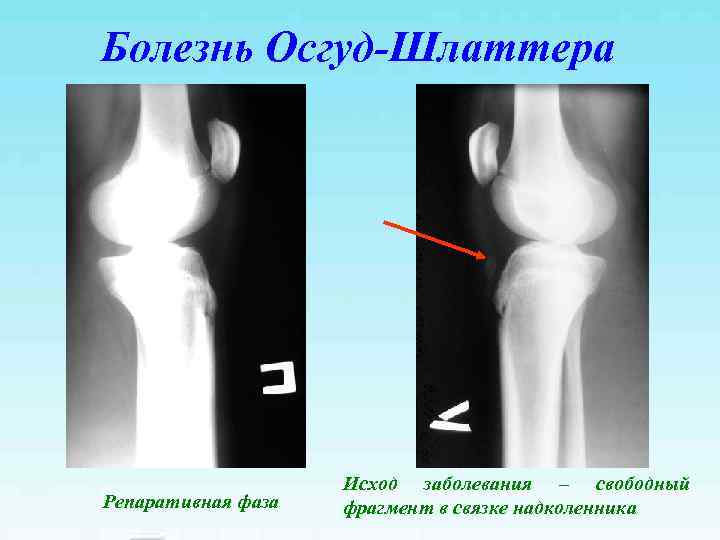
Болезнь Осгуд-Шлаттера Исход заболевания – свободный Репаративная фаза фрагмент в связке надколенника
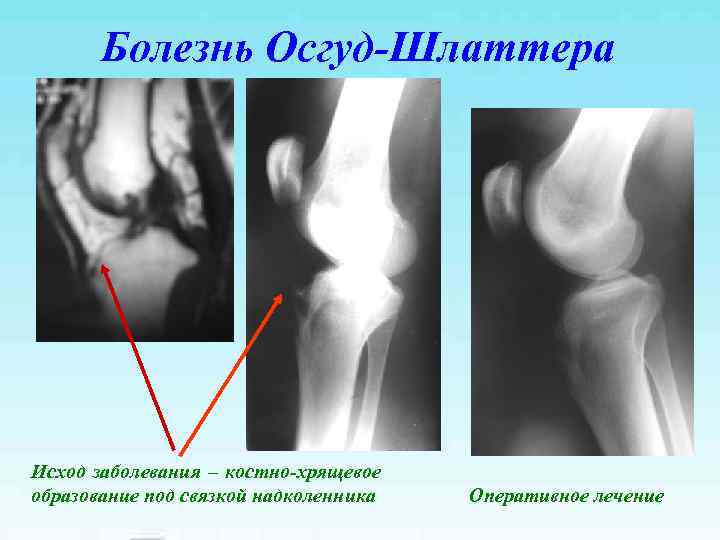
Болезнь Осгуд-Шлаттера Исход заболевания – костно-хрящевое образование под связкой надколенника Оперативное лечение
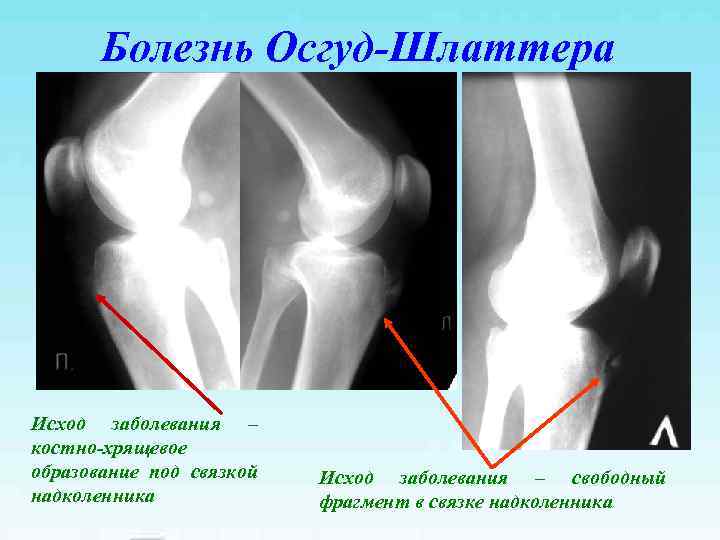
Болезнь Осгуд-Шлаттера Исход заболевания – костно-хрящевое образование под связкой Исход заболевания – свободный надколенника фрагмент в связке надколенника
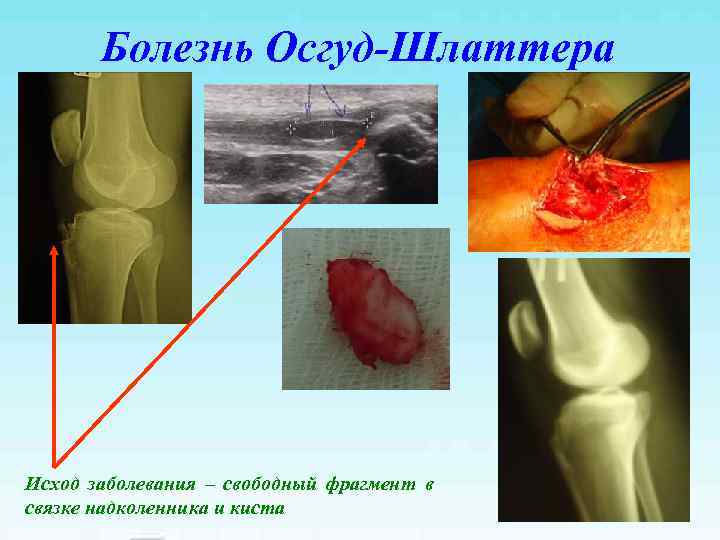
Болезнь Осгуд-Шлаттера Исход заболевания – свободный фрагмент в связке надколенника и киста
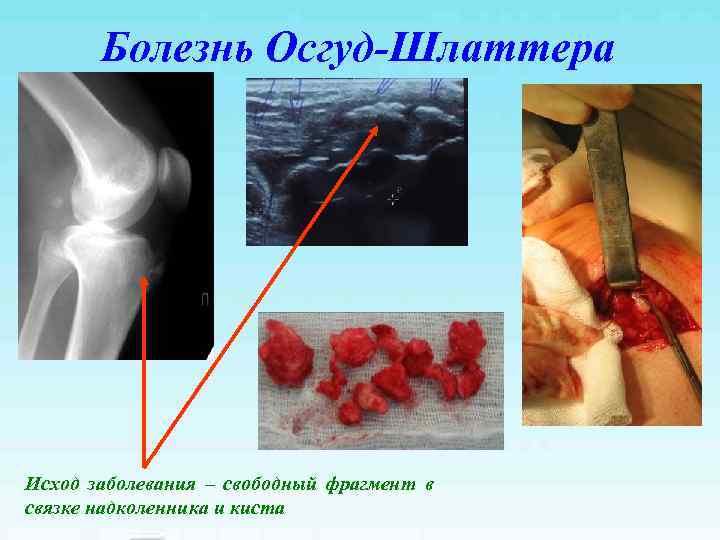
Болезнь Осгуд-Шлаттера Исход заболевания – свободный фрагмент в связке надколенника и киста
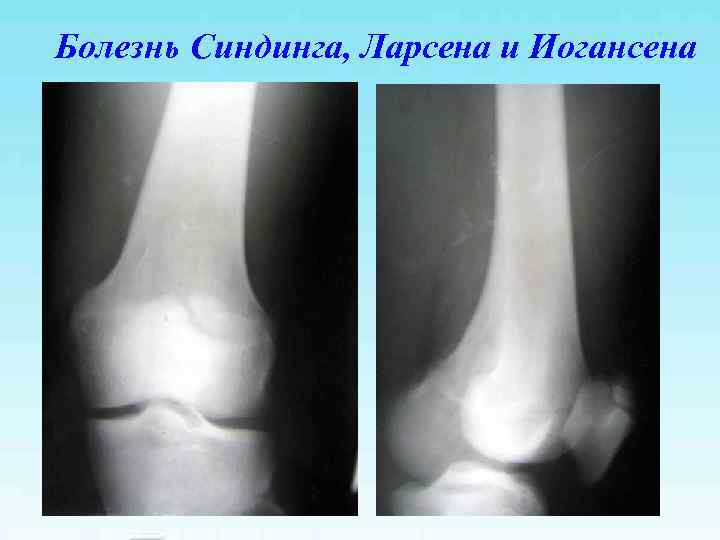
Болезнь Синдинга, Ларсена и Иогансена
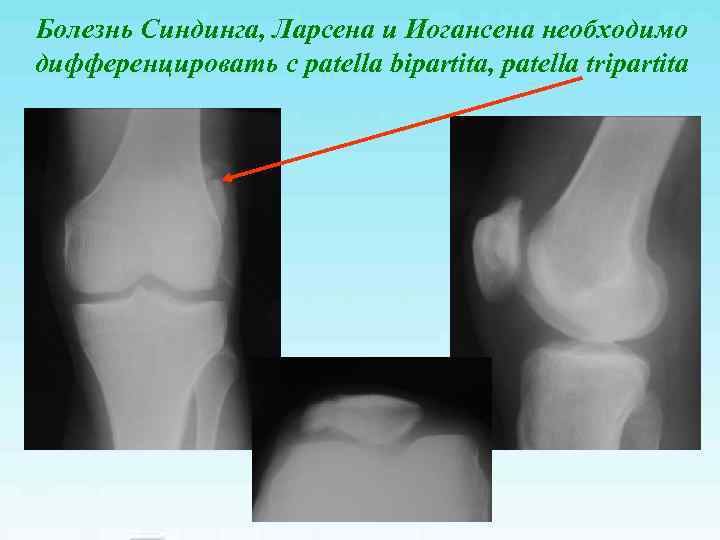
Болезнь Синдинга, Ларсена и Иогансена необходимо дифференцировать с patella bipartita, patella tripartita
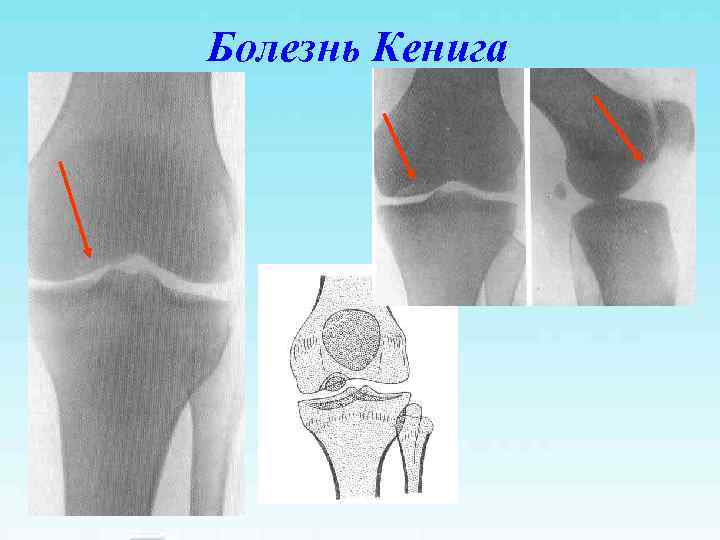
Болезнь Кенига
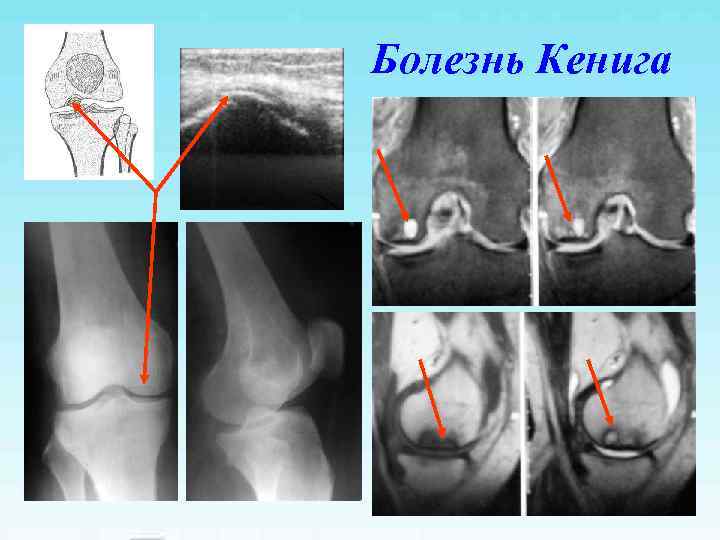
Болезнь Кенига
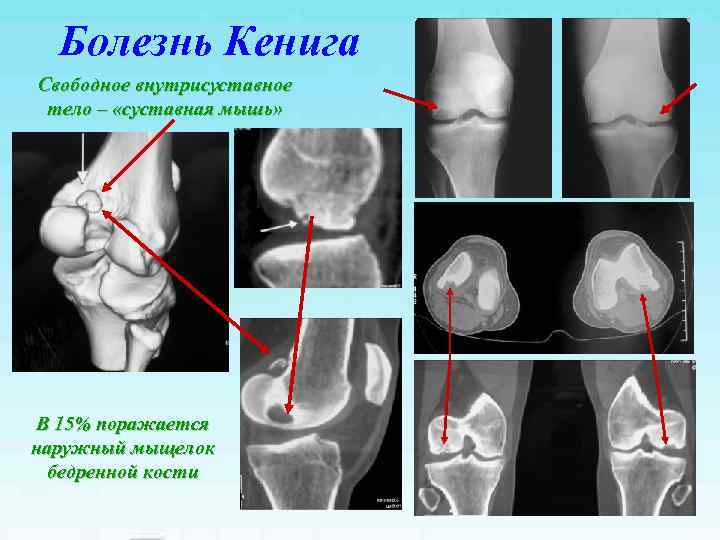
Болезнь Кенига Свободное внутрисуставное тело – «суставная мышь» В 15% поражается наружный мыщелок бедренной кости

Болезнь Кенига – тактика лечения • Начальная стадия до образования свободного тела – туннелизация, разгрузка сустава • При образовании суставного тела – удаление, обработка ниши, туннелизация • При значительном дефекте мозаичная хондропластика
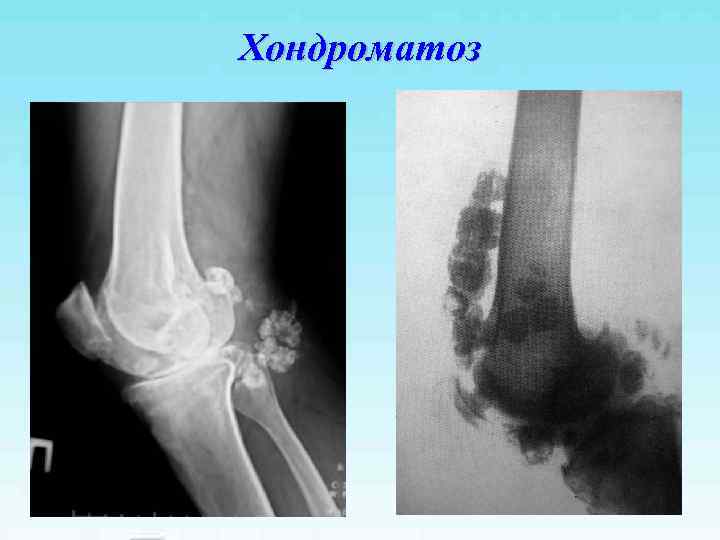
Хондроматоз
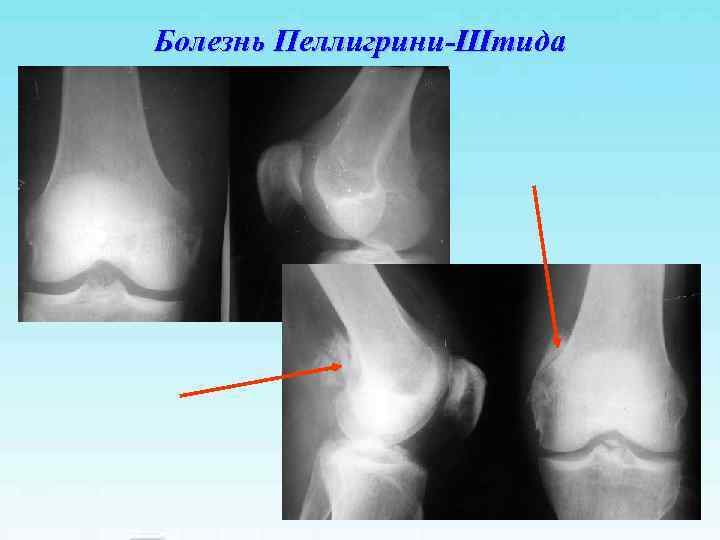
Болезнь Пеллигрини-Штида
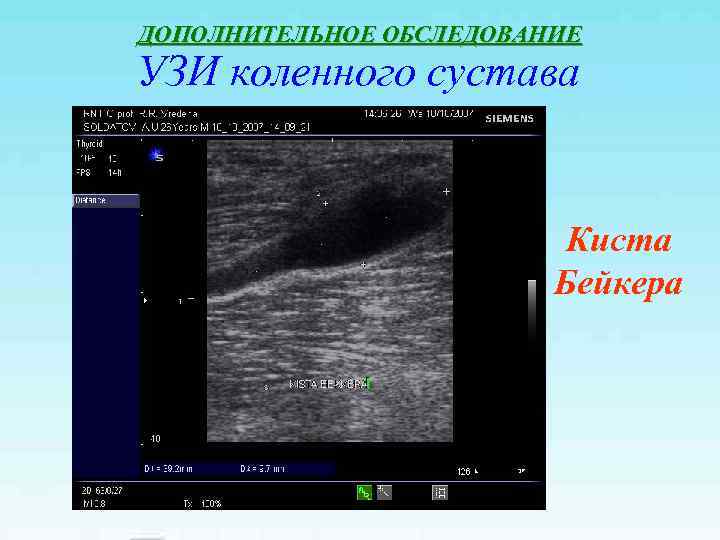
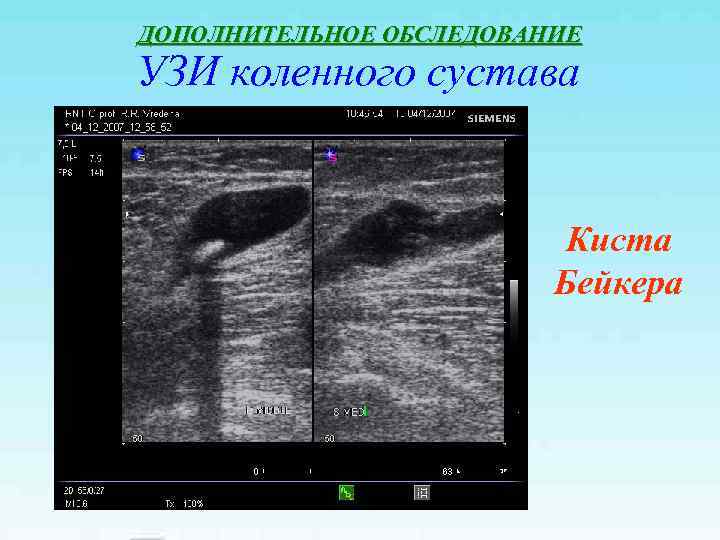
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Киста Бейкера

ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Киста Бейкера
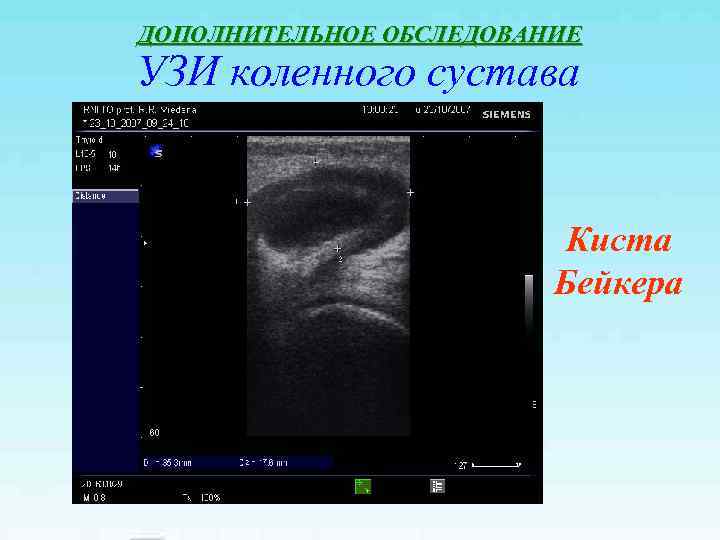
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Киста Бейкера
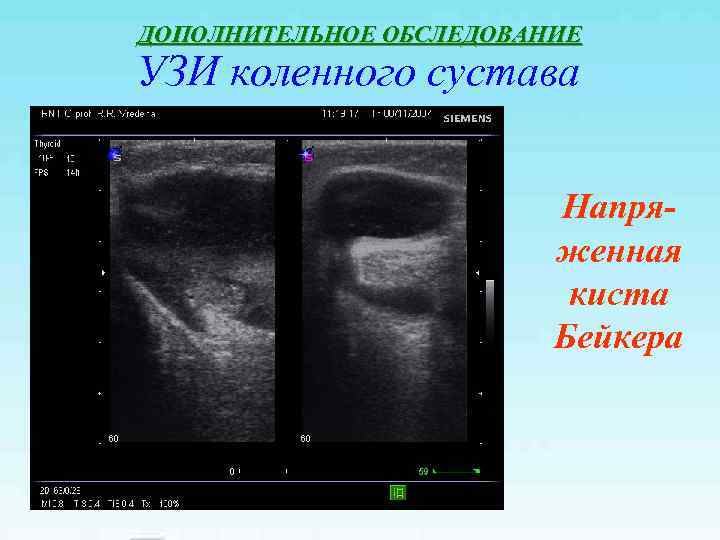
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Напря- женная киста Бейкера
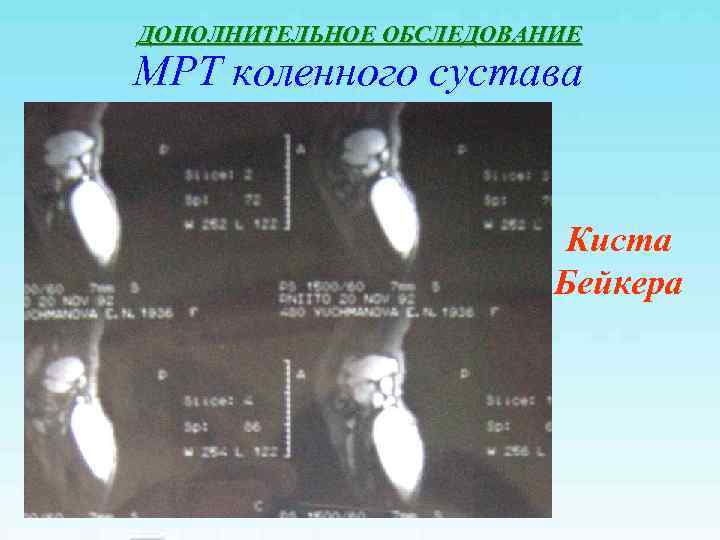
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ МРТ коленного сустава Киста Бейкера
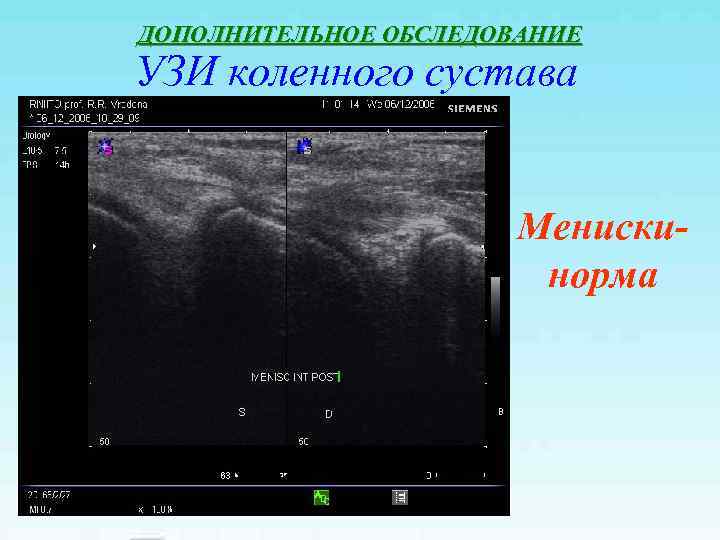
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Мениски- норма
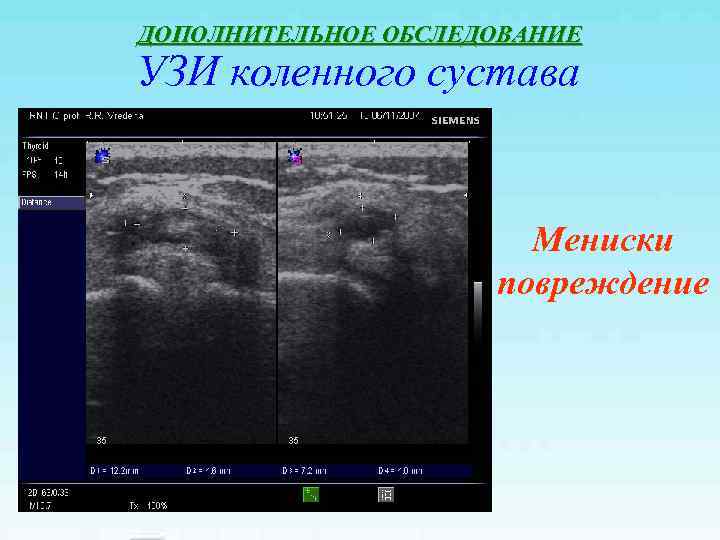
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Мениски повреждение
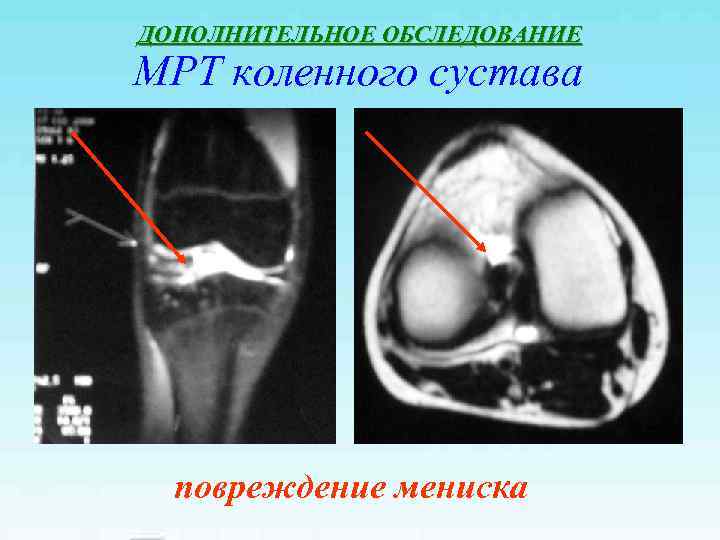
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ МРТ коленного сустава повреждение мениска
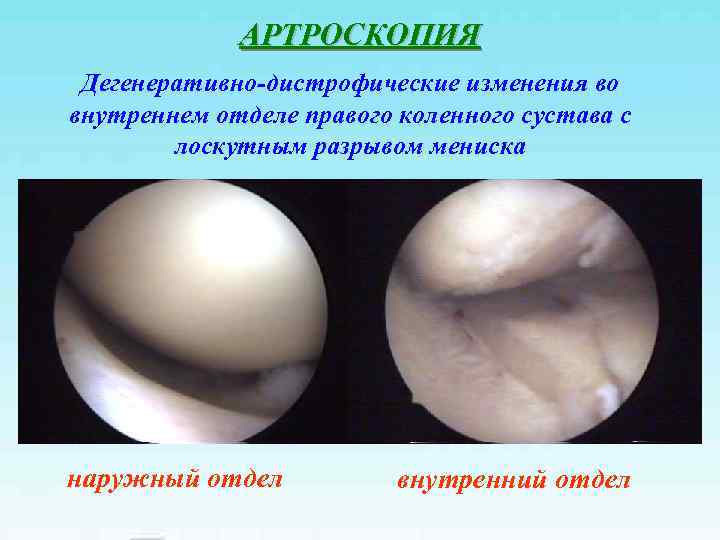
АРТРОСКОПИЯ Дегенеративно-дистрофические изменения во внутреннем отделе правого коленного сустава с лоскутным разрывом мениска наружный отдел внутренний отдел
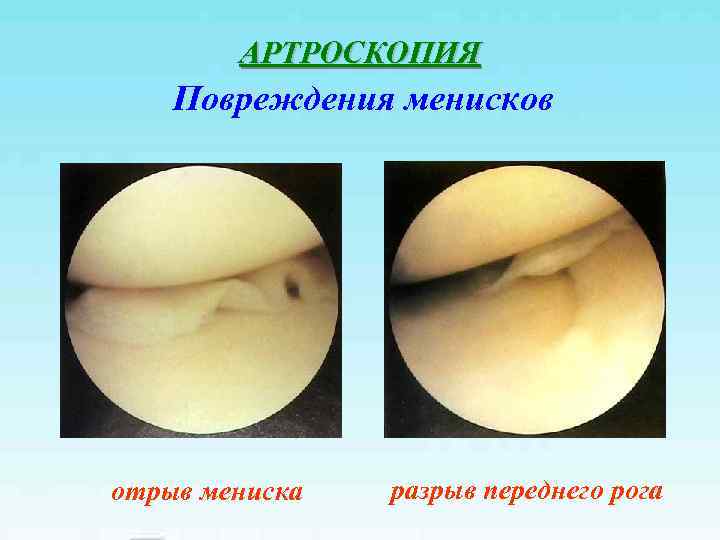
АРТРОСКОПИЯ Повреждения менисков отрыв мениска разрыв переднего рога
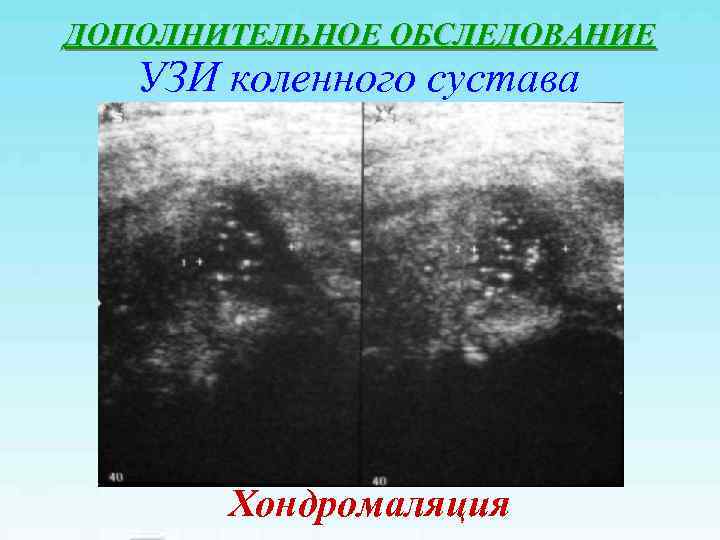
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ УЗИ коленного сустава Хондромаляция
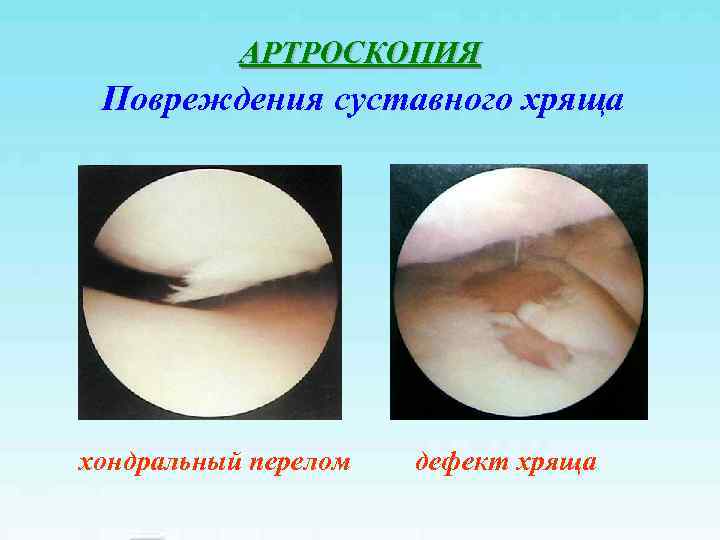
АРТРОСКОПИЯ Повреждения суставного хряща хондральный перелом дефект хряща
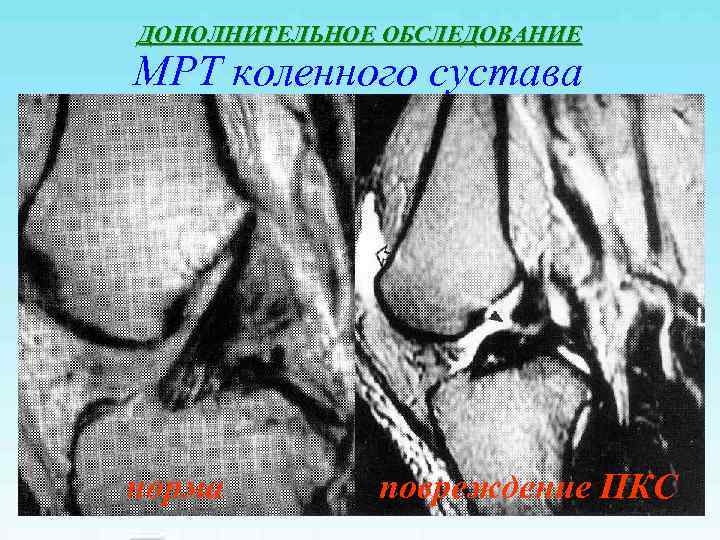
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ МРТ коленного сустава норма повреждение ПКС
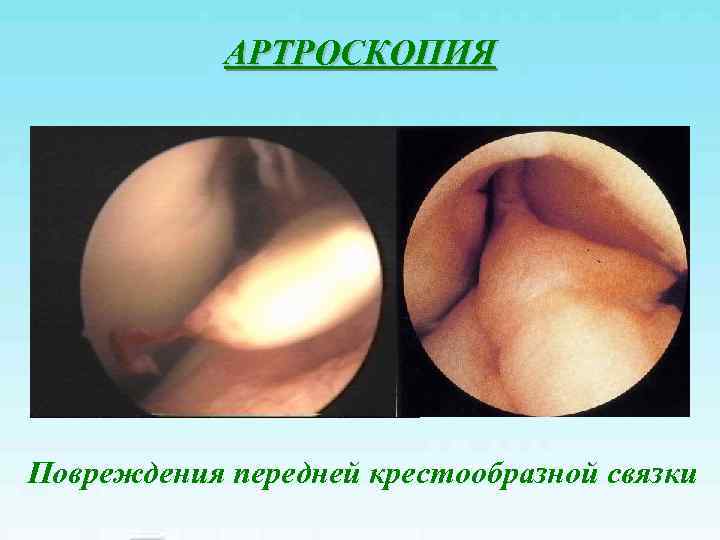
АРТРОСКОПИЯ Повреждения передней крестообразной связки
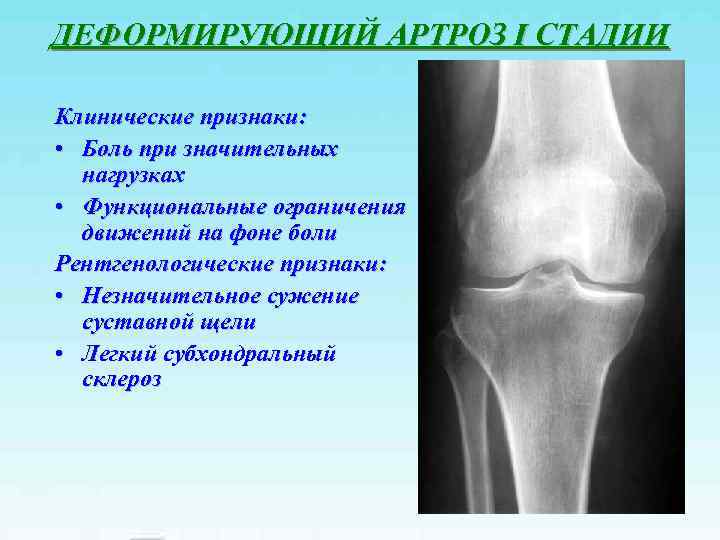
ДЕФОРМИРУЮЩИЙ АРТРОЗ I СТАДИИ Клинические признаки: • Боль при значительных нагрузках • Функциональные ограничения движений на фоне боли Рентгенологические признаки: • Незначительное сужение суставной щели • Легкий субхондральный склероз
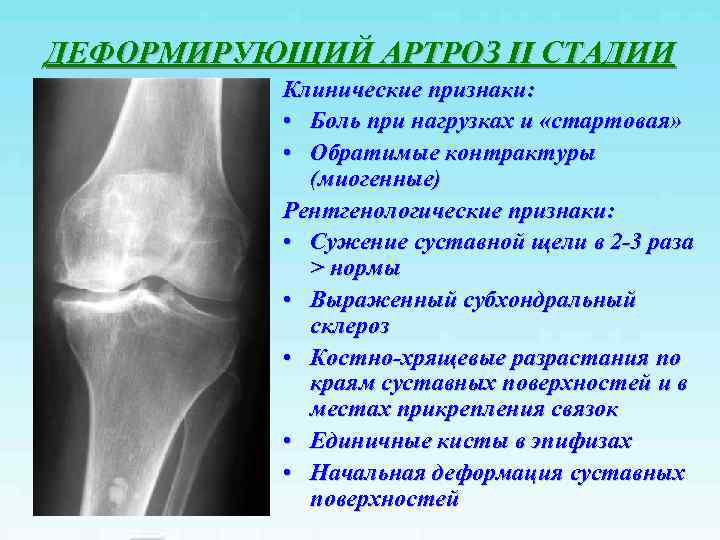
ДЕФОРМИРУЮЩИЙ АРТРОЗ II СТАДИИ Клинические признаки: • Боль при нагрузках и «стартовая» • Обратимые контрактуры (миогенные) Рентгенологические признаки: • Сужение суставной щели в 2 -3 раза > нормы • Выраженный субхондральный склероз • Костно-хрящевые разрастания по краям суставных поверхностей и в местах прикрепления связок • Единичные кисты в эпифизах • Начальная деформация суставных поверхностей
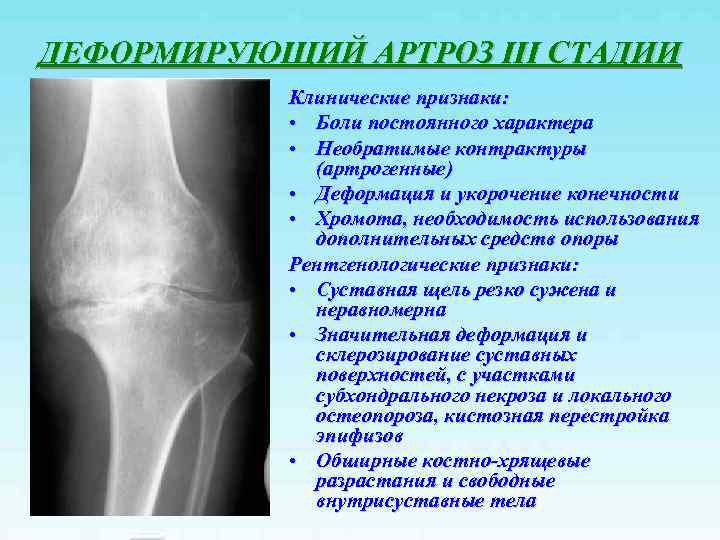
ДЕФОРМИРУЮЩИЙ АРТРОЗ III СТАДИИ Клинические признаки: • Боли постоянного характера • Необратимые контрактуры (артрогенные) • Деформация и укорочение конечности • Хромота, необходимость использования дополнительных средств опоры Рентгенологические признаки: • Суставная щель резко сужена и неравномерна • Значительная деформация и склерозирование суставных поверхностей, с участками субхондрального некроза и локального остеопороза, кистозная перестройка эпифизов • Обширные костно-хрящевые разрастания и свободные внутрисуставные тела

КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ ДЕФОРМИРУЮЩЕГО АРТРОЗА • Разгрузка конечности • НПВП, анальгетики • Местные анестетики (блокады, ф/форез, э/форез) • Хондропротекторы • Препараты, улучшающие микроциркуляцию (трентал, актовегин), дезагреганты • Витамины группы В • Физиотепария (ф/форез, магнитная и магнито-лазерная терапия, э/форез, азокерит, парафин) • Массаж и гидромассаж • ЛФК в зале и бассейне • Сухое и подводное вытяжение • Санаторно-курортное лечение

Местное применение стероидных препаратов – симптоматическое лечение • Снижает эффективность применяемых в последствии НПВП • Риск инфекционных осложнений • Способствует прогрессированию дегенеративно -дистрофических процессов

Местное применение стероидных препаратов — правила • Покой, снижение нагрузок за 6 недель до инъекции • Перитендинозная ткань • До 3 -х инъекций • Покой 2 -6 недель • Избегать механических нагрузок (тренировка, экипировка)
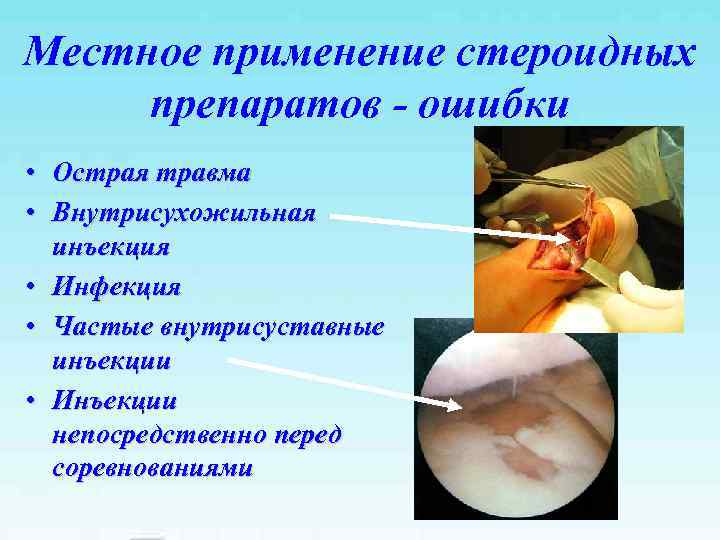
Местное применение стероидных препаратов — ошибки • Острая травма • Внутрисухожильная инъекция • Инфекция • Частые внутрисуставные инъекции • Инъекции непосредственно перед соревнованиями

Базовая терапия остеоартроза: нестероидные противовоспалительные препараты и хондропротекторы патогенетическое лечение
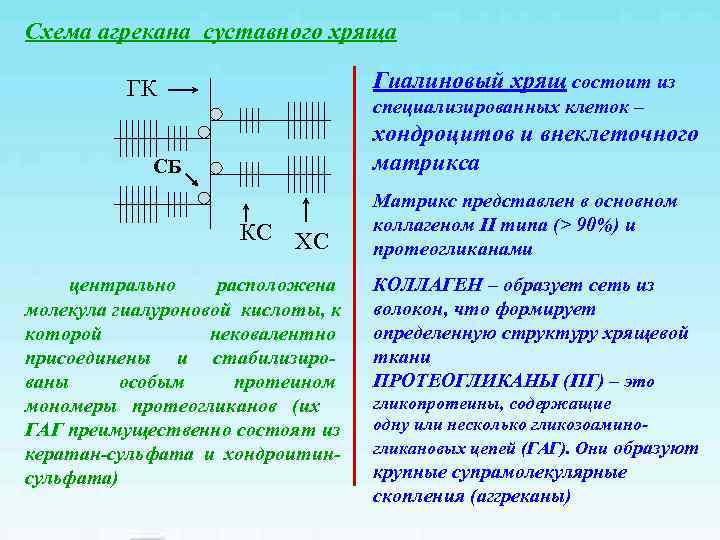
Схема агрекана суставного хряща ГК Гиалиновый хрящ состоит из специализированных клеток – хондроцитов и внеклеточного СБ матрикса Матрикс представлен в основном КС ХС коллагеном II типа (> 90%) и протеогликанами центрально расположена КОЛЛАГЕН – образует сеть из молекула гиалуроновой кислоты, к волокон, что формирует которой нековалентно определенную структуру хрящевой присоединены и стабилизиро- ткани ваны особым протеином ПРОТЕОГЛИКАНЫ (ПГ) – это мономеры протеогликанов (их гликопротеины, содержащие ГАГ преимущественно состоят из одну или несколько гликозоамино- кератан-сульфата и хондроитин- гликановых цепей (ГАГ). Они образуют сульфата) крупные супрамолекулярные скопления (аггреканы)

ГАГ подразделяют на 5 типов: • Хондроитин сульфат • Дерматан сульфат • Кератан сульфат • Гепарин ГАГ, ПГ и коллаген синтезируются хондроцитами

Роль гиалуроновой кислоты • Служит осью для агрегатов протеогликанов, которые наряду с коллагеном являются главными компонентами основного вещества хряща • В высоких концентрациях усиливает синтез протеогликанов и тормозит активность МП • В синовиальной жидкости выполняет роль любриканта • При достаточно высокой концентрации в суставной полости способна уменьшать проявления вторичного синовита за счет адсорбции на своих крупных молекулах ряда медиаторов воспаления

Хондропротекторы • Глюкозамина сульфат (Дона, Стопартроз) • Хондроитин сульфат (Структум, Структувит) • Глюкозамина сульфат + Хондроитин сульфат (Терафлекс, Артра, Кондро, Хондро) • Неомыляемые соединения авокадо и сои (пиаскледин) • Хондроитин-сульфат+пептиды (румалон, артепарон) • Экстракты животного происхождения (Цель Т) • Гиалуроновая кислота ( так называемые протезы синовиальной жидкости — ферматрон, синокрон, нолтрекс) • Многокомпонентные препараты (алфлутоп): гиалуроновая кислота, хондроитин– 6 -сульфат, хондроитин-4 -сульфат, дерматансульфат, кератансульфат, пептиды, аминокислоты, микроэлементы.
Хондропротекторы

ü при полиостеоартрозе: глубоко в/м по 10 мг (1 мл) Курс лечения — 20 инъекций ü При преимущественном поражении крупных суставов в/суставно по 1 — 2 мл. с интервалом в 3 -4 дня 5 -6 инъекций. Далее лечение продолжается в/м инъекциями в количестве – 20. Возможно параллельное назначение в/суставных и в/м инъекций ü При остеохондрозе: по 1 мл с каждой стороны ПДС, в/м паравертебрально 5 -6 введений на курс с интервалом в 3 -4 дня. Возможно сочетанное применение в/м и паравертебральных инъекций. Рекомендуется повторять курсы лечения 2 раза в год. ü Максимальная доза одномоментного введения 4 мл.
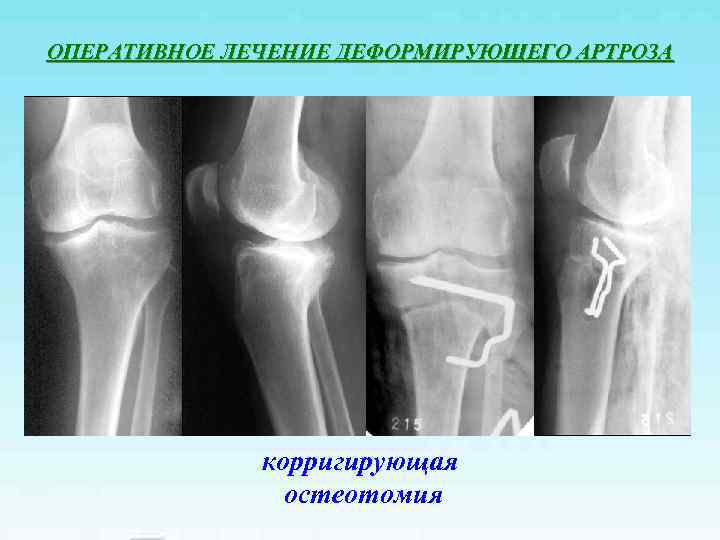
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДЕФОРМИРУЮЩЕГО АРТРОЗА корригирующая остеотомия
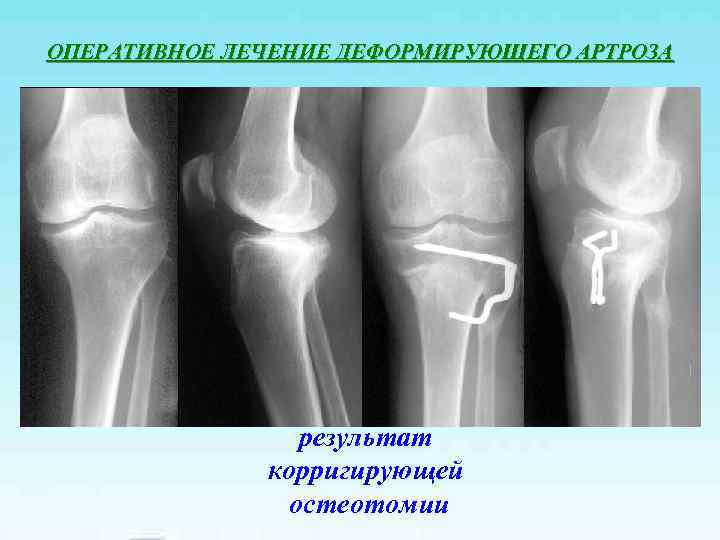
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДЕФОРМИРУЮЩЕГО АРТРОЗА результат корригирующей остеотомии
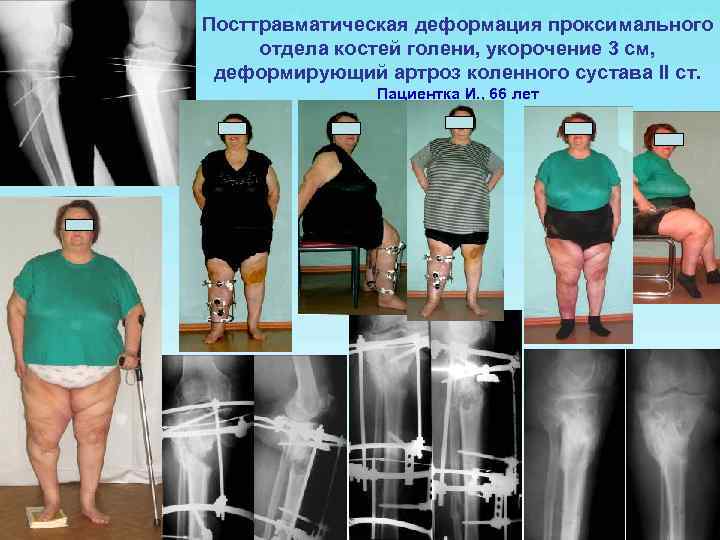
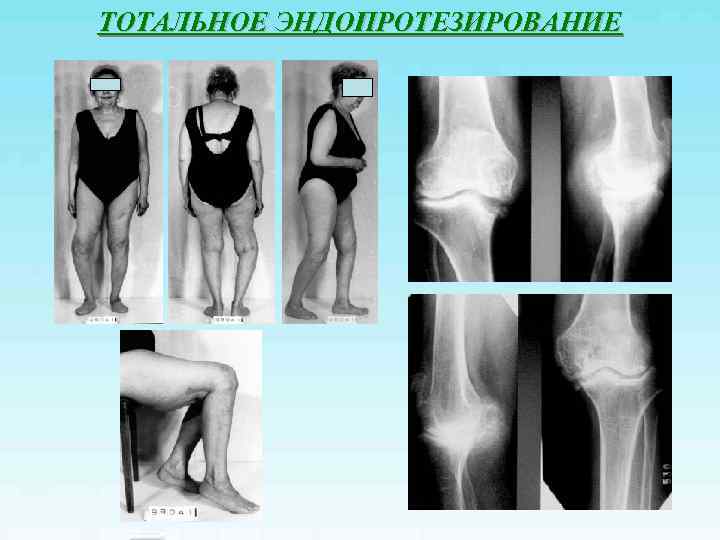
Посттравматическая деформация проксимального отдела костей голени, укорочение 3 см, деформирующий артроз коленного сустава II ст. Пациентка И. , 66 лет
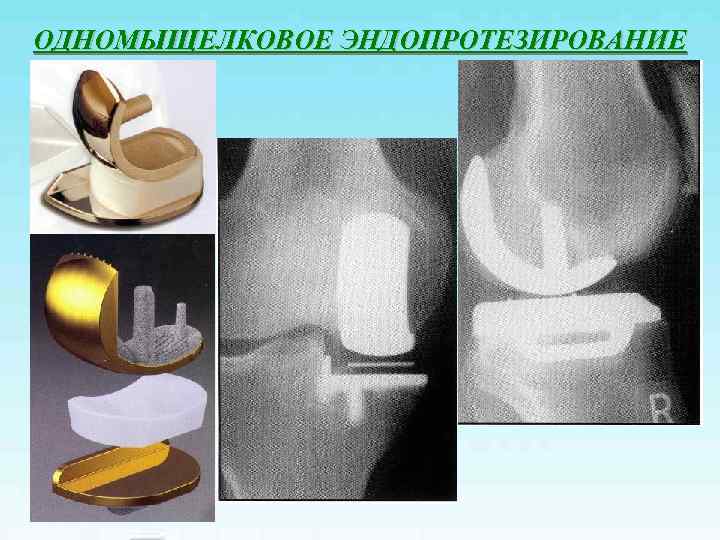
ОДНОМЫЩЕЛКОВОЕ ЭНДОПРОТЕЗИРОВАНИЕ

ТОТАЛЬНОЕ ЭНДОПРОТЕЗИРОВАНИЕ
ТОТАЛЬНОЕ ЭНДОПРОТЕЗИРОВАНИЕ
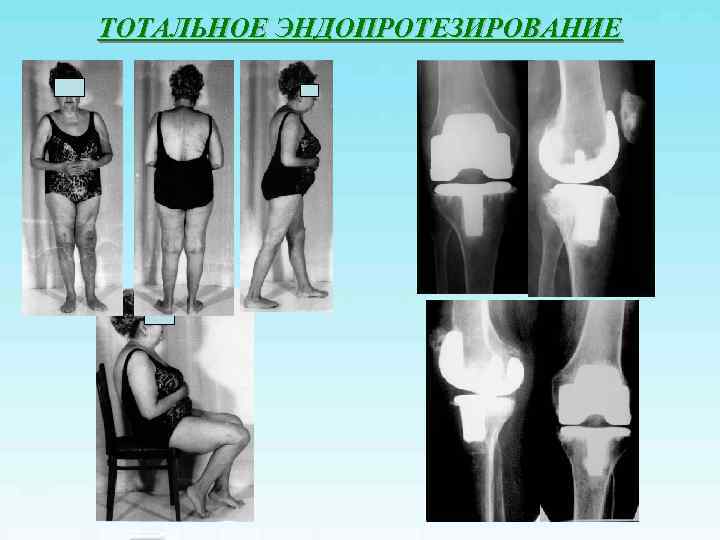
ТОТАЛЬНОЕ ЭНДОПРОТЕЗИРОВАНИЕ

БЛАГОДАРЮ ЗА ВНИМАНИЕ
Источник
КЛИНИЧЕСКИЙ СЛУЧАЙ
33-летняя женщина, катаясь на горных лыжах, объезжала дерево и почувствовала щелчок в колене. Сразу же начались боли и, когда парамедики эвакуировали ее со склона, ей было трудно ходить. Через несколько часов развился умеренный отек колена. При осмотре на следующий день она была в состоянии, испытывая боль, пройти четыре шага. Налицо умеренная отечность без выраженной деформации, движения в полном объеме. Отсутствует болезненность по контуру сустава, головки малоберцовой кости, в области надколенника, медиальной и латеральной коллатеральных связок. Тест Lach-man положителен, тест McMurray отрицателен, при вальгусной и варусной нагрузке не отмечается увеличения подвижности. Врач заподозрил разрыв передней крестообразной связки (ПКС), наложил фиксирующую повязку на всю нижнюю конечность и рекомендовал пользоваться костылями до повторного осмотра у врача через несколько дней. При болях назначен ацетаминофен, рекомендованы покой, холод местно, приподнятое положение ноги. Позже при МРТ подтвержден диагноз разрыва ПКС .

РИСУНОК. МРТ разрыва передней крестообразной связки, фронтальный срез. Обратите внимание на неповрежденные мениски—они черные на всем протяжении.
ЭПИДЕМИОЛОГИЯ
Травмы колена—вторая по частоте спортивная травма у взрослых (после травм голеностопного сустава),обычно наблюдается в видах спорта, требующих поворотов, таких как баскетбол или футбол. Нормальная анатомия коленного сустава показана на рис. 100-2. Большинство травм колена—это повреждения связок и менисков, а не переломы и вывихи. В проведенном в Техасе перспективном исследовании среди студентов высшей школы—игроков в баскетбол, риск повреждения ПКС был в 3,79 раза выше у девушек.
Частота повреждений ПКС среди военнослужащих Соединенных Штатов составляет приблизительно 3 на 1000 человек, с одинаковой частотой у мужчин и женщин.
Повреждения менисков обычно сопровождаются разрывами ПКС (23-65%).
Разрывы менисков на МРТ выявлены у 91% пациен тов с клинической картиной остеоартрита, но также в 76% случаев у пациентов соответствующей по возрасту контрольной группы, не предъявлявших жалоб на боли в колене.
Повреждения коллатеральных связок составляют примерно 25% острых повреждений колена.
Повреждения ПКС развиваются при резком торможении с поворотом, обычно при потере опоры.
- Считается, что повреждения ПКС чаще встречаются у женщин из-за меньшей силы ног и большей растяжимости связок.
- Острые повреждения мениска возникают при скручивающих движениях в находящемся под нагрузкой коленном суставе.
- Хронические разрывы менисков возникают при механическом воздействии на мениск остеофитов у престарелых пациентов с остеоартритом.
- Повреждения медиальной и латеральной коллатеральных связок возникают соответственно при вальгусной и варусной нагрузке.

РИСУНОК. Нормальная анатомия коленного сустава.
ДИАГНОСТИКА
ДАННЫЕ АНАМНЕЗА
ПКС:
- Ротационное повреждение.
- Пациент почувствовал «щелчок».
- Неспособность полностью перевести вес.
- Отек в течение первых нескольких часов.
Повреждение менисков:
- Стопа уперта в землю, бедро ротировано кнутри вальгусная нагрузка (медиальная связка), «^бедю ротировано кнаружи с варусной нагрузкой (латераль нал связка).
- Боль по линии сустава.
- Отек в течение первых нескольких часов.
- Способность ходить обычно сохранена, жалобы блокаду (механическую) сустава.
- Повреждение коллатеральных связок:
- Повреждение, вызванное вальгуснои или варусной нагрузкой.
- Обычно сохранена способность ходить, жалоб на неустойчивость или блокаду сустава нет.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
- Оцените нет ли отека колена, обычно присутствующего при разрыве ПКС.
- Определите объем движений, чаще всего он остается нормальным; неспособность полностью разогнуть ногу в колене свидетельствует или о разрыве медиального мениска, или о разрыве ПКС со смещением кзади.
- При пальпатции болезненность в зоне суставной щели может указывать на разрыв мениска. Болезненность в области головки малоберцовой кости или надколенника — два критерия для выполнения рентгенографии; болезненность вдоль латеральной или медиальной коллатеральной связки может указывать на повреждение этих связок.
- Выполните тесты на наличие разрыва ПКС — тест Лахмана, на наличие симптомов переднего выдвижного ящика и смены точки ротации (симптом переднего динамического подвывиха голени).
- У пациентов с разрывом ПКС обычно в анамнезе имеется ротационная травма; отмечается невозможность перенести вес; положительные провокационные пробы; отсутствие изменений на традиционных рентгенограммах; при МРТ выявляются патологические изменения.
- Выполните тест на наличие разрыва мениска — тест МакМюррея.
- У пациентов с разрывами мениска обычно в анамнезе имеется ротационная травма с вальгуснои/ варусной нагрузкой или остеоартрит; способность опоры сохранена, обычно с нестабильностью или блокировкой сустава; положительный тест МакМюррея; отсутствие признаков патологических изменений при рентгенографии в стандартных проекциях; изменения выявляются при МРТ.
- Для оценки состояния медиальной и латеральной коллатеральных связок выполните вальгусный и варусный нагрузочные тесты.
- Повреждения коллатеральных связок обычно возникают при вальгусной/варусной нагрузке при разогнутом колене; пациенты способны опереться на конечность без появления нестабильности или блокирования; растяжимость при выполнении вальгусного или варусного нагрузочного теста; отсутствие признаков патологических изменений при рентгенографии в стандартных проекциях; изменения выявляются при МРТ.

РИСУНОК. Разрыв мениска.
ЛУЧЕВАЯ ДИАГНОСТИКА
- Показания для обычной рентгенографии определяют по Питтсбурскому или Оттавскому правилу для коленного сустава (в переднезадней, латеральной проекциях, межмыщелковои ямки, укладка «восход солнца») {рентгенография надколенника в тангенциальной проекции при согнутой в колене нижней конечности прим. перев.) с целью выявления перелома (Оттавские правила могут давать меньшую чувствительность у детей):
- По Питтсбурскому правилу (чувствительность 99%, специфичность 60%; исследовался на группе пациентов в возрасте от 6 до 96 лет) рентгенография показана в следующих случаях:
— Недавнее тяжелое падение или тупая травма.
— Возраст моложе 12 или старше 50 лет.
— Пациент не в состоянии сделать 4 шага без посторонней помощи.
- По Оттавскому правилу (чувствительность 98,5%, специфичность 48,6%; исследовались в шести исследованиях на 4249 взрослых пациентах) рентгенография выполняется в следующих случаях:
— Возраст 55 лет или старше.
— Болезненность в области головки малоберцовой кости.
— Изолированная болезненность в области надколенника.
— Неспособность согнуть колено под углом 90°.
— Неспособность опереться на ногу и сделать четыре шага, как сразу же после получения травмы, так и в смотровом кабинете, независимо от наличия хромоты.
Точность МРТ при диагностике разрывов ПКС и повреждений менисков составляет 95% и 90% соответственно (рис).

РИСУНОК. Перелом надколенника без смещения, лучше всего виден в боковой проекции.

РИСУНОК. Щелевидный перелом латерального мыщелка.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
- Острая боль в колене может быть вызвана травматическим повреждением других структур колена, кроме связок и менисков, а также артритом, инфекцией или опухолями, в том числе:
- Травма.
- Внутрисуставные переломы (надколенника, мыщелков бедренной кости, межмыщелкового возвышения большеберцовой кости, бугристости и верхней суставной поверхности большеберцовой кости) — в анамнезе травма или хронические чрезмерные нагрузки; могут присутствовать отек, кровоподтек, локальная болезненность или деформация сустава; патологические изменения на обычных рентгенограммах.
- Вывих надколенника: чрезмерное переразгибание (передний вывих)» падение на согнутое колено или удар коленом о приборную панель (задний вывих), вальгусная или варусная нагрузка (медиальный или латеральный вывих); видимая деформация; отек и обездвиженность; сосудисто-нервные осложнения (малоберцовый нерв и надколенная артерия); патологические изменения видны на обычных рентгенограммах.
- Артрит: отсутствует травма в анамнезе.
- Синдром Рейтера: повышение температуры тела/недомогание; олигоартрит, поражающий колено, голеностопный сустав, стопы и/или запястье, уретрит, конъюнктивит или ирит; повышение С-реактивного белка или СОЭ; признаки артрита при рентгенографии.
- Ювенильный ревматоидный артрит у детей до 16 лет; острая боль и отек при отсутствии травмы; повышение температуры тела и кожная сыпь (системный JRA, «juvenile rheumatoid arthritis’ — ювенильный ревматоидный артрит); часто поражается колено; признаки артрита при традиционной рентгенографии.
- Ревматоидный артрит — взрослые в возрасте 30-50 лет, чаще женщины; полиартрит, поражаются руки, запястья, стопы и колени; повышение температуры тела/недомогание; положительный анализ на ревматоидный фактор; при рентгенографии признаки эрозивного артрита (см. главу 92).
- Подагра и псевдоподагра—взрослые в возрасте 30-60 лет, чаще мужчины; гиперемия, болезненность и повышение температуры одного сустава при отсутствии травмы; изменения внутрисуставной жидкости, увеличение количества лейкоцитов; при рентгенографии признаки патологических изменений могут отсутствовать, или же могут выявляться зоны склероза, дегенеративные изменения или кальцификация мягких тканей (см. главу 94). о Остеоартрит — взрослые более старшего возраста; постепенное начало; после нагрузки симптомы усиливаются; рентгенологически выявляются остеофиты
- Инфекции, такие как целлюлит, гнойный артрит, остеомиелит — в анамнезе может присутствовать повреждение кожи при укусе или колотой ране; повышение температуры тела; гиперемия, локальное повышение температуры при целлюлите; снижение объема движений, потеря способности ходить, патологические изменения внутрисуставной жидкости при гнойном артрите; при
