Декомпрессия плечевого сустава реабилитация
Травмы плечевого сустава — довольно-таки распространенное явление, мешающее полноценно жить и двигаться. Важно правильно определить вид повреждения и своевременно произвести терапию. Артроскопическая субакромиальная декомпрессия называется полость в плечевом суставе.
Субакромиальный синдром плечевого сустава: в чем суть?
Его формируют плечевая кость, акромиальный отросток лопатки и ключица. Здесь находятся сухожилие Musculus supraspinatus, входящей во вращательную манжету плеча. Она участвует в осуществлении процессов отведения, внутренней и наружной ротации. При ее повреждении возникает так называемый импинджмент-синдром плеча. Причинами этого состояния чаще всего может быть полученная травма (врожденная или приобретенная в процессе жизнедеятельности), а также индивидуальные особенности строения плечевого сустава.
Кроме того, импинджмент-синдром может возникать ввиду следующих факторов:
- Артрозы;
- Экзостозы (костные новообразования);
- Фиброзные изменения суставной сумки;
- Патология надлопаточного нерва;
- Грыжи позвоночных дисков;
- Капсулиты;
- Кальциноз сухожилия Musculus supraspinatus;
- Остеохондроз шейных позвонков.
Происходит травматизация тканей при соударении двигательной манжеты плеча и клювовидно-акромиальной дугой. Все это ведет к микровоспалениям, деформациям и дегенеративным изменениям в строении.
Симптомы и стадии субакромиального синдрома
Люди, страдающие от импинджмент-синдрома плечевого сустава, чаще всего жалуются на боль и ограниченность в движении при сгибании и отведении верхней конечности.
Наиболее болезненны ощущения при отведении в диапазоне 30−60 градусов. Особенно часто состояние возникает у людей, вынужденных работать поднятыми вверх над головой руками, а также у профессиональных спортсменов.
Боли и дискомфорт часто обостряются ночью и в покое.
Стадии заболевания:
- Отек и кровоизлияние (происходит сразу же после травмы). Характерно для пациентов младше 25−30 лет;
- Фиброз и тендинит — на этой стадии происходит утолщение вращательной манжеты после повторяющихся один за другим эпизодов воспаления. Требуется хирургическое вмешательство. Случается у людей 25−45 лет;
- Формирование костной шпоры, разрыв манжеты и сухожилия бицепса. Состояние приводит к полной динамической несостоятельности сустава. Характерно для больных старше 45−50 лет.
Диагностика: проводят дифференциальные исследования, чтобы отличить импинджмент-синдром плечевого сустава от других заболеваний суставов. Главным признаком для определения заболевания является введение лидокаина в субакромиальную полость, что вызывает временное уменьшение боли.
Лечение
По возможности синдром начинают лечить консервативными мероприятиями:
- Применение нестероидных препаратов для уменьшения воспаления;
- Постановка блокад с кортикостероидами;
- Физиотерапия (ультразвук, применение лечебного тока, массаж, лазеротерапия);
- Лечебная физкультура.
Если эти мероприятия не дают лечебного эффекта, назначают операцию — артроскопическую субакромиальную декомпрессию плечевого сустава.
Процесс проведения процедуры
Субакромиальная декомпрессия — один из наиболее эффективных методов артроскопического лечения. В ходе процедуры увеличивают объем субакромиального пространства путем удаления воспаленных тканей под акромиальным отростком и костных наростов. Субакромиальную сумку иссекают (она потом восстановится заново).
Необходимо провести резекцию клювовидно-акромиальной связки, а при наличии запущенных дегенеративных изменений проводят удаление части акромиона или дистальной части ключицы.
Реабилитация после артроскопической субакромиальной декомпрессии
После операции очень важно правильное восстановление.
Пациентам назначается:
- Лечебная физкультура;
- Массажи;
- Упражнения на тренажерах;
- Рекомендуются прогулки на свежем воздухе;
- Диета;
- Физиотерапевтические процедуры (действие токов, лазеров, магнитов).
В последнее время приобрел популярность так называемый лечебный туризм. Признанным его центром считается Израиль, предлагающий широкий выбор клиник и цен. Грамотные специалисты не только проведут диагностику и операцию при помощи новейшего оборудования, но и обеспечат скорейшее восстановление. Комплексно проведенная реабилитация позволяет вернуться к работе уже через две недели после декомпрессии. За дополнительной информацией можно обратиться к Израильским специалистам по электронной форме.
Субакромиальный синдром — болезненное и крайне неприятное состояние, важно не затягивать с лечением и вовремя обратиться к специалистам за помощью. Соблюдение всех предписаний врача и здоровый образ жизни — залог успешного восстановления после неприятной травмы сдавления.
Уважаемые читатели, если эта статья оказалась полезной, ждем Вас на сайте в дальнейшем, чтобы разрешить возникающие вопросы.
Источник
Движения лопаткой – тренировка зубчатых мышц. Пациент лежит на спине, вытянув вверх выпрямленную руку. Далее руку стараются приподнять еще выше, что возможно только за счет движения лопаткой.
Тренировка мышц ротаторной манжеты. Пациент держит кистью тренируемой руки эластичную ленту, другой конец которой закреплен на стен. Стартовое положение – рука отведена в плечевом суставе до прямого угла и согнута в локте под прямым углом. Предплечье направлено вперед. Не меняя угол отведения плеча поднимают предплечье вверх, растягивая ленту. В ходе этого упражнения тренируются преимущественно надостная и подостная мышцы, входящие в состав ротаторной (вращательной) манжеты плеча.
Активная наружная ротация плеча с ассистенцией. Ассистенция означает, что пациент будет помогать движениям в плечевом суставе жезлом. Пациент лежит на спине, плечи разведены в стороны на 45 градусов, лежат на одном уровне с туловищем. Взяв в руки жезл, двигают его влево-вправо с максимально возможной амплитудой (или с той амплитудой, которую разрешит врач). При наружной ротации больной руки движению помогают, толкая больную руку здоровой рукой через жезл.
Активное сгибание в плечевом суставе с ассистенцией. Ассистенция означает, что пациент будет помогать движениям в плечевом суставе жезлом. Пациент лежит на спине, плечи разведены в стороны на 45 градусов, лежат на одном уровне с туловищем. Взяв в обе руки жезл, поднимают его вверх и затем медленно заводят за голову до максимально возможного уровня. Фиксируют позу в течение 3 секунд, возвращаются в исходное положение и повторяют упражнение.
Тренировка баланса на мяче с закрытой кинематической цепью. Упражнения с закрытой кинематической цепью подразумевают, что рука пациента не отрывается от мяча (физиобола). Пациент стоит, наклонившись вперед и положив обе вытянутые руки на тренировочный мяч. При этом вес тела должен максимально возможно опираться на вытянутые руки, что можно регулировать углом наклона туловища. Выполняют покачивания, отклоняя мяч влево-вправо и вверх-вниз. На первых порах упражнение выполняют о сгибанием в плечевых суставах менее 90 градусов, далее, по мере улучшения результатов, разгибание увеличивают до 90 градусов и даже больше. Кроме того, упражнение можно выполнять, когда это станет возможным, опираясь только на больную руку.
Упражнение Кодмана. Пациент стоит, наклонившись и опираясь здоровой рукой о стол. Больная рука свободно свисает вниз. Суть упражнения состоит в том, что пациент начинает покачивание туловищем, а рука при этом расслаблена. Амплитуда передается руке, которая начинает раскачиваться. Затем движения туловищем прекращают, а свисающая расслабленная рука продолжает раскачиваться как маятник. Движения выполняют в разных направлениях: влево-вправо, вперед-назад и по кругу.
Наружная/внутренняя ротация с сопротивлением. Упражнение 1. Выполняется стоя. Подмышку кладут свернутое полотенце, Полотенце нужно для того, чтобы плечо было параллельным туловищу. Руку сгибают в локте до прямого угла. В руке держат петлю эластичной ленты. Предплечье отводят максимально вбок, затем медленно приводят его внутрь, сопротивляясь тяге ленты. Лента должна быть натянута таким образом, чтобы сопротивление чувствовалось как при отведении, так и приведении. Движения нужно выполнять только за счет плечевого сустава, то есть туловище должно оставаться на месте.
Наружная/внутренняя ротация с сопротивлением. Упражнение 2. От первого упражнения отличается местом крепления эластичной ленты. Подмышку кладут свернутое полотенце, Полотенце нужно для того, чтобы плечо было параллельным туловищу. Руку сгибают в локте до прямого угла. В руке держат петлю эластичной ленты. Предплечье отводят максимально вбок, затем медленно приводят его внутрь, сопротивляясь тяге ленты. Лента должна быть натянута таким образом, чтобы сопротивление чувствовалось как при отведении, так и приведении. Движения нужно выполнять только за счет плечевого сустава, то есть туловище должно оставаться на месте.
Сгибание в плечевом суставе под водой. Пациент стоит в воде по шею. Исходная позиция — руки параллельны туловищу. Обе руки поднимают вверх, расставив их в стороны в виде латинской буквы V до тех пор, пока большими пальцами пациент не коснется поверхности воды.
Сгибание вперед перед зеркалом. Пациент поднимает руки, разведенные в форме латинской буквы V, вперед и вверх. При этом он контролирует в зеркале положение надплечий. Необходимо стараться, чтобы движение выполнялось только за счет рук, а движение надплечьем (то есть лопаткой), было минимальным. В норме при таком подъеме рук до уровня плеч должен двигаться только нижний угол лопатки.
Тренировка стабильности плеча в отведении. Пациент лежит на кушетке, поднимает больную руку вверх и отводит ее чуть в сторону. Его просят замереть подобно статуе, а кто-то при этом будет подталкивать локоть пациента в разных направлениях, стремясь сдвинуть руку пациента, который, наоборот, будет сопротивляться этому. Постепенно силу толчок увеличивают.
Изокинетическая тренировка. Упражнение выполняется на тренажере типа Biodex с заданной амплитудой и скоростью движений. Нужно стараться выполнять наружную и внутреннюю ротацию как можно быстрее.
Тренировка широчайших мышц спины. Пациент стоит лицом к стене и держит в вытянутых руках эластичные ленты, прикрепленные к стене на уровне его лица. Растягивают ленты, приводя руки к бедрам. Сгибание в локтевых суставах при этом недопустимо.
Тренировка проприоцепции с сопротивлением. Пациент лежит на кушетке на спине, положив тренируемую руку на противоположное бедро. Далее выполняют движение, подобное вытаскиванию меча из ножен: сгибание и отведение в плечевом суставе и наружная ротация предплечья. После того, как пациент освоит это движение, реабилитолог начинает мешать, придерживая плечо пациента и оказывая тягу в противоположном направлении.
Жонглирование мячом. Пациент кидает в стену мяч здоровой рукой над тренируемым плечевым суставом и ловит его тренируемой рукой после отскакивания, тормозя движение всем туловищем и поясом верхней конечности, разворачиваясь при этом и передавая мяч опять в здоровую руку.
Кидание мяча из-за головы. Пациент стоит лицом к стене, руки подняты вверх и заведены за голову. В руках пациент держит мяч массой около полутора килограммов. Из этого положения пациент кидает мяч в стену и ловит его после отскакивания. Нужно стараться выполнять броски как можно быстрее.
Кидание мяча от груди. Пациент стоит лицом к стене, руки согнуты в локтях и прижаты к груди. В руках пациент держит мяч массой около полутора килограммов. Из этого положения пациент кидает мяч в стену и ловит его после отскакивания. Нужно стараться выполнять броски как можно быстрее.
Упражнение с веревкой, перекинутой через блок. Пациент сидит, взяв в обе руки концы веревки, перекинутой через блок. Попеременно поднимает то одну руку вверх, то другую, при этом подъему больной руки вверх будет помогать тяга здоровой руки. Упражнение нужно выполнять медленно и не напрягая руки.
Отжимание от нестабильного предмета. Пациент отжимается, положив руки на тренировочный мяч большого диаметра (физиобол). На начальных этапах давление воздуха в мяче можно уменьшить, а затем, по мере прогресса, давление увеличивают до стандартного.
Сведение лопаток. Пациент стоит перед стеной, руки согнуты в локтях под прямым углом. В кистях зажаты концы эластичной ленты, прикрепленной к стене. Не меняя угла сгибания в локтях, тянут ленту обеими руками, максимально сводя лопатки. При этом лопатки нельзя поднимать вверх. На первых порах это может показаться сложным, так что вполне разумна помощь другого человека, который будет поддерживать ваши надплечья, не допуская смещения лопаток вверх.
Активное сгибание вперед с ассистенцией. Ассистенция подразумевает, что помогать движению нужно здоровой рукой. Пациент крепко сжимает кисть больной руки в кулак. Стартовая позиция: под локоть больной руки подложено свернутое полотенце. Плечо отведено вбок от туловища на 30-45 градусов. Пациент поднимает больную руку вверх, помогая при этом здоровой рукой.
Движения лопаткой лежа на боку. Пациент лежит на боку, руки согнуты в локтях под прямым углом. Руки полностью расслаблены. Между рук кладут подушку. Реабилитолог двумя руками двигает лопатку пациент вверх-вниз и вбок-внутрь. Затем пациента просят слегка сопротивляться движениям лопаткой.
Пожалуйста, помните о том, что самостоятельная реабилитация может быть опасной. Проконсультируйтесь со своим врачом о целесообразности выполнения того или иного упражнения применительно к вашей ситуации.
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Источник
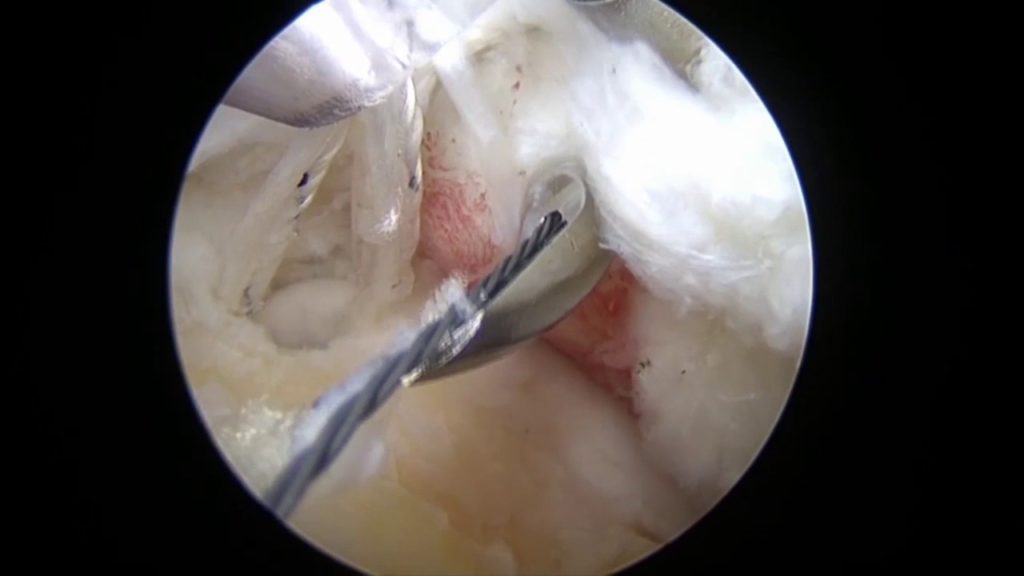
Артроскопия представляет собой малоинвазивную методику, прекрасно заменившую традиционную открытую операцию на плечевом суставе (ПС). Она позволяет проводить одновременно диагностику заболевания и устранять имеющиеся проблемы при минимальном ущербе. При процедуре не требуется разрезов, всего несколько небольших проколов, что дает возможность избегать повреждения соединительной ткани.
Обычно используется два/три прокола. В один вводится артроскоп, оснащенный источников света и микроскопической видеокамерой, которая передает изображение на монитор. Это позволяет подробно разглядеть все структуры. Одна или два других пункции используются для введения микрохирургических инструментов, необходимых для проведения операции.
Вид изнутри на сустав.
Такая методика обеспечивает высокую точность оперирования, минимальность вмешательства, отсутствия послеоперационных осложнений и быстрый период реабилитации. Особой актуальностью процедура пользуется среди спортсменов, которым необходимо быстро восстановиться и продолжить тренировки.
Особенности операции
Путь пациента перед операцией начинается с консультации анестезиолога, который предложит возможные варианты анестезии. Чаще всего производится регионарная анестезия руки или только области плеча. Вещество (наркоз) вводится в основание шеи или по ходу чувствительных нервов, относящихся к плечу. В некоторых случаях врачи применяют комбинированную анестезию с седативными препаратами или легкими анестетиками общего действия, так как пациент может испытывать неприятные ощущения во время операции. Также необходимо будет сдать анализы крови, ЭКГ и флюорографию.
Важно сообщить лечащему врачу о лекарственных препаратах и/или пищевых добавках, которые принимаются. Вероятно, некоторые из них придется прекратить принимать на время до и после операции.
Вмешательство проводится в двух позициях: полулежащее положение и положение, лежа на боку. Каждое положение позволяет проводить разные операции, поэтому хирург выбирает более подходящий доступ для каждого пациента.
Во время хирургического процесса сначала вводится жидкость, увеличивающая размер сустава. Это позволяет получить более качественное и четкое изображение. Затем делаются проколы (от 1 до 3), в один из которых вводится артроскоп. После постановки диагноза в другие доступы вводятся микроинструменты для проведения операции. В конце операции хирург накладывает швы или пластырные полоски для бесшовного сведения краев ран, закрепляя их мягкой повязкой.
Операция обычно не занимает больше часа.
Видео операции
Показания к артроскопии
Использовать данное вмешательство предлагается хирургами в следующих ситуациях:
- При первичной диагностике патологии или уточнения диагноза;
- Сильный болевой синдром в плечевой области после прошедшего хирургического вмешательства. В данном случае артроскопия направлена на диагностику и при необходимости, удаление триггерных элементов;
- Нестабильное состояние плечевого сустава (повреждение Банкарта, вывих плеча, в том числе и первичный).А) При переднем вывихе ПС вмешательство направлено на восстановление суставной губы (операция Банкарта). Метод нацелен на восстановление целостности суставной губы при помощи фиксации оторванной части на край суставного отростка лопатки.
Б) При привычном заднем вывихе суставная губа восстанавливается вместе с ушиванием капсулы сустава сзади. В исследовании G.W. Misamore et W.A. Facibene показано, что после артроскопии 13 из 14 спортсменов, прооперированных таким методом, смогли достичь своих прежних физических кондиций и результатов.
В) В случае сочетания заднего повреждения Банкарта, сопровождающегося задним разрывом связки суставной впадины лопатки, артроскопия позволяет зафиксировать оторванную суставную губу к краю суставной впадины лопатки, заднюю часть капсулы плеча к задней части головки плеча. В качестве фиксатора используются биорассасывающие фиксаторы-якоря. - Эпикондилит. Используется при неэффективности консервативного лечения. Операция сводится к тому, что мышцы отделяют от области прикрепления к мыщелку плечевой кости, затем удаляются хронически воспаленные и измененные ткани. Дальше мышцы обратно прикрепляют к кости.
- SLAP-синдром (синдром «щелкающего плеча»). Характеризуется отрывом верхней компонентов суставной губы ПС, связанных с сухожилием длинной головки бицепса. В начальной стадии рекомендуется артроскопический дебридмент пораженной зоны. Такой способ дает возможность вывести из внутрисуставного пространства кусочки разрушившейся хрящевой ткани, разросшихся фрагментов синовиальной оболочки, костных выступов (остеофитов, мешающих скольжению суставной головки и приносящих дополнительные механические повреждения хрящу).
- Капсулит («псевдозамороженное плечо»). Операция проводится только в случае неэффективности всех консервативных методов и направлена на удаление воспаленных участков капсулы сустава.
- Повреждение вращательной манжеты. Во время операции оторванная часть сухожилия натягивается к месту его крепления и затем подшивают. Для этого применяются специальные материалы – «якорные фиксаторы». Все некротизированные, ДДИ ткани вращательной манжеты подвергаются обязательному удалению. После поврежденную зону, где диагностировали поврежедние манжеты, избавляют от остаточных фрагментов тканей (в том числе и мягких) для того, чтобы сухожилие смогло прочно закрепиться при помощи рубцовой ткани.
- Присутствие в синовиальной жидкости свободных хондроматозных тел.
- Разрастание костной ткани;
- Остеосинтез переломов отростков лопаточной кости.
- Бурсит, в том числе и удаление суставной сумки плечевого сустава. В данной операции врач-хирург полностью удаляет воспаленную суставную сумку.
Когда операция не поможет
Любая процедура имеет свои ситуации, когда она бессильна. Не рекомендуется прибегать к этому методу лечения и диагностики при:
- фиброзном или костном анкилозе;
- наличии инфицированной раны;
- гнойно-воспалительных процессов в околосуставных тканях;
- печеночной, почечной, сердечно-сосудистой недостаточности;
- деформирующий остеоартроз III-IV стадии.
В некоторых случаях, на усмотрение специалиста, операция может быть проведена:
- обширные повреждения (порванные связки и суставные капсулы, нарушение герметичности сустава);
- обильное кровоизлияние в суставную полость.
В случаях анкилоза и артроза плечевого сустава рекомендовано проводить эндопротезирование (замену пораженных суставных поверхностей на протез).
Какой наркоз
Существует несколько видов и тактик анестезии исходя из особенностей повреждения плечевого сустава.
- Проводниковая анестезия при помощи межлестничной блокаде. Вводимый анестетик достигает каудальной порции шейного сплетения (С3, С4), верхних и средних отделов плечевого сплетения (С5, С6, С7), нижнего ствола препарат достигает позже и в значительно меньших концентрациях, поэтому блокада срединного и локтевого нервов чаще всего не наступает. Данный вид анестезии используется при остеосинтезе ключицы, устранения привычного вывиха плеча (ПВП), вправлении вывиха плеча, при операциях на верхней трети плеча.
- Проводниковая анестезия через надключичный доступ. Местный анестетик хорошо взаимодействует со всеми стволами плечевого сплетения, однако в 80% случаев не достигает локтевого нерва. Показана такая анестезия при операциях на верхней конечности, локтевом суставе. Применяется при остеосинтезе плечевой кости.
- Эндотрахеальный (ингаляционный) наркоз. Такая анестезия погружает пациента в состояние глубокого медикаментозного сна, близкого к физиологическом.
- Комбинированная анестезия. Самый частый выбор врачей-хирургов. Применяется эндотрахеальный наркоз вместе с проводниковым. Это позволяет потенцировать эффективность методов и увеличить обезболивающий эффект после операционного вмешательства.
Боли и осложнения артроскопии плечевого сустава
Если хирург соблюдал все нормы безопасности, а в период реабилитации выполнялись рекомендации – осложнений обычно не наблюдается. Однако всегда существуют риски. К ним относятся:
- повреждение нервов или сосудистого сплетения, сгустки в области операционного доступа;
- кожные заболевания (экзема, гнойники, псориаз);
- воспалительный процесс в самом суставе;
- могут повреждаться хрящевые ткани, в результате чего может произойти полное
- срастание костных тканей (вплоть до развития клинической картины артроза IV стадии);
- боли разного характера в самом суставе и тканях вокруг него;
тромботические осложнения.
Чаще остальных из осложнений встречается послеоперационное инфекционное осложнение. Возбудителями являются Propionibacterium acnae и Staphylococcus aureus. Такая инфекция дает более острое начало, быстрое развитие яркое картины инфекционного поражения: отечность и припухлость сустава, местная гиперемия (которая без должного лечения может перейти в генерализованную форму), болезненность и ограничение подвижности сустава.
Инфекция.
Болевой синдром практически всегда сопровождает прооперированного в первые дни после операции. В этом периоде важно максимально зафиксировать прооперированную конечность и пользоваться любыми доступными препаратами для снятия болевых ощущений – НПВП, глюкокортикоиды и их внутрисуставные инъекции, внутрисуставные инъекции гиалуроната натрия (в зависимости от выраженности болей). Продолжительность этого периода у каждого пациента разная, однако, чаще всего состояние улучшается к концу первой недели после артроскопии.
Общие принципы реабилитации
Реабилитация после артроскопии – дело терпеливых и целеустремленных пациентов. Ощущение полного восстановления придет через полгода (~4-6 месяцев). Наибольшую опасность в период восстановления может сыграть прогрессирующая атрофия мышечного каркаса и застойные явления. Для предотвращения развития таких состояний необходимо заниматься лечебной гимнастикой, цель которой — укрепление плечевого сустава и его мышечных слоев.
Первые нагрузки
Самые первые движения плечевым суставом должны проходить под присмотром лечащего врача. Основная цель – донести до пациента правила и технику выполнения упражнений лечебной физкультуры. На 2 день упражнения выполняются в трех положениях: лежа на здоровом боку, лежа на спине и стоя. С 3-4 дня занятия продолжаются в зале ЛФК.
С конца первой недели необходимо начинать задействовать и активизировать травмированную конечность. Упражнения нацелены на улучшение локального кровоснабжения и предупреждение гипотрофии мышц плеча.
Первыми движениями пациента становятся последовательные активные и пассивные движения здоровым плечом. Такая методика сформирует двигательный стереотип, который поможет прооперированной стороне выполнять упражнения правильно. Важно прислушиваться к собственным ощущениям. Если во время занятий и после них появляются/усиливаются болевые ощущения – необходимо проконсультироваться с лечащим врачом. По итогам беседы может быть изменен комплекс упражнений на другой.
Правила выполнения гимнастики
Для достижения максимального укрепляющего эффекта необходимо соблюдать определенные правила.
- Обязателен системный подход! Заниматься необходимо каждый день, четко придерживаясь прописанных рекомендаций. Не должно быть личных предпочтений. При плохом самочувствии упражнения все равно выполняются, хотя бы из исходного положения сидя.
- Соблюдение техники безопасности. Каждое движение выполняется плавно и поступательно. Важно учитывать возможности своего тела, чтобы не навредить «больному» суставу. Если есть возможность –первые две недели стоит ходить в зал ЛФК и заниматься под наблюдением специалиста.
- Отягощения и нагрузки повышаются постепенно, в соответствии с рекомендациями. В случае несоблюдения существует риск повторного и необратимого повреждения сустава. Потребуется новая операция.
- Исключаются резкие движения и чрезмерные нагрузки. Плечо должно находиться в лояльном режиме.
Всем хочется восстановиться скорее, чтобы вернуться в повседневную жизнь. Но следует набраться терпения – дать плечу и мышцам набрать свои необходимые кондиции.
Как проводятся упражнения
Активные физические нагрузки допускаются через 3-6 недель после проведения операции. К этому моменту пациент уже может работать с отягощениями, резиновыми амортизаторами и блоковыми тренажерами. ЛФК условно разделено на три направления:
- простые действия для поддержания мышечного тонуса;
- силовые активные нагрузк, затрагивающие всю плечевую зону;
- нагрузки с применением дополнительных приспособлений (эспандеров).
Упражнения для восстановления плеча после артроскопии
Самым первыми выполняются пассивные движения с отведением в плечевом сустава до 90 градусов, сгибанием до 90 градусов и внешний ротацией до 45 градусов. Если операция была обширной, то на первых этапах ротацию следует исключить. Упражнения выполняются из исходного положения (ИП): лежа и сидя, не менее 3-х раз в день. Занятие начинается с упражнения «маятник» (упражнения Кодмана).
Пациент опирается здоровой рукой о стол, в то время как больная свободно свисает вниз. Упражнение заключается в покачивании туловищем, а рука при этом полностью расслаблена. Со временем движение туловищем прекращаются, а свисающая рука продолжает раскачиваться по типу маятника. Движения выполняют в разных направлениях: влево-вправо, вперед-назад, по кругу.
Далее проводится пассивная наружная ротация плеча с помощью здоровой руки. В качестве вспомогательного инструмента используется гимнастическая палка, с помощью которой пассивно вовлекается пораженная рука в наружную ротацию.
Затем выполняют упражнения для раннего пассивного растяжения плеча в замкнутом контуре сидя за столом.
Поздний реабилитационный период (3-6 недель)
Задачи на этот период: увеличить амплитуду движений в плечевом суставе и начать постепенно тренировать мышечную силу верхней конечности (для возможности поднятия руки до горизонтального уровня). Добавляются пассивно-активные движения с использованием упражнений с укороченным рычагом.
Упражнения выполняются с помощью здоровой руки:
В облегченных положениях:
В закрытой кинематической цепи (гимнастическая палка):
Для увеличения амплитуды в плечевом суставе применяют упражнения с отведением верхней конечности по скользящей поверхности:
С помощью фитбола:
При помощи укладов (лечение положением):
Когда плечо будет достаточно укреплено, можно подключать изометрические и активные упражнения:
- «Взбираемся» наверх. Локоть держится выпрямленным и, при помощи пальцев, мы подбираемся наверх вдоль стены или дверной притолоки. Рука поднимается максимально вверх.
- Внутреннее вращение плеча. Рука заводится за спину и тянется к противоположной стороне тела.
- Сгибание плеча. Рука поднимается к потолку, локоть держится прямо.
- Приведение руки к туловищу. Отведя руку в сторону, мы ее поднимаем, разворачивая ладонью вниз. В данном упражнении не двигаем плечом и не наклоняем туловище.
- Растяжка плеч. В положении стоя мы опираемся оперированной стороной тела на стену. При этом локоть согнут под углом в 90 градусов.
- Внутреннее вращение плеча. Встаем на углу стены или у дверного проема. Опираемся оперированным плечом о стену и выдерживаем подобное положение в течение 5 секунд.
- Внутреннее вращение плеча. В положении лежа на боку, сгибается локтевой сустав под 90 градусов. Удерживая небольшую гантелю в руках, поднимаем руку в направлении живота.
- Внешнее вращение плеча. Техника похожа на «упражнение 7», только рука отводится от живота.
- Упражнения с малым весом лежа на боку.
На заключительном этапе (8-12 недель) рекомендуется заниматься в зале при помощи амортизаторов и блоковых тренажеров. Наибольшим спросом пользуется механотерапия (Kinetec).
Спорт после артроскопии плеча
Травмы особенно часто преследуют спортсменов, особенно олимпийских видов спорта. Встает вопрос: а когда и реально ли вернуться на прежний уровень своих кондиций после артроскопии плечевого сустава? Реально, при грамотном и обязательном выполнении рекомендаций лечащего врача и необходимого периода восстановления.
Средние сроки (при соблюдении непрерывной реабилитации, удовлетворительного состояния сустава до травмы) восстановления составляют 6 месяцев. После проведения декомпрессии субакромиального пространства: 2-3 месяца. После реконструктирующей операции на суставной губе (в том числе и лопатки) и акромиопластике: 6 месяцев. После шва манжеты ротаторов: 8-10 месяцев.
Чем тяжелее и выше нагрузка на плечевой сустав в определенном виде спорта, тем тщательней необходимо восстанавливать мышцы и их координацию.
Лучшие врачи Москвы и СПб
Миленин Олег Николаевич
Миленин Олег Николаевич
Врач травматолог-ортопед. Кандидат медицинских наук. Специализируется на хирургическом лечении повреждений связочного аппарата и нестабильных состояний плечевого и коленного суставов.
Джоджуа Алхас Вальтерович
Джоджуа Алхас Вальтерович
Врач травматолог-ортопед кмн, доцент, заведующий отделением травматологии НМХЦ им.Н.И.Пирогова. Специализируется на хирургии переломов, остеосинтезе и эндопротезировании крупных суставов.
Игорь Александрович Кузнецов
Игорь Александрович Кузнецов
Профессор, доктор медицинских наук. Врач хирург, травматолог-ортопед. Один из лучших специалистов Российской Федерации в сфере ортопедии и травматологии. 35 лет стажа, из них 30 лет отданы именно артроскопии, проведено более 10 000 операций.
Белоусов Евгений Иванович
Белоусов Евгений Иванович
Травматолог-ортопед, хирург. Врач высшей квалификационной категории. Прием детей от 12 лет и взрослых. Выполняет пластику ПКС с использованием СТ, ВТВ, и сухожилия 4-х главой мышци бедра, шов мениска, хондропластику, операции при нестабильности надколенника, плечевого сустава и повреждении ротаторной манжеты, удаление хрящевых тел из локтевого и голеностопного суставов.
Источник
