Деформирующий артроз тазобедренного сустава эндопротез

 Невзирая на стремительное развитие медицинской фармакологии, мы по-прежнему не можем вылечить деформирующий артроз тазобедренного сустава исключительно методами консервативной терапии. Медикаментозное лечение купирует болевой синдром, замедляет разрушение суставных поверхностей и восполняет дефицит синовиальной жидкости, однако единственным радикальным методом решения проблемы было и остается эндопротезирование тазобедренного сустава.
Невзирая на стремительное развитие медицинской фармакологии, мы по-прежнему не можем вылечить деформирующий артроз тазобедренного сустава исключительно методами консервативной терапии. Медикаментозное лечение купирует болевой синдром, замедляет разрушение суставных поверхностей и восполняет дефицит синовиальной жидкости, однако единственным радикальным методом решения проблемы было и остается эндопротезирование тазобедренного сустава.
В настоящем материале мы расскажем обо всем, что нужно знать пациенту с деформирующим артрозом тазобедренного сустава, решившемуся на хирургическое лечение. Перед вами настоящий экстракт ортопедических знаний, который поможет выбрать наилучшую клинику и получить максимальный результат от реконструктивной операции.
Показания к операции
В подавляющем большинстве случаев при диагнозе деформирующий артроз тазобедренного сустава окончательный выбор остается за пациентом. Врач оценивает клиническую и рентгенологическую картину и указывает больному на то, что имеются относительные показания к проведению реконструктивной операции, однако решение в пользу эндопротезирования человек принимает самостоятельно.
Что это значит? Если человек страдает от интенсивного болевого синдрома и резкого сокращения объема активных движений, лечение деформирующего артроза тазобедренного сустава путем эндопротезирования может быть проведено уже на 2 стадии заболевания. И наоборот: если клинико-рентгенологическая картина соответствует 3-й степени артроза, но болезнь не причиняет человеку невыносимых страданий, вопрос об операции может быть решен отрицательно.
Вывод: самочувствие и качество жизни пациента с деформирующим артрозом тазобедренного сустава является главным критерием при определении показаний к хирургическому лечению.
Строение эндопротеза
Эндопротез тазобедренного сустава состоит из двух частей:
- чашка – устанавливается в вертлужную впадину
- головка эндопротеза – заменяет суставную поверхность бедренной кости
Вынуждены немного углубиться в терминологию: та часть эндопротеза, которая фиксируется к тазовой кости, называется ацетабулярной системой. Далее мы рассмотрим, из каких материалов делают ацетабулярный компонент и головку эндопротеза, и как это влияет на стоимость эндопротезов, долговечность изделия и качество жизни человека.
Виды эндопротезов
В первую очередь следует обратить внимание на тип ацетабулярной системы: она может быть цементной и бесцементной. Сразу скажем, что в настоящее время ведущие ортопедические клиники планеты используют только бесцементный тип ацетабулярной системы, а цементные эндопротезы стали достоянием истории.
Современный бесцементный эндопротез (ацетабулярный компонент) состоит из двух частей – собственно чашки, которая намертво фиксируется к вертлужной впадине, и вкладыша, который устанавливается в эту чашку и становится новой суставной поверхностью искусственного тазобедренного сустава. Такое строение эндопротеза обладает колоссальными преимуществами в плане долговечности, а потому от цементных систем во всем мире отказались примерно 10-15 лет назад.
Вывод: протез тазобедренного сустава должен быть бесцементным, а если вам предложили иной вариант – ищите другую клинику. Единственное исключение – пациенты старше 75 лет.
Материалы для элементов эндопротеза
Следующий важный момент: из какого материала изготовлены искусственные суставные поверхности. Почему это важно? Потому что при каждом шаге они будут тереться друг о друга, и этот механический контакт со временем может привести к износу протеза. Впрочем, благодаря появлению современных материалов, срок службы эндопротеза исчисляется несколькими десятками лет, и об износе зачастую можно не беспокоиться.
Надежные и долговечные эндопротезы для лечения деформирующего артроза тазобедренного сустава производятся из:
- металла
- керамики
- полиэтилена
Металл и керамика используются для изготовления головки эндопротеза (эндопротез шейки бедра). Оба материала характеризуются очень высокой износоустойчивостью, а потому любой вариант можно считать оптимальным. Единственный недостаток металлических эндопротезов – возможность развития аллергии на металл. Недостаток керамики в том, что это относительно хрупкий материал, а потому присутствует минимальный риск (менее 1%) трещины или перелома керамического элемента эндопротеза.
Ацетабулярный компонент (а именно вкладыш бесцементного протеза) производится из металла, керамики или полиэтилена. Металл и керамика отличаются высочайшей прочностью, а потому при деформирующем артрозе тазобедренного сустава смело можно устанавливать эндопротезы, изготовленные из этих материалов.
Однако сегодня идеальным материалом для вкладыша ацетабулярной системы считается инновационный крестосвязанный полиэтилен, который лишен недостатков металла и керамики. Стоимость эндопротезов из полимерного материала сравнительно высока, но они очень долговечны, и единственный минус высоко-связанного полиэтилена – небольшой опыт практического применения.
Важно! Обращайте внимание на тип полиэтилена! Многие клиники в целях экономии покупают эндопротезы из классического полиэтилена, который не обладает прочностью крестосвязанного полимера.
Варианты узлов трения
Искусственные суставные поверхности формируют узел трения. Ключевой характеристикой узла трения являются материалы, из которых изготовлены головка эндопротеза и ацетабулярный компонент. О самих материалах мы только что рассказали, осталось назвать возможные пары трения:
- металл/металл
- керамика/керамика
- керамика/полиэтилен
- металл/полиэтилен
Максимальной прочностью и износоустойчивостью обладает керамическая пара трения, именно она используется в передовых клиниках Европы. Керамика не стирается в процессе эксплуатации, срок службы эндопротеза исчисляется десятками лет, единственный недостаток такой пары трения – присутствует минимальный риск трещины или перелома элементов эндопротеза. Именно по этой причине в последнее время в клиниках Германии все чаще используют пару керамика-полиэтилен (крестосвязанный), которую называют последним словом современной ортопедии.
Вывод: керамика/керамика и керамика/крестосвязанный полиэтилен – оптимальные пары трения.
Вот и все, что нужно знать пациенту о лечении деформирующего артроза тазобедренного сустава путем эндопротезирования, а детали, касающиеся техники операции, мы оставим ортопедам. Осталось сказать о том, что в Европе ежегодно выполняется около 400 000 подобных операций. Хирургическое лечение коксартроза – это рутинная, несложная операция, которая сопровождается минимальным операционным риском. Словом, ничего не бойтесь и будьте здоровы!
Источник
Деформирующий артроз тазобедренного сустава в медицинских классификациях отождествляется с коксартрозом и остеоартрозом. Развитию патологии способствуют дегеративно-дистрофические изменения хрящевых тканей. Артроз включен в группу самых распространенных хронических патологий, повреждающих суставы. Заболеванию подвержены лица, перешагнувшие 40-летний рубеж. Женский пол более предрасположен к болезненным отклонениям, чем мужской.

Патогенез заболевания
Патологическим провокатором в большинстве случаев выступает нарушение кровообращения в околосуставных тканях. Из-за чего происходит структурная трансформация синовиальной жидкости, играющей роль смазочного материала, меняются ее свойства. Прерывается доставка питательных веществ к гиалиновому хрящу, который наделен амортизирующими функциями. Постепенно соединительная ткань, отличающаяся плотностью и упругостью, иссыхает, трескается.
Из-за потери гладкости хрящи – своеобразные перераспредилители нагрузки при движениях, начинают травмировать друг друга. По мере истончения хрящевой ткани кости подвергаются возрастающему давлению. Прогрессирующие нарушения приводят к дегенерации всего костно-суставного аппарата.
Провоцирующие факторы
В медицинской практике выделяют два вида коксартроза тазобедренного сустава. К первичному – относят заболевание с невыясненной этиологией.
Причинами развития вторичного артроза принято считать перенесенные патологические состояния такие, как:
подвывих или вывих головки бедренной кости;
переломы шейки бедра, переломы таза, травматические поражения тазобедренных суставов;
протрузию вертлужной впадины;
врожденную неполноценность тазобедренного сустава;
остеохондропатии головки бедренной кости;
патологические процессы в области сочленения тазовой и бедренной кости, сопровождающиеся воспалительной реакцией.
Обосновано включение в группу с повышенным риск-фактором людей, относящихся к следующим категориям:
переносящих повышенные физические нагрузки, связанные с трудовой деятельностью;
занимающихся активными видами спорта;
имеющих различные степени ожирения или повышенный уровень мочевой кислоты в кровотоке;
пребывающих в длительных стрессовых состояниях и ведущих малоподвижный образ жизни;
подверженных гормональным сбоям, нарушениям кровообращения и обменных процессов в организме;
находящихся за чертой среднего возраста.
Наследственная предрасположенность к заболеванию не выявлена. Но, особенности строения опорно-двигательного аппарата и слабость хрящевой ткани передаются на генетическом уровне от родителей к детям.

Степени тяжести и их симптоматика
Основное проявление коксартроза обуславливается болевым синдромом, локализующимся в паховой области, тазобедренном и коленном суставах. Выраженность болезненных отклонений зависит от степени дегенеративных изменений.
Своевременное обращение за специализированной помощью увеличивает шансы на полное выздоровление.
Ι степень характеризуется началом разрушительного процесса. Меняется консистенция синовиальной жидкости, хрящевая ткань истончается, незначительно ссужается суставная щель. Болезненные ощущения возникают периодически, после двигательной активности (она в этот период не ограничена). При относительной неподвижности боль утихает.
ΙΙ степень. Межсуставная щель ссужается на половину высоты. Вокруг вертлужной впадины формируются остеофиты – патологические наросты на поверхности костной ткани. Головка бедренной кости видоизменяется: увеличивается в размерах, теряет контурные очертания.
Боли проявляются значительно чаще, с большей интенсивностью, даже в состоянии покоя. Со временем при движении обнаруживается характерный хрустящий звук. Появляется скованность в суставах, перекос таза, человек начинает прихрамывать.
ΙΙΙ степень. Щель между сочленениями полностью закрывается. Краевые разрастания проявляются по всему периметру вертлужной впадины и выходят за пределы вертлужной губы. Разрастаясь костные отростки проникают в мышечную ткань, сдавливают нервные окончания. Рецепторы на такое вторжение реагируют сильной болью, которая не покидает больного на протяжении всего дня.
В процесс вовлекаются сухожилия. В месте их крепления к кости возникает воспалительный процесс. Объем движений в суставах резко снижается, атрофируются мышечные ткани, конечность на больной стороне укорачивается.
По расположению очага воспаления артроз подразделяют на односторонний (поражение сустава с одной стороны) и двусторонний (деградация суставных тканей с обеих сторон тела).

Диагностические мероприятия
Диагностируется коксартроз тазобедренного сустава врачом-ортопедом либо ревматологом. Основанием для определения заболевания является сбор полного анамнеза и рентгеновские снимки, произведенные в двух проекциях. Рентгенография позволяет установить степень развития патологии и причину ее возникновения – перенесенные заболевания, врожденные аномалии.
Для детального представления о глубине дегенеративно-дистрофических изменений дополнительно проводятся:
- Лабораторное исследование крови – при артрозе специфических отклонений не фиксируется. Возможно незначительное увеличение скорости оседания эритроцитов. Наличие С-реактивного белка позволяет дифференцировать артроз от артрита.
- Компьютерная томография – воссоздает объемное изображение, анализирует послойную структуру поврежденного сустава.
МРТ – самый информативный метод диагностики. Оценивает твердые и мягкотканые структуры бедра: связки, сухожилия, костные полости, хрящи. Дает возможность получить изображение в любой плоскости, для лучшей детализации повреждений проводится с добавлением контрастного вещества.
Правильно поставленный диагноз – первый шаг в нужном направлении при лечении артроза. Обращаясь за специализированной помощью убедитесь в должной квалификации и опытности врача.
Лечебные методики
 Выбор терапевтических мероприятий зависит от выраженности симптомов и степени деградации сустава. На начальном этапе показаны средства из группы НПВП. Способность препаратов негативно влиять на гиалиновый хрящ делает невозможным их употребление на протяжении длительного периода.
Выбор терапевтических мероприятий зависит от выраженности симптомов и степени деградации сустава. На начальном этапе показаны средства из группы НПВП. Способность препаратов негативно влиять на гиалиновый хрящ делает невозможным их употребление на протяжении длительного периода.
К фармакологическим продуктам способным восстановить утраченные свойства хрящевых тканей относят хондропротекторы. Препараты бывают монокомпонентными и комбинированными, натурального и искусственного происхождения. Врач делает выбор в пользу того, либо иного вещества, учитывая индивидуальные показатели больного.
Улучшение микроциркуляции крови проводится с помощью сосудорасширяющих препаратов. Для избавления от спастических болей, расслабления мышечного тонуса назначают миорелаксанты.
Устранение острого болевого синдрома при прогрессирующем коксартрозе выполняется с помощью внутрисуставного введения гормональных препаратов. Для местного лечения патологический очаг обрабатывают мазями, гелями, кремами с согревающим «отвлекающим» действием.
Физиотерапия
Подспорьем в лечении деформирующего артроза выступает – физиотерапия. Восстановительные мероприятия включают следующие процедуры:
светолечение – активизирует биохимические процессы;
магнитотерапия – улучшает микроциркуляцию кровотока и доставку питательных веществ в ткани;
ультразвуковое лечение – за счет увеличения синтеза эластина рассасывает рубцовые образования и инфильтраты;
индуктотермия – запускает метаболические процессы, укрепляет иммунную систему.
 Физиотерапевтом подбирается комплекс гимнастических оздоровительных упражнений.
Физиотерапевтом подбирается комплекс гимнастических оздоровительных упражнений.
Эффективно воздействуют на патологию методы альтернативной медицины. Мануальные терапевты, благодаря их глубоким познаниям в области строения человеческого тела, определяют триггерные зоны, снимают симптоматику, стабилизируют общее состояние.
Оперативные способы
При артрозе 1 и 2 степени возможно проведение артроскопического дебридмента. Инструментальное вмешательство в сустав позволяет извлечь мелкие частички разрушенной хрящевой ткани и ввести в полость хондропротекторы, противовоспалительные средства.
При переходе патологии в 3 степень в плановом порядке проходит эндопротезирование – замена сустава имплантами. Эндопротезами замещают головку бедренной кости и вертлужную впадину (двухполюсное протезирование), либо только головку (однополюсное). После хирургического вмешательства для предотвращения развития воспалительного процесса назначается курс антибиотикотерапии. Профилактика тромбоза проводится с помощью препаратов, уменьшающих вязкость крови.
Осложнения
Отсутствие адекватного лечения при деформирующем артрозе тазобедренного сустава чревато последствиями в виде:
венозного застоя крови, приводящему к формированию тромбов;
сколиоза – искривление позвоночника;
нарушения в работе мочевыделительной системы.
Клинико-морфологические изменения, происходящие во второй и третьей стадии заболевания, приводят к утрате способности осуществлять основные физиологические потребности. У человека появляется нуждаемость в частичном или постоянном постороннем уходе. В таком случае придется официально доказать свою инвалидность. Что возможно потребует немалых сил и времени.

Питание и движение
Для восстановления функциональных способностей суставов и профилактики артроза рекомендованы ежедневные гимнастические упражнения. Тренировки способствуют укреплению мышечных структур, устраняют болезненность при движениях. Чтобы гимнастика не навредила, следует придерживаться некоторых правил:
начинать с минимальных нагрузок, повышая их постепенно;
тренировки разбивать на несколько подходов;
все движения выполнять неторопливо, без излишней резкости;
в процессе задействовать обе ноги;
при проявлении болезненных ощущений выполнение упражнений прекратить.
Не помешает небольшая прогулка на свежем воздухе. Чтобы снизить нагрузку на тазобедренные суставы следует воспользоваться тростью или костылем.
Упражнения и двигательная активность показаны только в период ремиссии, при обострении артроза физическая нагрузка на больные суставы исключается полностью.
Уделяется отдельное внимание питанию. Организм должен снабжаться питательными веществами с частотой 5-6 раз в день небольшими порциями. Из рациона исключаются:
животные жиры;
продукты, богатые пуриновыми соединениями;
алкогольная и табачная продукция.
Объем потребляемой жидкости увеличивается до 2 – 3 литров в день, в зависимости от массы тела и наличия сопутствующих заболеваний мочеотделительной системы.
Деформирующий артроз тазобедренного сустава – опасное заболевание, не подразумевающее самолечения. Употребление народных средств возможно в составе комплексной терапии с одобрения лечащего врача.
Источник
Основным
показанием к эндопротезированию тазобедренного сустава является деформирующий
артроз (коксартроз).
Эндопротезирование
тазобедренного сустава – это достаточно часто выполняемая операция. В среднем в
ней ежегодно нуждается 1 взрослый человек из 1000. Например, для Москвы — это около
8000 – 9000 пациентов в год. Хотя, нужно отметить, чёткой и достоверной
статистики на этот счёт нет и по сей день.
Для
пациентов же в операции эндопротезирования тазобедренного сустава главное,
пожалуй, то, что показания к операции определяет не столько хирург, сколько сам
пациент. И основное здесь – это утрата прежнего качества жизни, что и является, в абсолютном большинстве случаев, вкупе с диагнозом, показанием к
эндопротезированию тазобедренного сустава. Конечно, задачи врача определены и неизменны
– поставить диагноз, подобрать нужную конкретному человеку комплектацию
искусственного сустава, рассказать пациенту о всех возможных способах лечения,
выполнить операцию. Только операция позволяет в данном случае вернуть,
казалось бы, навсегда утраченное качество жизни.
- Причины и
виды деформирующих артрозов тазобедренного сустава
Что бы подобрать адекватную комплектацию эндопротеза, врачу необходимо
знать причину развития артроза. Чаще всего это:
Дисплазия (диспластический
коксартроз).
Дисплазия – неправильное развитие, недоразвитие компонентов собственного тазобедренного
сустава. Чаще — вертлужной впадины. Чисто механически (хотя патологические
процессы глубже) вертлужная впадина принимает на себя большую нагрузку, так как
размеры её меньше, чем в норме. В результате наступает ранний износ суставного
хряща как впадины, так и головки бедренной кости. Вследствие чего собственный сустав
быстро приходит в негодность. Крайняя же степень дисплазии – это врождённый
подвывих или даже вывих бедра, что по каким-то причинам не был устранён в
детском возрасте. Такие пациенты встречаются нередко и в настоящее время. Диспластические
коксартрозы часто сопровождаются укорочением конечности. Ортопеды Ильинской
больницы являются экспертами и в этом непростом вопросе – эндопротезировании
при тяжёлой дисплазии тазобедренного сустава, в том числе и с укорочением
конечности. Конечно, нужно понимать, что укорочение – это серьезная проблема.
Ведь когда конечность укорочена длительное время, натянутая в норме и
ненатянутая при потере длины ноги мышца перерождается в соединительную ткань. А
стабильность сустава, фактически отсутствие хромоты, зависит не только от
правильного соотношения костей (элементов эндопротеза) в суставе, но и от силы
мышц. Если пациент долго не соглашается на операцию эндопротезирования сустава
— с годами укорочение нарастает. Хирург восстанавливает длину, а хромота
остается, потому что не работает мышечный компонент. Мышцы в этом случае уже не
способны поддержать сустав в стабильном положении. Это нужно знать. Об этом
нужно помнить.
Травма сустава, перелом
(посттравматический коксартроз). Название говорит само за себя: в прошлом у пациента была
травма. Это, как правило, перелом шейки, головки бедренной кости или вертлужной
впадины. При этом, зачастую, даже при своевременно проведённом и адекватном
хирургическом лечении, элементы сустава разрушаются. В результате этого
процесса возникают показания к эндопротезированию тазобедренного сустава.
Асептический некроз. Развивается как в детском возрасте
(болезнь Пертеса), так и у взрослых индивидуумов. В результате ряда
взаимосвязанных патологических процессов вместо живой костной ткани головки
бедра образуется мёртвая. Клинических проявлений у асептического некроза
взрослых, как правило, нет, болевых ощущений тоже нет или они носят минимальный
характер. В местах некроза кости с течением времени образуются пустые
пространства – кисты. Вследствие нагрузки хрящ над кистами начинает проламываться,
в этот момент появляются болевые ощущения. В результате этих микропереломов развивается
деформация головки бедренной кости и теряется конгруэнтность в суставе.
Постинфекционный
коксартроз. Сегодня
таких коксартрозов стало меньше. Но они всё ещё встречаются как следствие
перенесенного гематогенного воспалительного заболевания или гнойных осложнений
ранее проведённого хирургического вмешательства. Раньше довольно частой
причиной служил туберкулёз сустава. Эндопротезирование же по поводу постинфекционного
коксартроза – достаточно сложная задача, так как воспалительный процесс при
неправильном подборе компонентов сустава может рецидивировать.
Коксартроз, развившийся
на фоне ревматических заболеваний. В эту группу можно отнести все ревматоидные артриты, псориатический,
подагрический артриты, болезнь Бехтерева и другие заболевания, исходом или
проявлением которых во многих случаях является деформация головки бедра и
вертлужной впадины с потерей как конгруэнтности, так и хрящевого покрова.
Особенностью эндопротезирования в таких случаях является то, что коксартроз
сопровождается у этих пациентов остеопорозом, с одной стороны, а с другой
стороны – поражением внутренних органов и систем с развитием сопутствующих
заболеваний. Здесь необходимо сочетание хирургического мастерства ортопеда с
комплексным общетерапевтическим подходом к до- и послеоперационному ведению
пациента. Именно такой подход и демонстрируют врачи Ильинской больницы.
Идиопатический (первичный)
коксартроз. Это
означает, что конкретную причину коксартроза в данном конкретном случае
выяснить не удалось. Такое состояние встречается нередко и с возрастом
количество первичных коксартрозов только возрастает. При этом без какой-то
явной причины у вполне здорового человека возникает боль в тазобедренном суставе,
нередко отдающая вниз по бедру вплоть до коленного сустава и ниже. При
рентгенологическом исследовании обнаруживается деформирующий артроз
тазобедренного сустава. Считается, что в развитии идиопатического коксартроза
большую роль играют нарушения обменных процессов, избыточный вес и
воспалительные реакции, как таковые. При этом хрящ механически стирается, а продукты
его распада вызывают асептическое (безмикробное) воспаление, что усугубляет
ситуацию. Недаром в англоязычной терминологии слово «артроз» практически не
встречается. Это всегда «артрит», то есть воспаление.
- Что же такое эндопротез
и из каких компонентов он состоит
Главный рабочий компонент эндопротеза тазобедренного сустава
— это так называемая пара трения: головка и элемент впадины, в котором эта
головка вращается. Эти компоненты, могут быть разными:
керамика-керамика (высокопрочная керамика),
керамика-полиэтилен, медицинская сталь-полиэтилен. Для использования каждой
пары трения есть свои показания и противопоказания. Не так давно была популярной
пара трения металл-металл. Однако, она показала свою невысокую эффективность и даже
способность вызывать некоторые сопутствующие заболевания. В настоящий момент мы
на эту пару трения в эндопротезировании тазобедренного сустава не
ориентируемся.

Эндопротез тазобедренного сустава
Источник изображения: shutterstock.com / Alex Mit
И так, пара трения – это искусственная головка и
искусственный элемент вертлужной впадины, обеспечивающие возможность движений в
суставе. Однако, для того, чтобы головку закрепить на бедре, необходима ножка. При
этом ножка, как стержень-рашпиль устанавливается в канал бедренной кости. А уже
на ножку надевается головка. Ножка может быть установлена как путем плотной
посадки (press-fit), так и на костный цемент. Именно по этому признаку различают цементное,
безцементное и комбинированное (смешанное) эндопротезирование. Костный цемент –
это материал, по составу близкий к стоматологическим пломбам химического
отвердения. В данном случае им заполняется канал в бедренной кости. Пока цемент
не затвердел, в канал устанавливается ножка, далее цемент застывает. Одно из
нечастых, но встречающихся осложнений, связанных именно с цементированием, это резкое
повышение температуры и давления в костномозговом канале бедренной кости.
Происходит это в момент застывания цемента, за счет чего возможны повышение
температуры тела пациента и даже микроэмболии. Поэтому там, где можно избежать применения
цемента, мы его избегаем. Где это невозможно сделать – анестезиологи нашей
больницы обеспечивают надёжную медикаментозную защиту пациента во время
операции и после.
Второй компонент пары трения – так называемый вкладыш –
устанавливается в чашку, которая, в свою очередь крепится в вертлужной впадине.
Бывают чашки, не требующие применения вкладыша. Чашка так же может быть
установлена за счет press-fit (плотной посадки) или на костном цементе. Костный цемент для
вертлужной впадины приходится чаще использовать тогда, когда мы выполняем не
первичное, а ревизионное эндопротезирование. Вот так выглядит одна из компоновок искусственного безцементного
тазобедренного сустава в сборе:
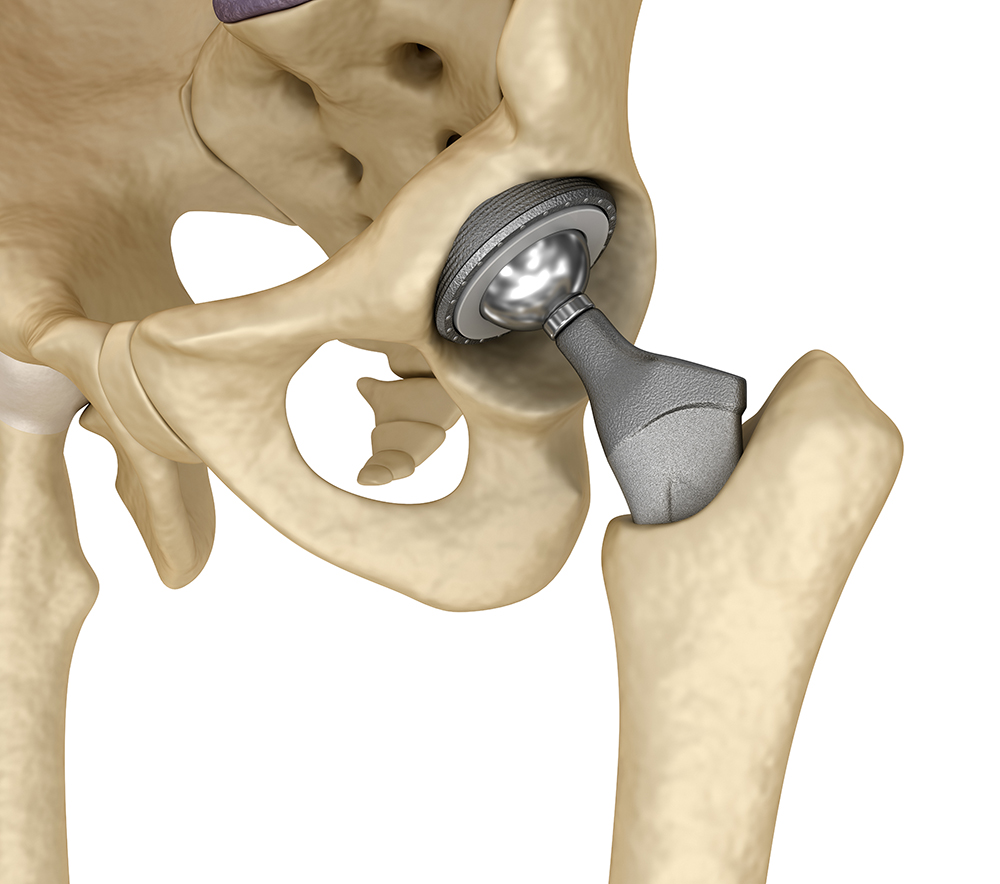
Установленный эндопротез тазобедренного сустава
Источник изображения: shutterstock.com / Alex Mit
- Виды эндопротезирования
Выделяют первичное и ревизионное эндопротезирование:
Первичное
эндопротезирование –
это операция эндопротезирования, как и следует из названия, выполняемая у
пациента впервые. Чаще всего пациент при данной операции находится в положении
или на спине, или на боку, редко на животе. Это зависит от предпочтений
хирурга, от особенности коксартроза, от индивидуальной анатомии, от особенности
выбранного протеза и так далее. В среднем операция длится от 40 минут до полутора
часов.
Ревизионное
эндопротезирование. Операция
по эндопротезированию уже была выполнена (возможно, вполне успешно), но с тех
пор прошло 20-25 лет, протез износился, и необходимо заменить либо весь
эндопротез, либо его отдельные компоненты. Однако, если предыдущий эндопротез
был установлен с явными техническими и технологическими ошибками, то тоже
выполняется ревизионное эндопротезирование. Ревизионное эндопротезирование — высочайший
класс хирургии. Требуется мощная реанимационная и анестезиологическая поддержка,
комплексный подход к до-, интраоперационному и послеоперационному ведению
пациента. Для проведения таких операций нужно серьёзное дорогостоящее оснащение,
которым оборудованы палаты и операционные Ильинской больницы.
- Обезболивание во время
и после операции
Признанным общемировым безопасным стандартом обезболивания
при выполнении операции эндопротезирования тазобедренного сустава является
спинальная анестезия. Однако, в ряде случаев возможны и другие виды
обезболивания. Анестезиологи Ильинской больницы владеют всем спектром
необходимых пособий и оснащены самым высокотехнологичным оборудованием для
проведения любого вида анестезии, которая требуется пациенту. В
послеоперационном периоде должный менеджмент осуществляет «госпитальная служба
боли» — уникальное подразделение нашей больницы, которому по силам справиться с
болевым синдромом любой степени выраженности.
- Послеоперационная
реабилитация
Послеоперационная реабилитация – это тот вопрос, который
всегда беспокоит наших пациентов. Но их беспокойства во многом беспочвенны.
Если процесс не запущенный, и коксартроз развивался относительно
непродолжительное время, то требуемые реабилитационные усилия не столь велики. Но,
всё же очень необходимы. Наши реабилитологи помогут пациенту встать на ноги, начать
ходить с помощью ходунков или костылей, пользоваться средствами гигиены, научат
ходить по лестнице, объясняют правила поведения и, в конце концов, помогут восстановить
утраченную силу мышц. Если же процесс достаточно запущенный, или операция
ревизионная, то усилия реабилитационной бригады трудно переоценить. В нашей
больнице есть прекрасный реабилитационный зал и квалифицированные специалисты по
реабилитации. Есть даже специальные палаты, в
которых можно с комфортом разместиться именно для прохождения углубленной и продолжительной
реабилитации.
Источник
