Что такое выдвижной ящик коленного сустава
В данной разделе мы хотим подробно остановиться на основных вопросах, касающихся особенностей диагностики повреждений передней крестообразной связки, а также рассмотреть технические особенности наиболее информативных клинических тестов. Как правило, причиной диагностических ошибок являются не только трудности обследования пациентов (особенно в остром периоде травмы), но и погрешности в тактике и технике выполнения клинических тестов. С нашей точки зрения, целенаправленное исследование коленного сустава позволяет в большинстве случаев не только своевременно диагностировать повреждения передней крестообразной связки, но и предположить локализацию и характер её повреждения.
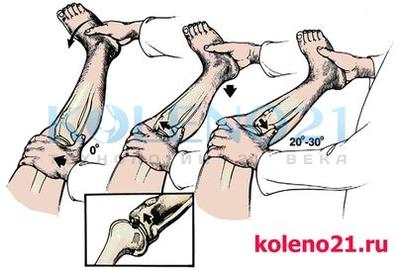
ТЕСТ ПЕРЕДНЕГО «ВЫДВИЖНОГО ЯЩИКА» (ПВЯ) направлен на диагностику повреждений передней крестообразной связки (ПКС) и основан на пассивном смещении голени кпереди. Тест следует выполнять в положении пациента лежа на спине, при согнутом под углом 60 и 90° коленном суставе. Обязательно тестирование сустава в трех положениях голени: нейтральном, наружной и внутренней ротации. Положительным следует считать тот тест, при котором смещение голени кпереди увеличивается более чем на 5 мм.
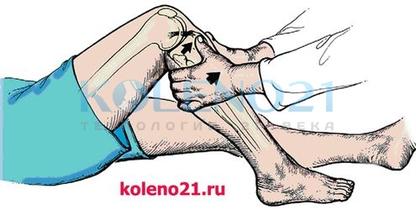 Схема выполнения теста переднего выдвижного ящика
Схема выполнения теста переднего выдвижного ящикаСледует помнить, что тест ПВЯ может быть положительным при выраженной гипотрофии четырехглавой мышцы бедра и без повреждения ПКС, что доказывает необходимость сравнительного исследования обоих коленных суставов.
В ряде случаев тест ПВЯ может быть отрицательным, что чаще связано с чисто механическими причинами: рефлекторным спазмом мышц конечности при выраженном болевом синдроме, блокадой сустава оторванным фрагментом мениска или свободным хондромным телом.
Для правильной интерпретации теста ПВЯ важно понимать биомеханику связочно-капсульного аппарата коленного сустава при различных положениях голени. Так, при наружной ротации голени в положении сгибания сустава под углом 90° происходит натяжение медиальных стабилизаторов (в то время как задняя крестообразная связка расслабляется), которые могут препятствовать смещению голени кпереди. При внутренней ротации голени медиальные стабилизаторы расслабляются, и их тормозящее действие прекращается. Напряженная в этом положении ЗКС также может мешать точному представлению о степени повреждения ПКС.
Особые трудности могут возникать при диагностике изолированных частичных повреждений ПКС, когда неповреждённый пучок связки, в положении нейтральной ротации препятствует переднему смещению голени. В этих случаях выполнение теста ПВЯ в двух положениях ротации голени позволит изменить биомеханику сохранившегося пучка связки, и более достоверно определить разрыв ПКС.
ТЕСТ LACHMAN является разновидностью теста ПВЯ. Он наиболее информативен для оценки состояния ПКС при невозможности сгибания коленного сустава до 90° и является одним из основных в комплексной клинической диагностике передней нестабильности коленного сустава. Особую ценность этот тест несет в случаях острых травм сустава. Тест Lachman выполняется в положении пациента лежа на спине при сгибании колена под углом в 15-30°. Исследователь располагается со стороны травмированного коленного сустава. Одноименной с поврежденной конечностью рукой он захватывает верхнюю треть голени, а другой рукой — нижнюю треть бедра, после чего производятся попытки смещения голени кпереди, а бедра кзади. При имеющемся повреждении ПКС и достаточном расслаблении мышц происходит отчетливо видимое и ощущаемое смещение голени кпереди.
При выполнении этого теста могут быть допущены ошибки. Так, внутренняя ротация голени может препятствовать её смещению кпереди, что неизбежно приведёт к диагностическим ошибкам. В то же, время по аналогии с тестом ПВЯ, наружная ротация голени будет способствовать большей информативности теста.
Положительный тест Lachman при свежем разрыве
Положительный тест Lachman при свежем разрыве
Pivot-shift тест наиболее информативен при изолированном повреждении ПКС. Сегодня этот тест признан одним из основных, для диагностики и документирования хронической передней нестабильности коленного сустава.
Pivot-shift тест проводится в положении больного лежа на спине. Исследователь поднимает стопу исследуемой конечности и создаёт внутреннюю ротацию голени с одновременным ее отведением. При имеющемся повреждении ПКС происходит подвывих латерального мыщелка большеберцовой кости кпереди. Сустав медленно сгибается. Тест считается положительным, если при угле сгибания коленного сустава в 20-30° отчетливо ощущается смещение (вправление) мыщелка кзади.
 Схема выполнения pivot-shift теста
Схема выполнения pivot-shift тестаВажно понимать патогенез этого теста. В положении разгибания и внутренней ротации голени, илиотибиальный тракт располагаясь спереди от латерального надмыщелка бедра, не препятствует смещению латерального мыщелка большеберцовой кости кпереди. При сгибании коленного сустава, илиотибиальный тракт «перескальзывает» через надмыщелок и становится сгибателем голени, возвращая её в нормальное положение.
АКТИВНЫЙ ДИНАМИЧЕСКИЙ ТЕСТ ПЕРЕДНЕГО ВЫДВИЖНОГО ЯЩИКА основан на переднем смещении голени при активном сокращении четырехглавой мышцы бедра. Этот тест наиболее информативен при хронической нестабильности коленного сустава. Он выполняется в положении пациента лежа на спине при согнутом на 90⁰ коленном суставе и нейтральном положении голени. При активных сокращениях четырехглавой мышцы бедра происходит переднее смещение голени. Важно помнить, что далеко не все пациенты могут продемонстрировать этот тест. Как правило, активный динамический тест ПВЯ бывает положительным у пациентов с хорошим тонусом ЧГМБ.
Артроскопия
является наиболее информативным методом диагностики повреждений коленного сустава, позволяющим с наибольшей точностью определить характер разрыва или отрыва передней крестообразной связки, диагностировать сопутствующие повреждения менисков, хряща и др. Информативность артроскопии по данным мировой литературы приближается к 100 %.
Проксимальный (от бедра) отрыв ПКС.
Субсиновиальный срединный разрыв ПКС.
Разрыв ПКС 5 летней давности. Связка лизирована.
Частичный свежий отрыв ПКС от бедра.
Свежий дистальный отрыв ПКС
Полный свежий проксимальный отрыв ПКС (от бедра)
Полный проксимальный отрыв передней крестообразной связки 2-х месячной давности.
Субсиновиальный разрыв передней крестообразной связки.
Источник
 Повреждение крестообразных связок: передняя крестообразная связка повреждается значительно чаще задней.
Повреждение крестообразных связок: передняя крестообразная связка повреждается значительно чаще задней.
Клиника. Основным в диагностике повреждения крестообразных связок коленного сустава является симптом «выдвижного ящика». Для правильного его определения необходимо полное расслабление мышц бедра, для чего голень устанавливают под прямым углом. Данный симптом можно проверить в положении больного на стуле или лежа на кровати. Больной кончиками пальцев больной ноги упирается или в ботинок врача (если сидит на стуле), или в бедро исследующего (если лежит). Врач охватывает левой рукой нижнюю треть пораженного бедра больного, а правой удерживает его голень, после чего производит выдвижение голени кпереди (на себя). Если голень смещается кпереди по отношению к бедру, это указывает на разрыв передней крестообразной связки и называется положительным симптомом «переднего выдвижного ящика». Если голень по отношению к бедру под действием руки врача.смещающей ее назад, легко движется назад, это называется симптомом «заднего выдвижного ящика» и указывает на разрыв задней крестообразной связки (рис. 224).

Рис. 224. Симптом «выдвижного ящика». а — переднего; б — заднего: к — смешение в обе стороны при повреждении обеих крестообразных связок; г—определение симптома в лежачем положении больного.
При частичных разрывах крестообразных связок указанные симптомы могут отсутствовать или бывают слабо выражены. При частичном повреждении крестообразных связок накладывают гипсовую повязку до верхней трети бедра. Повязку снимают через 5 нед. Трудоспособность восстанавливается через 6—7 нед. Операция показана в том случае, если установлен полный разрыв связки. Надо помнить, что передняя крестообразная связка часто разрывается вместе с боковой. Операцию восстановления связки лучше всего производить в первые 5 дней после травмы, так как уже через 2 нед первичное восстановление связочного аппарата значительно затруднено. Поэтому, если операция не сделана в первые дни после травмы, ее нужно отложить на 2 мес. Этот срок считается оптимальным, так как в суставе еще не наступили дегенеративные изменения и, главное, мышцы бедра еще не атрофировались. В ранние сроки после полного разрыва крестообразной связки (до 5 дней) оторванный конец ее подшивают к обычному месту прикрепления чрескостным швом. После операции накладывают гипсовую повязку до верхней трети бедра на 6—7 нед.
Для восстановления передней крестообразной связки в поздние сроки пользуются лавсанопластикой. Сложность операции заключается в прочном закреплении на кости обоих концов лавсановой ленты. Удачной в этом плане является операция Силина — лавсанопластика передней крестообразной связки V-образным швом (рис. 225).

Рис. 225. Лавсанопластика передней крестообразной связки У-образным швом по Силину. Объяснение в тексте.
Операцию проводят под наркозом или внутрикостной анестезией. Сустав вскрывают медиальным парапателлярным разрезом. После ревизии сустава и уточнения диагноза в наружном мыщелке бедра и в большеберцовой кости с помощью сверла или шила формируют три канала (рис. 225, а). При этом канал большего диаметра в мыщелке бедра должен открываться в полость сустава на наружной поверхности ме-жмышелковой ямки у места прикрепления связки. Заканчивается канал выше наружного надмыщелка. Два канала меньшего диаметра открываются общим отверстием у места прикрепления крестообразной связки к передней ямке межмыщелкового возвышения большеберцовой кости. Расходясь в стороны в ди-стальном направлении, каналы заканчиваются на 3—5 см ниже переднего края большеберцовой кости на расстоянии 2—3 см друг от друга. Сложенная вдвое лавсановая лента завязывается у перегиба массивным тугим узлом и проводится через канал в мыщелке бедра. Концы ленты разъединяются и проводятся через каналы большеберцовой кости (рис. 225, б). Лента натягивается и завязывается на передней поверхности большеберцовой кости (рис. 225, в). Рану зашивают наглухо. При этом лавсан тщательно изолируется от подкожной клетчатки мягкими тканями.
После операции накладывают гипсовую повязку до верхней трети бедра на 3—4 нед. После снятия повязки проводят разработку движений в суставе, массаж, физиотерапию. Трудоспособность восстанавливается через 7—8 нед с момента операции.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Классическим для определения повреждения передней крестообразной связки (ПКС) является тест «переднего выдвижного ящика». Для проверки медиальной и латеральной стабильности коленного сустава применяют тест ротационного выдвижного яишка (pivot-schift). Согнутую в коленном суставе подуглом 60-90 ногу фиксируют в положении внутренней ротации иод углом 30° и вытягивают кпереди — таким образом проверяют наружную стабильность сустава. Повторяя пробу при наружной ротации голени на 15 °, проверяют медиальную стабильность сустава.
Увеличение «выдвижного ящика» при наружной ротации свидетельствует о повреждении ПКС и медиального капсульно-связочного аппарата. Положительный симптом переднего «выдвижного ящика» при внутренней ротации свидетельствует о повреждении ПКС, латеральной боковой связки, задне-наружного отдела капсулы.
Тест заднего «выдвижного ящика» применяют для оценки задней крестообразной связки. Техника его определения такая: положение больного на спине, нога согнута в коленном суставе до 80-90 °. Врач, проводящий исследование, фиксирует стопу пациента своим бедром и толкает голень назад. При положительном тесте голень движется кзади относительно мыщелков бедра.
Признак заднего провисания. Пациент лежит на спине в расслабленном положении, поддистальный участок бедра подкладывают подушку, а стопа расположена горизонтально. Если задняя крестообразная связка разорвана, то находящаяся без опоры голень смещается кзади, а наблюдаемая состороны передняя поверхность проксимального отдела голени кажется провисающей.
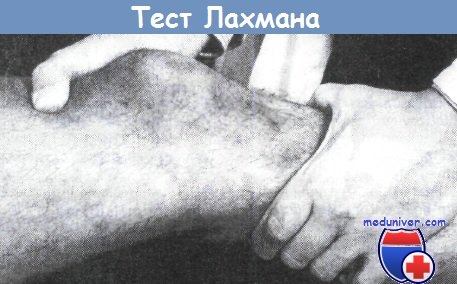
Проведение теста Лахмана.
При осуществлении теста положение рук и направление действия сил имеют решающее значение.
Любые отклонения в сторону интерпретируются как положительные результаты до тех пор, пока не будет доказано обратное.
Тест Мак-Муррея — провокационная оценка выявляет потрескивание или блокаду. Врач, проводящий исследование, зажимает нижнюю часть голени, сгибая и разгибая колено и одновременно вращая голень внутрь или кнаружи по отношению к бедренной кости. Другой рукой врач пальпирует коленный сустав, проверяя ощущение потрескивания в области мениска.
Некоторые пациенты оказываются неспособными выдержать потное обследование коленного сустава вследствие сильной боли. Иногда невозможно установить адекватный диагноз без полного мышечного расслабления. В таких случаях обследование пациента проводится с применением анестезии. Для проведения тщательного обследования необходима общая или спинномозговая анестезия, поскольку местной или внутрисуставной анестезии часто бывает недостаточно, особенно для проверки целостности боковых и передней крестообразной связок. До операции обычно устанавливают рабочий диагноз. Обследование под анестезией очень важно, так как дает возможность врачу повторить вышеописанные приемы проверки связок при полном расслаблении пациента и получить точную градацию степени нестабильности коленного сустава.
Рентгенографию следует проводить после любой острой травмы коленного сустава. Если травма тяжелая и пациент жалуется на боль при движении в коленном суставе, то рентгенографию делают до начала объективного обследования. Переломы должны быть вправлены до проведения манипуляций с коленным суставом, так как смещение перелома может повредить уязвимые сосудисто-нервные структуры.
Передне-задняя и боковая рентгенограммы коленного сустава наилучшим образом визуализируют большеберцово-бедренный и большеберцово-малоберцовый суставы. Горизонтальная или тенгенциальная проекции позволяют дать оценку пателло-бедренного сустава и обеспечивают вид надколенника без помех. Рентгеновские снимки при состоянии напряжения, в положении насильственной варизации или вальгизации могут свидетельствовать о повреждении связок.
При магнитно-резонансном исследовании можно увидеть мениски, крестообразные и боковые связки, выпот и гематомы, субхондральные и хондральные повреждения. Поскольку ЯMP является дорогостоящим методом, его стоимость не во всех случаях оправдывается.
Для диагностики и лечения суставных нарушений широко применяют артроскопию коленного сустава. Непосредственная визуализация внутрисуставных структур обеспечивает в большинстве случаев точный диагноз. Диагностическая артроскопия часто сочетается с терапевтической, например, стертый мениск или суставная мышь отсекается и удаляется во время одной и той же процедуры.
Таким образом, при диагностике травм коленного сустава следует ориентироваться на клинические, рентгенологические, артроскопические и другие методы исследования.
— Читать далее «Ушиб коленного сустава. Повреждения мениска коленного сустава»
Оглавление темы «Переломы бедра. Травмы коленного сустава»:
1. Переломы дистального отдела бедра. Диагностика и лечение переломов дистального отдела бедра
2. Надмыщелковые переломы бедра. Полные внутрисуставные переломы
3. Осложнения дистальных переломов бедра. Прогноз дистальных переломов бедра
4. Травма коленного сустава. Диагностика травм коленного сустава
5. Тесты коленного сустава. Определение нестабильности коленного сустава
6. Ушиб коленного сустава. Повреждения мениска коленного сустава
7. Симптомы повреждения мениска. Лечение повреждений мениска
8. Повреждения связочного аппарата коленного сустава. Изолированные повреждения передней крестообразной связки
9. Лечение повреждений передней крестообразной связки. Операции на передней крестообразной связке
10. Повреждения задней крестообразной связки. Повреждения боковых связок коленного сустава
Источник
