Что такое пкс правого коленного сустава
Коленный сустав – второй по величине сустав человеческого организма после тазобедренного. Каждый из двух коленных суставов принимает на себя примерно половину всей массы тела. Для стабилизации сустава, выражаясь языком обывателя, «чтобы колено не болталось», природой предусмотрены специальные связки: передняя и задняя крестообразные, медиальная и латеральная коллатеральные.
Передняя крестообразная связка соединяет наружный (внешний, латеральный) мыщелок бедренной кости с передним отделом плато большеберцовой кости. Общее направление хода волокон связки – сверху вниз, спереди назад и снаружи внутрь. Такое положение определяют её основные функции: предотвращать избыточное смещение большеберцовой кости вперед, а также обеспечивать ротационную стабильность (не допускать избыточного вращения) в коленном суставе. Большая частота разрывов передней крестообразной связки обусловлена повышенными требованиями, предъявляемыми к коленному суставу во время занятий всеми активными видами спорта (особенно, горными лыжами, футболом, баскетболом, большим теннисом). Связка эта довольно толстая (примерно с мизинец толщиной) и прочная. Тем не менее, даже такого запаса прочности при избыточных «разрывных» нагрузках, выпадающих на колено, оказывается недостаточно и может появиться как микроповреждение, так и полный её разрыв.
Механизм травмы обычно непрямой: при резкой смене направления движения, приземлении после прыжка, падении на горных лыжах происходит резкое вращение внутри большеберцовой кости и ее смещение вперед, следствием чего является разрыв ПКС. Чаще всего происходит отрыв связки от места ее прикрепления к бедру – на самом тонком участке связки. Нередко разрыв ПКС сопровождается частичным или полным разрывом менисков (хрящевые «прокладки» между бедренной и большеберцовой кости, выполняющие амортизационную функцию). В случаях отрыва части мениска возможна блокировка колена с невозможностью выполнить сгибание/разгибание в нём. Обычно момент такой травмы сопровождается резкой болью, хрустом, и затем появлением отёка колена. Из-за повреждения надкостницы, обильно кровоснабжающейся, в полости сустава появляется кровь (гемартроз). Сама же связка практически не снабжена кровеносными сосудами, что делает её самостоятельное восстановление невозможным. Диагноз разрыва ПКС ставится на основе клинического осмотра (симптом «переднего выдвижного ящика», тест Лахмана и т.п.) и результатов магнитно-резонансной томографии (МРТ). При частичном разрыве ПКС даже с помощью МРТ не всегда возможно достоверно его выявить. В таких случаях рекомендуется проведение диагностической артроскопии.
Лечебная тактика сводится к двум основным направлениям: хирургическое лечение и консервативная терапия. При хирургическом лечении выполняется пластика передней крестообразной связки с помощью собственных тканей организма пациента. В случае, если пациент – профессиональный спортсмен, используется собственное сухожилие надколенника. Если же пациент не занимается спортом профессионально, то берётся сухожильная ткань из т.н. «гусиной лапки» — сухожилий трёх мышц бедра (портняжной, полусухожильной и тонкой). Консервативная же терапия – комплекс реабилитационных мероприятий, направленных на стабилизацию колена с помощью укрепления собственной мускулатуры. С этой целью применяются специальные упражнения, направленные на укрепление четырёхглавой мышцы бедра – основной стабилизирущей коленный сустав мышцы, особенно, медиальной её головки. Однако, активными видами спорта при консервативном лечении заниматься уже, увы, не получится, так как полной стабилизации коленного сустава достичь не удастся.
После хирургического лечения (пластики ПКС) на первый план выходит реабилитация, которую необходимо начинать со второго дня после операции. Несколько раз в день производится пассивное сгибание и разгибание колена с определённой частотой и с заданной амплитудой на специальном тренажёре («Кинетек», «Артромот» или аналогах). Затем подключаются упражнения, тренирующие мышцы бедра как изометрического, так и изотонического характера. Параллельно проводится аппаратная физиотерапия (магнит, миостимуляция). Позже подключаются упражнения в воде (гидрокинезиотерапия) и активные упражнения на тренажёрах (механотерапия). Ввиду сложности оперативного лечения, склонности мышц бедра (особенно, четырёхглавой), к атрофии, а мышц задней поверхности бедра – к укорочению, существует риск формирования сгибательной контрактуры коленного сустава (то есть ограничения разгибания). К тому же всегда есть риск повторного повреждения уже новой, имплантированной связки. Поэтому необходимо очень осторожно, и в то же время, интенсивно проводить реабилитацию, чтобы быстро вернуть пациента к активной жизни.
Подавляющее большинство как хирургов-травматологов, так и реабилитологов считают, что минимальный срок полного восстановления пациента после пластики ПКС составляет от 6 до 8 месяцев. Специалистами клиники Топфизио и сертифицированной FIFA клиники Villa Stuart (Италия) разработана и великолепно себя зарекомендовала уникальная методика комплексного лечения разрывов связок коленного сустава, которая достоверно сокращает сроки полного восстановления после пластики как передней, так и задней крестообразной связок в два раза, то есть до 3,5-4,5 месяцев. По данной методике успешно вылечены многие спортсмены мирового уровня, такие, как легендарный нападающий ФК «Рома» (“Roma”) Франческо Тотти (Francesco Totti), вратарь ФК «Дженоа» (“Genova”), Маттиа Перин (Mattia Perin) и многие другие. Если с момента травмы прошло не более одной недели, то можно выполнить пластику крестообразной связки и сразу приступить к реабилитации, сначала в условиях стационара клиники Villa Stuart, затем в стенах московской клиники Топфизио. В том случае, когда травме уже более недели, необходима сначала специальная предоперационная подготовка, заключающаяся в устранении контрактуры и укреплении мускулатуры, существенно сокращающая последующую послеоперационную реабилитацию. Во всех случаях опытные специалисты Топфизио совместно с итальянскими коллегами подберут оптимальную тактику лечения в индивидуальном порядке.
Источник
РАЗРЫВ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ КОЛЕННОГО СУСТАВА (ПКС)
АРТРОСКОПИЧЕСКАЯ ПЛАСТИКА КРЕСТООБРАЗНОЙ СВЯЗКИ КОЛЕНА
Стоимость консультации
оперирующего хирурга — 2.000 рублей
Разрыв передней крестообразной связки (ПКС) является часто встречающимся у спортсменов повреждением, требующим хирургического вмешательства, и нередко сопровождается повреждением других структур коленного сустава. Вместе с крестообразной связкой повреждаются мениски, боковые связки и даже хрящевые поверхности.
Передняя крестообразная связка выполняет функцию стабилизатора, заставляя коленный сустав при движении смещаться относительно физиологической оси вращения, ее прочность соответствует 200 кг на разрыв. По статистике у женщин крестообразная связка повреждается в 4 раза чаще, чем у мужчин. В случае повреждения ПКС происходит нарушение физиологической оси вращения в суставе, что приводит к повреждению хряща и менисков. Помимо механической стабилизации крестообразная связка выполняет так же роль чувствительного органа, обеспечивая кинестезию (чувство движения) и проприцепцию (чувство положения колена в пространстве).
Реконструкция передней крестообразной связки (ПКС) коленного сустава с новейшей технологией All-Inside
— воссоздание анатомических особенностей ПКС почти со 100% точностью
— обеспечение полноценной биомеханики и стабильности коленного сустава
— подходит для детей и подростков с открытой зоной роста
— быстрое восстановление и реабилитация
Повреждения ПКС чаще встречаются у спортсменов в тех видах спорта, где нужны крутящие движения в колене, а также резкие ускорения (игровые виды спорта, горные лыжи, футбол, батут). Основной жалобой, предъявляемой пациентами при разрыве ПКС, является неустойчивость коленного сустава, то есть появляется ощущение «расхождения» костей относительно друг друга в коленном суставе — подвывихивание. Это ощущение чаще возникает при неловком движении либо при ускорении.
Комментарий оперирующего хирурга Миленина Олега Николаевича:
Я выполняю артроскопические операции на крестообразных связках с 1997 года.
Вылечил около трех тысяч пациентов.
Мой принцип-максимальное использование органосохраняющих технологий.
Пластика связки является «золотым стандартом» лечения повреждений ПКС в современной спортивной медицине. При умелом выполнении данной операции функциональное восстановление достигается в 95 % случаев.
Меня часто спрашивают молодые спортсмены:
«Можно ли не восстанавливать ПКС, а просто закачать мышцы? Могу ли я все время продолжать тренировки в хорошем наколеннике и не оперироваться?»
Отвечаю.
Даже если «закачать» мышцы бедра и голени и носить наколенник усиленного типа операция потребуется скорее рано, чем когда-нибудь…
Кручение в коленном суставе невозможно компенсировать мышцами, потому что по бокам коленного сустава нет мышц, закачивание которых компенсировали бы нагрузки на скручивание.
По современным данным повреждение более 30 процентов волокон передней крестообразной связки следует оперировать, так как связка всегда разрывается полностью в течении 2 лет.
Обычно это происходит при незначительной травме в виде подвывиха коленного сустава с травмированием менисков и хряща.
При осмотре пациента меня прежде всего интересует три параметра:
-первый -это механизм травмы
-второй- ход волокон связки на снимке ЯМРТ
-третий- превалирующий компонент нестабильности (симптомы pivot shift и anterior drow).
Какой трансплантат для ПКС лучше?
Для молодых пациентов с массой тела до 100 кг предпочтительней использовать собственное сухожилие полусухожильной мышцы. Так как полусухожильная мышца полностью регенерирует через 4 месяца.
Крепится новая связка при помощи биодеградируемых, то есть рассасывающихся фиксаторов последнего поколения. Фиксаторы со временем рассосутся и заменяться собственной костью.
У пациентов с крупными суставами и большой массой тела использую сухожилие четырехглавой мышцы бедра. Фиксаторы при этом так же рассасывающиеся.
А у пациентов со свежим разрывом ПКС, в ряде случаев, использую имплант FiberTape по технологии Internal Brace, который устанавливаю внутрь разорванной крестообразной связки для полного срастания волокон.
2. Укладка пациента на операционный стол
3. Установка артроскопической оптики и манипуляторов
4. Сухожилие для новой связки получено
Показать больше
5. Трансплантат передней крестообразной связки на сшивании
6. Формирование тоннелей под контролем артроскопической оптики
7. Установка трансплантата ПКС в коленный сустав
8. Артроскопическая пластика крестообразной связки завершена
Показать больше
Мужчина, 28 лет, пластика ПКС давностью в один год.
Трансплантат из сложенных втрое сухожилий полусухожильной и сдвоенной нежной мышцы .
На МРТ трансплантат новой передней крестообразной связки неотличим от связки порванной при травме.
Источник
В данной разделе мы хотим подробно остановиться на основных вопросах, касающихся особенностей диагностики повреждений передней крестообразной связки, а также рассмотреть технические особенности наиболее информативных клинических тестов. Как правило, причиной диагностических ошибок являются не только трудности обследования пациентов (особенно в остром периоде травмы), но и погрешности в тактике и технике выполнения клинических тестов. С нашей точки зрения, целенаправленное исследование коленного сустава позволяет в большинстве случаев не только своевременно диагностировать повреждения передней крестообразной связки, но и предположить локализацию и характер её повреждения.
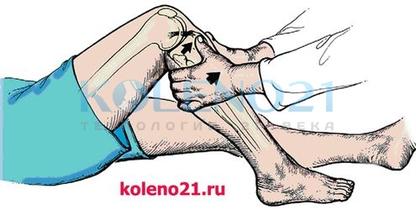
ТЕСТ ПЕРЕДНЕГО «ВЫДВИЖНОГО ЯЩИКА» (ПВЯ) направлен на диагностику повреждений передней крестообразной связки (ПКС) и основан на пассивном смещении голени кпереди. Тест следует выполнять в положении пациента лежа на спине, при согнутом под углом 60 и 90° коленном суставе. Обязательно тестирование сустава в трех положениях голени: нейтральном, наружной и внутренней ротации. Положительным следует считать тот тест, при котором смещение голени кпереди увеличивается более чем на 5 мм.
 Схема выполнения теста переднего выдвижного ящика
Схема выполнения теста переднего выдвижного ящикаСледует помнить, что тест ПВЯ может быть положительным при выраженной гипотрофии четырехглавой мышцы бедра и без повреждения ПКС, что доказывает необходимость сравнительного исследования обоих коленных суставов.
В ряде случаев тест ПВЯ может быть отрицательным, что чаще связано с чисто механическими причинами: рефлекторным спазмом мышц конечности при выраженном болевом синдроме, блокадой сустава оторванным фрагментом мениска или свободным хондромным телом.
Для правильной интерпретации теста ПВЯ важно понимать биомеханику связочно-капсульного аппарата коленного сустава при различных положениях голени. Так, при наружной ротации голени в положении сгибания сустава под углом 90° происходит натяжение медиальных стабилизаторов (в то время как задняя крестообразная связка расслабляется), которые могут препятствовать смещению голени кпереди. При внутренней ротации голени медиальные стабилизаторы расслабляются, и их тормозящее действие прекращается. Напряженная в этом положении ЗКС также может мешать точному представлению о степени повреждения ПКС.
Особые трудности могут возникать при диагностике изолированных частичных повреждений ПКС, когда неповреждённый пучок связки, в положении нейтральной ротации препятствует переднему смещению голени. В этих случаях выполнение теста ПВЯ в двух положениях ротации голени позволит изменить биомеханику сохранившегося пучка связки, и более достоверно определить разрыв ПКС.
ТЕСТ LACHMAN является разновидностью теста ПВЯ. Он наиболее информативен для оценки состояния ПКС при невозможности сгибания коленного сустава до 90° и является одним из основных в комплексной клинической диагностике передней нестабильности коленного сустава. Особую ценность этот тест несет в случаях острых травм сустава. Тест Lachman выполняется в положении пациента лежа на спине при сгибании колена под углом в 15-30°. Исследователь располагается со стороны травмированного коленного сустава. Одноименной с поврежденной конечностью рукой он захватывает верхнюю треть голени, а другой рукой — нижнюю треть бедра, после чего производятся попытки смещения голени кпереди, а бедра кзади. При имеющемся повреждении ПКС и достаточном расслаблении мышц происходит отчетливо видимое и ощущаемое смещение голени кпереди.
При выполнении этого теста могут быть допущены ошибки. Так, внутренняя ротация голени может препятствовать её смещению кпереди, что неизбежно приведёт к диагностическим ошибкам. В то же, время по аналогии с тестом ПВЯ, наружная ротация голени будет способствовать большей информативности теста.
Положительный тест Lachman при свежем разрыве
Положительный тест Lachman при свежем разрыве
Pivot-shift тест наиболее информативен при изолированном повреждении ПКС. Сегодня этот тест признан одним из основных, для диагностики и документирования хронической передней нестабильности коленного сустава.
Pivot-shift тест проводится в положении больного лежа на спине. Исследователь поднимает стопу исследуемой конечности и создаёт внутреннюю ротацию голени с одновременным ее отведением. При имеющемся повреждении ПКС происходит подвывих латерального мыщелка большеберцовой кости кпереди. Сустав медленно сгибается. Тест считается положительным, если при угле сгибания коленного сустава в 20-30° отчетливо ощущается смещение (вправление) мыщелка кзади.
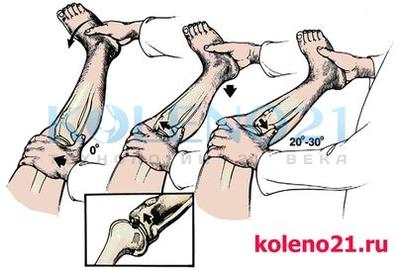 Схема выполнения pivot-shift теста
Схема выполнения pivot-shift тестаВажно понимать патогенез этого теста. В положении разгибания и внутренней ротации голени, илиотибиальный тракт располагаясь спереди от латерального надмыщелка бедра, не препятствует смещению латерального мыщелка большеберцовой кости кпереди. При сгибании коленного сустава, илиотибиальный тракт «перескальзывает» через надмыщелок и становится сгибателем голени, возвращая её в нормальное положение.
АКТИВНЫЙ ДИНАМИЧЕСКИЙ ТЕСТ ПЕРЕДНЕГО ВЫДВИЖНОГО ЯЩИКА основан на переднем смещении голени при активном сокращении четырехглавой мышцы бедра. Этот тест наиболее информативен при хронической нестабильности коленного сустава. Он выполняется в положении пациента лежа на спине при согнутом на 90⁰ коленном суставе и нейтральном положении голени. При активных сокращениях четырехглавой мышцы бедра происходит переднее смещение голени. Важно помнить, что далеко не все пациенты могут продемонстрировать этот тест. Как правило, активный динамический тест ПВЯ бывает положительным у пациентов с хорошим тонусом ЧГМБ.
Артроскопия
является наиболее информативным методом диагностики повреждений коленного сустава, позволяющим с наибольшей точностью определить характер разрыва или отрыва передней крестообразной связки, диагностировать сопутствующие повреждения менисков, хряща и др. Информативность артроскопии по данным мировой литературы приближается к 100 %.
Субсиновиальный срединный разрыв ПКС.
Разрыв ПКС 5 летней давности. Связка лизирована.
Частичный свежий отрыв ПКС от бедра.
Свежий дистальный отрыв ПКС
Полный свежий проксимальный отрыв ПКС (от бедра)
Полный проксимальный отрыв передней крестообразной связки 2-х месячной давности.
Субсиновиальный разрыв передней крестообразной связки.
Источник
«Самая лучшая операция та, которую удалось избежать» — Николай Пирогов. Но бывает так, что или слишком долго «бегал», или в принципе «бегать»/«убежать» не смог. Именно в такую ситуацию я попал чуть более года назад, когда, в прямом смысле этого слова, приполз к хирургу с просьбой избавить от постоянной боли в колене. Почти 12 лет я лечился консервативно. Успешно, почти ни в чем себя не ограничивал — привыкнуть можно ко всему. Но старая болячка меня застала врасплох и не дала мне больше шанса на выбор. Операция через 3 дня и…
Далее я должен сделать обязательную ремарку. Все написанное далее — субъективно мое лично мнение и моя ситуация. В медицине практически не бывает одинаковых случаев. Все, даже самые стандартные, заболевания сугубо индивидуальны. Именно поэтому я буду часто использовать слова: «почти», «наверное», «скорее всего», «часто», «бывает» и т.д. Тогда зачем я об этом пишу? У меня не было выбора, но если он есть? По своему опыту, рассказам знакомых и тех, кто прошел этот путь со мной в клиниках, я сделал для себя четкий вывод — операций без осложнений почти не бывает. Наверное, не может быть в принципе. Только вот беда — врачи (хирурги) об этом не говорят, а если и говорят, то вскользь. Да, они могут часами рассказывать о методиках проведения операции, об истории, о статистике, о деталях. Но минимум об осложнениях и побочках, а если и скажут, то только о главных или обязательных, или о тех, которые встречаются более, чем у 60% пациентов. Но ведь есть и другие 40%. Все это на фоне жуткого стресса и боли, что еще сильнее сказывается на понимании происходящего. Как было верно подмечено в одной из статей на geektimes, цитата: «Как и большинство хирургов, они потеряли интерес сразу после того, как операция была признана успешной». В итоге, пациент часто сталкивается с осложнениями не только сразу после операции, а часто позже, уже забыв о недуге.
Само хирургическое вмешательство, как выясняется, это и не такой большой процент в успехе выздоровления. Не, от рук хирурга, конечно, все зависит на 99%. Но еще есть наркоз/анестезия, реабилитация, курсы лекарств, ЛФК, физиотерапия, режим питания/дня и многое другое. К пуговицам претензии есть? Нет — тогда это уже не совсем к хирургу. Эта статья не о хирургии и даже не о медицине в научном смысле этого слова. А о том, что хочется, чтобы врачи почаще открывали рот и больше объясняли пациенту все возможные риски и осложнения. Это, может быть, не особо важно для них, мастеров этого ювелирного дела. Это важно для нас — пациентов, так как мы хотим знать, что нас ждет не только во время операции, но и до и после. А различные проблемы будут: повторюсь — операций без осложнений практически не бывает. Но обо всем по порядку.
Я никогда не был профессиональным спортсменом, но все мое детство прошло на стадионе, где мы всем районом пинали мяч в импровизированные ворота из портфелей. Школьные годы, студенчество — я не мог жить без игры. Играл по несколько раз в неделю: за студенческую команду в футбол, за любительскую — в хоккей. Несмотря на старую экипировку или даже частичное ее отсутствие я умудрялся отделываться синяками или небольшими микротравмами. До тех пор, пока не доигрался до резко опухшего правого колена. В те времена еще не была распространена привычная нам сейчас диагностика по МРТ. Максимум рентген, осмотр и слова районного травматолога типа «до свадьбы заживет». Далее был частично самодельный ортез на шарнирах. Я активно играл еще 2,5 года. Тогда и ортез уже перестал помогать. Благодаря хорошим людям я смог договориться о консультации с врачом одного профессионального клуба, где мне и поставили диагноз разрыва ПКС, да еще с круглыми глаза удивились, как я смог играть все это время. В России тогда артороскопию не делали, а только полное раскрытие сустава, а денег на Германию у меня-студента, естественно, не было. Тогда решением стало консервативное лечение. Да, со спортом пришлось закончить, но я долго жил обычной жизнью пока в один дождливый вечер проблема не вернулась. Повторное консервативное лечение (на котором я настаивал) уже не помогло, и как выяснилось позже, и не могло помочь.
Сейчас, в 2016м году, артроскопия — золотой стандарт при операциях на мениске или пластике связок коленного сустава. Совсем не то, что было в 2003-м. Теперь это малоинвазивная процедура, минимум швов. И цены не особо кусачие. Не буду останавливаться на вопросе выбора клиники и хирурга — это не так важно в данном повествовании и сугубо индивидуально. Все, с кем я встречался, говорили примерно одно и тоже — все пройдет относительно легко, через 3-4 дня домой, через 3-4 недели уже буду ходить, пусть и с костылями. Через 3-4 месяца — плавать и бегать. Через полгода буду как новенький, а через год, так «смогу на пианино играть, хотя раньше не умел». Важно! Сейчас прошел год с момента 1й операции. По факту, я действительно уже бегаю, играю в пинг-понг и даже плаваю. Хожу в фитнесс-клуб. Но тогда я даже не догадывался и не понимал, насколько тернист этот путь. Насколько часто придется переступать через боль и страх, пережить осложнения и получить побочные явления. Это именно то, о чем меня особо не предупреждали (или не акцентировали внимание). Как оказалось, существует много мелочей, о которых хотелось бы знать ДО, а не ПОСЛЕ.
Начинается все еще со сбора анализов для поступления в больницу. В зависимости от требуемых, осложнения здесь касаются по большей части кошелька. Если не пользоваться бесплатной поликлиникой (а они делают не все анализы и процедуры), так вообще сумма может выйти приличной. Это важно, так как перед сдачей анализов уже известна стоимость операции и пребывания в стационаре, но эти дополнительные расходы стали неприятным сюрпризом. Ночь перед операцией и подготовка к ней — тоже не самые приятные процедуры, но явно не самое страшное.
А вот дальше идет первое, о чем надо подумать — наркоз/анестезия. Беседа с анестезиологом за день до операции — это по большей части информация для него (вид наркоза, выбор препаратов, доз и т.д), чтобы все прошло безопасно. Да, он расскажет Вам о том, что и как будет проходить, что «может пойти не так». Но опять же не в полном объеме. Не всегда расскажут, что можно и нельзя в этот день или на следующий день. Образно говоря, 99% операций с таким видом анестезии (в моем случае — спиналка) проходит хорошо. Но как-то не хочется в этот негативный 1% попасть. Та же спиналка дает осложнения (причем даже не в месте укола) сразу после процедуры или далеко после. И не всегда понятно, что возникший через 3-4 месяца недуг — это последствие анестезии, как на это реагировать и как с этим бороться. Мне повезло, обе операции с позиции анестезии прошли почти хорошо. Хотя я до сих пор с содроганием вспоминаю, как на 2й операции было сложно дышать на операционном столе (анестезия в спину в 1й раз была ниже, а во второй раз — выше). Но по факту еще месяц-два были небольшие головокружения и неврологические боли без видимой причины. А через 6 месяцев появились проблемы со зрением. Есть ли связь с анестезией — ни один врач не может ответить ни да, ни нет, но то, что после 2х спинальных обезболиваний есть падение иммунитета и дисбаланс функций организма — это факт, пусть я и не могу это доказать.
Второе — это боль после. Сама операция по пластике ПКС прошла удачно. Процесс занял около 1,5 часов. По идее, самое страшное позади. По идее. По факту, когда спиналка отошла, пришла боль. Но не «плохая» боль, а «хорошая» — признак, что это первый шаг к выздоровлению. Но от того, что она была «хорошая», это не отменяло факта, что колено распирало и оно ныло несколько дней подряд 24 часа в сутки. Да, медсестры больницы отработали отлично: делали все необходимые процедуры, уколы. Я им очень благодарен за это. А с третьих суток, когда сняли повязки и надели специальный ортез (тоже недешевое удовольствие), надо было УЖЕ начинать делать некоторые легкие упражнения. К боли внутри колена добавилась боль от швов (ортез крепился рядом со швом и давил на него). На 5е сутки я был уже дома. Но дома, естественно, нет тех препаратов, которые колят в больнице под присмотром врачей. Вы скажете — а как жы ты хотел без боли? Отвечу — я понимал, что это будет и что через это надо пройти. Но, я хотел узнать или услышать об этом от врачей ДО.
Третье — компенсаторика. Это очень важный момент, о котором часто забывают. А ведь именно из-за этого я попал на вторую артроскопическую операцию на другой ноге. Забавно, но о таких вещах мало кто думает ДО. И я не имею ввиду бытовые неудобства. Фактически, на месяц я был одноногим на костылях. Соответственно функции правой ноги были распределены между двумя руками и здоровой левой ногой. Но опять же, это получалось не всегда и нагрузка на здоровую ногу возросла в несколько раз. Не, колено, где была пластика ПКС заживает и в полном порядке, но изменившийся на время костылей образ жизни сильно «потрепал» и здоровую на тот момент ногу, и руки, и спину. В результате на здоровой ноге при не самых сложных телодвижениях получил разрыв мениска. Скорее всего, я дорвал травму молодости. Но, если бы мне не пришлось жить на одной ноге, возможно этого бы и не случилось. На самом деле, компенсаторика — это не только проблема травматологии. По рассказам моих знакомых могу сказать, что аналогичная по сути проблема есть и у тех, кто делал операции, например, на глазах или проходил курсы химиотерапии. Нет, компенсаторика — это опять же не противопоказание против операции и не главный фактор принятия решения. Вы скажите, что это все и так понятно и логично, что это я туплую. Согласен. Но! Мне повезло, что я до этого никогда не ходил на костылях и не догадывался об этих проблемах. И это логично, если эта проблема «на чужом опыте». Но когда все валится вверх дном, болит и мозги все еще тупят, то такие проблемы выползают на передний план и очень сильно мешают. Даже немного меняется мировоззрение. Например, я понял, как неудобны города для людей с ограниченными возможностями…
Четвертое — реабилитация (постоперационные курсы таблеток и т.д.). Я был заранее предупрежеден о реабилитации. Да, это зачастую необходимо, а в моем случаем даже критично. Соответственно, эти сроки были включены в больничный и отпуск. Но что будет входить в этот курс я узнал только по факту. Да, за это время меня поставили на ноги, фактически, заново научили ходить. Но как показало время, этого было мало. Потребовался второй курс реабилитации. А это опять деньги, нервы, больничный… Да, этот пункт не имеет прямого отношения к недосказанному, но по факту, я же не первый, кто не смог восстановиться в стандартные сроки. А раз так, то когда идет планирование времени и денег, это тоже хотелось бы учитывать ДО. И еще важный момент. В моем случае оперируются колени, а летят мышцы. В том смысле, что одно — лечим, а другое — колечим. Да это побочное явление есть всегда при ПКС, но при других операциях могут страдать другие органы, например, расположенные рядом.
Пятое — легких операций не бывает. Да, после 1го курса реабилитации «всплыл» разорванный мениск на другой ноге. Уже пройдя определенный путь, было решено не мучаться и прооперировать вторую ногу. Тем более опыт я на тот момент считал, скорее, положительным. После разговора с тем же хирургам (подробности не имеют значения) почему-то в голове у меня сложилось, что после пластики ПКС, артроскопия на мениске — это мелочи. Да и разговор с врачом занял уже не 2 часа, а минут 30. Много и так уже было понятно, да и вроде раскурочивать и сверлить будут не много. И домой на третьи сутки, и без ортеза, и без осложнений — типа как зуб полечить. Вот это и стало ключевой моей ошибкой. Подчеркиваю — моей. Я не задал нужных вопросов. Почему-то подумал, что мениск — это мелочи после ПКС. Да и мой врач, который провел уже тысячу операций на мениске, не считал это чем-то аховым. Если бы я знал ДО то, что знаю сейчас, я бы все равно сделал вторую операцию, но позже. Дал бы организму больше времени на восстановление и компенсаторику. Но вышло то, что вышло. Операция опять же прошла успешно. Да, все прошло намного легче. Я ходил на 2й день и ничего не болело. Но на 4-5 сутки начались побочные эффекты. Не критичные, но с учетом хирургического вмешательства, вызывавшие чуть ли не панику. Вроде опять прошел этот круг ада, а на выходе если не лучше, то даже хуже. Нет, к врачу претензий нет — на 5е сутки я задал все эти вопросы и получил на них от?
