Что делать при защемлении в тазобедренном суставе

Защемление седалищного нерва и сопуствующий болевой синдром (ишиас) —, проблема, с которой нередко сталкиваются люди зрелого и пожилого возраста. Чтобы успешно бороться с этой патологией, надо знать, что она собой представляет.
В этой статье мы рассмотрим симптомы и лечение защемления седалищного нерва в тазобедренном суставе.
Почему возникает защемление
Ишиас —, комплекс неврологических симптомов, вызванных компрессией и воспалением седалищного нерва —, самого крупного парного нерва человека, иннервирующего седалищные мышцы.
Он начинается с пояснично-крестцового отдела позвоночника, проходит через ягодичные мышцы, заднюю поверхность бедра до голени, где распадается на две небольшие ветви. Когда костные структуры, мышцы или связки по каким-либо причинам сдавливают этот нерв, возникает сильный болевой синдром.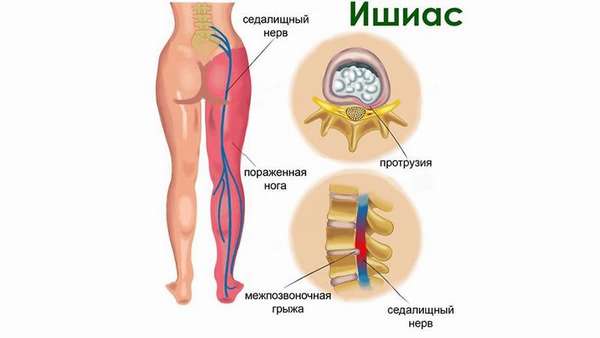
Основные причины защемления:
- остеохондроз позвоночника в пояснично-крестцовом отделе и его осложнения —, протрузии, грыжи и остеофиты, вызывающие сдавление,
- синдром грушевидной мышцы – возникает спазм мышцы, который зажимает нерв, часто наблюдается при длительной неудобной позе или ходьбе и беге у нетренированных людей,
- опухолевые образования по ходу седалищного нерва,
- травмы в области таза и бедра, болезни суставов,
- врожденные патологии костей,
- ожирение и малоподвижный образ жизни,
- частые ОРВИ и другие инфекционные заболевания.
Повреждение седалищного нерва при уколе происходит при несоблюдении техники выполнения внутримышечных инъекций неопытным человеком.
Совет. Как правильно делать инъекции: иглу вводите в верхне-наружный квадрант ягодицы.
При попадании в нерв возникают жгучая боль, онемение, парестезии и наблюдается свисание стопы. Прослеживается связь между выполнением укола и появлением перечисленных симптомов.
Симптомы
Что такое защемление нерва в тазобедренном суставе?
Это его сдавливание мышечными или связочными тяжами, приводящее к ряду симптомов:
- Боль возникает с одной стороны, симметричность болевого синдрома встречается крайне редко.
- Характерна периодичность боли с резкими приступами прострелов, проходящих от поясничной области до коленного сустава и ниже.
- Чувство легкого покалывания в периодах между прострелами.
- Жжение кожи по задней и наружной поверхностям бедра.
- Онемение, степень которого напрямую зависит от обширности поражения седалищного нерва.
- Симптоматика усиливается в сидячем положении.
- Снижение подвижности и скованность в нижней конечности проявляются в виде прихрамывания. Согнуть и разогнуть ногу в колене затруднительно или невозможно.
- Иногда возникают: повышение температуры, озноб, потливость, слабость.
Первая помощь
Что делать, если защемило нерв? При появлении в области поясницы резкой боли, которая распространяется на ягодицы и голень, необходим полный покой. Первое, что нужно сделать —, принять удобную позу.
Щадящий двигательный режим предотвращает дальнейшее сдавливание и отечность в месте поражения. Используйте бандаж для фиксации мышц спины.
Если нет противопоказаний, примите нестероидные противовоспалительные препараты: «,Кетонал«,, «,Диклофенак», и другие. После этого обязательно обратитесь к врачу.
В некоторых источниках рекомендуют лёд, грелку или теплые расслабляющие ванны. Однако пока не выяснена истинная причина болевого синдрома, лучше воздержаться от подобных процедур. При воспалении седалищного нерва применение согревающих примочек и разогревающих мазей только ухудшит состояние.
Диагностика
Как правило, диагностика заболевания не вызывает у специалистов затруднений – они ставят диагноз сразу же после осмотра пациента, сбора анамнеза и жалоб больного. Однако поставить диагноз —, только половина дела. Нужно выявить причины нарушения.
Для этого проводится дальнейшая диагностика:
- Рентгенография выявляет грубую костную патологию: смещение позвонков, межпозвоночные грыжи, протрузии, остеофиты, переломы и вывихи.
- Компьютерную томографию назначают, если изменения в костной системе незначительны.
- Если есть противопоказания к КТ, назначают магнитно-резонансную томографию.
- УЗИ органов малого таза выявляет патологии в этой области.
- Электромиография. Процедура заключается во введении в мышцу тонкого электрода. Пациент напрягает и расслабляет мышцу, а врачи определяют есть ли в ведущих к мышце нервах защемление.
- Для выявления опухоли используют исследование с радиоизотопами.
Лечение
Основная цель лечебных мероприятий —, купировать боль и снять воспаление. Для максимального эффекта и исключения рецидива терапия должна быть комплексной и направленной на устранение причины защемления.
В первые дни больной должен придерживаться щадящего режима, спать рекомендуется на жестком матрасе. Из рациона исключают продукты, способные усилить отек: соленые, острые, пряные и копченые.
Медикаментозное лечение
Медикаментозное лечение ишиаса проводится следующими препаратами:
- НПВС,
- стероидные препараты,
- миорелаксанты,
- мази и гели,
- витамины группы В,
- антидепрессанты.
Нестероидные противовоспалительные препараты снимают воспаление, боль и отек. Из НПВС назначают «,Нимесулид»,, «,Мовалис»,, «,Диклофенак»,, «,Индометацин», и другие.

Стероидные гормональные препараты назначают, если комплекс других медикаментов не принес эффекта. Также эти препараты врач может ввести эпидурально.
Миорелаксанты расслабляют мышцы спины. Используют «,Мидокалм»,, «,Сирдалуд»,, «,Баклофен»,.
Мази и гели применяют месно, нанося на место проявления болей. Перед применением мази или геля прочтите инструкцию, чтобы исключить риск появления аллергических реакций. При появлении таковых прекратите использование средств и обратитесь к врачу.
Местные средства по способу действия и составу делятся на:
- обезболивающие: «,Нурофен»,, «,Найз»,, «,Индометацин»,,
- согревающие: «,Финалгон»,, «,Випросал»,, «,Капсикам»,,
- с комплексным действием: «,Димексид гель»,,
- хондропротекторные мази, которые способствуют регенерации хрящевой ткани при остеохондрозе: «,Хондроитин»,, «,Хондроксин»,,
- гомеопатические мази: «,Вирапин»,, «,Живокост»,.
Витамины группы В поддерживают работу нервной ткани. Часта назначают комплексные препараты в виде инъекций или внутрь.
Антидепрессанты помогают человеку расслабиться, снять болевой синдром, справиться с невротическими реакциями, вызванными болезнью.
Народные средства
Как лечить воспаление седалищного нерва в домашних условиях? Посоветовавшись с лечащим врачом, используйте народные средства. Применяйте компрессы, гели и мази домашнего приготовления наружно, а также отвары из лекарственных трав внутрь.
- Компресс с картошкой и хреном накладывают слоем 1,5 см на смазанную растительным маслом поясницу. Для приготовления используется небольшой корень хрена, столько же сырой картошки и ложка меда. На компресс накладывают марлю и полиэтиленовый кулек на 1 час.
- Мазь на основе меда: медицинский спирт или водка – 250 грамм, 1 ст. ложка соли (можно морской), 1 ст. ложка меда, сок свежей редьки – 5 ст. ложек. Все смешать, полученную мазь наносить на больную мышцу.
- Растирка из водки делается путем добавления к 0,5 л водки 1 ст. ложки чесночного масла.
- Отвар из календулы: залить 2 ст. ложки цветков календулы 400 мл кипящей воды и настоять в течение 2 часов под крышкой. Принимать по полстакана перед каждым приемом пищи.

Массаж и физиотерапия
Физиотерапия и массаж ускоряют выздоровление и помогают на стадии реабилитации. При ущемлении используют магнитотерапию, УВЧ, электрофорез и парафиновые аппликации. К альтернативным методам лечения относятся иглоукалывание, прогревание горячими камнями, постановка пиявок.
При защемлении нерва гимнастика способствует освобождению защемленного нерва, уменьшает болевой синдром, улучшает кровообращение. Упражнения рекомендуют начинать после купирования сильных болей. Сначала выполняют гимнастику в постели, затем переходят к более активным упражнениям. Программу гимнастики обязательно согласуйте с лечащим врачом.
Все упражнения выполняйте плавно, без резких движений. В начале они будут даваться нелегко, поэтому не торопитесь.
- Лежа на спине, согните ногу, в которой чувствуете боль, и осторожно подтяните ее к плечу. Когда почувствуете растяжение, постарайтесь удержать ногу в таком положении 30 секунд. Разогните ногу, полежите немного, повторите еще 2 раза.
- Лежа на спине, подтяните колени к груди, закиньте больную ногу на здоровую. Обхватите ноги двумя руками и притяните их к себе.
- Лежа на боку. Сгибая ноги в коленях, старайтесь сильнее прижать их к себе, как бы сворачиваясь «калачиком», тяните носочки.

При грыжах и смещении позвонков эффективны методы мануальной терапии, которые при умелом исполнении полностью освобождают защемленные нервные корешки. После проведения курса процедур болевые ощущения уходят, улучшается подвижность суставов.
Основа эффективной мануальной терапии – тщательный выбор специалиста, изучение его опыта работы и рекомендаций. Отрицательные отзывы об этом методе лечения – результат попадания «не в те руки».
Помощь беременным женщинам
Защемление нерва в тазобедренном суставе при беременности на поздних сроках происходит в результате сдавления растущей маткой крестцового сплетения, откуда выходит нерв.
В сопутствующие причины входят нарушение кровотока в полости малого таза, смещение органов брюшной полости, увеличение физической нагрузки на пояснично-крестцовый отдел позвоночника. Кости таза расходятся в стороны с целью подготовки родовых путей.
Чтобы избежать защемления седалищного нерва при беременности, носите специальный бандаж для поддержки живота, выбирайте обувь на низкой подошве, принимайте венотоники для стимуляции кровотока, придерживайтесь щадящего рациона питания.
Профилактика
Профилактические рекомендации для здорового позвоночника:
- старайтесь держать правильную осанку с детства,
- не допускайте тяжелых нагрузок на поясничный отдел позвоночника,
- спите на жесткой поверхности,
- не находитесь долгое время в положении сидя, периодически меняйте позу, делайте разминку,
- берегите себя от переохлаждений,
- укрепляйте мышцы спины, занимаясь физкультурой, плаванием, быстрой ходьбой,
- избегатйте длительного ношения высоких каблуков,
- ведите здоровый образ жизни.
Заключение
Защемление седалищного нерва в тазобедренном суставе сопровождается болью и функциональными нарушениями. При появлении первых симптомов сразу обращайтесь за квалифицированной медицинской помощью.
Для профилактики рецидивов необходимо устранить причину болезни и в дальнейшем вести здоровый образ жизни, укреплять спину физическими упражнениями, правильно распределять нагрузку при переносе тяжестей, следить за весом.
Источник

От здоровья тазобедренных суставов зависит двигательная функция человека. Травмы или невралгия, оставшиеся без лечения, приводят к последствиям вплоть до полной невозможности ходить самостоятельно. Защемление нерва в тазобедренном суставе чаще происходит по причине травматического воздействия или беременности. Оно сопровождается сильной болью и требует срочного лечения.
Виды защемления
При сильной боли, отдающей в ногу, сложно определить её источник. Тазовая невралгия делится на два типа в зависимости от того, какой нерв был повреждён:
- тазобедренный;
- наружный кожный;
- запирательный;
- седалищный;
- верхний ягодичный;
- нижний ягодичный.
Причины
Одной из главных причин, по которым происходит защемление нерва в тазобедренном суставе, является остеохондроз в поясничном отделе позвоночника. При заболевании разрушаются хрящи и кости, протираются межпозвоночные диски, могут возникать грыжи. Всё это может привести к ущемлению нервных каналов между мышечными связками или сухожилиями.
Риск невралгии повышается у людей, не привычных к тяжёлым нагрузкам. Слишком долгая ходьба пешком или неправильно подобранная для новичка нагрузка в спортзале легко приведут к спазму грушевидной мышцы, которая давит на седалищный нерв. То же происходит при длительном нахождении в некомфортной позе и при переохлаждении.
Важно! Причиной невралгии становятся онкологические заболевания. Рост опухоли провоцирует защемление нерва.
Воспалительные процессы в районе таза и острые простудные заболевания тоже провоцируют невралгию в суставах. К факторам риска относится и малоподвижный образ жизни, особенно совместно с ожирением. Реже встречается генетическая предрасположенность к болезни, когда к невралгии приводят индивидуальные особенности строения таза и патологии нервной системы.
Отдельной причиной невралгии считается беременность. Это состояние повышает нагрузку на весь организм, особенно на внутренние органы, позвоночник и суставы. Увеличенная в размерах матка давит на соседние органы и на нервные пучки. При неосторожном движении можно спровоцировать резкую боль. Неприятные ощущения усиливаются ещё и болями в спине из-за нагрузок на поясничный отдел позвоночника.

Симптоматика заболевания
Существуют общие симптомы защемления нерва в бедре. Боль при движении и слабость мышц — первые признаки того, что защемило нерв. Болевые ощущения часто усиливаются в ночное время и при высоких нагрузках и резких движениях. Перечень остальных симптомов зависит от того, какой нерв был защемлён:
- Бедренный. Боль распространяется от поясницы до голени, в результате нарушается работа не только тазобедренного, но и коленного сустава. При ущемлении нерва ослабевают мышцы бедра, а при недостаточном лечении есть риск атрофии.
- Наружный кожный. Кроме боли появляется жжение на коже, может возникать чувство мурашек, со временем ощущения усиливаются. Кроме этого, повышается потливость, могут выпадать волосы.
- Запирательный. Болевые ощущения локализованы в бедре и области таза. Эти проявления усиливаются при движении ногой в стороны, в положении сидя и при нахождении конечности на весу. Сложно сохранять вертикальное положение тела из-за слабости в мышцах. Для ущемлённого запирательного нерва характерны мышечные спазмы.
- Седалищный. Больной ощущает онемение в ногах от стопы до бёдер. Если защемлён седалищный нерв, больно сгибать колени, сложно ходить, теряется чувствительность пальцев ног.
- Верхний ягодичный. Боль распространяется в районе поясницы и ягодиц, трудно двигать бёдрами.
- Нижний ягодичный. Болевые ощущения сосредоточены в районе тазобедренного сустава и ягодиц. Больной испытывает трудности с вставанием и при быстром движении.
Ущемление нерва в бедре не только чревато тяжёлыми последствиями, но и может быть симптомом опасного заболевания. При появлении первых симптомов необходимо обратиться к врачу и начать лечение.
Диагностические методы
Лечением и постановкой диагноза занимается невролог. Для выявления причины симптомов достаточно осмотра и жалоб пациента. Для исключения других заболеваний, помимо невралгии, используют несколько методов диагностики.

К наиболее распространённым относят МРТ и КТ суставов и поясничного отдела позвоночника, рентген таза и биохимические анализы мочи и крови. Дальнейшее лечение защемления в тазобедренном суставе назначается по результатам обследований и строго под наблюдением лечащего врача.
Лечение невралгии
Заболевание успешно лечится с применением комплексной терапии, состоящей из приёма медикаментов, физиопроцедур и гимнастики. Кроме этого, пациенту необходимо пересмотреть своё питание и образ жизни.
Лечение защемления нерва в тазобедренном суставе может включать в себя методы народной медицины, но только с одобрения специалиста. Самостоятельный подбор лекарств и рецептов в лучшем случае снизит эффективность традиционной терапии, а в худшем приведёт к осложнениям.
Приём анальгетиков
Снятие болевой симптоматики — первое, что нужно сделать при лечении защемления нерва. Для этого назначают анальгетики, в первые несколько дней вводимые внутримышечно (Новокаин, Анальгин, Кеторол). Последующее лечение продолжается с приёмом препаратов в виде таблеток.
Длительность курса зависит от тяжести заболевания и сопутствующих симптомов. При низкой эффективности терапии врач может назначить гормональные препараты.
Противовоспалительные препараты
Применяются для снятия отёков в мышцах и нервах. Нестероидные противовоспалительные средства, в том числе обладают и обезболивающими свойствами (Ибупрофен, Диклофенак, Кетопрофен и пр.).
В первые 5-10 дней лечения болезни препараты вводят внутримышечно, это позволяет ускорить эффект от воздействия лекарств. Как только острые симптомы сняты, врач назначает те же средства для приёма в виде таблеток. Для лечения используются также противовоспалительные препараты для местного применения. Курс длится от 14 дней до 1 месяца.
Физиопроцедуры
Физиотерапия применяется уже после того, как снят болевой синдром и купированы воспалительные процессы. Физиотерапевтические методики направлены на восстановление мышечных функций, помогают снять напряжение, улучшить кровообращение и обмен веществ в тканях.
Для лечения используют:
- электрофорез;
- фонофорез;
- лазерную терапию;
- УВЧ;
- лечебные ванны;
- обёртывания грязью;
- магнитную терапию.
Кроме аппаратных методов, ванн и обёртываний широко используется массаж. Процедура назначается только врачом, поскольку слишком раннее начало может усугубить болезнь и спровоцировать повторное защемление нерва. Массаж разогревает и расслабляет мышцы, снимает спазмы, улучшает кровообращение и помогает быстрее восстановиться.

Лечебная гимнастика
Количество и интенсивность упражнений подбирают постепенно. В первое время гимнастика выполняется лёжа с аккуратным сгибанием и разгибанием ног и вращениями в суставах бёдер и коленей.
Когда больной сможет вставать, упражнения дополняются наклонами, приседаниями, махами и висами. Программу лечебной гимнастики должен подбирать врач с учётом состояния пациента, а первые упражнения выполняются под его наблюдением.
Альтернативная медицина
К самым популярным методам нетрадиционной медицины при лечении невралгических заболеваний относят иглоукалывание. Введение игл в биоактивные точки снимает боль и расслабляет мышцы. Кроме иглоукалывания используют гирудотерапию и прогревание.
Важно! При воспалительных процессах прогревать больное место нельзя.
Среди народных средств, которые можно использовать в домашних условиях, выбирают разнообразные компрессы и растирания. Популярны спиртовые настойки лечебных растений (дубовая кора, тимьян, одуванчик, молодые сосновые шишки, хвоя), прополиса, красного перца чили. Используя эти методы, стоит учитывать, что некоторые растения являются сильными аллергенами.
Режим и питание
На острой стадии невралгии больному необходим постельный режим. Кровать должна быть жёсткой, а матрас и подушки поддерживать анатомически правильное положение позвоночника. Спать нужно на спине или на боку на низкой подушке. Через 2-3 дня можно вставать и ходить, а через неделю совершать прогулки на свежем воздухе.
Из рациона стоит исключить любые продукты, усиливающие отёки в организме. В первую очередь это острые блюда, пряности, соленья и копчёности. В период лечения нужно есть больше свежих овощей и фруктов, овощные супы, простые каши на воде, варёное нежирное мясо, приготовленную на пару рыбу.
Когда требуется вмешательство хирурга?
Хирургическое вмешательство — крайняя мера, к которой прибегают при:
- неэффективности медикаментозного лечения;
- запущенном заболевании;
- слишком быстром развитии болезни;
- нарушении работы органов малого таза;
- злокачественной опухоли.
Хирурги применяют метод декомпрессии нервных волокон.
Профилактика
Даже после полного выздоровления есть риск снова защемить тазобедренный нерв. Чтобы избежать этого, необходимо вовремя лечить заболевания, способные спровоцировать ущемление.
Важно также одеваться по погоде, не сидеть на сквозняках и избегать слишком тяжёлых нагрузок во время занятий спортом. Умеренная физическая активность и гимнастика, активный образ жизни и контроль над здоровьем помогут избежать рецидивов.
Источник
