Через сколько проходит бурсит коленного сустава
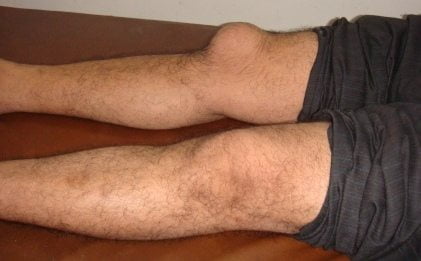
Бурсит – это воспалительный процесс в суставе. По большому счету, это случиться может с любым суставом, но мы рассмотрим только один. Коленный сустав человека имеет достаточно сложную структуру и должен быть способен выдерживать серьезные физические нагрузки. Если колено травмировать, то может пойти защитная реакция организма на воспалительный процесс – выделение суставной жидкости в таком количестве, что ее избыток выходит за пределы бурсы (суставной сумки). Внешне это выглядит как мягкая шишка на колене, которая самостоятельно не пройдет.
бурсит коленного сустава — это воспаление суставной сумки.
При отсутствии лечения возможны тяжелые осложнения в виде остеомиелита, например, когда воспалительный процесс уходит в глубь и затрагивает кость. Или свищ –нагноение содержимого и прорыв егонаружу.
Причины бурсита коленного сустава
Явные причины бурсита назвать сложно –необходима диагностика организма для выявления возможных возбудителей, из-закоторых бурсит является вторичным заболеванием. В целом, этиология довольно однотипная и схожа:
- Механические травмы – ушибы, падения. Любые, даже незначительные. Развивается классический передний бурсит, т.е. воспаление части сумки впереди колена.
- Травмы мягких тканей – царапины, ссадины, порезы. Они могут быть вратами для инфекции.
- Перегрузки на ногах. Например, работники сервисов обслуживания, спортсмены. Лишний вес тоже можно сюда отнести, т.к. колени испытывают серьезную перегрузку. Бурсит возникает подколенный.
- Любые заболевания суставов, которые влекут за собой воспалительные процессы. Это очень увеличивает риски воспаления суставной сумки.
- Гормональные сбои могут также стать причиной бурсита, особенно в период менопаузы у женщин. Бурсит формируется в коленной ямке и называется гусиный (бурсит гусиной сумки).
Это заболевание не зависит от возраста, бывает острым и хроническим и встречается даже у детей.
Симптоматика и диагностика
Чтобы понять как выглядит воспаленный коленный сустав во время переполненной бурсы, надо представить сустав, обрамленный в защитный мешочек. Это и есть бурса с жидкостью, которая играет амортизирующую роль. И в зависимости от характера травмы, жидкость может вытечь с разных сторон. Таким образом и возникает шишка, видная визуально.
Воспаление бурсы – это болезненный процесс и пропустить его невозможно. На начальной стадии нарастающая боль чередуется с нагрузками на колено и может периодически утихать. Затем возникает отек вокруг сустава, поднимается локальная температура, и боль может стать нестерпимой. Особенно сильной боль будет при попытке подниматься по лестнице, резко встать из положения сидя или встать на колени.
Если возбудителем воспаления стали микроорганизмы, например, человек болен PGGG или туберкулезом, то воспалятся вокруг и мягкие ткани; а жидкость внутри кисты будет гнойная, с высоким содержанием распавшихся клеток. Такой коленный бурсит является инфекционным (гнойным).
Асептический (серозный) бурсит развивается по схожей схеме, но в составе экссудата будет преобладать плазма и эритроциты. Этот тип не зависит от имеющихся возбудителей в организме, и может быть самостоятельным заболеванием.
Внимание! Во время диагностики важно исключить внелегочную форму туберкулеза. Иначе лечение будет неэффективным.
Во время осмотра пациента врач задает вопросы для приблизительного дифференцирования типа заболевания, а также для предварительного диагноза, хотя визуально врачу все понятно – это диагностировать несложно. Далее назначаются ряд обследований, включая пункцию и изучение состава жидкости. Вот этот момент гораздо важнее, т.к. в зависимости от типа бурсита и его причины возникновения будет назначаться ход лечения.
МРТ назначается нечасто, только при подозрении на гусиный бурсит. Этот отдел находится под суставом, и визуально невозможно определить его состояние. Во всех остальных случаях обычно достаточно рентгенографии и исследования содержимого пунктата, реже КТ или артрография.
Если воспалительный процесс является следствием других заболеваний или патологий в организме, могут потребоваться дополнительные анализы и консультации с врачами другого профиля. Например, эндокринолог в случае гормональных сбоев; аллерголог при подозрении на аллергическую этиологию и нарушение иммунных сил, ревматолог – если выявлены параллельные заболевания суставов.
Лечение
Если не был диагностирован гнойный бурсит, то лечение будет консервативным. Оно займет время, и потребует сначала терапевтические меры, а затем реабилитационные. Гнойную жидкость необходимо аспирировать (откачать) хирургическим путем и в обязательном порядке пройти курс антибиотикотерапии.
Проведение пункции с целью определения причины воспаления и вида бурсита
Консервативное лечение направлено сначала на прекращение воспалительного процесса, затем на восстановление околосуставных тканей. Все это занимает несколько недель, и в течение этого периода пациенту настоятельно рекомендован покой. Если приходится ходить, то это должно быть недолго и с перерывами на отдых. До того как воспалительный процесс не будет снят, нежелательно ходить вообще, т.е. постельный режим должен быть постоянным в течение не менее полумесяца.
Хорошо дополняют медикаментозное лечение противовоспалительные мази, например, диклофенак; отдых лежа с поднятыми ногами на угол не менее 30 градусов.
В легких формах бурсита, в случае если это случилось первый раз, а не рецидив, можно параллельно с лечением пройти курс иглоукалывания, магнитотерапии или парафинотерапии. Врач сам назначит оптимальный способ, если это потребуется. А для ускорения восстановления тканей используются кортикостероиды прямыми уколами в околосуставную область.
Завершающим этапом восстановления и реабилитации является физиотерапия. Главным показателем успешной терапии является отсутствие болевых или иных симптомов бурсита во время занятий.
Есть еще и такой этап лечения. Иногда в синовиальной сумке скапливаются кальциевые комочки. Это в прямом смысле мелкие крошки кальция, которые причиняют серьезные страдания суставу. Чаще такая картина наблюдется при хроническом бурсите, когда кальций мешает выздоровлению бурсы. В таком случае применяется малоинвазивный метод: шприцом с толстой иглой вытягивают этот кальций и продолжают лечение. Если комочки уже спрессовались в крупные отложения, то их извлекают через надрезы.
Профилактика рецидивов
Риск возникновения бурсита повторно есть всегда. Поэтому к профилактическим мерам будут относиться действия, которые снизят нагрузку на сустав, а также скорректируют весь образ жизни пациента. Ногу рекомендуется беречь всегда. Например, чаще давать отдыхать, повозможности лежать.
К профилактике также относится ежегодный контроль состояния организма в целом, обязательное исключение инфекций. Например, желательно исследовать кровь на гормоны и обмен веществ хотя бы один раз в год. Также любая нагрузка должна дозировать правильно, а больной сустав можно поддержать эластичной повязкой. В перерывы отдыха повязку можно снимать.
Из общепринятых мер профилактики бурсита можно выделить следующие:
- Дозирование нагрузки, использование фиксирующих защитных повязок и наколенников.
- Исключение переохлаждения, особенно погружения в холодную воду на длительное время.
- Здоровый образ жизни и контроль веса. Лишний вес не должен превышать 15% от нормы.
- Избегание травм.
Источник
Бурсит коленного сустава — острая или хроническая патология, поражающая синовиальные сумки. В их полости образуется и накапливается экссудат, что приводит к резкому снижению функциональной активности сочленения. Причинами развития бурсита становятся травмы, постоянное механическое раздражение, воспалительные и дегенеративно-дистрофические суставные заболевания, инфекционные процессы любой локализации. Ведущие клинические проявления патологии — боль в колене, усиливающаяся при ходьбе, отек, покраснение кожи, ограничение объема движений.
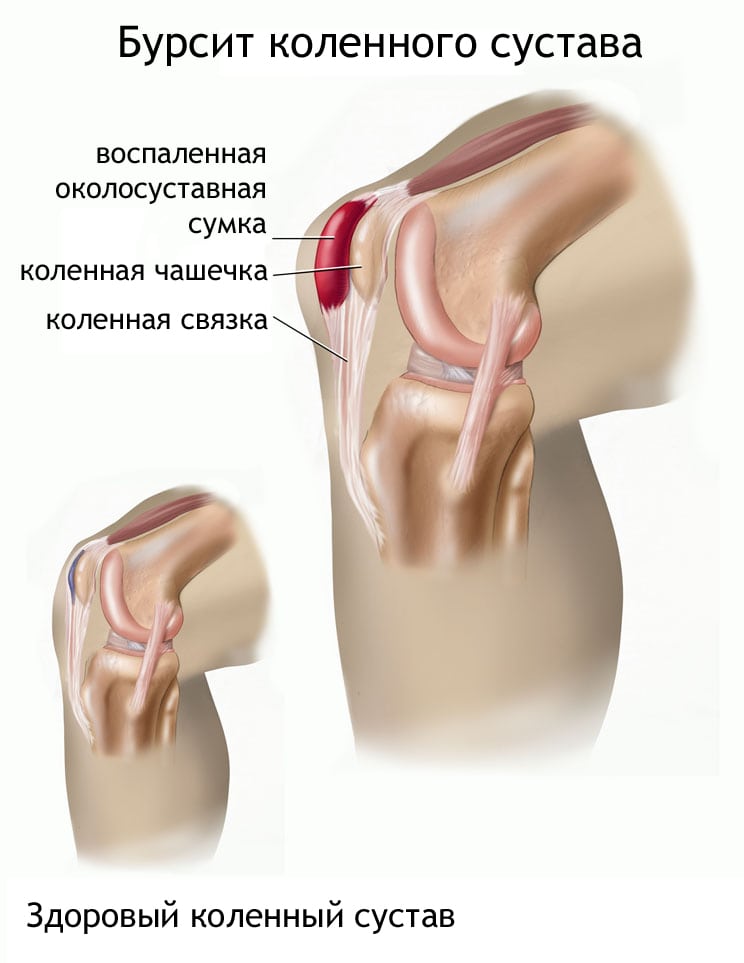
Диагноз выставляется на основании внешнего осмотра и жалоб пациента, результатов инструментальных и бактериологических исследований. Лечение острого бурсита — консервативное, с помощью фармакологических препаратов, физиотерапевтических и массажных процедур, ЛФК, ношения ортопедических приспособлений. Хроническое заболевание в большинстве случаев требует проведения хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синовиальная оболочка — внутренний слой щелевидной суставной сумки, выстилающий всю ее поверхность, а также расположенные в сочленении связки. В сумке в небольшом количестве содержится синовиальная жидкость. Ее основные функции — предохранение периартикулярных тканей (мышц, сухожилий, фасций) от трения и сдавливания, обеспечение хрящевых тканей питательными веществами и кислородом. Сумки бывают подмышечными, подфасциальными и подкожными в зависимости от их расположения в коленном суставе. Если под действием внешних или внутренних негативных факторов в них развивается воспалительный процесс, то в него постепенно могут вовлекаться все соединительнотканные структуры.
Избыточное скопление синовиальной жидкости наблюдается при инфицировании человека патогенными микроорганизмами. В процессе жизнедеятельности они выделяют в окружающее пространство токсичные вещества, раздражающие ткани. Нередко причиной этого тяжелого заболевания становятся травмы: ушибы, падения, прямые удары, длительное сдавливание, растяжение связок коленного сустава, разрывы мышечных и сухожильных волокон. Даже обычная гематома может привести к проникновению в синовиальную сумку болезнетворных бактерий. Наиболее часто бурсит колена развивается в результате следующих заболеваний:
- пролежни;
- трофические язвы;
- рожистое воспаление;
- сухие и мокнущие экземы;
- фурункулез;
- остеомиелит;
- карбункул.
Сначала бактерии размножаются в эпидермисе, а затем с потоком лимфы переносятся в сумку, запуская воспалительный процесс. Чаще всего бурсит диагностируется после травмирования колена с нарушением целостности кожи, например, при глубоком порезе или проколе кожи и инфицировании тканей эпидермальными или золотистыми стафилококками. Бактерии, вирусы, патогенные грибки могут проникнуть в суставную полость и из других областей тела. Первичные воспалительные очаги обычно сформированы в дыхательных путях, желудочно-кишечном тракте, органах мочеполовой системы.
В роли провоцирующих развитие бурсита колена факторов выступают аутоиммунные заболевания соединительной ткани — склеродермия, подагрический и ревматоидный полиартрит. В этих случаях синовиальная оболочка воспаляется в результате отложения солей на ее поверхности. Вероятность проникновения патогенных микробов в коленный сустав повышается при резком снижении сопротивляемости к ним организма. К этому предрасполагают некоторые почечные патологии, эндокринные расстройства (тиреотоксикоз, сахарный диабет), прием гормональных препаратов, алкоголизм.
Хроническое заболевание обычно выявляется у пациентов, чья профессиональная или спортивная деятельность подразумевает совершение частых, монотонных движений или воздействие избыточных нагрузок на сустав. Вследствие постоянного механического раздражения синовиальная оболочка микротравмируется и воспаляется. В группе риска находятся домработницы, грузчики, штангисты, прыгуны.
Бурсит коленного сустава в зависимости от анатомического месторасположения имеет следующую классификацию:
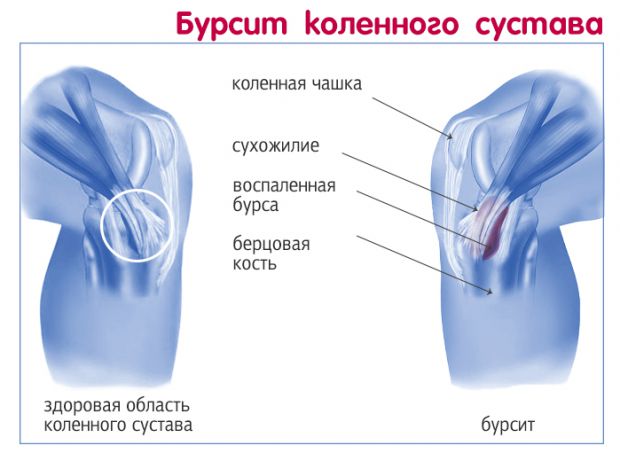
- Препателлярный – располагается впереди коленной чашечки, наиболее распространенный вид болезни коленного сустава, чаще всего возникает после травм.
- Инфрапателярный – поражается оболочка ниже коленной чашечки и зачастую происходит от падений на колено.
- Супрапателлярный – образовывается выше коленной чашечки.
Клиническая картина
Клинические картины острого и хронического бурсита коленного сустава несколько разнятся. При острой форме под кожей в области расположения сумки образуется четко локализованное, упругое уплотнение. При надавливании на него возникает болезненность и флюктуация — симптом наличия экссудата в полости сумки. Если немного надавить на сформировавшуюся припухлость, то в ней ощущается перемещение, перетекание жидкости. Кожные покровы краснеют, становятся немного горячими на ощупь. Объем движений снижается, но не из-за развития контрактуры или спазмированности мышц. Человек намеренно избегает сгибания и разгибания сустава, чтобы снизить интенсивность болей.
При отсутствии врачебного вмешательства вскоре течение бурсита осложняется симптомами общей интоксикации:
- температура тела превышает субфебрильные значения, поднимается до 40°C;
- появляются озноб, лихорадочное состояние, увеличивается потоотделение;
- возникают неврологические расстройства — головные боли, головокружения, слабость, сонливость, быстрая утомляемость;
- выраженность болевого синдрома нарастает не только при движении, но и в состоянии покоя.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
У детей и взрослых с ослабленным здоровьем бурсит может проявляться диспепсическими нарушениями — тошнотой, рвотой, отсутствием аппетита. Особенно опасным осложнением воспаления становится развитие флегмоны, или гнойного процесса в жировой клетчатке, не имеющего четких границ, склонного к распространению на окружающие ткани. Но проведение антибиотикотерапии позволит быстро купировать патологию.
Если же больной не обращается за медицинской помощью, то бурсит принимает хроническую форму. Ее симптомы выражены не ярко. Припухлость на колене становится менее плотной, а при надавливании на нее не возникает дискомфортных ощущений. Объем движений сохранен, боли появляются только при избыточных нагрузках, переохлаждении, обострении других хронических патологий.

Запущенный бурсит.
Диагностика
Клинические проявления бурсита схожи с симптомами других патологий опорно-двигательной системы. Поэтому проводится дифференциальная диагностика для исключения ревматоидного, подагрического, реактивного, инфекционного артрита, синовита, артроза, разрыва сухожилий, тендовагинита. Для этого используются инструментальные исследования:
- УЗИ коленного сустава. Позволяет оценить состояние синовиальной сумки, количество находящегося в ней патологического экссудата. С помощью этой диагностической методики устанавливается качественный состав жидкости — наличие в ней гноя, крови, кальцинатов;
- компьютерная или магнитно-резонансная томография. Обычно проводят для выявления воспаления синовиальных оболочек, которые располагаются глубоко в мышцах. Методы наиболее информативны для оценки степени патологии, вовлечения в него других соединительнотканных структур.
Обязательно осуществляется пункция коленного сустава для забора биологического образца. При необходимости одновременно обследуется полость сустава с использованием артроскопических инструментов. Рентгенография проводится только в качестве вспомогательного исследования. Полученные изображения помогают обнаружить участки обызвествления, наличие которых характерно для хронических суставных патологий. В некоторых случаях это диагностическое мероприятие позволяет своевременно обнаружить гонартроз и начать его лечение.
| Лабораторные анализы, проводимые в процессе диагностики бурсита коленного сустава | Основные цели исследования |
| Бактериологическое исследование пунктата | Применяется для установления вида патогенных микроорганизмов, их чувствительности к антибактериальным препаратам. По количеству сформировавшихся в питательных средах колоний можно судить о степени воспалительного процесса |
| Общий анализ крови | Повышенная скорость оседания эритроцитов указывает на протекающий в организме воспалительный процесс. Определение уровня С-реактивного белка позволяет исключить ревматоидные суставные патологии |
| Серологические исследования | Проводятся для выявления антигенов инфекционных агентов и антител, продуцируемых иммунной системой в ответ на их проникновение в организм. Используются в основном при подозрении на развитие специфических патологий — сифилиса, гонореи, уреаплазмоза, бруцеллеза, туберкулеза |
| Иммунологические исследования | Задачей исследований становится обнаружение аутоиммунных заболеваний, спровоцировавших возникновение бурсита |
Основные методы терапии
В большинстве случаев в начале терапии бурсита с помощью пункции из синовиальной сумки извлекается воспалительный экссудат. Затем ее полость промывается антисептическими растворами, а при необходимости — глюкокортикостероидами. Пациент может быть госпитализирован только при остром течении патологии, сопровождающемся сильными болями. Но в основном пациент сразу выписывается из больницы для лечения в домашних условиях.
Фармакологические препараты
Антибиотикотерапия проводится для купирования воспалительного процесса, спровоцированного патогенными микроорганизмами. При выборе лекарственных средств учитывается резистентность инфекционных агентов, стадия бурсита, возраст пациента и его состояние здоровья. Чаще всего в терапевтические схемы включаются препараты из следующих клинико-фармакологических групп:
- макролиды — Азитромицин, Кларитромицин, Эритромицин;
- цефалоспорины — Цефтриаксон, Цефазолин, Цефотаксим;
- полусинтетические, защищенные клавулановой кислотой пенициллины — Амоксиклав, Флемоклав, Аугментин.

Антибиотики могут комбинироваться с противомикробными средствами, обычно сульфаниламидами. Во время или после проведения антибиотикотерапии назначаются эубиотики с лакто- и бифидобактериями для профилактики нарушения биоценоза кишечника, влагалища. Острые, пронизывающие боли быстро устраняют гормональные средства (Триамцинолон, Флостерон, Дипроспан), которые вводятся в полость сустава. При наличии у пациента противопоказаний к применению глюкокортикостероидов используются нестероидные противовоспалительные препараты (НПВП):
- растворы для внутримышечного введения — Диклофенак, Кеторолак, Мовалис, Ортофен;
- таблетки — Нурофен, Ибупрофен, Найз, Кетопрофен, Мелоксикам, Целекоксиб, Индометацин.
После снижения выраженности болей используются НПВП в виде гелей и мазей. Это Вольтарен, Фастум, Артрозилен, Долгит. При сопутствующем повреждении кожных покровов целесообразно применять Долобене.
Немедикаментозное лечение
В первые дни терапии ортопеды и травматологи рекомендуют прикладывать к воспаленному колену пакет, наполненный льдом и обернутый толстой тканью. Наложение холодового компресса на 10 минут каждый час способствует не только снижению интенсивности боли, но и рассасыванию отеков, гематом. Для ускорения восстановления поврежденных воспалением суставных структур назначаются 5-10 сеансов физиотерапевтических процедур:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- аппликации с озокеритом и парафином;
- бальнеолечение.
После купирования воспаления вместо холода используется сухое прогревание больного колена грелкой с горячей водой или мешочком с морской солью. Это стимулирует регенерацию тканей за счет улучшения микроциркуляции и кровообращения в суставе.
Обращаться к врачу следует при первых симптомах бурсита. Иначе неизбежна хронизация патологии, при которой вялотекущий воспалительный процесс повреждает структуры коленного сустава, провоцирует их деструктивно-дегенеративные изменения. Наличие в синовиальной сумке изолированных участков поврежденных тканей приводит к частым рецидивам и постепенному необратимому снижению функциональной активности сустава. В дальнейшем устранить возникшие осложнения возможно только с помощью хирургического вмешательства.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
