Чем лечить ревматизм коленного сустава

Колени – наиболее подвижная часть ног человека, которая несет на себе опорную нагрузку веса всего тела, поэтому при заболеваниях опорно-двигательного аппарата, таких как ревматизм коленного сустава, симптомы проявляются особенно ярко и требуют проведения эффективного и быстрого лечения. Если правильно и своевременно диагностировать нарушение, то можно использовать народные методы терапии и не прибегать к более сильным препаратам.
Что такое ревматизм?

Ревматизм – это системное заболевание, в основе которого лежит аутоиммунный процесс. Он развивается на фоне частой заболеваемости ангинами, и может нанести ущерб не только костно-суставной системе человека, но и нарушить работу сердечной мышцы. Такое заболевание протекает часто вялосимптомно, и поэтому может долго не диагностироваться. Чем в более раннем возрасте происходит возникновение данной патологии, тем больше разрушений может оно принести. Так как колени – это крупные суставы, которые несут на себе самую высокую нагрузку, они чаще всего страдают от проявлений данного заболевания.
Факт! Ревматизм чаще всего является заболеванием, передающимся по наследству по женской линии. Он может атаковать как младенцев, так и пожилых людей. Но чаще всего ревматизм проявляется у девочек.
Признаки заболевания
К симптомам ревматизма коленных суставов можно отнести многие общие признаки заболевания ревматизмом. К ним относятся:
- температура тела, которая колеблется около 37-37,4°С;
- летучая боль, которая, то появляется, то исчезает;
- припухлость и покраснение в месте воспаления;
- скованность движения;
- проявление потливости.
Также рекомендуется прочесть другую статью о симптому артрита.
В крупных суставах, таких как колени, ревматизм может проявляться зеркально. Если заболело одно колено, боль перейдет также и на другое, что характерно для хореической формы ревматизма.
Помимо поражения суставов ревматизм может проявиться на уровне других систем организма человека:
- нервной;
- желудочно-кишечной;
- кровеносной;
- выделительной;
- дыхательной.
Возникают такие осложнения, как сердечная недостаточность или ревматическая пневмония. При долго нелеченном ревматизме человек худеет, нарушается иммунная реакция организма.
Факторы риска
Причины данного недуга до сих пор до конца не установлены. Наиболее вероятными факторами, приводящими к данному заболеванию, могут быть такие причины:
- перенесенная инфекция стрептококка группы А;
- ОРВИ, ОРЗ, вируса гриппа;
- гаймориты или синуситы;
- ангины различной этиологии.
При этом часто пусковым фактором становится стрессовая ситуация, которая усугубила процесс заболевания. В данном случае срабатывает защитная реакция организма, направленная на уничтожение бактерий, которая превращается в аутоиммунную.
Доказано, что белки стрептококков группы А обладают похожей структурой с клетками сердечной мышцы. Поэтому при сильном заболевании ангиной лейкоциты начинают атаковать и клетки собственного организма, что и проявляется сердечно-сосудистыми осложнениями.
Диагностика
Для назначения правильного лечения, врач должен правильно оценить состояние пациента. Для дифференцированной диагностики применяют:
- осмотр и сбор анамнеза;
- биохимический анализ крови;
- общий анализ крови;
- рентген-снимок, делается дополнительно;
- кардиограмма, делается для уточнения назначения терапии.
Так наличие ревмо-фактора будет указывать на ревматический процесс в организме, а повышенное СОЭ или С-реактивный белок будут свидетельствовать о степени воспалительного процесса.
Важным показателем для клинической диагностики является наличие повышенного количества эозинофилов в крови пациента. Их большое число покажет на высокую степень аллергии, а значит на наличие аутоиммунного процесса в организме.
Подтверждением диагноза ревматизм будет также мазок из горла и носа на наличие опасных возбудителей.
Факт! Если пациента часто мучают заболевания горла, стоит провести полный скрининг слизи на наличие опасных бактерий. При проведении тестирования, надо сделать также анализ на совместимость с лекарственными препаратами. Это поможет врачу выбрать наиболее адекватное лечение.
Лечение
Терапия ревматизма коленного сустава проводится в нескольких направлениях:
- Общая терапия ревматизма, которая включает в себя антибиотические, антигистаминные средства и иммунодепрессанты по необходимости.
- Терапия, направленная на снятие воспаления и болевых ощущений – мази, таблетки, уколы.
- Применение физиотерапии, грязелечения, прогреваний.
- При необходимости – лекарственных средств, которые направлены на предотвращение сердечной недостаточности.
- Седативные средства для страдающих нервными расстройствами.
- Прием витаминно-минеральных комплексов, ферментных средств, влияющих на восстановление общего состояния здоровья.
О том, как лечить полиартрит, читайте в другой статье.
Лечение ревматизма коленного сустава и устранение симптомов данного заболевания всегда носит длительный характер, оно может продолжаться от полугода до трех лет, в зависимости от тяжести заболевания. При этом, зная, что ревматизм усиливается осенью и весной, после основного курса лечебной помощи проводят в эти сезоны еще и профилактическую терапию.

Профилактика
Процесс реабилитации может протекать на протяжении нескольких лет после победы над болезнью. Так как ревматизм склонен к повторным атакам на организм человека, стоит регулярно проводить профилактику:
- Заниматься укреплением дыхательной системы с помощью специальных гимнастик, проводить регулярную санкцию верхних дыхательных путей подсоленой водой.
- Во время эпидемии дополнительно смазывать защитными мазями ноздри, проводить сеансы ароматерапии.
- Делать гимнастику, укрепляющую суставы ног и сухожилия.
- Правильно питаться, следить за наличием достаточного количества кальция, витамина D и коллагена в ежедневном рационе.
- Много гулять на свежем воздухе.
- Проводить санаторно-курортное лечение.
- Ежегодно ездить на грязелечение.
Для устранения причин и симптомов ревматизма коленей применяют сероводородные и радоновые ванны. Последний вид ванн может полностью избавить человека от данной болезни. Но применять радоновые ванны часто нельзя, так как они представляют собой хоть и малую, но все-таки степень радиации, злоупотребление которой может привести к необратимым последствиям.
Народная терапия

Ревматизм коленного сустава лечат также и средствами нетрадиционной медицины. Известны следующие методы наших предков, благодаря которым они надолго избавляло себя от признаков данной патологии.
Скипидарные и травяные ванны
В воде развести несколько капель скипидара и проверить на кожную реакцию. Температура ванны должна быть не более 40 °С. Принимать не дольше 15-20 минут.
Приготовить концентрированный отвар из соцветий пижмы. Добавить в горячую воду ванны. Можно принимать только для прогревания ног.
О симптомах подагры читайте здесь.
Мази и растирки
Горький перец настоять в стакане водки в течение месяца в темном месте. Смешивать с растительным маслом в пропорциях 1:2 и втирать в колени.
Белок и желток яйца размещать с уксусом 70% и залить этим раствором растопленные 200г сливочного масла. Можно использовать медвежий жир.
Компрессы
Соцветия полыни заваривают в термосе в соотношении 1 столовая ложка смеси на 1 ложку кипятка. Теплым настоем смочить марлю и приложить на колени на 20 минут.
Настаивать месяц березовые почки на водке, из расчета 1:5 долей. Прикладывать компрессора к больным местам.
Вылечить ревматизм коленей без общих средств терапии невозможно. Поэтому надо умело под присмотром врача сочетать антибактериальную терапию и средства для снятия симптомов.
Источник
Автор nogoved На чтение 8 мин. Просмотров 123 Опубликовано 09.06.2015
Ревматизм представляет собой инфекционно-аллергическое заболевание, поражающее ткань не только в сердечно-сосудистой системе, но также в суставах, сухожилиях, мышцах и коже. Наиболее часто случаи ревматизма случаются в детском и юношеском возрасте, когда часты проявления аллергических реакций, инфекций и быстрый рост организма. Причины, способствующие развитию ревматизма сустава, могут носить разнообразный характер, вплоть до того, что быть осложнением после ангины.
Ревматизм суставов, в частности колена – заболевание, которое порой может присутствовать в организме человека, но быть совершенно незаметным, бессимптомным. Несмотря на это, его последствия носят очень серьезный характер, поэтому ключевую роль здесь играет своевременное лечение – медикаментозное, физиотерапевтическое и народными средствами.
Возрастные особенности
Многие ошибочно полагают, что ревматический полиартрит – заболевание сугубо «старческое». На самом деле, пожилые люди страдают ревматизмом крайне редко. Пик активности данного недуга приходится на совершенно безобидный возраст – от 7 до 15 лет. Встречаются случаи младенческого и детского ревматизма, когда ребенок переносит эту болезнь, не будучи еще способным ходить.
В целом, статистика гласит, что 80% заболевших встречают ревматизм в возрасте до 40 лет, и лишь оставшиеся 20% – это люди пожилого и предпенсионного возраста. Таким образом, группа риска – это вполне молодые, активные люди, которым стоит внимательно прислушиваться к своему организму, а также четко знать причины, способствующие развитию данного заболевания и симптомы, на него указывающие.
Что касается гендерной принадлежности, то большинство заболевших ревматизмом коленного сустава – это женщины. Связывать это с ношением неудобной обуви медики не берутся, но статистика выделяет эту категорию как основную.
Причины заболевания
Довольно часто заболевание встречается у людей с наследственной предрасположенностью к ревматизму. Кроме того, носители ревматизма – люди со слабым иммунитетом и столь же некрепкой физической формой. Причины, по которым может развиться ревматизм, многогранны:
- Инфекционные заболевания (наиболее частые – ангина, тонзиллит, отит, хронический фарингит)
- Наличие в организме белка группы B
- Переохлаждение
- Стрептококковая инфекция – один из основных возбудителей ревматизма
- Аллергические реакции (в частности, на вирусы бета-гемолитических стрептококков группы A)
- Наследственность.
Что касается специфики распространения ревматизма на определенные суставы, то согласно медицинским исследованиям, как правило, происходит поражение сустава, который подвергается ежедневным нагрузкам в силу профессиональной, социальной деятельности или спортивных тренировок. Кроме того, причиной поражения суставов могут быть ранее полученные травмы, ушибы, сдавление сустава и выше названные переохлаждения. Поэтому дети, которые зачастую любят бегать босиком по лужам или холодной земле, наиболее подвержены ревматизму из-за переохлаждения ног.
Симптомы ревматизма суставов
Развивающийся в организме человека ревматизм не всегда может проявиться какими-либо признаками. Первые симптомы, которые должны натолкнуть человека на размышления и визит к врачу, – болезненность коленного сустава. Чуть позже к болевым ощущениям присоединяется и локальное повышение температуры. Прогрессирование заболевание будет проявлять новые симптомы:
- Интенсивные боли
- Повышение температуры тела как наличие воспалительного процесса (порой до 40 градусов)
- Ограничение движений
Довольно редко ревматизм задевает только один сустав, наиболее частыми являются случаи развития ревматического полиартрита сразу в нескольких суставах. Картина болевого приступа выглядит следующим образом:
- Развитие боли в одном суставе
- Уменьшение через несколько часов болевых ощущений
- Исчезновение отечности и покраснения
- Появление болезненности в другом суставе
- Присоединение к боли температуры, припухлости, гиперемии;
- Симптомы в разных суставах по характеру одинаковы.
Все это говорит о своеобразном переходящем характере ревматизма, но в то же время систематическом и не исчезающем. Лечение, начатое своевременно, способно приостановить эту «летучесть». При отсутствии же оперативной и эффективной терапии симптомы будут постоянными, и в течение последующего времени будет происходить поражение новых суставов.
Опасность такой реакции в том, что ревматизм может начать распространяться уже не только на коленный сустав, но и на другие суставы нижних конечностей, что приведет к изоляции движений и сильным болезненным ощущениям.
Характер боли при ревматизме может быть как систематическим, так и не постоянным. Кроме того, боль может возникнуть весьма неожиданно, резко и столь же внезапно пройти. Стоит помнить, что ревматизм не является болезнью, разрушающей сустав или кость. Это воспалительный процесс, который может быть полностью «истреблен», если назначено соответствующее лечение. Но пока болезнь присутствует, боли могут иметь мигрирующий характер, быть резкими и долгими.
Гораздо проще определить, что с организмом что-то не так, когда присутствуют симптомы. Ревматизм может прекрасно заштриховывать свои признаки. Прежде всего, человека должно навлечь на сомнение систематический характер болей, присущий ревматическому полиартриту. Несмотря на возрастную принадлежность, чаще замечают наличие заболевания молодые люди. У пожилых степень боли притуплена. Кроме того, и без того пассивная двигательная активность и присоединившийся ревматизм не всегда могут вызывать подозрения со стороны стариков, что с ногами существует какая-то проблема.
Ревматизм как воспалительное заболевание может продолжаться от недели до 3-5 месяцев. Безусловно, его продолжительность напрямую зависит от диагностики и терапии. Своевременное лечение способно избавить человека от болей раз и навсегда или, по крайней мере, гарантировать на будущее полную осведомленность по приближающемуся рецидиву.
Лечение недуга
Для того, чтобы лечение имело положительный результат, большое значение имеет обращение к врачу при первых же симптомах и подозрениях на ревматизм. Терапевтическая эффективность зависит от таких факторов как:
- Правильная методика лечения;
- Прием назначенных препаратов;
- Соблюдение рекомендаций врача;
- Постельный режим;
- Прием здоровой пищи;
- Нахождение в проветриваемом, чистом помещении.
Важно во время лечения соблюдать постельный режим. Лишняя активность сустава способна лишь усугубить положение. Первые активные попытки ходить должны быть предприняты только после того, как воспаление начнет отходить на второй план. Не менее значимым является и диета больного. Многие медики рекомендуют воздержаться от обилия потребляемых углеводов и отдать предпочтение балкам.
В терапии ревматизма врачи используют комплекс методов и способов лечения, в числе которых и физиопроцедуры, и антибактериальное лечение, и прогревание лампой инфракрасных лучей, и УВЧ, и электрофорез, и парафиновые аппликации, и лечение народными средствами.
Медикаментозная терапия
Нередко лечение ревматизма сопровождается антибактериальными средствами. Антибиотики оказывают воздействие на стрептококки, являющиеся возбудителем ревматизма. Наиболее часто используют антибиотики пенициллиновой группы. Лечение пенициллином продолжается от 10 до 14 дней в зависимости от тяжести заболевания. Также иногда врач принимает решение продлить прием антибиотиков.
Помимо антибактериальных средств больному прописывают нестероидные противовоспалительные препараты, способные нейтрализовать болезненные ощущения и снять воспаление. Как правило, такие лекарства больные ревматизмом принимают не менее месяца или до того времени, пока симптомы заболевания совсем не исчезнут.
В комплексной терапии ревматизма весьма логичным будет назначение иммунодепрессантов, глюкокортикоидов и гамма-глобулинов, которые призваны укрепить иммунитет человека.
Физиопроцедуры
Физиотерапевтическое лечение назначается только в случае успешной лекарственной терапии. По крайней мере, когда острое состояние снято и болезненность менее выражена. В числе популярных процедур:
- Электрофорез
- Прогревание инфракрасной лампой
- Аппликации парафином
- УВЧ-терапия
Грамотное и выполняемое по назначению врача лечение способно облегчить состояние больного уже в течение одной-двух недель. Кроме того, симптомы можно снять уже через несколько дней, если человек обратиться к врачу незамедлительно, как только поймет, что у него возможный ревматизм.
Народная медицина
Вдобавок к такому лечению может быть проведена терапия народными средствами. Многие врачи не признают такое направление медицины, потому как эффективность ее клинически не доказана. Как правило, решение лечиться народными средствами принимает сам больной, надеясь побороть заболевание консервативным, щадящим путем. В числе методов народными средствами – различные компрессы, настойки, ванночки, гели. Следует помнить, что народная медицина не борется с причиной, а устраняет только последствия и то на время, поэтому лечение народными средствами – это лишь временное облегчение.
Оперативное вмешательство
Ввиду того, что ревматизм не задевает, а значит не разрушает суставы, хирургическое вмешательство при таком типе заболеваний не требуется. Но иногда принимается решение об оперативном вмешательстве тех органов, которые спровоцировали ревматизм. К примеру, осложнение после ангины, вызвавшее ревматизм сустава или инфекционные заболевания полости рта порой невозможно победить только с помощью антибактериальной терапии, поэтому устраняются причины такого инфицирования путем удаления миндалин или аденоидов.
Также к серьезным способам борьбы с ревматизмом относится плазмофорез, который представляет собой очищение крови. Данный метод позволяет очистить кровь от различных токсинов и антител, которые не дают организму побороть болезнь и быстрее восстановиться.
Очень важно для предупреждения ревматизма или недопущения рецидивов придерживаться профилактических мер, направленных, прежде всего, на повышение иммунитета и сопротивляемость организма к разного рода инфекциям. Умеренное закаливание, прогулки на свежем воздухе, занятия спортом, здоровое питание, полноценный сон и отдых – вот составляющие успеха в предупреждении практически всех болезней.
Источник
Существуют болезни, которые постоянно о себе напоминают. К ним относится ревматизм. Это группа различных патологий, характеризующихся болезненными ощущениями в костно-мышечной системе: мышцах, суставах, сухожилиях, костях.

Заболевание ухудшает качество жизни. Люди с воспалительным ревматизмом в два раза чаще имеют инсульт. Нужно научиться противостоять этому заболеванию.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
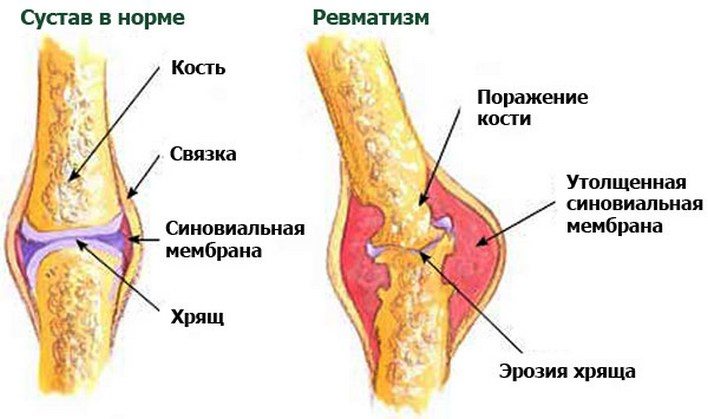
Развитие ревматизма суставов после инфицирования стрептококком
Ревматизм, как и сифилис, является медицинским «хамелеоном». Заболевание может повлиять на суставы, сердце, мозг и кожу. Взрослые склонны к развитию артрита, в то время как у детей и подростков развивается кардит. Ревматизм не является самостоятельным заболеванием. Многие скелетно-мышечные расстройства причислены к ревматическим заболеваниям.
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
[adinserter block=»1″]
[adinserter block=»9″]
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
Ревматизм колена
Летучий ревматизм
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы: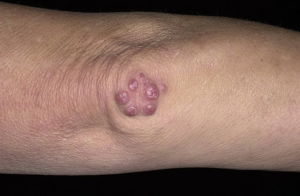
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
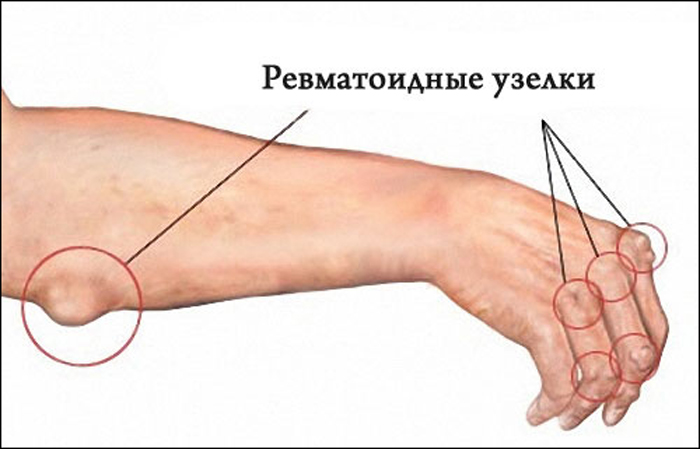
Узелки Мейнета или ревматоидные узелки
Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Этот ревматизм характеризуется также тенденцией к сердечным осложнениям, таким как ревматическая болезнь сердца. Механизм этой инфекции, часто бывает аутоиммунным. У пациента вырабатываются антитела против своей собственной ткани.
Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
Летучий ревматизм
Хронический ревматизм
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
В его лечении используются такие методы лечения, как нестероидные противовоспалительные препараты (НПВП), кортикостероиды и противоревматические средства.
Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
Хронический ревматизм
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острый ревматизм
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
В местах воспаления появляется: отек, покраснение, припухлость. Боли носят симметричный или летучий характер, то в одном, то в другом суставе.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
[adinserter block=»6″]
[adinserter block=»10″]
Какой врач лечит ревматизм?
Когда суставы заставляют вас страдать, обратитесь к врачу-терапевту. Этот врач в случае необходимости направит к разным специалистам: ревматологу, физиотерапевту или травматологу. По мере того как тело стареет, организм меняется, с годами меняется структура костей и мышечная масса.
При постоянном дискомфорте и боли в суставах проконсультируйтесь с врачом ревматологом. Если есть подозрение на ревматизм, лечение следует начинать немедленно, потому что болезнь опасна из-за серьезных осложнений, в частности развития тяжелой сердечной болезни.
Ревматизм у детей и взрослых лечат врач кардиолог-ревматолог.
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются:
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Псориатический артрит затрагивает от 5 до 20% пациентов с псориазом. Очень изнурительная болезнь. У мужчин более подвержены воздействию суставы позвоночника, у женщины страдают, в основном, суставы конечностей.
Основные причины:
- генетические факторы;
- инфекционные заболевания (ВИЧ, сифилис, гонорея);
- аутоиммунные заболевания (онкологические заболевания, сахарный диабет, тиреодит, красная волчанка);
- встречаются случаи, когда нет ни одной причины, способствующей болезни.
| Форма ревматизма | Симптомы |
| Ревмокардит (ревматическая болезнь сердца) — поражает все слои кардиального перикарда, эндокарда и особенно миокарда. |
|
| Ревмополиартрит — симптомы полиартрита связаны с аутоиммунной реакцией, вызывающей аномальное воспаление в суставах рук, ног, позвоночника, шейном отделе. Воспаление сначала воздействует на синовиальную мембрану, окружающую суставы. |
При агрессивном полиартрите воспаление повреждает суставные части, хрящ, капсулу; сухожилия, связки, мышцы и кости. |
| Ревматизм кожи (псориатический артрит) — характеризуется воспалением суставов. Через несколько лет после развития псориаза пациенты могут страдать от совместного повреждения: кожи и суставов. |
|
| Ревмохорея (пляска святого Вита, ревматизм нервной системы) — ревматический васкулит, мелких сосудов головного мозга. |
|
| Ревмоплеврит (ревматизм органов дыхания). |
|
| Ревматизм глаз — офтальмологическое исследование больных ревматизмом показывает, что у 65% людей болезнь поражает глаза: сосуды сетчатки и хориоидеи. |
Ревматизм глаз требует офтальмологической помощи в специализированном центре. |
| Ревматизм органов пищеварения бывает крайне редко при ревматизме. |
|
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
[adinserter block=»2″]
Медикаментозное лечение
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
- Диклофенак.
- Пироксикам.
- Бутадион.
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Современные иммунодепрессанты применяются при тяжелых случаях воспалительного ревматизма. Эти препараты работают путем снижения активности иммунной системы.
Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов:
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Лечение рецидивирующего ревматизма
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Физиолечение
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение улучшает мобильность, позволяет ограничить потребление анальгетиков и эффективно лечит заболевание. Также проходят реабилитацию пациенты после установки протеза, чтобы избежать д
