Болезнь шляттера коленного сустава что это и лечение

Энциклопедия / Заболевания / Суставы и кости / Болезнь Шляттера
Болезнь Шляттера (Осгуда-Шляттера) — это один из вариантов остеодистрофии (нарушения строения кости из-за проблем с ее питанием) в области головки большеберцовой кости голени.
Болезнь Шляттера характеризуется формированием болезненной шишки в зоне нижнего полюса коленной чашечки. Заболевание характерно для юношеского возраста, встречается в возрасте от 10 до 18 лет. Поражение в основном одностороннее.
Болезнь в основном дебютирует в возрасте полового созревания, и чаще возникает у тех детей, кто интенсивно занимается активными видами спорта.
Традиционно мальчики занимаются спортом больше, поэтому болезни Шляттера они подвержены чаще, хотя сегодня и девочки нередко страдают от данной патологии. Болезнь возникает в период активного скелетного вытяжения и постепенно прекращается по мере роста костного скелета.
Примерно 15-20% подростков, активно занимающихся спортивными состязаниями и участвующих в соревнованиях, имеют подобное заболевание. У не занимающихся профессиональным спортом процент ниже – всего 3-5% болеющих.
Чаще болезнь Шляттера возникает при прыжковых и травматичных видах спорта.
Каждая из трубчатых костей у подростков имеет в своих концах особые зоны роста, место соединения костей с хрящами. За счет этих зон кости могут вытягиваться в длину. Хрящевые ткани и зоны роста не столь плотные, как кость, и поэтому, при травмах, прыжках и сдавлениях могут травмироваться и «сминаться». Это приводит к тому, что зона роста кости отекает и воспаляется, появляется болезненность в этой области.
Организм пытается восстановить целостность этой зоны за счет роста ткани кости. Это приводит к возникновению болезни Шляттера — образованию костной шишки на месте отечности и боли.
Сила болевого синдрома будет различной: от легкой болезненности при физической нагрузке, до сильно выраженной и изнуряющей боли.
При болезни Шляттера проявляются такие симптомы, как:
- боль в области соединения колена с большеберцовой костью и по передней поверхности голени,
- отек и болезненность при прикосновении ниже коленной чашечки,
- боли в колене после бега, прыжков или подъема по лестнице, проходящие в покое,
- напряжение мышц бедра,
- поражается в основном только одно колено,
- длительность болезненных ощущений может быть от нескольких недель до пары месяцев,
- болезненность, которая возникает по мере роста костей.
При болезни Шляттера могут возникать осложнения в виде хронической боли или постоянного отека, которые снимаются при применении холода или обычных противовоспалительных средств.
После стихания воспаления остается шишка из костной ткани в области голени или под коленной чашечкой. Она может сохраняться навсегда, но работу колена не нарушает.
В основе диагностики лежит указание на то, что ребенок занимается спортом и испытывает большие нагрузки. При сборе анамнеза необходимы следующие данные:
- о подробных симптомах болезни,
- о связи симптомов с нагрузками,
- информация о том, что ранее были травмы конечностей,
- наличие семейного анамнеза.
- информация о всех препаратах, которые применяет ребенок для облегчения симптомов.
Важен детальный осмотр коленного сустава с выявлением отечности и болезненности, важно оценить и объем движений в области коленного сустава.
Дополняются данные рентгеном зон бедра, коленного сустава и области голени с выявлением типичных изменений надколенника и кости.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением данной патологии занимается врач-ортопед, в большинстве случаев болезнь Шляттера быстро и легко поддается терапии, а симптомы постепенно пропадают по мере роста костей в длину. Если же симптомы достаточно выражены, необходимо:
- применение медикаментов,
- физиотерапия,
- лечебная гимнастика и лечебная физкультура.
В медикаментозную терапию при болезни Шляттера входит прием обезболивающих и противовоспалительных средств из группы НПВС – обычно это ибупрофен, тайленол и аналоги. Они прописываются ребенку только коротким курсом и в небольших дозах.
При физиотерапии происходит уменьшение отечности, снятие воспаления и уменьшение боли. Выбор конкретного метода определяется врачом и степенью проблемы, полом и возрастом ребенка.
Методики лечебной физкультуры применяют с целью растяжения четырехглавой мышцы бедра и разработки подколенных сухожилий. Это позволяет снижать нагрузки на место крепления сухожилия и образования там надрывов и травм. Также необходимы упражнения для стабилизации коленного сустава.
В дополнение к лечению необходимо обеспечение смены образа жизни хотя бы на время восстановления после травмы и возникновения боли. Необходимо разгрузить сустав и ограничить деятельность, которая усиливает симптомы. На место травм необходимо тут же прикладывать холод и использовать для защиты сустава наколенники, особенно при активных тренировках.
На время острого периода нужно заменить спорт, связанный с прыжками и бегом на плавание или велотренировки – это даст разгрузку суставам и мышцам.
Источник: diagnos.ru
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 ноября 2015;
проверки требуют 42 правки.
Болезнь Осгуда–Шлаттера, Osgood–Schlatter disease — остеохондропатия бугристости большеберцовой кости.
Преобладающий возраст развития болезни Осгуда — Шлаттера с десяти до 29 лет, но если вовремя не прекратить нагрузки, то костная ткань может уже никогда не восстановиться. Вероятность возникновения заболевания зависит от пола, лица мужского пола ей более подвержены.
Факторы риска развития болезни Осгуда–Шлаттера: баскетбол, хоккей, футбол, кикбоксинг, горные лыжи, спортивный туризм, большой теннис, дзюдо, самбо, таеквондо, карате.
Заболевают молодые люди, в основном, совершенно здоровые. В конце XX века она описывалась французскими авторами как «апофизарный остеит», или «остеомиелит роста». Немного ранее датские и английские авторы считали болезнь характерным для молодых солдат и юных спортсменов травматическим периоститом. При данном заболевании необходимо сразу прекратить нагрузки и уменьшить ходьбу . Иногда боли в колене достигают такого уровня, что ходить и стоять практически невозможно.
Клиническая картина[править | править код]
Чаще возникает у мальчиков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия — начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Патологический процесс, как правило, самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавой мышцы бедра, крепящееся в верхнему краю надколенника.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена.
Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.[2]
Проявления болезни Шлаттера[править | править код]
- Ограниченная болезненность в области бугристости большеберцовой кости (голень), усиливающаяся при сгибании в коленном суставе, особенно при приседании (даже неполном). Этим заболеванием часто страдают спортсмены-фехтовальщики, основная стойка которых предполагает некоторое приседание, и велосипедисты — постоянные вращательные движения ногами, из-за этого большая нагрузка на коленный сустав.
- Отёчность мягких тканей
Диагностика болезни Осгуд-Шлаттера[править | править код]
- Рентгенографическое исследование коленных суставов в боковых проекциях; часто наблюдаются характерные «хоботки» в области бугристости большеберцовых костей, нередко вводящие врачей в заблуждение; изолированные костные фрагменты небольших размеров, иногда в количестве 1-2-3. Картина представляется очень разнообразной, напоминающей дробления, искривления и надломы эпифизарного отростка.
- Радиоизотопное сканирование
- Ультразвуковое исследование коленного сустава
Примечания[править | править код]
Источник
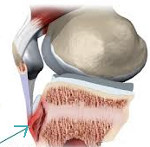
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
Общие сведения
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Болезнь Шляттера
Причины
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы болезни Шляттера
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.

Рентгенография коленного сустава. Остеохондропатия Осгуда-Шляттера, последствия. Костный фрагмент в области прикрепления собственной связки надколенника к большеберцовой кости.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Лечение болезни Шляттера
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Прогноз и профилактика
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
Источник
Медицинская статистика красноречиво демонстрирует, что болезнь Шляттера появляется почти у 20% подростков, которые испытывают интенсивные физические нагрузки в результате занятий спортом, а также у 5% подростков, которые спортом не занимаются. К видам спорта, которые способны спровоцировать болезнь Шляттера, относятся: футбол, баскетбол, волейбол, легкая атлетика, тяжелая атлетика, спортивная гимнастика (у мальчиков), а также фигурное катание, балет и художественная гимнастика (у девочек). Поскольку в настоящее время процент мальчиков и девочек, занимающихся спортом, сравнился, то данный факт привел к разрыву между полами в условиях развития у них болезни Шляттера.
В этой статье мы расскажем, что собой представляет болезнь Осгуда-Шляттера, каковы причины ее развития, методы лечения и прогноз.
Что собой представляет болезнь Шляттера
Болезнь Шляттера известна с 1906, когда ее описал врач, имя которого она и носит. Другое название недуга — «остеохондропатия бугристости большеберцовой кости» раскрывает и объясняет механизмы, вызывающие развитие болезни Шляттера. Из этого названия понятно, что недуг имеет невоспалительный характер, который сопровождается некрозом костной ткани. Данная патология характерна для молодых людей, детей и подростков травматическим периоститом и относится к поражениям опорно — двигательного аппарата. При болезни Шляттера страдает определенный участок длинных трубчатых костей, из которых состоит большая берцовая кость. Истинные причины развития патологии на сегодняшний день не до конца известны. Однако некоторые специалисты считают, что в настоящее время существует несколько таких заболеваний, которые вызваны дисбалансом процессов роста костей в контексте физических перегрузок у детей и подростков.
Причины развития болезни Шляттера
Основным фактором развития болезни Шляттера является повреждение коленного сустава в результате интенсивных физических нагрузок. Существует ряд причин, вызывающих такое повреждение и провоцирующих данный недуг:
- постоянные перегрузки;
- частые микротравмы колена;
- регулярные повреждения связок коленного сустава;
- прямые травмы: переломы голени, надколенника, вывихи.
Вследствие значительных перегрузок, частых травм коленного сустава и значительного натяжения связок надколенника, которые происходят при сокращениях четырехглавой мышцы бедра, происходит нарушение кровообращения в области бугристости большой берцовой кости. Также отмечаются небольшие кровоизлияния, разрыв волокон надколенника, асептическое воспаление и некроз.
Большая берцовая кость является трубчатой костью, ее зоны роста находятся у ее головки. Поскольку эти зоны роста имеют хрящевую структуру, то у подростков они не так крепки, как у взрослых людей, чей рост уже прекратился. То есть эти зоны роста у взрослых людей уже окостенели. По этой причине такие хрящевые участки легкоуязвимы к любым травмам и к интенсивным физическим нагрузкам. В этой хрящевой зоне роста к большой берцовой кости фиксируется сухожилие четырехглавой мышцы бедра, которая является самой большой мышцей тела человека. Она задействована во время ходьбы, бега, прыжков и в других случаях двигательной активности.
Если ребенок профессионально занимается спортом, испытывает большие нагрузки, которые приходятся на ноги, то возможен надрыв сухожилий бедренной мышцы и повреждение хрящевой неокрепшей ткани большой берцовой кости. В результате наблюдаются воспалительные процессы, которые сопровождаются отеком зоны прикрепления сухожилия. При постоянной нагрузке организм пытается компенсировать возникнувший изъян в кости, заполнив его костной тканью, излишнее количество которой приводит к формированию костного образования.
Болезнь Шляттера у подростков
Болезнь Шляттера у детей и подростков появляется, как правило, в период интенсивного роста. Возрастной предел заболеваемости приходит на 12- 14 лет у мальчиков и 11- 13 у девочек. Данный недуг является достаточно распространенным и наблюдается у 20% подростков, активно занимающихся спортом. Обычно заболевание начинается без видимых причин или после перенесенной спортивной травмы, иногда совсем незначительной.
Существуют три основные причины, которые способствуют развитию данного недуга:
- Возрастной фактор. Заболевание встречается в большинстве случаях у детей и подростков. У взрослых недуг практически не наблюдается. Заболевание выявляется крайне редко и то, только в случае остаточного явления (костной шишки).
- Половая принадлежность. Медицинская статистика констатирует, что болезнь Осгуда — Шлаттера чаще наблюдается у мальчиков, однако в настоящее время данная ситуация выравнивается, поскольку девочки также активно занимаются спортом.
- Физическая активность. Недуг чаще встречается у детей, которые активно занимаются различными видами спорта, чем у тех детей, которые ведут пассивный образ жизни.
Механизм развития недуга
Болезнь Шляттера у детей и подростков предполагает бугристое поражение большой берцовой кости. Часть этой кости находится под коленом, ее основная функция заключается в прикреплении связки подколенника. Именно в этом кроется причина развития болезни.
Все дело в том, что отросток кости вблизи апофиза имеет свои собственные кровеносные сосуды, которые питают ростковую зону необходимыми веществами. Когда ребенок активно растет, эти сосуды просто не успевают «расти» по сравнению с увеличением костной массы, что, естественно, приводит к нехватке питательных веществ. Вследствие этого данная зона становится очень хрупкой и уязвимой к травмам. Если в это время у ребенка наблюдаются постоянные физические нагрузки на нижние конечности, то происходят микротравмы связок надколенника и, как результат, — болезнь Шляттера.
Следует знать, что образовавшаяся костная ткань является очень непрочной и хрупкой. И при регулярных физических нагрузках, может произойти секвестрация кости (отрыв кусочка) и связки надколенника. Такие последствия — частое явление и требуют хирургического вмешательства.
Данное заболевание вызывает много споров среди ученых. Некоторые специалисты считают, что болезнь Шляттера коленного сустава имеет генетический характер. Они предполагают, что заболевание передается по аутосомно-доминантному типу. Это говорит о том, что склонность к недугу может передаваться от родителей к детям. Но принять эту точку зрения в полной мере нельзя, поскольку фактор наследования выявляется далеко не всегда. Основной причиной, запускающей патологию, все же остается механическая травма.
Болезнь Шляттера также может наблюдаться и у взрослых, но крайне редко. В этом случае она проявляется артрозом, который вызывает отек тканей под коленом. При надавливании на это место, пациент ощущает неприятную болезненность, а в период обострения повышается локальная температура. При возникновении осложнений развивается костное разрастание на передней поверхности ноги.
Основные симптомы болезни Шляттера
Как правило, недуг не имеет острого начала. По этой причине дебют заболевания никак не связывают с травмой коленного сустава. Первые симптомы проявляются незначительными болями при сгибании колена, приседаниях, беге, подъеме по лестнице. Однако боли имеют тенденцию к нарастанию. Поскольку такие симптомы не принимаются всерьез, то нагрузка на коленный сустав продолжается, что серьезно усугубляет проблему. И только со временем наблюдаются значительные боли разной интенсивности в нижней части колена, которые усиливаются при физических нагрузках. Могут даже появиться внезапные острые боли, режущего характера, в передней области коленного сустава. Помимо боли, наблюдается отек и припухлость коленного сустава.
Однако данный недуг не сопровождается симптомами характерными при воспалительных процессах: покраснением кожи в месте отека и повышением температуры. При пальпации замечается отечность коленного сустава, его болезненность, характерная плотность и твердый шишкообразный выступ. Эта шишка сохраняется на всю жизнь, но никаких проблем в будущем она за собой не влечет и никак не влияет на двигательную функцию как коленного сустава, так и ноги в целом.
Заболевание носит хронический характер с периодами обострения. Болезнь длится 1−2 года, после чего происходит спонтанное выздоровление, которое обуславливается окончанием роста костей и окостенением хрящевой ткани в зонах роста. Болезнь Шляттера полностью проходит в 18−19 летнем возрасте.
Диагностика заболевания
При диагностике заболевание большое значение имеет сбор анамнеза. Совокупность симптомов, характерная локализация болевых ощущений, возраст и пол пациента позволяет безошибочно диагностировать болезнь Шляттера. Однако определяющим фактором в постановке диагноза остается рентгенологическое исследование в прямой и боковой проекции. Иногда дополнительно проводят УЗИ коленного сустава, МРТ и КТ сустава, которые для большей информативности необходимо проводить в динамике. Также назначают денситометрию, позволяющую проанализировать структуру костной ткани. Лабораторные анализы необходимо проводить для того, чтобы исключить инфекционную патологию (реактивный артрит).
Для этого назначают:
- общий анализ крови;
- анализ крови на С-реактивный белок;
- ПЦР-исследования (полимеразная цепная реакция);
- анализ крови на ревматоидный фактор.
В начальной стадии заболевания рентгенография демонстрирует уплощение мягкого покрова бугристости большой берцовой кости. Со временем может наблюдаться смещение окостенения вперед или вверх. Заболевание необходимо дифференцировать с опухолевыми процессами, туберкулезом, остеомиелитом, переломами большой берцовой кости.
Как лечить болезнь Шляттера
Лечение болезни Шляттера осуществляется несколькими специалистами: травматологом, ортопедом, хирургом. Заболевание хорошо поддается лечению, а симптомы исчезают по мере взросления ребенка. Однако если симптомы значительно выражены, то необходимо провести симптоматическую терапию, которая купирует болевые ощущения и снимет отечность коленного сустава. Для того чтобы снять болевой синдром необходимо полностью исключить физические нагрузки и обеспечить наибольший покой больному сустава.
Лечение болезни Шляттера осуществляется по следующей схеме:
- обеспечить больному полный покой и комфорт;
- прием медикаментозных препаратов: обезболивающих, миорелаксантов и нестероидных противовоспалительных средств;
- физиотерапевтические методы;
- лечебная физкультура.
В качестве лекарственных средств выступают:
- обезболивающие препараты;
- нестероидные противовоспалительные препараты (анальгин, диклофенак, ибупрофен);
- миорелаксанты (мидокалм);
- препараты кальция и витамин D.
Лекарственные преараты нужно давать ребенку с осторожностью, только коротким курсам и в небольших дозах. Также для уменьшения болевого синдрома можно прикладывать холодные компрессы.
Физиотерапевтические методы очень эффективны, поскольку способны снять воспаление и уменьшить боль. Они улучшают кровообращение и питание тканей больного сустава, способствуют восстановлению структуры кости, уменьшают воспаление и дискомфорт.
Этими методами обязательно дополняют лечебную программу:
- ультравысокочастотная терапия (УВЧ);
- магнитотерапия;
- электрофорез с различными препаратами (кальцием хлоридом, калия йодидом, прокаином);
- ударно — волновая терапия;
- ультразвуковая терапия с глюкокортикоидами (гидрокортизоном);
- лазерная терапия;
- парафиновые компрессы (с озокеритом, лечебной грязью);
- прогревание колена с помощью инфракрасных лучей;
- талассотерапия (теплые ванны с морской солью или минеральной водой).
Для каждого пациента выбирается оптимальный метод лечения, который определяется врачом.
Лечебная физкультура включает в себя щадящие упражнения на растяжку четырехглавой мышцы бедра и разработки подколенного сухожилия. Такие упражнения снижают нагрузку в месте крепления сухожилия для предупреждения его надрыва и травм.
Во время лечения необходимо избегать физических нагрузок и ограничить двигательную деятельность, которая способна усилить боли.
В острый период интенсивные физические нагрузки надо заменить более щадящими упражнениями лечебной физкультуры, а также плаванием или велоспортом, но в разумном объеме.
Каждому подростку назначается диетическое питание, витаминно — минеральный комплекс. Также рекомендуется ношение специального бандажа и ортопедических приспособлений, которые оказывают защитное действие, уменьшают нагрузку и фиксируют связки наколенника.
Консервативное лечение проводят длительное время. Как правило, оно длится от 2 до 5 лет. Костяная шишка остается навсегда, но не увеличивается в размере и не болит. Со временем пациенты могут ощущать ноющие боли в коленном суставе, которые являются реакцией на смену погоды.
После курса лечения не следует сразу же приступать к активным физическим нагрузкам, это чревато серьезными осложнениями такими, как остеоартроз, смещение надколенника, деформация костей коленного сустава.
Хирургическое лечение
Хирургическое лечение показано в том случае, когда заболевание упорно прогрессирует. Суть оперативного вмешательства заключается в удалении очагов, которые подверглись некрозу, а также в сшивании имплантата, закрепляющего бугристость большой берцовой кости.
Оперативное лечение болезни Шляттера целесообразно в следующих случаях:
- при длительном течении болезни (более двух лет);
- при наличии осложнений (разрушение кости или отрыв связки надколенника);
- при возрасте более 18 лет на момент диагностики.
Оперативное вмешательство является несложным, однако такие вмешательства отличаются длительным восстановительным периодом, от которого зависит последующая двигательная активность ноги. Для быстрой реабилитации необходимо следовать некоторым правилам:
- после операции в течение месяца использовать фиксирующую повязку на сустав или использовать наколенник;
- пройти курс физиопроцедур для быстрого восстановления костной ткани (электрофорез с солями кальция);
- прием БАДов на основе кальция и витаминно — минеральных комплексов (в течение полугода);
- избегать массивных физических нагрузок на сустав в течение года.
Как лечить болезнь Шляттера в домашних условиях
В некоторых случаях болезнь Шляттера можно лечить и в домашних условиях, но только после точной диагностики и посещения врача. В основном это физические упражнения и местная терапия:
- При постоянных и интенсивных болях в колене совместно с лекарственными препаратами использовать компрессы на ночь с нестероидными препаратами мес
