Боль в коленных суставах возрастная

Содержание:
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
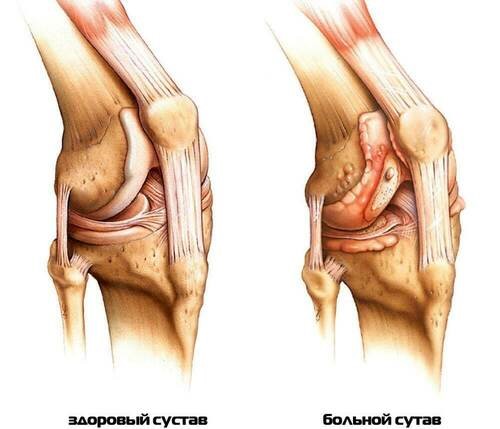
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Анатомическое строение колена
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Причины возникновения боли в коленях
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
Травматические поражения элементов колена:
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости. Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
Воспалительные и дегенеративно-дистрофические заболевания суставных элементов колена:
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз) с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз – серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
Заболевания, при которых возможна иррадиация боли в области колена:
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия – внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
Некоторые системные заболевания, приводящие к болям в коленях:
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
Виды болей в коленях
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
Диагностика патологий, вызывающих боль в коленях
Физакальное обследование:
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
Лабораторные исследования:
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Лечение боли в коленях
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
Источник
У пожилых людей часто болят колени. Эти боли связаны с суставными проблемами, типичными для старости. По статистике, суставные патологии возникают у 70% людей старше 60-65 лет, а после 75 лет это характерная проблема практически всех пенсионеров.
Основная причина связана с возрастными переменами: суставы теряют здоровые округлые формы, мышцы и ткани – упругость. В половине случаев положение усугубляют болезни. Развитию болезни способствуют различные факторы и причины.
Влияющие факторы и причины
К основным провоцирующим факторам относятся:
- гонартроз
- плохое кровоснабжение
- артрит
- менископатия
- бурсит
- синовит
- хондроматоз
- хондропатия
- тендинит
- остеохондрит
- периартрит
- доброкачественные и злокачественные разрастания
- сердечно-сосудистые болезни: стенокардия, ишемия
Причины суставных болей у пожилых:
- Возрастные проблемы опорно-двигательного аппарата. Хрящи истончаются и теряют эластичность. Из-за шероховатой ткани кости хуже скользят при движениях. Происходит отложение кальция, из-за чего деформируются суставные сумки и сухожилия. Кости истончаются и становятся более хрупкими. Все это делает скелет пожилого человека уязвимым для травм.
- Хронические инфекции провоцируют воспаления в синовиальной жидкости и суставах.
- Травмы связок, суставов и мышц, которые человек получил в течение жизни, становятся причиной суставных проблем в пожилом возрасте. Эта причина характерна для бывших спортсменов.
- Эндокринные проблемы из-за гормонального дисбаланса. Происходит отложение солей и сбои в обмене веществ. Нарушается здоровая работа суставов. Например, сбои в деятельности эндокринных желез вызывают эндокринный артрит, а у женщин провоцирующей причиной становится гормональная перестройка в период менопаузы.
- Сырость и холод в доме увеличивают риск развития суставных болезней. Ноги должны быть в сухости и тепле.
- Избыточный вес оказывает сильную нагрузку на суставы, что также провоцирует нарушения.
- Малоподвижный образ жизни, как и чрезмерная активность, негативно влияет на здоровье коленей. Из-за сидячего образа жизни кровь плохо циркулирует в конечностях, поэтому хрящи не получают качественного питания, нарушается обмен веществ и хрящ разрушается.
- Наследственная предрасположенность также является причиной суставных проблем. Наследственные болезни наблюдаются у поколений.
Это список основных причин и факторов, который можно продолжить. Повлиять на развитие суставных проблем могут нездоровое питание, хронический стресс, плохая экологическая обстановка, неподходящие климатические условия. Причины могут быть внутренними (процессы и болезни в организме) и внешними (условия проживания, климат, экология).
Каждую ситуацию нужно изучать отдельно: на заболевания суставов обычно влияют комбинации причин и факторов.
Боли в коленях у пожилых: жалобы пациентов
Боль в коленных суставах – почти всегда симптом патологического процесса. В этом случае боль усиливается постепенно. При травмах боли попеременно нарастают и убывают, при ушибах и вывихах они самые интенсивные в момент травмы.
Многие старики говорят, что боль в коленях появляются при небольших движениях, у некоторых – даже в моменты покоя. Также отмечают возникновение боли по ночам.
Пациенты отмечают, что все начинается с незначительных болей, которые постепенно усиливаются. Если вовремя не заняться лечением, они могут стать нестерпимыми.
Утренняя скованность часто сопровождает больных. В течение дня симптом проходит. Утренняя «одеревенелость» характерна для артрита, проявляется после 50 лет.
Часто суставная боль проявляется при простудах – это признак ревматоидного артрита.
Симптомы суставных болезней в коленях у пожилых:
- Постепенно нарастающие боли в сочленениях;
- Дискомфорт и боли при подъеме и спуске с лестницы;
- Чувство «одеревенелости» суставов в утреннее время;
- Хруст во время движений, сгибания коленей, отечность больных мест;
- Боль при простудах и ОРВИ.
Пожилому человеку надо обращать внимание на все признаки суставных проблем: боли, дискомфорт, хруст, скованность, отечность, покраснения, деформацию размеров и формы колена. При обнаружении этих симптомов нужно сразу же обратиться к врачу, в самом начале болезни. На ранней стадии возможно полное излечение от патологии и остановка разрушительного процесса, поэтому лучше не медлить.
Пожилому человеку с болью в коленях нужна качественная диагностика с последующим лечением.
Диагностика
При появлении симптомов нужно обратиться к ревматологу или ортопеду. Сначала врач проводит первичный осмотр, после чего назначает диагностические процедуры:
- общие анализы крови и мочи
- развернутую биохимию крови
- УЗИ суставов
- пункцию суставной полости
- рентген
- томографию и МРТ
- артроскопию
- исследование экссудата на бактерии
- денситометрию
Специалист назначает необходимые процедуры в зависимости от индивидуальной ситуации больного. Он может привлечь к обследованию узкопрофильных специалистов. После полного обследования ставится диагноз и назначается лечение.
Помимо ревматолога и ортопеда лечением суставных проблем занимаются мануальный терапевт, травматолог, массажист, физиотерапевт.
Лечение больных суставов

Часто пожилые люди привыкают к суставной боли, списывая это на возраст и метеочувствительность. Также старики могут заниматься самолечением, услышав советы из телевизора или от знакомых со схожей проблемой. Близким пожилого человека нужно вовремя отправить человека к врачу и запретить заниматься самолечением.
Только специалист сможет грамотно изучить конкретную ситуацию больного, выписать подходящие лекарства, назначить процедуры и дополнительные средства. По всем лечебным вопросам нужно советоваться со специалистом.
Медикаменты
Применяемые препараты можно разделить на три группы:
- Кортикостероидные гормональные средства: обезболивают, их назначают при артрозах;
- Хондропротекторы: останавливают дистрофические процессы;
- НВПС: лекарства с анальгезирующим и противовоспалительным эффектом.
В начале лечения пациенту выписывают анальгетики и противовоспалительные. Эти средства купируют дискомфорт и неприятные ощущения, благодаря чему больной может двигаться. Также от боли избавляют хондропротекторы, которые быстро восстанавливают эластичность хрящей. Витамины замедляют процесс старения. При бурсите выписывают антибиотики, при подагре – препараты, нормализующие обмен веществ.
Для лечения используются этиотропные и симптоматические препараты. Этиотропные напрямую воздействуют на причину болезни. При аутоиммунных причинах назначают стероидные средства, при остеоартрозе нужны хондропротекторы.
Симптоматические (терапевтические) средства снимают симптомы: повышенную температуру, боли, отеки, хруст и другие. Их часто применяют внутривенно и внутримышечно, чтобы воздействовать только на больной орган.
Для местного лечения также применяют мази, кремы и гели. В крайних ситуациях назначают хирургию: когда нужно восстановить двигательную функцию сустава или зафиксировать его.
Физиопроцедуры
Физиотерапевтические процедуры назначают вместе с медикаментозным лечением с первых дней, что усиливает эффективность лечения в целом. Чаще всего назначают лазеротерапию и магнитотерапию. Большую эффективность показала ударно-волновая терапия: она снимает боль, восстанавливает здоровую двигательную активность, улучшает выносливость суставов и мышц при физических нагрузках.
Звуковое воздействие эффективно при воспалениях вследствие дистрофического процесса. Курс лечения составляет 3-7 процедур.
Также могут назначить следующие физиопроцедуры:
- электрофорез
- криотерапию
- мануальную терапию
- массаж
- иглорефлексотерапию
- грязелечение
- парафинотерапию
Выбор процедур будет зависеть от вида и стадии болезни, дополнительных нарушений, противопоказаний.
Питание при больных суставах

Правильное питание помогает нормализовать обмен веществ, что положительно скажется на выздоровлении.
Правила составления рациона:
- Должно быть много овощей и фруктов;
- Белки нужно получать из нежирной рыбы и мяса;
- Сложные углеводы получают из зерновых и круп;
- Ненасыщенные жирные кислоты содержатся в рыбьем жире, орехах, растительном масле;
- Отличная профилактика суставных болезней — кальций и витамин D. Следует употреблять молоко, сметану, творог, соленую сельдь, горбушу и тунец;
- Рекомендованы овощные соки (тыква, морковь, свекла);
- Особенно полезны мясо, мясной студень, рыба, твердый сыр, фруктовое желе. Они содержат хондроитин и глюкозамин, которые восстанавливают и укрепляют суставы.
При суставных болезнях нужно исключить следующие блюда и продукты:
- Жареное – из-за жира и канцерогенов;
- Маргарин и майонез – из-за наличия трансжиров;
- Кондитерские изделия – из-за содержания простых углеводов и калорийности;
- Алкоголь – вызывает отеки.
Правила питания:
- Умеренно употреблять белковые продукты. При неумеренном приеме белков может развиться подагра – болезнь обмена веществ, при которой происходит отложение солей в суставах.
- Пища должна быть богата витамином С. Его недостаток провоцирует появление цинги, которая делает кровеносные сосуды хрупкими.
- Нельзя злоупотреблять жирной пищей – это приводит к ожирению.
- Питание должно быть умеренным. Избыточный вес оказывает дополнительную нагрузку на суставы и позвоночник.
- Необходимо придерживаться здоровой системы питания и снижать калорийность до рекомендованной.
- Нужно пить много чистой негазированной воды. Суточная норма зависит от потребностей организма, веса, пола, физической активности.
Народная медицина

Является вспомогательным средством при традиционном лечении. В лечении народными средствами активно применяют травяные чаи, компрессы и мази, спиртовые настои, ножные ванны. Эти средства снимают боли, способствуют оздоровлению, укрепляют иммунитет.
Народные рецепты нужно согласовывать с лечащим специалистом.
Предлагаем несколько на выбор:
- Ромашка. Смешать по 100 г ромашки и бузины, залить крутым кипятком (200 мл) и настаивать 20 минут. Затем смачивать в настое чистую марлю и прикладывать ее к больным ногам.
- Мумие. Смешать по 5 г мумие и жидкого меда (свежего цветочного). Обильно нанести средство на больное колено на 15 минут, затем смыть водой.
- Настойка из цветов одуванчиков. Для приготовления потребуется банка 0,5 литра, 1/5 часть банки нужно заполнить соцветиями и залить водкой. Смесь настаивают пару недель в темном месте. Периодически банку нужно взбалтывать. Применяя средство, нужно смочить в нем многослойную марлю и приложить ее к больным местам на ночь.
- Ножные ванны помогут при артрите. Положить в эмалированную емкость 2 стакана сухих листьев лавра, залить кипятком (500 мл). добавить 1 стакан растительного масла, поместить на огонь, дождаться кипения и варить после этого не более полминуты. Отвар добавить в воду для ножной ванны.
Профилактика

Профилактические меры помогут избежать возможных проблем или снизить риски их развития.
- Не сидеть нога на ногу. Такая поза сдавливает сосуды и негативно влияет на здоровье ног.
- Держать свой вес под контролем, не допускать его избыточности. При необходимости снижать вес по врачебным рекомендациям.
- Придерживаться здорового сбалансированного питания с достаточным количеством жидкости. Исключить жирное, сладкое, соленое из рациона. Добавить клетчатку, которой богаты овощи, фрукты и зерновые.
- Если врач разрешает и даже рекомендует прогревание, полезно принимать теплые ванны, ходить в сауну и баню. Пожилому человеку нужно обсудить этот вопрос со специалистом, так как у пенсионера могут быть другие заболевания, при которых такие процедуры не рекомендуются.
- Полезна умеренная нагрузка на суставы. Пожилым подойдет утренняя зарядка, плавание, скандинавская ходьба, езда на велосипеде, йога. Рекомендуется лечебная гимнастика: ее должен подбирать специалист, и она должна длиться не менее получаса ежедневно.
- Не перетруждаться. Не должно быть чрезмерных физических нагрузок.
- По согласованию с врачом принимать препараты, которые улучшают костную и хрящевую ткань, делают суставы сильными.
- Полезно организовать хороший сон. Нужно высыпаться, соблюдать здоровый режим сна. Для кровати лучше подобрать ортопедический матрас и подушку. Если у человека есть лишний вес, будет полезен жесткий матрас. При больных суставах нужно медленно переходить в вертикальное положение и из него, не торопиться.
Суставные болезни у пожилых – возрастная проблема, также связанная с другими старческими патологиями. При появлении первых симптомов важно сразу же обратиться к врачу, провести полноценную диагностику и соблюдать рекомендации по лечению. В дальнейшем нужно соблюдать здоровый образ жизни, учитывать противопоказания по здоровью, соблюдать профилактические меры.
Видео: Эффективные лекарства против боли в коленях
Источник
