Боль в коленном суставе в состоянии покоя диагноз

Ноющая боль в колене — распространенный симптом. Она появляется вне зависимости от возраста и сигнализирует о том, что пора обратить внимание на причины, ее вызывающие.
Коленный сустав — сложная комплексная анатомическая система. Его формируют бедренная, большеберцовая кость и надколенник (коленная чашечка). Хрящевые пластины — мениски — выполняют роль амортизаторов. Прочность и двигательную функцию обеспечивают связки, мышцы и сухожилия. Сочленение окружено сумкой из соединительной ткани.
Когда ноет колено в состоянии покоя, иногда так сильно, что невозможно спать по ночам, обязательно нужно обратиться к врачу, чтобы найти причину. Дискомфорт может объясняться травмой или хроническим заболеванием любой из частей колена.
Характер боли и причины ее появления
Единичные приступы не вызывают беспокойства и объясняются усталостью, но если они повторяются, учащаются, становятся продолжительными — это повод обратиться к врачу. Когда врач ставит диагноз, он учитывает интенсивность неприятных ощущений при движении и в покое, их локализацию, продолжительность и характер.
Так, резкая боль в результате удара, которая постепенно становится тянущей, ноющей, может говорить о переломе надколенника, разрыве сухожилий или мениска, сильном ушибе, растяжении связок. Но в большинстве случаев колени болят при хронических процессах, которые сопровождаются воспалением.

Когда воспаляются нервные окончания, появляется стреляющая боль. При заболевании мягких тканей, сосудов или на начальной стадии артроза боль пульсирующая. При ревматоидном артрите и сосудистых заболеваниях ноющие боли усиливаются в ночные часы. Если болевой синдром сопровождает утреннюю скованность, врач подозревает один из видов артроза.
Неприятные ощущения в колене требуют диагностики. Самостоятельно определить, почему в состоянии покоя ноет колено, невозможно. Самолечение опасно, каждый случай нуждается в индивидуальной терапии и требует вмешательства специалистов.
В зависимости от диагноза пациента направляют к травматологу, ортопеду, хирургу, невропатологу. На стадии выздоровления помогают реабилитологи — физиотерапевт, массажист, тренер лечебной физкультуры.
Возможные заболевания
Их связывают с воспалительными процессами, возникающими по причине травм и инфекций, а также с возрастными дегенеративно–дистрофическими изменениями суставных тканей.
Заболевания коленного сустава, связанные с воспалением
Воспалением сопровождаются следующие заболевания:
- Артрит.
- Бурсит.
- Синовит.
- Тендинит.
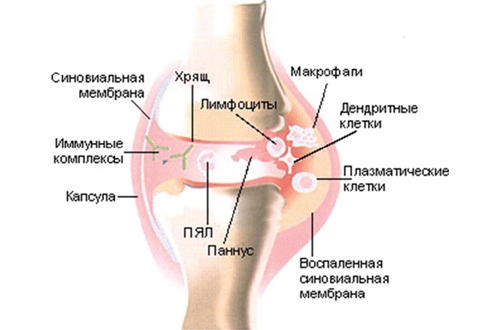
Первичный артрит может возникнуть как осложнение после гриппа, ангины, желудочно-кишечных инфекций, сопровождать венерические болезни, туберкулез. Вторичный — связан с сопровождающими патологиями, такими как ревматизм, остеоартроз или заболевания иммунной системы (псориаз, подагра, аллергии), с нарушением обмена веществ. Не исключена наследственная предрасположенность.
Симптомы артрита — усиление болей в ночные часы и при изменении погоды, при обострениях появляется отек и легкое покраснение пораженной области, повышение температуры.
К возникновению бурсита — воспалению суставной сумки (бурсы) — приводят механические травмы и микротравмы. В результате ткань инфицируется и воспаляется. Колено ноет на фоне общей слабости и ощущения усталости. Диагноз ставят по сильному покраснению и отеку, отличающемуся повышенной температурой.
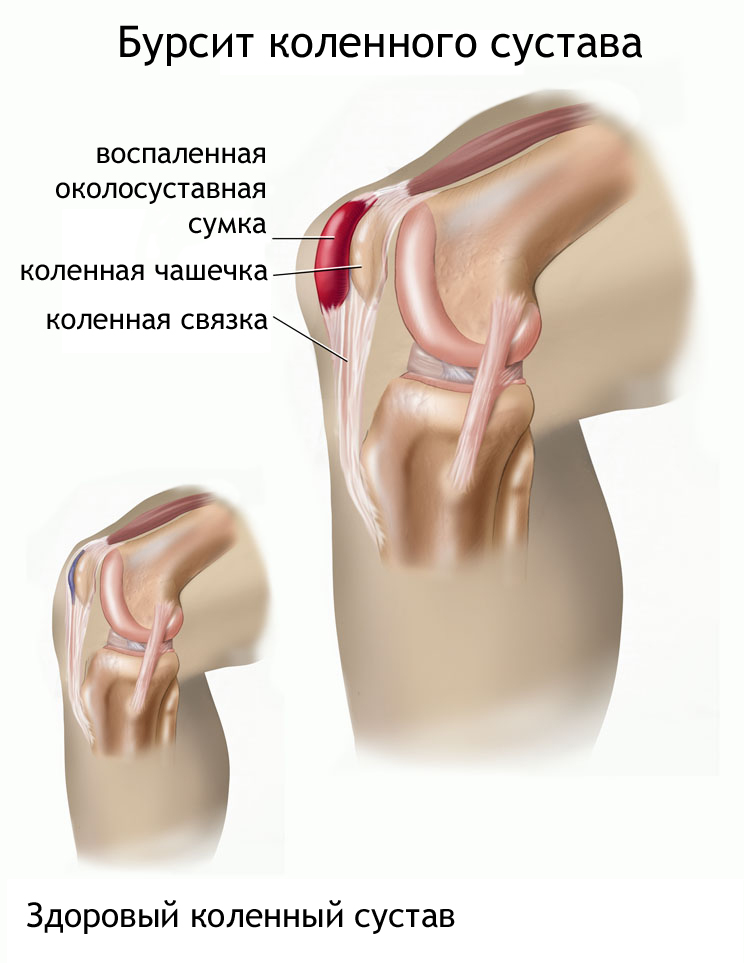
Поверхностный бурсит появляется между кожей и надколенником. Глубокий бурсит локализуется между мышцами и другими трущимися друг о друга частями коленного сустава.
Воспаление внутренней части суставной сумки — синовиальной оболочки — называется синовит. Он сопровождается накоплением экссудата — воспалительной жидкости, вызывающей сильный отек. Причины его возникновения те же, что и у бурсита.
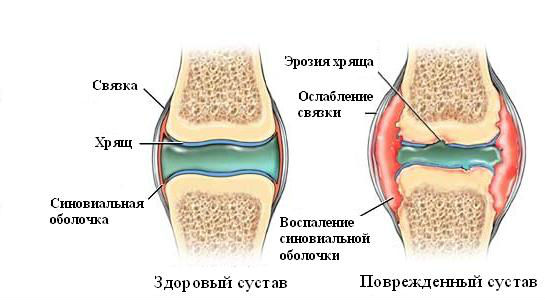
Признаки острого синовита — покраснение, боль, температура, нагноение. При хроническом синовите пациенты жалуются на ноющую боль, усталость при ходьбе и утомляемость, ограничение амплитуды движения, иногда похрустывание.
При тендините поражается связка надколенника, которая начинает ныть и болеть в результате микротравм. Тендинит считают болезнью спортсменов, которые занимаются прыжковыми видами спорта, а также лыжников, конькобежцев. Как усталостная травма он проходит сам, если дать конечности отдых. Однако при острых формах с отеками и воспалением нуждается в лечении.
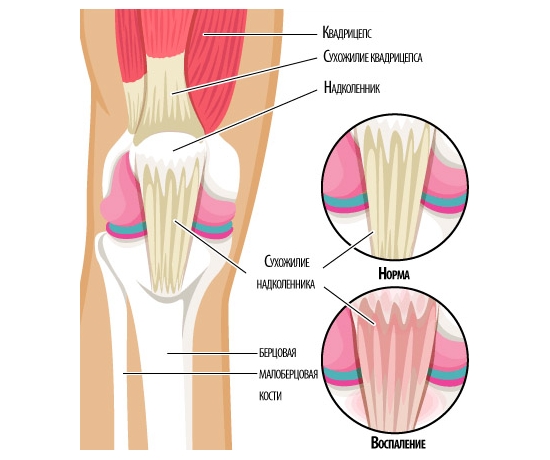
Дегенеративно–дистрофические патологии коленного сустава
К таким патологиям относятся:
- артроз (гонартроз);
- менископатия.
При гонартрозе (артрозе колена) разрушаются не получающие достаточного питания хрящи и синовиальная оболочка. Один из главных факторов возникновения — длительная сильная физическая нагрузка, которую ноги испытывают на протяжении многих лет. В группу риска попадают люди старшего возраста, среди которых встречаются бывшие спортсмены, грузчики, продавцы, почтальоны. Усугубляет проблему лишний вес.
Вторая причина появления гонартроза — наличие других патологий, таких как ревматоидный артрит, диабет, врожденная деформация нижних конечностей, наследственность.
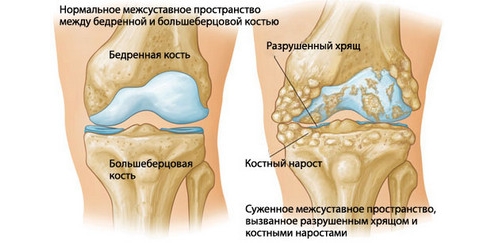
Это заболевание развивается по мере того, как истончаются, деформируются и разрушаются хрящи. Боли также нарастают постепенно: сначала появляются при движении, а впоследствии не отпускают и в состоянии покоя, в т.ч. ночью. Больной испытывает утреннюю скованность, слабость в ногах. Колени хрустят и с трудом сгибаются. Контуры костей становятся грубее, появляются наросты, шипы.
Гонартроз — патология, требующая постоянного наблюдения и поддерживающего лечения.
Менископатия — результат перенесенных травм, нагрузок, воспалительных заболеваний суставов. При гонартрозе мениски страдают от недостаточного кровоснабжения, получают недостаточно питательных веществ, травмируются деформированными хрящами. По этой причине происходит разрыв или отрыв поврежденной хрящевой пластины или ее части. Часть хряща блокирует сустав, ограничивает движения.
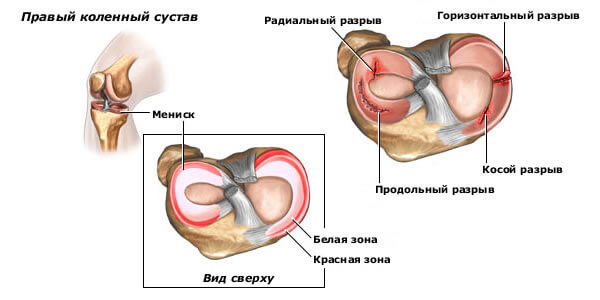
Еще одно последствие дегенеративных изменений — гипермобильность. Мениски при этом становятся аномально подвижны, т.к. рвется скрепляющая их поперечная связка колена. Для такого нарушения характерны ноющие боли, которые усиливаются при движении.
Менископатия может дать толчок к деформирующим изменениям коленного сустава.
Рекомендованные методы лечения
Выбор терапии зависит от причины, разновидности, стадии болезни, пола и возраста пациента. При тяжелых патологиях и нагноениях проводится хирургическое вмешательство.
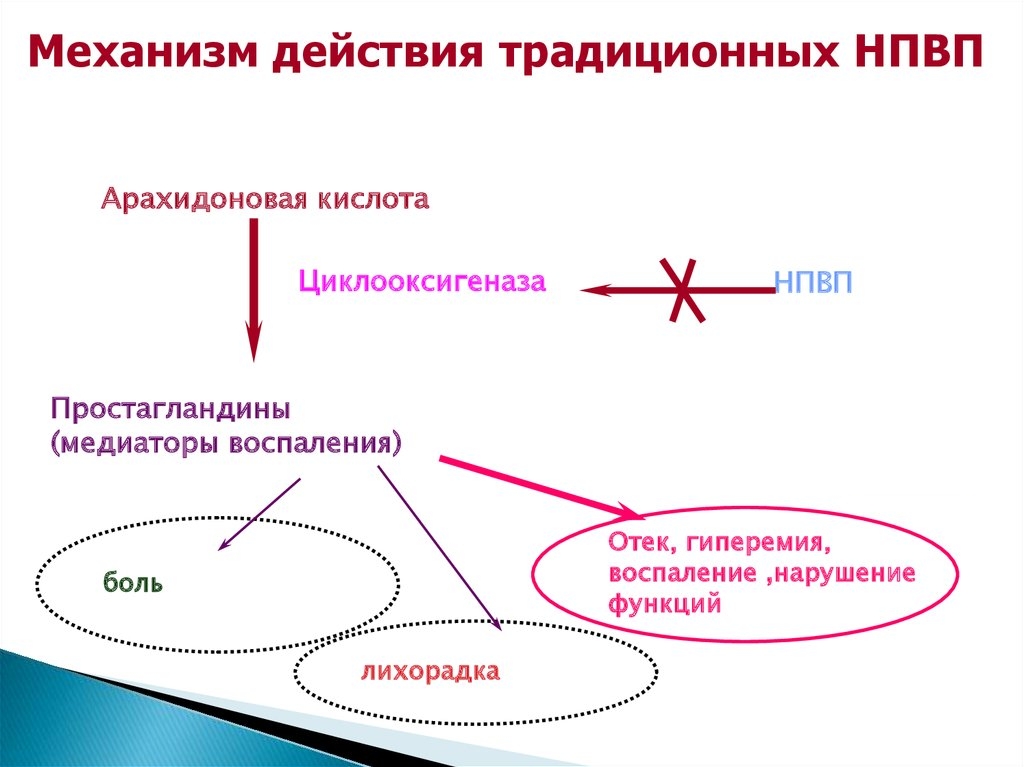
В каждом отдельном случае подбираются лекарства для снятия воспаления и болевого синдрома. Для этого применяют нестероидные противовоспалительные препараты (НПВП), такие как Кетонал, Ибупрофен, Диклофенак, Бутадион и др. Если НПВП недостаточно, проводят гормональное лечение и делают инъекции, например Гидрокортизона.
Для восстановления обменных процессов и нормализации питания тканей назначают хондропротекторы (Хондрозамин, Терафлекс, Структум), иммуномодуляторы, витамины. При артрозе в сустав рекомендуют вводить гиалуроновую кислоту, чтобы уменьшить истирание поверхностей хрящей.
Наружная терапия включает мази, гели и бальзамы для растирания. Врачи не отрицают пользы народных средств — отваров, настоек, компрессов.
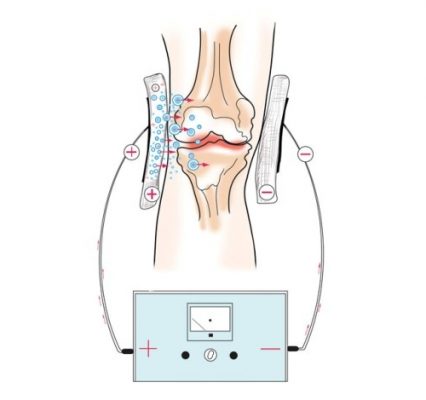 После устранения воспаления и боли переходят к восстановительным процедурам, которые включают физиотерапию, массаж, лечебную физкультуру.
После устранения воспаления и боли переходят к восстановительным процедурам, которые включают физиотерапию, массаж, лечебную физкультуру.
Лечение предполагает диету, исключающую острое, соленое, жареное. При артрозе делается акцент на белковом питании. Чтобы облегчить нагрузку на колени, больным с избыточной массой тела подбирается диета для уменьшения веса.
Способы обезболивания
Если диагноз еще не поставлен, а колено болит и ноет, стоит принять анальгетик, например Парацетамол или Пенталгин. Облегчит боль удобная поза, покой. Поможет фиксирующая повязка. Повязку накладывают так, чтобы она не пережимала конечность и не мешала циркуляции крови. Для повязки используют резиновый бинт или ортопедический бандаж.
 Больную ногу приподнимают, чтобы избежать отека. Для амортизации и расслабления мышц под колено подкладывается подушка.
Больную ногу приподнимают, чтобы избежать отека. Для амортизации и расслабления мышц под колено подкладывается подушка.
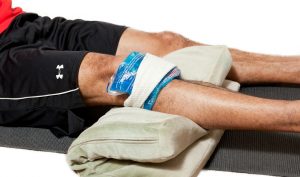
При недавно полученной травме нужен ледяной компресс, а при дегенерационных патологиях применяют разогревающие компрессы и мази.
Профилактические меры
На колени приходится почти вся тяжесть тела, поэтому обязательно надо сбрасывать вес, если он превышает норму. Диета должна включать свежие фрукты и овощи, мясо, рыбу, яйца. В межсезонье принимают витаминные комплексы.
Полезны физические упражнения, плавание, езда на велосипеде, йога, загородные прогулки, умеренные силовые нагрузки. Двигаться необходимо, чтобы избежать застойных явлений, при которых нарушается питание тканей. Здоровье коленей поддержит правильная осанка. При сидячей работе требуются разминки, но нельзя перегружать колени однообразными движениями.
Соблюдайте осторожность, чтобы избежать травм — хронические последствия недолеченных повреждений снижают качество жизни.
Источник
Содержание:
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Анатомическое строение колена
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Причины возникновения боли в коленях
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
Травматические поражения элементов колена:
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости. Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
Воспалительные и дегенеративно-дистрофические заболевания суставных элементов колена:
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз) с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз – серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
Заболевания, при которых возможна иррадиация боли в области колена:
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия – внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
Некоторые системные заболевания, приводящие к болям в коленях:
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
Виды болей в коленях
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
Диагностика патологий, вызывающих боль в коленях
Физакальное обследование:
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
Лабораторные исследования:
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Лечение боли в коленях
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
Источник
