Баллотирование в коленном суставе

Баллотирование надколенника — это патологическое колебание сесамовидной кости, которая входит в состав коленного сустава. Этот симптом чаще всего означает патологическое скопление жидкости (синовиальной, крови) в суставной полости. Также в некоторых случаях баллотация надколенника, может быть, при желатинозном набухании синовиальной оболочки.
Подобное состояние может сопровождать травмы и воспалительно-дегенеративные заболевания сустава. При возникновении подобного симптома стоит немедленно обратиться за квалифицированной медицинской помощью.
Особенности анатомии
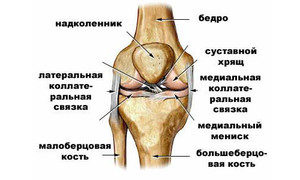
Коленный сустав
Надколенник является самой большой сесамовидной костью в организме человека. Она отличается тем, что не крепится к частям сустава, кости или мышцам.
Надколенник располагается в толще четырехглавой мышцы бедра, а именно в сухожилии. Эта кость прекрасно прощупывается через кожу, а также при разогнутом колене достаточно подвижна. Благодаря этому образованию становится возможным предупредить смещение поверхности большеберцовой и бедренной кости в стороны.
Баллотирование надколенника становится возможным именно из-за особенностей строения сустава. Ведь при фиксации к одному из более «стабильных» образований, выбухание кости было бы совершенно невозможно.
Основные причины

Надколенник
«Плавающий» надколенник может встречаться при острых и хронических заболеваниях сустава специфического и неспецифического характера, спортивных и бытовых травмах. Все эти состояния могут сопровождаться увеличением количества снутрисуставной жидкости. К наиболее частым причинам относят:
- остеоартроз;
- продуктивные воспалительные процессы;
- гидартроз или водянка;
- острая или хроническая травма;
- нарушение целостности сочленений и элементов сустава.
Особенно внимательным следует быть при диагностике видов травм. Такой симптом является признаком травмы мениска, передней или задней крестообразной связок или синовиальной оболочки.
Клиническая картина
При баллотировании надколенника
Хоть баллотирование надколенника и считается только симптомом многих других патологических состояний, он имеет свою выраженную клиническую картину. К первым проявлениям относят выраженный болевой синдром, который появляется по началу во время движений, а после и в покое. Интенсивность ощущений напрямую зависит от количества жидкости: если объем ее до 15 мл, то дискомфорт, может возникнуть только спустя несколько дней.
Ограничение подвижности появляется не сразу. При прогрессировании состояния пациенты отмечают нарушение разгибания, формирование контрактуры в полусогнутом состоянии. При большом количестве выпота контуры сустава сглаживаются, а колено заметно увеличивается в объеме по сравнении со здоровой конечностью.
Принципы диагностики
Для выявления симптома плавающей коленной чашечки пациента необходимо уложить на спину, выпрямив поврежденную конечность. Врач одной рукой фиксирует ткани чуть выше сустава, а другой пытается как будто «утопить» надколенник внутрь. В норме это выполнить невозможно, а при скоплении избыточной жидкости «уходит» книзу, пока не упрется в бедренную кость.
Далее, следует выяснить истинную причину нестабильного надколенника — скопление жидкости или воспалительный процесс. Для этого важно определить состояние синовиальной оболочки.
Диагностика надколенника
Кистью одной руки врач фиксирует верхний заворот, который располагается выше надколенник, тем самым как бы «выдавливая» свободную жидкость книзу. Пальцами второй руки необходимо прощупать промежуток между коленной чашечкой и большеберцовой костью. Необходимо пропальпировать ткани со всех сторон, пытаясь определить наличие уплотнений, припухлости, «зыбления». Стоит отметить, что патологические образования проще определить с внутренней стороны. При отсутствии патологий синовиальная оболочка не прощупывается.
Неправильно считать, что у пациента возможно наличие или свободной жидкости, или патологии синовиальной оболочки. Многие хронические заболевания сопровождаются двумя этими симптомами.
Принципы лечения
Не стоит заниматься отдельно лечением плавающего надколенника, ведь это всего лишь проявление основного заболевания. Для выявления этого необходимо провести дополнительные методы исследования, а именно компьютерную и магнитно-резонансную томографию или ультразвуковое исследование полости сустава.
После того как врач определит причину баллотирования надколенника и накапливания избыточного количества жидкости, необходимо назначить лечение. В зависимости от вида патологии проводят особый перечень мероприятий:
- удаление жидкости артроскопическим или пункционным методом;
- использование асептических растворов для промывания;
- введение лекарственных веществ в полость сустава;
- временная иммобилизация мягким или твердым перевязочным материалом;
- ограничение подвижности;
- лечебная физкультура, физиотерапевтические методы.
Также следует стараться предупредить последующую травматизацию сустава. Для этого необходимо использовать надколенник или эластичный бинт. Занятия спортом можно возобновить только после полного восстановления тканей, при этом консультируясь с опытными тренерами.
Лечение баллотации надколенника, возможно, только при устранении основной причины заболевания. Нет нужды коррегировать клиническое проявление болезни, не вмешиваясь в основы ее патогенеза.
Источник
Острые и хронические заболевание, спортивные и повседневные травмы коленного сустава провоцируют баллотирование надколенника, что свидетельствует о накоплении внутрисуставной жидкости выше нормы. Надколенник (коленная чашечка) — маленькая сесамовидная косточка, принимает активное участие в работе колена, предупреждает боковые смещения бедренной и большеберцовой костей. Рассматриваемый синдром имеет диагностическое значение для своевременного определения диагноза и назначения адекватной терапии.

Суть баллотирования надколенника
Баллотация происходит из-за скопления аномального количества жидкости любого происхождения в полости коленного сочленения. Это может быть незначительный объем экссудата, транссудата, крови, примеси гноя. Сущность симптома заключается в погружении чашечки вглубь при нажатии, а потом — возвращение на место. Синдром определяется в лежачем на спине положении, с выпрямленными ногами. Определяющий признак человек правой рукой давит на надколенник, левой рукой выжимает жидкость из заворота колена вверху. В норме коленная чашечка не уходит в глубь, при патологии — «тонет» и пружинит вверх. Когда количество жидкости превышает 15 мл, слышны звуки постукивание надколенника в соседние костные структуры, что является дополнительным диагностическим моментом.
Вернуться к оглавлению
Причины симптома
Основаниями «плавающей» чашечки выступают патологические состояния коленной структуры, что провоцируют прибавку внутрисуставного выпота, а именно:
- остеоартроз коленного сустава;
- гнойный артрит;
- водянка сустава (гидрартроз);
- острая механическая травма;
- переломы элементов сочленения.
Травмы наружного и внутреннего мениска, передней и задней крестообразной связок, синовиальной капсулы сустава влекут за собой симптом баллотирования надколенника.
Вернуться к оглавлению
Симптоматика
 Первый признак развивающейся патологии сочленения – боль.
Первый признак развивающейся патологии сочленения – боль.
Первым признаком нарушения функционирования колена является болевой симптом, интенсивность которого тесно связана с объемом жидкости. До 15 мл боль проявляется через несколько дней, а при большем количестве — интенсивного, острого характера сразу после факта травмы. Ограниченные движения не могут быть не замечены. Нарушение функции разгибательных движений, формирование контрактуры в полусогнутом суставе. Активные передвижения и опора на больную ногу отдают сильной болезненностью. Формы коленной структуры сглаживаются при выпоте больше 15 мл, колено увеличивается в объеме в сравнении со здоровой ногой.
Вернуться к оглавлению
Что делать?
Чтобы избавиться от патологического состояния, нужно выяснить первопричину появления. Для диагностики используют пункцию коленного сустава с целью определения характера жидкости. Рентгенография колена в двух проекциях дает возможность подтвердить факт переломов. Также используют артроскопию — малоинвазивное вмешательство с лечебными и диагностическими намерениями. Дополнительно назначают КТ, МРТ, УЗД коленного сочленения.
После подтверждения диагноза и проведения дифференциальной диагностики назначают перечень лечебных мероприятий:
- извлечение жидкости с суставной полости пункционным или артроскопическим способами;
- использование для процедур новокаина и антисептиков с целью промывания;
- иммобилизация коленного сустава с помощью лонгеты сроком до 2 недель;
- строгое соблюдение состояния полного спокойствия пораженной структуры;
- терапия причины баллотации;
- лечебная физическая культура (ЛФК), начиная с момента иммобилизации;
- физиотерапевтическое лечение через неделю после травматизации.
Для предупреждения травм колена применяют специальные защитные приспособления — наколенники. Осторожность в быту и внимательность на дороге снижают шансы получить опасные повреждения нижних конечностей. В случае появления характерных симптомов, своевременная диагностика и лечение предупреждают тяжелые последствия и способствуют полному восстановлению.
Источник

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 02.12.2015
Дата обновления статьи: 28.01.2020
Содержание статьи:
- Четыре симптома заболевания
- 1. Боль
- 2. Ограничение движений
- 3. Изменение формы колена
- 4. «Баллотирование» надколенника
- Диагностика
- 1. Пункция
- 2. Рентгенография
- 3. Артроскопия
- 4. Другие методы
- Возможные осложнения
- Пять методов лечения
- Профилактика
- Заключение
После травмы колена нередко возникает гемартроз коленного сустава – скопление крови в суставной полости. Причиной гемартроза всегда является травма – это может быть внутрисуставной перелом костей, разрыв мениска, разрыв или растяжение крестообразных связок, вывих, сильный ушиб. При травме повреждаются кровеносные сосуды, и из них начинается кровотечение. Из-за анатомических особенностей строения коленного сустава истекающей крови некуда выйти, и она накапливается внутри сустава.

При наличии заболеваний свертывающей системы крови гемартрозы развиваются даже при минимальной травме – в такой же ситуации у здорового человека никаких повреждений не было бы. Типичный пример – постоянно повторяющиеся гемартрозы при гемофилии (нарушении свертываемости крови), геморрагических диатезах. В подобных ситуациях указания на предшествующую травму может и не быть, поскольку она незначительна и обычно проходит незамеченной.
В зависимости от количества скопившейся крови, симптомы гемартроза могут быть малозаметны или же сильно беспокоить пострадавшего, заставляя его мучиться от боли и нарушая возможность к активному передвижению.
Но во всех случаях гемартроз требует немедленного лечения, поскольку даже небольшие скопления крови способны привести к серьезным осложнениям (артриту, артрозу, проникновению инфекций). Своевременное же медицинское вмешательство быстро устраняет симптомы и резко снижает вероятность осложнений, в том числе и отдаленных.

Четыре главных симптома
Главные симптомы гемартроза коленного сустава:
боль,
ограничение движений в колене,
изменение формы сустава,
специфический симптом «баллотирования» («плавания») надколенника.
1. Боль
Интенсивность болей в колене тесно связана с объемом скопившейся крови: при небольшом кровоизлиянии (до 15 мл – это 1 степень гемартроза) болей поначалу может и не быть, а при массивном кровоизлиянии (2 степень (до 100 мл) и 3 степень (более 100 мл)) острая боль возникает сразу после травмы и в последующем только нарастает. Но даже малые количества крови вызывают раздражение синовиальной оболочки (внутреннего слоя суставной сумки), травматический синовит (воспаление синовиальной оболочки) и появление болевых ощущений через несколько дней после травмы.
При ощупывании колена врачом-травматологом пострадавшие ощущают резкую боль, в том числе и при 1 степени гемартроза.
2. Ограничение движений
Из-за болевых ощущений и скопления крови нарушается нормальная функция сустава. Особенно это заметно при выполнении разгибания, которое становится чрезвычайно болезненным, а иногда и невозможным. У некоторых пациентов развивается сгибательная контрактура (нога зафиксирована в полусогнутом в колене положении). Также затруднена ходьба и опора на ногу.
3. Изменение формы колена
Форма колена изменяется при больших количествах выделившейся внутрь сустава крови (15 мл и более). Такое скопление крови давит изнутри на надколенник, выпячивая его, что сопровождается сглаживанием контуров колена, увеличением его размеров по сравнению со здоровым.
Небольшие кровоизлияния внешне обычно не проявляются.

Значительное кровоизлияние в полость коленного сустава
4. «Баллотирование» надколенника
Гемартроз коленного сустава 2 и 3 степени (с объемом кровоизлияния более 15 мл) сопровождается возникновением симптома «баллотирования» или «плавания» надколенника. В положении больного лежа на спине или сидя с выпрямленной в колене ногой врач нажимает пальцами на надколенник, как бы пытаясь вдавить его вглубь, а затем убирает руку. При наличии жидкости в полости сустава надколенник погружается в эту жидкость («тонет»), ударяется о костные выступы и, после прекращения давления, «всплывает».
Диагностика
Помимо указания на предшествующую травму и осмотра, для уточнения диагноза используют:
пункцию коленного сустава;
рентгенографию;
артроскопию;
УЗИ, КТ и МРТ.
1. Пункция
Пункция коленного сустава – процедура диагностическая и одновременно лечебная. Ее проводят под местным обезболиванием (делают анестезию с помощью уколов новокаина или лидокаина в мягкие ткани вокруг места пункции) толстой иглой, которую вводят внутрь сустава. После попадания в полость сустава врач оттягивает поршень шприца и оценивает стекающую туда жидкость:
(если таблица видна не полностью – листайте ее вправо)

2. Рентгенография
Рентген колена в двух проекциях позволяет обнаружить внутрисуставной перелом (перелом костей, образующих коленный сустав, внутри полости сустава).
3. Артроскопия
Артроскопия – лечебно-диагностическая малотравматичная операция, которую проводят с использованием артроскопа (аппарата, позволяющего увидеть изнутри полость сустава). Артроскоп вводят внутрь коленного сустава через маленький разрез. При необходимости удалить поврежденные ткани делают еще один разрез, через который хирург вводит инструменты и извлекает обрывки хряща или другие мертвые ткани.
4. Другие методы
УЗИ, КТ, МРТ используют дополнительно для уточнения характера повреждений, вызвавших кровотечение.
Возможные осложнения
Позднее начало лечения гемартроза может привести к осложнениям:
- инфицированию суставной полости;
- постинфекционному артриту (воспалению сустава) и другим воспалительным процессам в области колена (синовиту, бурситу);
- гонартрозу (хроническому заболеванию с деформацией колена и нарушением его работы);
- спайкам и рубцам внутри сустава, ограничивающим его функциональность.

Пять методов лечения
В случае травмирования колена и появлении после травмы сильной боли, а тем более проблем с движениями в коленном суставе – необходимо обратиться к врачу-травматологу, который проведет исследование и назначит лечение.
Для лечения гемартроза коленного сустава выполняют пять процедур:
Удаление крови из полости сустава с помощью пункции или артроскопии. Во время процедуры суставную полость промывают раствором новокаина и антисептиками.
Иммобилизацию колена (фиксирование в неподвижном состоянии) с помощью гипсовой лонгеты (длинной гипсовой полосы) на 2 недели и ограничением нагрузки на ногу на 4 суток.
Лечение причин гемартроза: разрыва связок, мениска, внутрисуставного перелома (при их наличии).
Лечебную гимнастику прямо в фиксирующей повязке: напряжение-расслабление мышц бедра и голени без активных движений, активные движения в тазобедренном суставе.
Физиотерапию: лазер, магнитное лечение и другие процедуры (не ранее, чем через неделю от травмы).
Профилактика
Гемартроз коленного сустава – привычное состояние не только для больных с заболеваниями свертывающей системы крови, но и для здоровых людей, у которых повышен риск травмы колена. Прежде всего, это спортсмены, занимающиеся фигурным катанием и конькобежным спортом, легкой атлетикой, футболом и хоккеем, горнолыжным спортом, катанием на роликах.
Для спортсменов профилактика гемартроза – это соблюдение правил техники безопасности и использование наколенников, которые в разы снижают вероятность серьезной травмы. Для других лиц в качестве меры профилактики бытовой травмы (например, падения на скользкой дороге) может быть осторожность и внимательность при ходьбе и беге.
Заключение
Гемартроз – частое осложнение травм колена. Это не самостоятельный диагноз, а один из симптомов повреждения сустава, поэтому для проведения лечения нужно обязательно выяснить первопричину состояния. Обследование при гемартрозе проводит только врач-травматолог, он же назначает и выполняет необходимые лечебные манипуляции. Ни в коем случае нельзя игнорировать посттравматические боли в колене – застарелый гемартроз может осложниться тяжелыми патологиями и привести к обездвиженности в коленном суставе.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Источник
Разного рода заболевания и травмы колен часто могут спровоцировать симптом баллотирования надколенника. Это означает, что накапливается внутрисуставная жидкость. Коленная чашечка или надколенник необходим для обеспечения нормальной двигательной активности, поэтому важно вовремя обращать внимание на симптомы, чтобы быстро диагностировать проблему и устранить ее.

Что собой представляет?
Баллотацией принято называть покачивание или колебание плотного, подвижного органа в окружающей его среде. Когда речь идет о коленном суставе, то подразумевается аномальное увеличение объема жидкости разного характера в полости сочленения. Это может быть кровь, гнойные примеси, транссудат. Баллотирование надколенника проявляется, когда при нажатии, чашечка опускается внутрь и после возвращается в исходное положение, отпружинивая. При аномальном увеличении жидкости свыше 15 мл можно услышать постукивающие звуки в коленном суставе.
Вернуться к оглавлению
Причины симптома баллотирования надколенника
 Наличие бактериальной инфекции осложняет болезнь, провоцирует острые воспалительные процессы.
Наличие бактериальной инфекции осложняет болезнь, провоцирует острые воспалительные процессы.
Синдром баллотирования коленной чашечки может быть спровоцирован хроническими заболеваниями сустава или спортивными и бытовыми травмами. К основным причинам возникновения относят:
- коленный остеоартроз;
- воспалительные процессы;
- гнойный артрит;
- острая или хроническая травма;
- повреждение всего сочленения или одной структуры.
Особое внимание на симптом баллотирования следует обратить при диагностике травм. Часто он говорит о повреждении мениска, связок или оболочки суставной сумки.
Вернуться к оглавлению
Проявление симптоматики
Баллотация чашечки является симптомом для диагностики других заболеваний. На начальном этапе сопровождается болевыми ощущениями во время движения, дальше боль проявляется и в спокойном положении. Интенсивность определяется количеством жидкости — чем больше, тем острее дискомфорт. Появляется отечность коленного сустава — визуально он становится больше, чем здоровый. При длительном патологическом процессе наблюдается дисфункция подвижности колена, тяжело или невозможно разогнуть и выпрямить ногу.
Вернуться к оглавлению
Методы лечения
 В полость синовиальной сумки вводят иглу, через которую выкачивают избыток жидкости.
В полость синовиальной сумки вводят иглу, через которую выкачивают избыток жидкости.
Отдельно лечение этого симптома не проводят, a назначают комплексную терапию, в зависимости от причин возникновения. Для полной диагностики проводят дополнительные исследования полости коленного сустава с помощью МРТ, УЗИ или КТ. По характеру и виду патологических нарушений определяется перечень проводимых мероприятий:
- удаление жидкости;
- промывание антисептическими растворами;
- инъекции лекарственных препаратов в сустав;
- мягкая или твердая перевязка;
- ограничение подвижности;
- лечебная гимнастика.
Следует соблюдать профилактические меры для предупреждения повторной травмы. В этих целях используют наколенники или эластичные бинты. Возобновить полную нагрузку на колено разрешается после полной регенерации тканей, после консультации с врачом. Возвращаться к спортивным занятиям следует также после абсолютного выздоровления сустава и под руководством опытного тренера.
Источник
