Артроз тазобедренного сустава после перелома

Посттравматический артроз – это хроническое прогрессирующее поражение сустава, возникшее после его травматического повреждения. Чаще развивается после внутрисуставных переломов, однако может возникать и после травм мягкотканных элементов (связок, менисков). Проявляется болями, ограничением движений и деформацией сустава. Диагноз выставляется на основании анамнеза, клинических данных, результатов рентгенографии, КТ, МРТ, УЗИ, артроскопии и других исследований. Лечение чаще консервативное: ЛФК, физиотерапия, симптоматическая терапия. При значительном разрушении сустава осуществляется эндопротезирование.
Общие сведения
Посттравматический артроз – одна из разновидностей вторичного артроза, то есть, артроза, возникшего на фоне предшествующих изменений в суставе. Является достаточно распространенной патологией в травматологии и ортопедии, может развиваться в любом возрасте. Чаще других форм артроза выявляется у молодых, физически активных пациентов. По различным данным вероятность возникновения артроза после травмы сустава составляет от 15 до 60%. Может поражать любые суставы, однако наибольшее клиническое значение, как в силу широкой распространенности, так и в силу влияния на активность и работоспособность пациентов, имеют посттравматические артрозы крупных суставов нижних конечностей.

Посттравматический артроз
Причины
Основными причинами развития посттравматического артроза являются нарушение конгруэнтности суставных поверхностей, ухудшение кровоснабжения различных структур сустава и длительная иммобилизация. Данная форма артроза очень часто возникает после внутрисуставных переломов со смещением. Так, артроз коленного сустава нередко развивается после переломов мыщелков бедра и мыщелков большеберцовой кости, артроз локтевого сустава – после чрезмыщелковых переломов и переломов головки луча и т. д.
Еще одной достаточно распространенной причиной посттравматического артроза являются разрывы капсульно-связочного аппарата. Например, артроз голеностопного сустава может возникнуть после разрыва межберцового синдесмоза, артроз коленного сустава – после повреждения крестообразных связок и т. д. Часто в анамнезе пациентов, страдающих посттравматическим артрозом, выявляется комбинация перечисленных повреждений, например, трехлодыжечный перелом с разрывом межберцового синдесмоза.
Вероятность развития этой формы артроза резко увеличивается при неправильном или несвоевременном лечении, в результате которого остаются даже незначительные не откорректированные анатомические дефекты. К примеру, при изменении взаиморасположения суставных поверхностей голеностопного сустава всего на 1 мм нагрузка начинает распределяться не по всей поверхности суставных хрящей, а всего по 30-40% от их общей площади. Это приводит к постоянной значительной перегрузке определенных участков сустава и вызывает быстрое разрушение хряща.
Продолжительная иммобилизация может провоцировать развитие посттравматических артрозов, как при внутрисуставных, так и при внесуставных повреждениях. В условиях длительной неподвижности ухудшается кровообращение и нарушается венозно-лимфатический отток в области сустава. Мышцы укорачиваются, эластичность мягкотканных структур снижается, и иногда изменения становятся необратимыми.
Разновидностью посттравматического артроза является артроз после хирургических вмешательств. Несмотря на то, что операция нередко является лучшим или единственным способом восстановить конфигурацию и функцию сустава, само по себе оперативное вмешательство всегда влечет за собой дополнительную травматизацию тканей. В последующем в области рассеченных тканей образуются рубцы, что негативно влияет на работу и кровоснабжение сустава. Кроме того, в ряде случаев в процессе операции приходится удалять разрушенные или сильно поврежденные из-за травмы элементы сустава, а это влечет за собой нарушение конгруэнтности суставных поверхностей.
Симптомы посттравматического артроза
На начальных этапах возникает хруст и незначительные или умеренные боли, усиливающиеся при движениях. В покое болевой синдром, как правило, отсутствует. Характерным признаком артроза является «стартовая боль» — возникновение болевых ощущений и преходящая тугоподвижность сустава во время первых движений после периода покоя. В последующем боль становится более интенсивной, возникает не только при нагрузке, но и в покое – «на погоду» или по ночам. Объем движений в суставе ограничивается.
Обычно наблюдается чередование обострений и ремиссий. В период обострения сустав становится отечным, возможны синовиты. Из-за постоянных болей формируется хронический рефлекторный спазм мышц конечности, иногда развиваются мышечные контрактуры. В покое пациентов беспокоит дискомфорт, боли и мышечные судороги. Сустав постепенно деформируется. Из-за боли и ограничения движений возникает хромота. На поздних стадиях сустав искривляется, грубо деформируется, отмечаются подвывихи и контрактуры.
При визуальном осмотре на ранних стадиях изменения не выявляются. Форма и конфигурация сустава не нарушены (если нет предшествующей деформации вследствие травматического повреждения). Объем движений зависит от характера перенесенной травмы и качества реабилитационных мероприятий. В последующем наблюдается усугубление деформации и нарастающее ограничение движений. Пальпация болезненна, при ощупывании в ряде случаев определяются утолщения и неровности по краю суставной щели. Возможно искривление оси конечности и нестабильность сустава. При синовите в суставе определяется флюктуация.
Диагностика
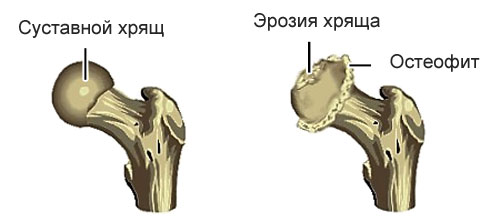
Диагноз устанавливается на основании анамнеза (предшествующей травмы), клинических проявлений и результатов рентгенографии сустава. На рентгенограммах выявляются дистрофические изменения: уплощение и деформация суставной площадки, сужение суставной щели, остеофиты, субхондральный остеосклероз и кистовидные образования. При подвывихе наблюдается нарушение оси конечности и неравномерность суставной щели.
При необходимости более точно оценить состояние плотных структур назначают КТ сустава. Если требуется выявить патологические изменения со стороны мягких тканей, пациента направляют на МРТ сустава. В ряде случаев целесообразно проведение артроскопии – современной лечебно-диагностической методики, позволяющей визуально оценить состояние хрящей, связок, менисков и т. д. Данная процедура особенно часто применяется при диагностике посттравматического артроза коленного сустава.
Лечение посттравматического артроза
Лечение осуществляют травматологи-ортопеды. Основные цели лечения – устранение или уменьшение болевого синдрома, восстановление функции и предотвращение дальнейшего разрушения сустава. Проводится комплексная терапия, включающая в себя НПВС местного и общего действия, хондропротекторы, ЛФК, массаж, тепловые процедуры (озокерит, парафин), электрофорез с новокаином, ударно-волновую терапию, лазеротерапию, фонофорез кортикостероидных препаратов, УВЧ и т. д. При интенсивных болях и выраженном воспалении выполняют лечебные блокады с глюкокортикостероидами (дипроспаном, гидрокортизоном). При спазмах мышц назначают спазмолитики.
Хирургические вмешательства могут осуществляться для восстановления конфигурации и стабильности сустава, а также в случаях, когда суставные поверхности существенно разрушены и их необходимо заменить эндопротезом. В ходе операции может проводиться остеотомия, остеосинтез с применением различных металлоконструкций (гвоздей, винтов, пластин, спиц и т. д.), пластика связок с использованием собственных тканей больного и искусственных материалов.
Оперативные вмешательства выполняют в ортопедическом или травматологическом отделении, в плановом порядке, после соответствующего обследования. В большинстве случаев используют общий наркоз. Возможны как операции с открытым доступом, так и использование щадящих артроскопических техник. В послеоперационном периоде назначают антибиотикотерапию, ЛФК, физиолечение и массаж. После снятия швов пациентов выписывают на амбулаторное долечивание и проводят реабилитационные мероприятия.
Эффект хирургического вмешательства зависит от характера, тяжести и давности травмы, а также от выраженности вторичных артрозных изменений. Следует учитывать, что в ряде случаев полное восстановление функции сустава оказывается невозможным. При тяжелых запущенных артрозах единственным способом вернуть пациенту трудоспособность является эндопротезирование. Если установка эндопротеза по каким-то причинам не показана, в некоторых случаях выполняют артродез – фиксацию сустава в функционально выгодном положении.
Источник
 Посттравматическим артрозом тазобедренного сустава называют дегенеративно-дистрофические изменения в его костных и мягких тканях, толчком к развитию которых стала травма сочленения.
Посттравматическим артрозом тазобедренного сустава называют дегенеративно-дистрофические изменения в его костных и мягких тканях, толчком к развитию которых стала травма сочленения.
При данной патологии страдают не только костные, но и мягкие структуры сустава – суставная капсула и связки.
Проявления посттравматического артроза тазобедренного сустава повторяют во многом клиническую картину артроза типичного, нетравматического – это боли, ограничение движений, деформирование.
Диагноз ставят на основании жалоб, данных анамнеза (важна перенесенная травма) и результатов рентгенографии. Как и любые артрозы, эта патология требует терпения и выдержки в лечении. Консервативная терапия может быть неэффективной, поэтому прибегают к эндопротезированию тазобедренного сустава.
Оглавление:
1. Общие данные
2. Причины посттравматического артроза тазобедренного сустава
3. Симптомы посттравматического артроза тазобедренного сустава
4. Диагностика
5. Дифференциальная диагностика
6. Осложнения посттравматического артроза тазобедренного сустава
7. Лечение посттравматического артроза тазобедренного сустава
8. Профилактика
9. Прогноз
Общие данные
Патология относится к категории вторичных артрозов – тех, которые возникли не в абсолютно здоровом суставе, а на фоне повреждения его структур (в этом случае — травматического). Поэтому в изучении поражения сустава у конкретного пациента имеют значение детали травмы – механизм ее возникновения, длительность течения, проведенное лечение и так далее.
Обратите внимание
Вероятность развития посттравматического артроза тазобедренного сустава выше, чем при аналогичном нарушении коленного и голеностопного сочленений, но ниже, чем при поражении плечевого и локтевого. Объясняется это тем, что тазобедренный сустав «держит» на себе вес тела, из-за чего его структуры изнашиваются быстрее.
 Заболевание чаще развивается в среднем и старшем возрасте. Последствия любых травм тазобедренного сустава более выраженные в возрастной категории после 45 лет. Причиной являются инволютивные изменения (процесс обратного развития тканей в ходе старения), которые могут развиваться в суставе раньше, чем в других органах и тканях, из-за его постоянной работы на протяжении жизни.
Заболевание чаще развивается в среднем и старшем возрасте. Последствия любых травм тазобедренного сустава более выраженные в возрастной категории после 45 лет. Причиной являются инволютивные изменения (процесс обратного развития тканей в ходе старения), которые могут развиваться в суставе раньше, чем в других органах и тканях, из-за его постоянной работы на протяжении жизни.
Данная патология также может развиваться в молодом возрасте, но это происходит чаще всего на фоне системных болезней соединительной ткани или врожденных патологий тазобедренного сустава, из-за которых последствия травмы будут более ощутимыми.
Мужчины заболевают несколько чаще, чем женщины. Сказывается то, что травмы тазобедренного сустава (даже незначительные) диагностируются у них на протяжении жизни чаще, в тканях раньше начинают развиваться дегенеративно-дистрофические процессы.
Как и посттравматический артроз других крупных суставов, описываемая патология является одной из насущных проблем травматологии и ортопедии. У таких пациентов довольно рано начинает страдать двигательная активность – чтобы пощадить сустав, они много сидят или лежат, а это уже тянет за собой проблему атрофии мышц нижней конечности в частности и проблему гиподинамии в целом. Если пациент работает, то посттравматический артроз тазобедренного сустава надолго лишает его возможности трудиться в нормальном режиме. В целом заболевание требует больше усилий и времени, чем многие другие травматологические и ортопедические нарушения.
Причины посттравматического артроза тазобедренного сустава
Травма – это очень обобщенная причина развития посттравматического артроза тазобедренного сустава. Непосредственными же его причинами являются:
- нарушение соответствия суставных поверхностей данного сочленения;
- смещение костных фрагментов;
- повреждение суставной капсулы, связок, сухожилий мышц, которые приводят сустав в движение;
- неправильно выбранная тактика лечения.
Усугубляют развитие описываемой патологии такие нарушения, как:
- нарушение кровоснабжения тазобедренного сустава;
- повреждение его нервных структур.
Посттравматические артрозы суставов очень часто развиваются после перенесенных внутрисуставных переломов со смещением – исключением не является и описываемая патология.
Чаще всего это переломы:
- чрезмыщелковые;
- вертлужной впадины – глубокой «чаши», которая образуется подвдзошной, лобковой и седалищной костями и является суставной ямкой тазобедренного сустава.
Обратите внимание
Существенную роль в возникновении посттравматического артроза тазобедренного сочленения играют разрывы суставной капсулы и его связок. В норме эти структуры обеспечивают стабильность сочленения – при ее нарушении суставные поверхности тазобедренного сочленения «гуляют» и травмируют друг друга, чем усугубляют развитие деструктивных процессов в тканях.
Какие именно нарушения в лечении переломов тазобедренного сустава способствуют развитию его посттравматического артроза? Это:
- несвоевременное лечение;
- неадекватные назначения.
В числе последних:
- слишком затянувшиеся либо слишком короткие сроки иммобилизации (обездвиживания);
- ранняя осевая нагрузка на сустав (иными словами, после травмы больному позволяют ходить раньше, чем это предполагается, исходя из тяжести травмы, состояния суставных элементов и так далее);
- неадекватное выполнение комплекса ЛФК – слишком позднее либо слишком раннее и интенсивное.
 Для запуска и прогрессирования посттравматического артроза любого сустава значимыми являются даже несущественные анатомические дефекты и деформации, которые не были вовремя выявлены и ликвидированы. Это касается и тазобедренного сустава. Выявлено, что при изменении взаимного расположения суставных поверхностей всего на 1 мм распределение нагрузки идет не равномерно на все суставные хрящи, а только на 30-40% от их общей площади. Остальная часть нагрузки выпадает на определенные участки суставов, которые от этого и страдают – именно в этом месте начинают развиваться процессы дегенеративно-дистрофического характера, которые затем распространяются на весь сустав.
Для запуска и прогрессирования посттравматического артроза любого сустава значимыми являются даже несущественные анатомические дефекты и деформации, которые не были вовремя выявлены и ликвидированы. Это касается и тазобедренного сустава. Выявлено, что при изменении взаимного расположения суставных поверхностей всего на 1 мм распределение нагрузки идет не равномерно на все суставные хрящи, а только на 30-40% от их общей площади. Остальная часть нагрузки выпадает на определенные участки суставов, которые от этого и страдают – именно в этом месте начинают развиваться процессы дегенеративно-дистрофического характера, которые затем распространяются на весь сустав.
Слишком затянувшаяся или слишком короткая иммобилизация приблизительно в одинаковой мере играют роль в возникновении описываемой патологии. При длительном обездвиживании нарушается кровообращение сустава, из-за чего страдает трофика (питание) его тканей. При коротких сроках иммобилизации травмированного сустава на него слишком рано ложится физическая нагрузка: костная мозоль не успевает укрепиться, а сам сустав – восстановиться, что ведет к запуску дегенеративно-дистрофических нарушений.
Также выделен ряд факторов, которые непосредственно возникновение посттравматического артроза тазобедренного сустава не вызывают, но способствуют его возникновению, а если он уже развился – его дальнейшему прогрессированию. Это следующие факторы:
- возраст после 45 лет;
- повторные травмы сустава;
- системные болезни соединительной (из нее формируются связки и суставная капсула) и хрящевой ткани;
- сосудистые патологии – особенно те, которые были диагностированы у пациента задолго до возникновения и самой травмы тазобедренного сустава, и возникшего после нее артроза.
Последние являются особенно значимыми, так как приводят к ухудшению кровоснабжения сустава, тем самым способствуя развитию дегенеративно-дистрофических процессов в нем. Чаще всего это:
- атеросклероз сосудов нижних конечностей – формирование на внутренней поверхности артерий холестериновых бляшек, из-за которых сосудистый просвет уменьшается, кровоток ухудшается, что ведет к уменьшению их просвета. Как следствие, нарушается кровоток, из-за чего ухудшается поступление кислорода и питательных веществ к тканям;
- васкулит – воспалительное поражение сосудистых стенок, которое ведет к их разрушению;
- тромбофлебит – воспалительное поражение стенки венозного сосуда на фоне образовавшегося тромба;
- варикозное расширение вен нижних конечностей;
- хроническая венозная недостаточность
и другие нарушения.
Отдельная категория травм, на фоне которых возникает описываемое заболевание – это операционные травмы. Даже если хирургическое вмешательство направлено на устранение патологии тазобедренного сустава, так или иначе во время него травмируются ткани, нарушается конгруэнтность (правильное взаиморасположение) суставных поверхностей, повреждаются кровеносные сосуды, что ведет к нарушению тканевого кровотока. По этой причине посттравматический артроз тазобедренного сустава чаще возникает после операции на нем (независимо от ее давности). Непосредственными причинами являются:
- формирование рубцов;
- возникновение дефекта при удалении поврежденных или нежизнеспособных тканей – это провоцирует несовпадение суставных поверхностей и неправильную нагрузку на них.
Симптомы посттравматического артроза тазобедренного сустава
На начальных стадиях развития посттравматического артроза тазобедренного сустава клиническая картина может отсутствовать. Первая симптоматика появляется, когда из-за дегенеративно-дистрофических процессов меняется конфигурация суставных поверхностей.
Типичными симптомами посттравматического артроза тазобедренного сустава являются:
- боль;
- хруст;
- нарушение движений;
- деформация сустава;
- хромота.
Характеристики болей:
-
 по локализации – в месте дегенеративно-дистрофических изменений;
по локализации – в месте дегенеративно-дистрофических изменений; - по распространению – типичная иррадиация отсутствует;
- по характеру – ноющие;
- по интенсивности – сначала болевой синдром невыраженный, но со временем неотвратимо нарастает. Усиление болей в любом случае наблюдается при движениях в суставе;
- по возникновению – на начальных этапах не проявляются, возникают при дальнейшем прогрессировании дегенеративно-дистрофических нарушений в суставе.
Хруст является типичным признаком описываемой патологии. Как и болевой синдром, он становится все более выразительным при прогрессировании нарушений.
При мере развития заболевания характер болей меняется – они становятся выкручивающими, более интенсивными, усиливаются не только при движениях, но и при попытке использовать нижнюю конечность со стороны поражения как опору, охватывают весь сустав, могут отдавать в паховую область. Также такие боли нередко возникают в ночное время, из-за чего страдает сон пациента.
Обратите внимание
Нарушение движений в тазобедренном суставе при его артрозе прогрессирует медленно, но настойчиво. Оно может проявиться с опозданием – в тех случаях, когда разрушение хряща началось не на его поверхности, а в глубине, благодаря чему форма суставных поверхностей какое-то время не меняется.
 Для описываемой патологии характерной является «стартовая боль» – ее возникновение при первых движениях после состояния функционального покоя (в частности, после сна).
Для описываемой патологии характерной является «стартовая боль» – ее возникновение при первых движениях после состояния функционального покоя (в частности, после сна).
Деформация – один из наиболее поздних симптомов посттравматического артроза тазобедренного сустава. Первые признаки деформирования могут развиться через год и больше с момента возникновения дегенеративно-дистрофических нарушений в суставе. Такое нарушение формируется медленно, но оно является бесповоротным, поэтому очень важна оперативность решений в диагностике и лечении.
Хромота возникает из-за болевого синдрома и деформации тазобедренного сустава.
Диагностика
Диагноз посттравматического артроза тазобедренного сустава на ранних стадиях поставить затруднительно, если ориентироваться только на клиническую картину и данные осмотра. В целом наибольшее значение имеют факт травматизации, медленное прогрессирование клинической симптоматики и результаты инструментального исследования.
При физикальном исследовании врач выявляет следующее:
- при осмотре – при прогрессировании патологии отмечается деформация сустава, а при передвижении пациента – хромота. Объем движений уменьшен;
- при пальпации (прощупывании) – выявляется болезненность, нередко – небольшие утолщения и искривления по краю суставной щели.
В диагностике посттравматического артроза тазобедренного сустава применяются следующие инструментальные методы исследования:
-
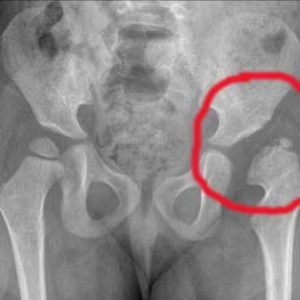 рентгенография – снимки позволяют выявить дистрофические изменения со стороны сустава. Они проявляются как уплощение и деформация суставных поверхностей, сужение суставной щели. Также могут быть обнаружены остеофиты (костные выросты) и утолщение кости под хрящом суставных поверхностей;
рентгенография – снимки позволяют выявить дистрофические изменения со стороны сустава. Они проявляются как уплощение и деформация суставных поверхностей, сужение суставной щели. Также могут быть обнаружены остеофиты (костные выросты) и утолщение кости под хрящом суставных поверхностей; - компьютерная томография (КТ) – применяется в спорных случаях или неинформативности рентгенологического исследования. Компьютерные срезы позволяют более детально изучить состояние структур тазобедренного сустава;
- магнитно-резонансная томография (МРТ) – наиболее информативна при обследовании мягких тканей сустава;
- артроскопия – через небольшой разрез в полость тазобедренного сустава вводят артроскоп (разновидность эндоскопа со встроенной оптической системой и подсветкой), осматривают хрящи и связки;
- биопсия – во время артроскопии делают забор хрящевых тканей сустава, которые отправляют в лабораторию для исследования под микроскопом.
Лабораторные методы исследования в целом менее информативны в диагностике посттравматического артроза тазобедренного сустава. Но ими игнорировать не следует, так как они дополняют, а также помогают провести дифференциальную диагностику. Это такие методы, как:
- общий анализ крови – артроз является дегенеративно-дистрофическим процессом, а не воспалительным, поэтому повышение количества лейкоцитов и СОЭ свидетельствует о развитии не его, а артрита;
- микроскопическое исследование – под микроскопом изучают ткани биоптата, в них выявляют нарушения дегенеративно-дистрофического характера.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику посттравматического артроза тазобедренного сустава в первую очередь проводят с такими патологиями, как:
- артроз нетравматического характера;
- артрит – воспаление сустава.
Осложнения посттравматического артроза тазобедренного сустава
Наиболее частыми осложнениями, которые сопровождают посттравматический артроз тазобедренного сустава, являются:
- некроз головки бедренной кости;
- контрактура – частичное ограничение движений в суставе;
- анкилоз – полное обездвиживание сочленения.
Лечение посттравматического артроза тазобедренного сустава
Посттравматический артроз тазобедренного сустава лечат консервативным и оперативным путем. При этом консервативные методы бывают системные и местные. Назначения следующие:
-
 регуляция нагрузки на тазобедренный сустав. Актуальным является принцип «золотой середины» – чрезмерные нагрузки противопоказаны, но необходимо регулярное выполнение комплекса ЛФК. Физические упражнения предотвращают гипотрофию (состояние недоразвитости) мышечных массивов, а также стимулируют кровоснабжение в области сустава, благодаря чему процессы дегенерации замедляются или вовсе останавливаются;
регуляция нагрузки на тазобедренный сустав. Актуальным является принцип «золотой середины» – чрезмерные нагрузки противопоказаны, но необходимо регулярное выполнение комплекса ЛФК. Физические упражнения предотвращают гипотрофию (состояние недоразвитости) мышечных массивов, а также стимулируют кровоснабжение в области сустава, благодаря чему процессы дегенерации замедляются или вовсе останавливаются; - массаж – цели те же, что и привлечении ЛФК;
- нестероидные противовоспалительные препараты (НПВП) – в виде средств общего (таблетки, инъекционные препараты) и местного (мази, гели) действия;
- обезболивающие средства;
- хондропротекторы – препараты, которые регулируют метаболизм (обмен веществ) в тканях сустава и препятствуют деструкции (разрушению) суставного хряща;
- физиотерапевтические методы лечения.
Физиотерапия очень хорошо себя зарекомендовала в лечении артрозов в целом и описываемой патологии в частности. Наиболее действенными являются:
- аппликации озокерита и парафина;
- электрофорез с новокаином и глюкокортикостероидами;
- ударно-волновая терапия;
- лазеротерапия;
- УВЧ;
- СВЧ.
В стадии ремиссии рекомендовано санаторно-курортное лечение в профильных санаториях.
Хирургическое лечение при посттравматическом артрозе тазобедренного сустава проводят по таким показаниям, как:
- неэффективность или малоэффективность консервативных методов;
- прогрессирование клинических признаков;
- существенные боли, с которыми невозможно справиться при помощи консервативной терапии;
- появление осложнений.
Объем оперативного вмешательства зависит от степени разрушения сустава, длительности патологии, возникших или намечающихся осложнений. Чаще всего проводятся следующие действия:
- остеотомия – удаление разрушенных участков хряща;
- пластика связок – для обеспечения стабильности сустава. При этом применяются собственные ткани пациента либо синтетические материалы;
- эндопротезирование – замена скомпрометированного сустава на искусственный.
В клиниках все больше внедряют артроскопический метод хирургического лечения описываемой патологии. Но традиционный метод продолжают использовать.
После операции также проводят консервативное лечение. Назначения следующие:
- антибактериальные препараты – применяются для предупреждения послеоперационных инфекционных осложнений;
- ЛФК;
- массаж;
- физиотерапевтические методы воздействия.
После выписки пациента из клиники домой проводят реабилитационные мероприятия – в их основе лежат массаж и ЛФК. Важным является полноценное питание, еда при этом должна быть обогащена микроэлементами.
Профилактика
Для профилактики развития посттравматического артроза тазобедренного сустава актуальными являются следующие рекомендации:
-
 избегание ситуаций, которые чреваты травматизацией данного сочленения, а если избежать их не удастся – использование индивидуальных средств защиты;
избегание ситуаций, которые чреваты травматизацией данного сочленения, а если избежать их не удастся – использование индивидуальных средств защиты; - при возникновении травмы тазобедренного сустава – ее адекватное лечение. Это касается даже малейшей травматизации сустава – даже на невыраженные провокации он реагирует существенными изменениями со стороны тканей и, соответственно, ухудшением функциональности;
- соблюдение принципов здорового образа жизни – они помогут укрепить костную ткань и сделать ее более резистентной к травмирующим факторам, а также отстрочить развитие инволютивных возрастных процессов, на фоне которых легче наступает перелом, а после него – артроз тазобедренного сустава;
- поддерживающие мероприятия – массаж, ЛФК.
Прогноз
Прогноз при посттравматическом артрозе тазобедренного сустава разный. Сам по себе дегенеративно-дистрофический процесс – явление необратимое, к тому же, нужно приложить немало усилий, чтобы остановить его прогрессирование. При разрушении суставных поверхностей полное восстановление функции сустава не представляется возможным. Даже если лечение проводится согласно медицинским протоколам (утвержденным схемам) со скрупулезным выполнением назначений врача, остаточные явления артроза все равно присутствуют.
Хрящи – структура довольно деликатная.
Восстановить их при разрушении невозможно, но остановить прогрессирование дегенеративно-дистрофического процесса или, как минимум, замедлить его развитие – по силам современной медицине. По словам самих травматологов и ортопедов, необходимо сохранить сустав в том состоянии, в котором он находится при выявлении артроза. Это затрудняется при таких обстоятельствах, как:
- повторная травма сустава уже на фоне диагностированного артроза;
- позднее обращение;
- пожилой возраст.
Важно
В запущенных случаях единственным выходом из положения является эндопротезирование.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,270 просмотров всего, 6 просмотров сегодня
Загрузка…
Источник
