Артроз коленного сустава лечение протезирование

Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
Для пациентов с артрозом 3 и 4 стадии «золотым стандартом» лечения является эндопротезирование. Полная замена коленного сустава позволяет полностью избавиться от хронических болей и восстановить утраченные функции конечности. В отличие от артроскопии, эндопротезирование гарантирует длительный результат. Современные эндопротезы могут успешно служить до 15-20 лет.
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.
Источник
5 Декабря 2019
Литвиненко А.С.
14493
Поставили диагноз артроз коленного сустава, беспокоят сильные боли, стали хромать? Ищите где пройти лечение? Обратитесь в медицинский центр «Стопартроз», здесь выяснят причины заболевания, помогут снять боль и проведут необходимое восстановительное лечение. В нашем арсенале более 20 эффективных методик.
Заболевание известно также как гонартроз (от лат. genu — колено), остеоартроз и остеоартрит (отражает механизм развития и современное представление о болезни). Деформирующий остеоартроз коленного сустава имеет хроническое течение и развивается на протяжении нескольких лет. Преобладают пациенты в возрасте старше 50 лет. В 23 случаев обращений преобладают женщины.
Механизм развития
Под воздействием внешних и внутренних факторов происходит нарушение кровоснабжения и питания тканей, развивается дегенеративно-дистрофическое поражение суставного хряща, с последующим вовлечением в воспалительный процесс подлежащей кости. Разрушение суставных поверхностей ведет к утрате функции сустава, ограничивает движения и нарушает качество жизни пациента.
Причины и факторы риска
Основные причины развития остеоартрита:
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
Операции. Хирургические вмешательства на колене, тяжело переносятся организмом, поэтому следует соблюдать все рекомендации (принимать лекарства, обеспечивать покой, выполнять назначенные процедуры) иначе это приведет к развитию патологии.
Избыточный вес. Ожирение связано с постоянными нагрузками на ноги. До 80% всех остеоартритов вызвано этой причиной.
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
Воспалительные заболевания. При прогрессировании инфекционных артритов, бурситов, синовитов вызванных бактериальным или вирусным поражением, всегда есть риски осложнения и перехода в гонартроз.
Заболевания сосудов.Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например — подагрический артрит.
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток.
Симптомы
Основные симптомы гонартроза:
Боль в суставе, ноющего характера, иногда ночная, в случае обострения сильная колющая;
Хруст и щелчки при движении вызваны нарушением конгруэнтности суставных поверхностей, наличием остеофитов и дефектов хряща;
Отечность и припухлость связаны с развитием воспалительного процесса в суставе и окружающих мягких тканях;
Деформация суставной щели и оси конечности свидетельствует о прогрессировании заболевания;
Атрофия и слабость мышц бедра, в первую очередь в объеме теряет четырехглавая и двуглавая мышцы;
Ограничение подвижности в суставе вызвано болью, развитием спаечного процесса, появлению остеофитов (костных шипов).
Первые признаки остеоартрита, на которые следует обратить внимание — боли при нагрузке или после нее. Боли проходит после отдыха и не требуют приема лекарств. Утренняя скованность в колене, стартовые боли, прежде чем встать и пойти после сна, требуется некоторое время для разработки сустава.
Признаки обострения
С развитием патологии симптомы артроза становятся ярче: колени болят в покое и в ночное время, во время сгибания и разгибания сустава появляются посторонние звуки – треск, хруст, щелчки. Развивается хромота, скованность движений, появляется отек мягких тканей.
О прогрессировании болезни говорят следующие факты:
появление деформации оси конечности в виде О-образных ног,
постоянный характер боли, ночные боли и при смене погоды (метеочувствительность)
дальнейшее ухудшение подвижности сустава, с развитием сгибательной контрактуры
слабость и атрофия мышц бедра.
Виды и формы заболевания
Различают:
Первичный. Развивается как самостоятельная болезнь. Чаще такой гонартроз колена связывают с возрастными изменениями и наследственностью.
Вторичный. Возникает на фоне некоторых заболеваний или травм, например постравматический остеоартрит.
В зависимости от причин, различают следующие виды артроза:
Ишемический, связан с проблемами кровоснабжения тканей и сосудистыми нарушениями;
Постинфекционный обусловлен инфекциями, вирусами, аутоиммунными процессами;
Идиопатический природа развития патологии остается невыясненной;
Метаболический связан с нарушением обмена веществ — подагра, гемохроматоз, хондрокальциноз;
Инволюционный, как результат возрастных изменений организма;
Посттравматический, перенесенные травмы в анамнезе;
Дисгормональный — следствие гормональных сбоев в организме.
Стадии развития
I. Артроз 1 степени , начальная стадия связана с ухудшением качества и количества синовиальной жидкости (суставная жидкость, обеспечивает питание хрящей, обладает амортизирующими свойствами, способствует скольжению суставных поверхностей). Нарушение питания ведет к износу и деградации хрящевой ткани, появлению первых признаков воспаления. На начальной стадии движения не нарушены. Пациенты испытывают небольшую боль, покалывание, иногда суставы могут хрустеть при движении. Симптомы беспокоят при физической нагрузке и после нее. Внешне колено выглядит вполне здоровым.
II. Остеоартроз 2 степени приводит к истончению хряща до 1,5 -2,0 мм (норма 2,5-3,0 мм), наблюдается сужение суставной щели, появляются небольшие единичные костные наросты (остеофиты). Воспалительный процесс носит волнообразный характер, чередуется фазами ремиссии и обострения. Гонартроз 1-2 степени сопровождается отеком и слабостью мышц бедра. Боль беспокоит в покое, при смене погоды, после ходьбы чувствуется усталость. Движения становятся более жесткими, появляется утренняя скованность, хруст в суставе. Именно на этой стадии пациенты чаще всего обращаются к врачу.
III. Гонартроз 3 степени проявляется внешней деформацией сустава, искривлением оси конечности. Хрящевая ткань сильно повреждена, истончена до 1-1,5 мм, в некоторых местах видна обнаженная кость. Костные наросты легко прощупываются под кожей, амплитуда движения существенно снижена. На 2-3 степени остеоартроза происходит сужение суставной щели, суставы не могут сгибаться и разгибаться, все движения сопровождаются болью и хрустом, утренняя скованность усиливается. Развивается характерная контрактура сустава. Беспокоят резкие боли в колене, даже в состоянии покоя. Пациенты часто страдают бессонницей из-за того, что не могут принять удобную позу, которая бы не вызывала боли, чувствуют погодные изменения.
IV. 4 степень гонартроза характеризуется полным разрушением суставных поверхностей, видна обнаженная кость, хрящ представлен редкими «островками». Суставная щель почти не прослеживается. Заметна выраженная О-образная деформация нижних конечностей, отечность. Подвижность практически полностью утрачена. Лечение безоперационными методами на этой стадии малоэффективно, показана замена сустава эндопротезом.
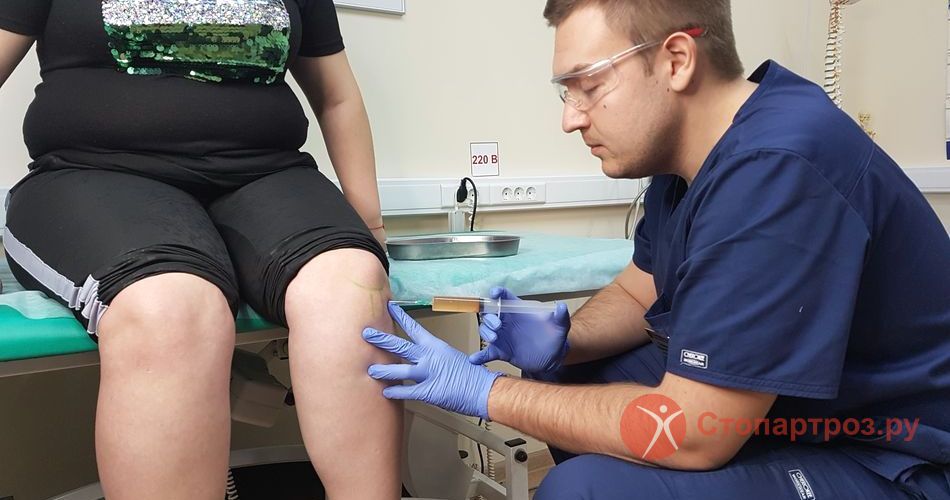 |
| Врач ортопед делает внутрисуставной укол в коленный сустав при остеоартрите |
Записаться на лечение
Какой врач лечит?
Лечением гонартроза колена занимается следующие специалисты:
Врач ортопед — проводит диагностику заболевания, внутрисуставные уколы, плазмотерапию, оказывает высокотехнологичную помощь, хирургическое лечение.
Физиотерапевт — отвечает за аппаратное физиотерапевтическое лечение.
Ревматолог — поможет если болезнь связана с аутоиммунными нарушениями.
Спортивный врач — потребуется в случае спортивного анамнеза болезни.
Диетолог — нужен при наличии избыточного веса у пациента.
На восстановительном этапе, лечащий врач может привлекать и других специалистов:
Массажист — проводит массаж нижних конечностей, восстанавливает мышечный тонус, тем самым стимулирует кровоснабжение и помогает вернуть подвижность сустава.
Врач лечебной физкультуры — занимается подбором специальных упражнений, контролирует их выполнение.
Реабилитолог — помогает с социальной адаптацией пациента, особенно специалист востребован после тяжелых реконструктивных операция на колене.
Какое лечение артроза коленей назначают?
Чем раньше выявлено заболевание и начато лечение симптомов остеоартроза тем больше шансов на восстановление. В противном случае болезнь может привести к необратимым последствиям и существенно ухудшить качество жизни.
Так лечение артроза коленного сустава 1-2 степени имеет хорошие шансы на полное восстановление функции коленного сустава. К сожалению, не всегда пациенты обращаются за медицинской помощью на начальных стадиях.

Забор жировой ткани для SVF-терапии остеоартрита коленного сустава
Чем снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду — препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
Специальные мази и обезболивающие пластыри.
Комментирует врач-ортопед Сиденков Андрей Юрьевич:
Лечение артроза коленного сустава 2-3 степени всегда комплексное, как правило включает более 15 (!) пунктов рекомендаций в листе назначения. Это не только лекарственные препараты и уколы. Это целый ряд реабилитационных мероприятий направленных на коррекцию биомеханики сустава и образа жизни пациента. Только такой подход поможет сохранить сустав и остановить прогрессирование болезни.
Препараты укрепляющие костную и хрящевую ткань:
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
Производные гиалуроновой кислоты, служат аналогами синовиальной жидкости.
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
Тракционная терапия (вытяжение сустава) — помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
Электромиостимуляция — стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
Механотерапия — помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
Плазмолифтинг — препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
PRP-терапия — в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
SVF-терапия — основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
SVF-терапия + PRP-терапия — одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Не знаете где лечить артроз в Москве? Хотите получить профессиональную помощь и пройти лечение без операции? Запишитесь в медицинский центр «Стопартроз». Мы предлагаем пройти обследование и приступить к восстановлению здоровья в день обращения к нам. Воспользуйтесь современным лечением артроза коленного сустава по выгодным ценам.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Источник
