Артроскопия локтевого сустава противопоказания
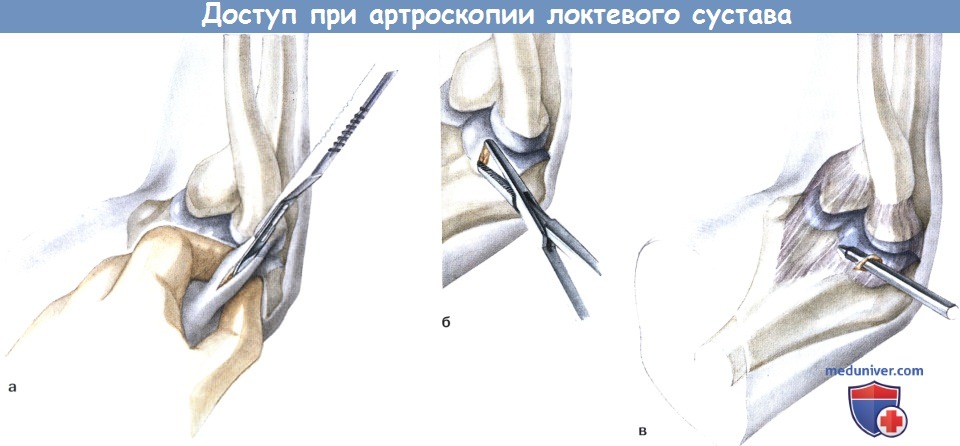
Техника артроскопического доступа к локтевому суставу
а) Основные показания:
• Боль и блокада, не определяемые методами визуализации
• Перед открытой операцией
• Удаление свободных тел
• Синовэктомия
• Артролиз
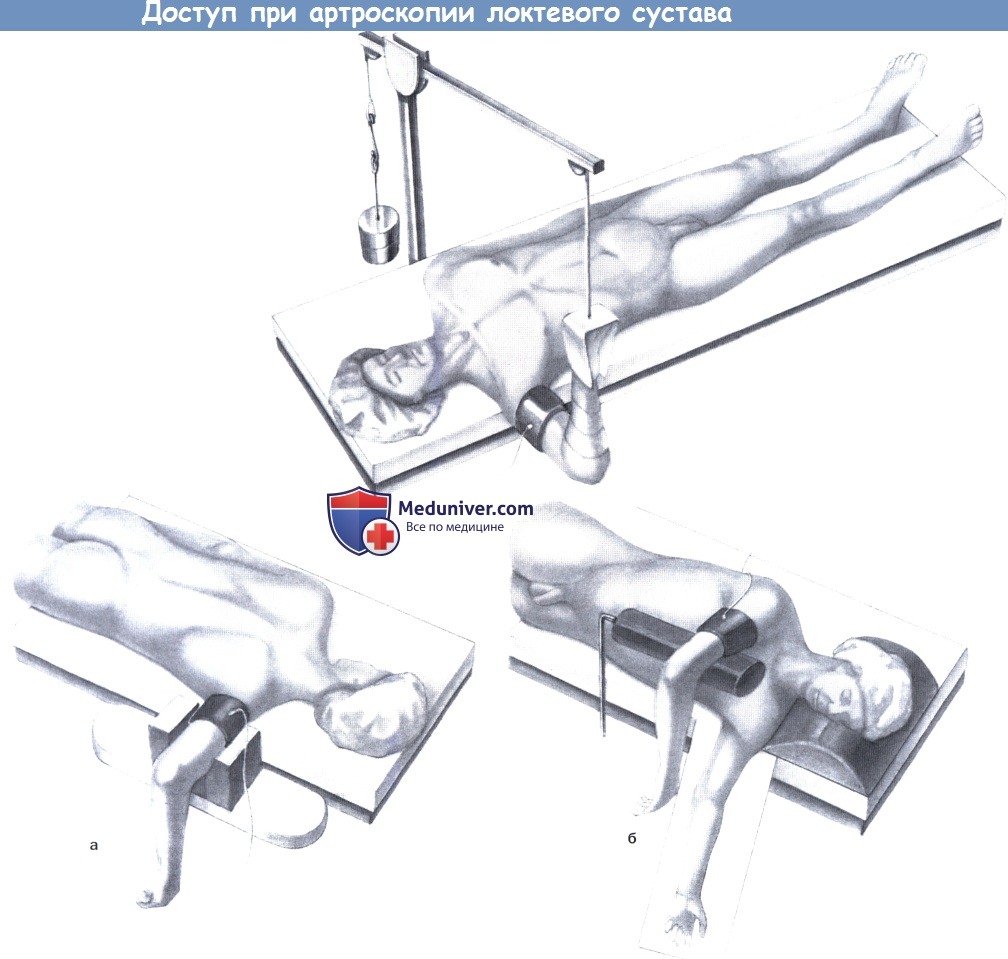
Положение при артроскопии локтевого сустава со свободно подвешенной рукой, удерживаемой в равновесии с помощью подвески.
Возможность растяжения отсутствует.
а,б Рекомендуемые другими авторами положения на животе или на боку.
При этом упрощается доступ к разгибательной поверхности, рука находится в более устойчивом положении, чем при подвешивании.
б) Положение пациента при артроскопии локтевого сустава. Мы предпочитаем положение на спине с подвешенной рукой, позволяющее без помех визуализировать структуры сгибательной поверхности сустава.
Обязательно участие ассистента, стабилизирующего локоть. Другие авторы предпочитают положение пациента на животе или на боку, что улучшает доступ к дорсальной стороне сустава и дает более стабильную фиксацию сустава. Положение хирурга и анестезиологов зависит от укладки пациента.
в) Пути доступов к локтевому суставу при артроскопии. Все доступы в области локтевого сустава определяются костными ориентирами. Они прокладываются только после заполнения сустава, потому что при плотно заполненном суставе больше безопасное расстояние до сосудисто-нервных структур.
Пункция сустава выполняется в середине треугольника, образуемого вершиной локтевого отростка, головкой локтевой кости и лучевым надмыщелком плеча. При установке портов чувствительные нервные ответвления следует щадить так же, как на голеностопном суставе, поскольку нет достаточно безопасного промежутка. Рассечение выполняется в приподнятой кожной складке. Синовиальную капсулу пенетрируют тупым троакаром.
Остальные доступы выполняются либо снаружи внутрь, и по той же технике, как на голеностопном суставе из-за близости чувствительных нервов, либо изнутри наружу.
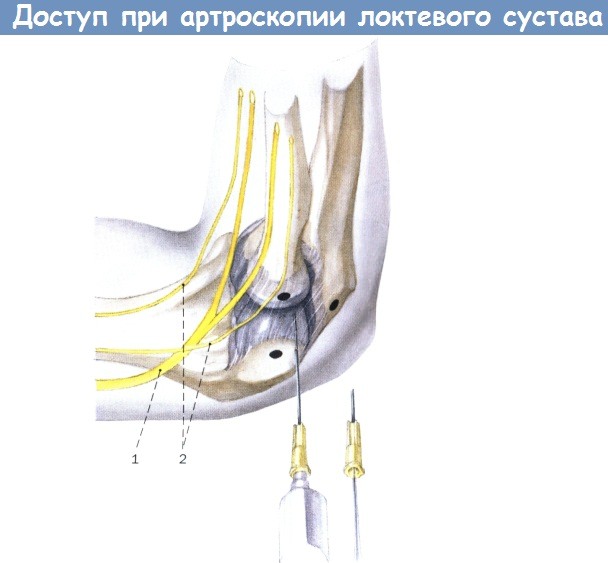
Пункция локтевого сустава и заполнение дорсорадиального доступа.
Свободный отток промывочной жидкости из канюли подтверждаетточность внутрисуставного расположения.
1. Лучевой нерв
2. Латеральный кожный нерв предплечья
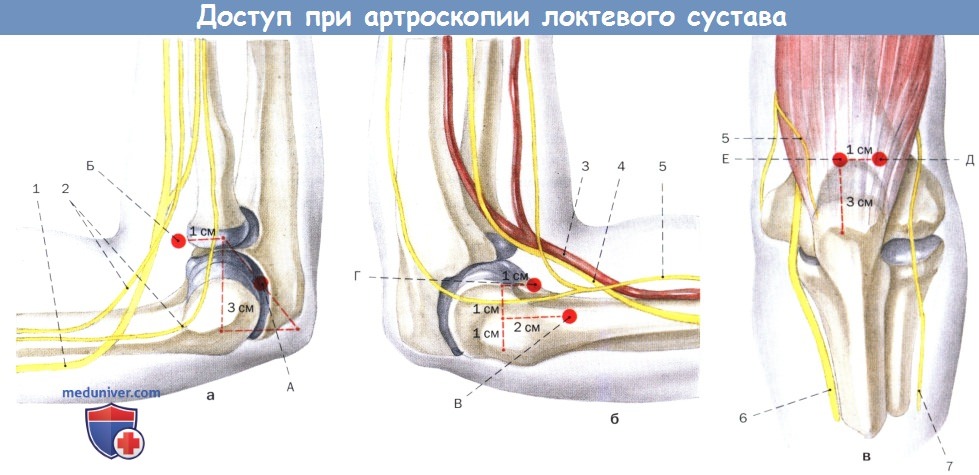
Доступы.
1. Лучевой нерв
2. Латеральный кожный нерв предплечья
3. Плечевая артерия
4. Срединный нерв
5. Медиальный кожный нерв предплечья
6. Локтевой нерв
7. Задний кожный нерв предплечья
а Радиальный
А Заднелучевой
Б Переднелучевой
б Локтевой
В Надлоктевой
Г Переднелоктевой
в Дорсальный
Д Заднелатеральный
Е Заднецентральный

Щадящий обход чувствительных нервных ветвей при установке портов.
а Разрез выполняется в приподнятой кожной складке.
б Предварительное прохождение тканей до введения троакара.
в Проникновение в сустав тупым троакаром/канюлей.
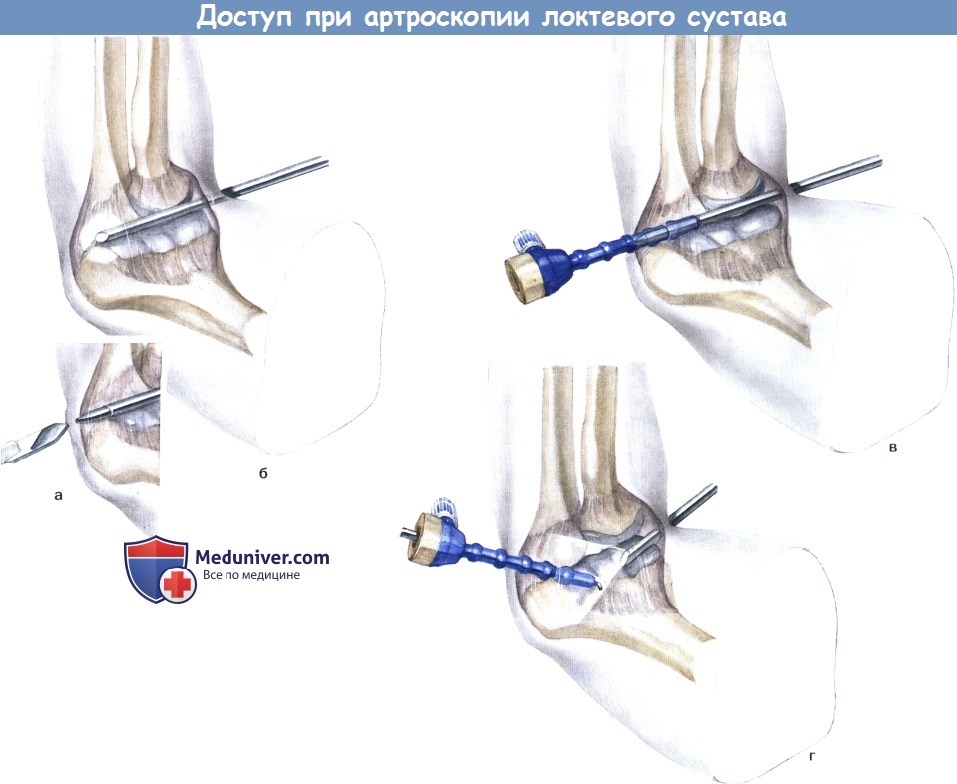
Установка переднелоктевого порта из переднелучевого.
а Артроскоп продвигается поперек суставного пространства и устанавливается у локтевой стороны сустава.
б Установка острого троакара с перфорацией медиальной капсулы и кожи после контрапертуры.
в Установка рабочей канюли и замена троакара артроскопом.
г Извлечение артроскопа и установка тестового крючка в рабочей канюле.
г) Ушивание раны. После удаления артоскопических инструментов выполняется закрытие раны кожными швами. Жгут должен быть снят еще до окончания операции, чтобы при необходимости провести гемостаз и установить дренаж Редона.
д) Риски. Возможно повреждение кожных нервов, нервно-сосудистых структур (плечевой артерии и срединного нерва), локтевого и лучевого нерва. После предшествующего вентрального перемещения локтевого нерва противопоказаны доступы с локтевой стороны.
— Перейти в раздел статей по «травматологии»
Источник
Артроскопия – это метод малоинвазивного хирургического вмешательства. Используется для глубокой диагностики и лечения поврежденных внутренних фрагментов суставов. Помогает медикам точно определить потенциально проблемные зоны и патологии любой сложности. Позволяет быстро и безболезненно удалить отломки костей, хрящи, гнойный экссудат и жидкость. Дает возможность восстановить поврежденные связки, ткани и сухожилия. Возвращает суставным узлам работоспособность.
Область применения
В основном артроксопию применяют для лечения коленных и плечевых суставов.
Артроскопия коленного сустава
Колено имеет сложную структуру и много времени находится в движении, из-за чего часто подвергается травмам. Его диагностика вызывает трудности вследствие анатомических особенностей коленных суставов. Единственным выходом в данной ситуации является артроскопия, позволяющая врачам точно поставить диагноз и выбрать правильный метод лечения.
Из-за того, что суставы обладают слабым кровообращением, они заживают долго (если не прибегнуть к медицинской помощи). Ради их нормального функционирования часто необходима операция. Артроскопия же является одной из самых эффективных методик и, вероятнее всего, приведет к положительным результатам.
Артроскопия плечевого сустава
Плечевой сустав фиксируется небольшим количеством сухожилий и связок, вследствие чего он достаточно нестабилен и высок риск его повреждения даже при незначительных ушибах. Травмы в этой зоне тела обычно болезненные, они значительно ограничивают подвижность и часто сопровождаются вывихами. Но в данной ситуации врачи могут неправильно определить причины боли и вывихов, и чтобы поставить верный диагноз доктора обычно прибегают к операции. Вероятнее всего, этой операцией будет артроскопия.

Артроскопия других суставов
При помощи современного оборудования возможно использовать данную методику для обследования практически любого сустава.
Исследованию поддаются следующие суставы:
- локтевые;
- лучезапястные;
- голеностопные;
- позвоночные;
- суставы стоп.
Показания и противопоказания
Диагностическая артроскопия нужна, когда другими методами точно установить характер суставного заболевания не удалось. Дополнительно к процедуре прибегают для глубокой оценки состояния сустава после планового хирургического вмешательства.

Показанием для проведения лечебной артроскопии являются:
- травмы и заболевания суставной синовиальной оболочки;
- замена жировой ткани на фиброзную у пациентов, страдающих заболеванием Хоффа;
- тяжелые и легкие повреждения крестообразных связок;
- болезни хрящевых элементов;
- ранняя стадия асептического некроза бедренных мыщелков;
- дегенеративные процессы, провоцирующие развитие во внутрисуставных тканях патологических изменений;
- проявления деформирующего артроза;
- оперативные вмешательства и удаление мениска колена;
- выраженные симптомы ревматоидного артрита;
- вывихи суставов.
Противопоказанием служат две категории критериев:
- Общие, когда вмешательство строго запрещено, — пред- и постинсультное состояние, период до и после инфаркта миокарда, наличие артериальной гипертензии в стадии обострения, недостаточность любых внутренних органов, острые инфекционные и гнойные воспаления суставов, тяжело протекающие заболевания любого характера, токсическое поражение внутренних органов и анкилоз.
- Относительные, когда возможность операции лечащий врач рассматривает индивидуально для каждого пациента – размозжение мягких тканей, обильные внутрисуставные кровотечения, глобальные повреждения и разгерметизация полости сустава.
Лишний вес пациента не входит в перечень официальных противопоказаний. Тучным больным отказывают в операции только при наличии заболеваний, категорически воспрещающих малоинвазивное хирургическое вмешательство.
Как делается артроскопия суставов?
Все мероприятия, связанные с артроскопией, проводятся в стерильной операционной, оснащенной спецтехникой. Сначала пациенту накладывается жгут для ограничения притока крови к области сустава. Потом проводится анестезия определенного вида. Ее врач подбирает индивидуально, опираясь на такие данные, как:
- целевое назначение артроскопии;
- общая продолжительность операции;
- восприимчивость больного к определенным препаратам;
- актуальные собственные предпочтения, сложившиеся в результате практического опыта.
На следующем этапе происходит обработка операционного поля антисептиком. На коже вдоль поврежденного сустава с помощью троакара делаются три микроскопических разреза длиной в 3-5 мм.
Сначала через прокол внутрь вводятся канюли, а потом – зонд и артроскоп с источником холодного света и оптоволоконной камерой. Изображение транслируется на специальный монитор с функцией масштабирования. Медик может увеличить картинку в нужное количество раз, чтобы четко рассмотреть сустав изнутри и оценить его текущее состояние.

Для улучшения обзора в проблемную область через артроскопическую трубку направляется ирригационная инертная жидкость. Она деликатно раздвигает прилежащие ткани и увеличивает внутреннюю суставную полость. На этом этапе диагностическая часть процедуры переходит в лечебную.
Через артроскоп в сустав вводятся тонкие хирургические инструменты, предназначенные для удаления пораженных объектов и сшивания поврежденных соединительных элементов. В случае невозможности использования ткане-хрящевых фрагментов пациента, применяются заменители-протезы.

По окончанию операционных действий, артроскоп аккуратно извлекается. Кожные надрезы не зашиваются, а закрываются хирургическими скрепками. Сверху располагается повязка, предохраняющая проколы от проникновения извне микробов и бактерий. Части ткани и жидкость, удаленные в процессе процедуры, отправляются на последующую экспертизу в лабораторию.
После операции в области сустава может наблюдаться небольшой отек (в редких случаях гематома, если в процессе был травмирован кровеносный капилляр). Это проявление вызывает ирригационная жидкость, использованная для расширения полости вокруг сустава. Переживать здесь не стоит. Зона отекает ненадолго и возвращается к своему первозданному виду, когда жидкость естественным путем в полном объеме выходит из организма.
Сколько длится операция?
Стандартная хирургическая процедура продолжается около 1 часа. Две операции одновременно проводятся редко и при условии нахождения поврежденных суставов на одной конечности. В таких случаях времени уходит несколько больше (до 3 часов в зависимости от сложности заболевания).
Какую анестезию используют?
Вид анестезии определяет врач в зависимости от оперируемого сустава. Обычно применяются следующие варианты:
- наркоз общего назначения – больной ничего не чувствует и мирно спит на протяжении всей операции;
- локальная анестезия – обезболивается только определенная область, где непосредственно проводится артроскопия;
- анестезия спинального типа – действующий препарат вводится в спину и обезболивает нижнюю часть тела и конечности.
Это обеспечивает невосприимчивость пациента к болевым ощущениям во время операции.

Возможные последствия
В большинстве случаев операция, корректно проведенная на коленой чашечке, плече или любых других суставах, не приводит к осложнениям. Не частая тянущая боль в прооперированной области и общая тугоподвижность считаются нормой. Спустя 4-5 дней эти ощущения притупляются, а через неделю полностью исчезают.
Иногда в послеоперационный период у пациентов наблюдаются следующие проблемы:
- кровотечение из поврежденных сосудов;
- распространение инфекций в суставной капсуле;
- образование кровяного сгустка в пораженной конечности;
- травмы расположенных рядом нервных окончаний и связок (со временем могут привести к дисфункции всего сустава).
Однако, все эти проявления не носят массового характера и обнаруживаются редко. Большая часть больных хорошо переносит операцию и быстро возвращается к активной и полноценной жизнедеятельности.
Преимущества проведения артроскопии
Среди основных достоинств, отличающих метод артроскопического вмешательства от открытых операций и рентгена, выделяются:
- Минимальная травматичность лечебной процедуры. Манипуляторы, зонды и артроскопическая трубка с источником света и мини камерой на конце вводятся через микроскопические проколы не более 5 мм. Вскрывать сустав для корректного проведения операции не требуется. Околосуставные ткани не страдают. Разрезы не нуждаются в наложении швов и обычно заживают самостоятельно.
- Выраженный диагностический эффект и высокая достоверность полученных результатов. В процессе артроскопического исследования все проекции внутренних частей и отделов выводятся на экран без нарушения общей целостности суставного узла. Это позволяет врачу с точностью до 100% определить характер проблемы и, в случае надобности, провести биопсию для выявления прочих ревматологических заболеваний, тяжело поддающихся диагностированию стандартными способами.
- Короткий период нахождения в стационаре. После операции пациент не нуждается в постоянном врачебном наблюдении. Выписка домой происходит уже на 1-3 день.
- Непродолжительный срок послеоперационной реабилитации. Долго носить гипсовую повязку не требуется. Возвращение к стандартной трудовой деятельности после артроскопии допускается спустя 3 недели.

Профессиональные спортсмены уже через 4 месяца могут приступить к полноценным тренировкам с постепенным увеличением нагрузки до своего обычного режима.
- Низкий риск возникновения осложнений. У пациентов, прошедших через артроскопическую операцию, почти никогда не бывает осложнений. Болеть сустав перестает быстро и принимать большое количество таблеток не требуется.
Эти характерные черты дают возможность разрешить основные суставные проблемы, не прибегая к пролонгированному обездвиживанию конечностей.
Период реабилитации
Точечные надрезы начинают заживать спустя несколько дней. Что качается повязки, то ее снимают уже на следующее утро, оставляя только пластырь. Хотя во время артроскопии повреждается минимальное количество тканей и операция практически безболезненная, реабилитационный период может продолжаться около трех недель.
Чтобы ускорить этот период и предотвратить дальнейшие травмы пациента, доктор обычно назначает массажную терапию и особый распорядок дня. И в то же время уже через пару дней после операции человек сможет вернуться к привычной жизни. А спортсмены и другие занимающиеся физическими упражнениями люди могут продолжить тренировки спустя несколько недель.
Данная операция не имеет ярко выраженных противопоказаний. Ее можно делать практически любым пациентам вне зависимости от их пола, возраста и уровня физической активности. Ведь врачи индивидуально подбирают способ проведения артроскопии для каждого человека. Однако период восстановления у всех людей длится по-разному, в зависимости от сложности операции и истории болезни.
© 2018, Голуб Олег Васильевич. Все права защищены.
Источник
Артроскопия – это современный малоинвазивный метод диагностики и лечения болезней суставов. Процедура выполняется с помощью специального прибора – артроскопа, который вводится в полость сустава через микроразрез (прокол). Во время артроскопической операции соединительная ткань сустава не повреждается, а рубцы на коже после заживления практически не заметны.
Артроскопия широко и активно применяется в ортопедической практике лишь последние 20 лет, хотя технология процедуры была описана еще в 1919 году. Сегодня артроскопические операции проводятся самым щадящим способом, что позволяет больному быстро восстановиться после хирургического вмешательства и вернуться к привычному для него образу жизни.
Виды артроскопии и показания для ее проведения
Артроскопия – это универсальная процедура, при помощи которой можно исследовать практически любой сустав. В зависимости от области проведения выделяют артроскопию суставов:
- коленного;
- тазобедренного;
- голеностопного;
- таранно-пяточно-ладьевидного;
- большого пальца ноги;
- локтевого;
- лучезапястного;
- плечевого.
Отдельным видом является спинальная артроскопия.
Артроскопия коленного сустава
Операция производится с целью устранения повреждений мениска и микротрещин в хрящевой ткани, а также для восстановления передней крестообразной связки.
В качестве диагностической процедуры артроскопия коленного сустава в последнее время делается все реже, так как ее с успехом заменяет МРТ – бестравматичный метод диагностики.
Артроскопия тазобедренного сустава
Изначально артроскопия тазобедренного сустава проводилась для определения источника боли в этой области. Сегодня это еще и лечебная манипуляция, предназначение которой – устранение повреждений различных внутренних частей сустава, удаление инородных тел, отбор биоматериала для гистологии (биопсия).
Травмы круглой связки, защемление седалищного нерва, остеоартроз также являются показаниями для операции. Кроме того, данная манипуляция позволяет определить необходимость и возможность установки эндопротеза.
Лечение голеностопного сустава
Артроскопия назначается в случае неэффективности консервативного лечения и показана лишь 2% пациентов.
Метод эффективен при болевом синдроме неясной этиологии, повреждениях хрящевой ткани сустава, остеохондрите (отслоение небольшого участка хряща от кости), хроническом синовите (воспаление синовиальной оболочки с образованием выпота в полости сустава), а также для удаления рубцовой ткани при артрофиброзе голеностопного сустава.
Исследование локтевого сустава
Процедура поможет определить причину тугоподвижности сустава, ограничения движений при сгибании и разгибании руки, болезненности при нагрузке на сустав.
Операция может являться частью комплексной терапии бурсита или артрита. С помощью этого метода также удаляются разросшиеся ткани костей и хрящей локтевого сустава.
Лучезапястный сустав
Артроскопия в этом случае эффективна для диагностики и коррекции растяжений сухожилий, разрывов связок, переломов костей и других повреждений. Применяя артроскоп, врачи могут оценить уровень разрушения тканей сустава при артритах.
Плечевой сустав
Хирургическое вмешательство показано при хронической дистрофии сухожилий, разрыве мышц плечевого пояса, акромиально-ключичном артрозе, нестабильности плечевого сустава и т. д.
Очень часто артроскопию плечевого сустава проводят спортсменам (разрыв вращательной манжеты).
Спинальная артроскопия
Показаниями для процедуры являются грыжи межпозвоночных дисков, различные травмы и деформации позвоночника, остеохондроз, наличие опухолей позвоночного столба.
Малоинвазивность спинальной артроскопии в сравнении с традиционными открытыми операциями заключается в сохранении целостности мышц, костей и сухожилий позвоночника. Кроме того, реабилитация после артроскпической операции намного короче и легче.
Противопоказания
Так как артроскопия является процедурой хирургической, то для нее существуют определенные противопоказания.
Абсолютные
- невозможность проведения наркоза;
- анкилоз (костный/фиброзный) – заращение полости сустава и отсутствие в нем подвижности;
- инфицированные раны кожи и гнойные инфекции сустава.
Относительные
- открытые повреждения сустава с нарушением целостности его капсулы и связок;
- кровоизлияния в полость сустава.
Общие
- вирусоносительство (гепатиты B, C, D и ВИЧ-инфекция);
- хронические заболевания с тяжелым течением (сахарный диабет, сердечно-сосудистая патология и пр.);
- острые воспалительные процессы (ОРВИ, герпес и др.);
- менструальный цикл и период 1-3 дня до и после кровотечения.
Подготовка к операции и технология ее проведения
При отсутствии противопоказаний после врачебного осмотра пациенту назначаются стандартные процедуры обследования:
- анализы крови и мочи,
- ЭКГ и рентген (для пациентов старше 50 лет),
- флюорография,
- МРТ сустава,
- консультация анестезиолога.
Также лечащий врач проводит работу по психологической подготовке больного, разъясняя все нюансы предстоящей процедуры и действия пациента до, во время и после операции.
Артроскопия высокоэффективна и малотравматична. Выполняется в несколько этапов.
Наркоз – в зависимости от общего состояния и тяжести заболевания может быть сделано как общее, так и местное обезболивание.
Далее хирург делает микроразрез (не более 5 мм.), при необходимости – несколько, для введения дополнительных инструментов.
Через разрезы (проколы) вводятся инструменты: артроскоп с видеокамерой, полая трубка для подачи и отсасывания жидкости, основной хирургический инструментарий.
От введенной видеокамеры изображение передается на монитор компьютера, а через полую трубку в сустав подается стерильная прозрачная жидкость (для увеличения полости сустава и облегчения выполнения лечебных манипуляций).
После проделанной работы все инструменты из сустава удаляются, введенная жидкость откачивается, а в полость вводится раствор с антибиотиками или другими противовоспалительными препаратами.
На раневую поверхность накладывается стерильная повязка.
Операция длится в среднем 2-3 часа, может проводиться амбулаторно или в стационаре (пациента обычно выписывают в этот же день).
Реабилитация и восстаносление после артроскопии
Артроскопия настолько малоинвазивна, что позволяет человеку вернуться к обычной жизни уже через неделю, но следовать рекомендациям и выполнять назначения врача необходимо в течение всего восстановительного периода (3-6 недель).
- В первые 2 суток после операции рекомендуется прием болеутоляющих препаратов и соблюдение постельного режима;
- На 3-4 день можно приступать к выполнению легких физических упражнений, т.е. постепенно начинать разрабатывать сустав;
- По прошествии недели после артроскопии сустав можно сгибать, но нельзя чрезмерно его перегружать.
Реабилитационные мероприятия планируются врачом и включают комплекс лечебной физкультуры, массаж, соблюдение режима сна и бодрствования, правильное питание и постепенное усиление интенсивности двигательных нагрузок.
Возможные осложнения
Осложнения после артроскопии составляют всего 1% от общего количества операций. К ним относятся внутрисуставные инфекции, ятрогенные повреждения внутрисуставной полости (неумышленные повреждения вследствие медицинских манипуляций), гемартроз (скопление крови внутри сустава), спайки, болезненные рубцы, свищи, флеботромбоз (образование тромбов в глубоких венах) и тромбоэмболия (закупорка просвета сосуда оторвавшимся тромбом).
Указанные осложнения являются, скорее исключением из правил, т.к. артроскопия считается обыденной процедурой, малотравматичной и безопасной для человека. Артроскопия дает минимум осложнений.
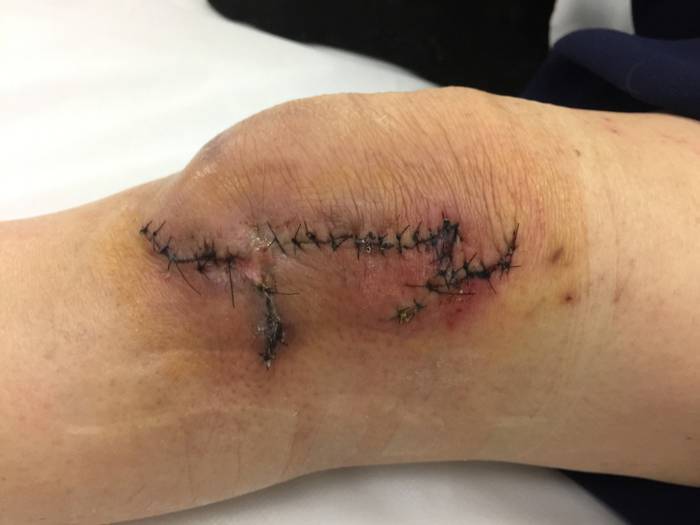
Результат и прогноз
После артроскопии у пациента наблюдается уменьшение болевого синдрома, увеличение амплитуды движений в оперированном суставе, восстановление работоспособности мышц и самого сустава.
Эта положительная динамика, по наблюдениям врачей, может длиться от нескольких месяцев, до нескольких лет.
Источник
