Артроскопия коленного сустава шрамы
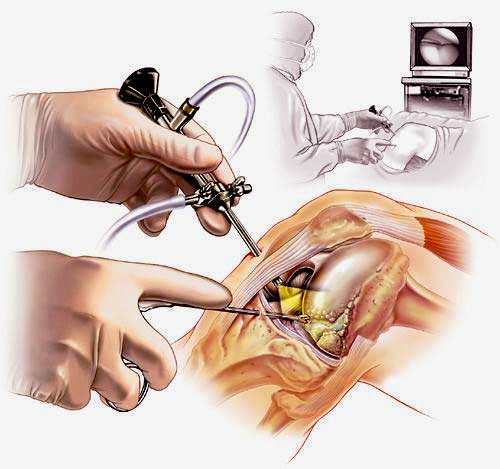
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Источник
ПОПУЛЯРНЫЕ ВОПРОСЫ ПАЦИЕНТОВ ОПЕРИРУЮЩЕМУ ХИРУРГУ,
СПЕЦИАЛИСТУ ПО АРТРОСКОПИИ КОЛЕННОГО СУСТАВА
Сколько стоит консультация специалиста по артроскопии коленного сустава?
Консультация врача травматолога в нашей клинике стоит 2.000 рублей.
На приеме врач изучает снимок ЯМРТ, сопоставляя представленное на снимке с жалобами пациента и проведя определенные тесты, выносит решение о необходимости артроскопического либо консервативного метода лечения коленного сустава.
Сколько стоит артроскопия коленного сустава?
Артроскопия коленного сустава в нашей клинике стоит в среднем от 65.000 рублей. Расходные материалы для операции, фиксаторы, импланты, одноразовые инструменты считаются отдельно. Их точную стоимость можно узнать на консультации, а приблизительную по телефону +7(495)740-66-88
с 9-00 до 19-00 по будням.
Можно сделать МРТ коленного сустава у вас в клинике?
Качественный снимок – залог результативной консультации.
Мы можем рекомендовать несколько медицинских учреждений с ЯМРТ диагностикой, качество снимков которых, не вызывает вопросов у наших специалистов.
Адреса центром ЯМРТ-диагностики.
Можно приехать на консультацию с УЗИ коленного сустава?
Нет. УЗИ –малоинформативный метод. УЗИ не используется для диагностики коленного сустава. Например, увидеть на УЗИ переднюю крестообразную связку не представляется возможным. Необходимо иметь снимок ЯМРТ на пленке или на диске.
Как я буду жить без мениска после артроскопии?
Мы обязательно сохраним Вашему колену все, что возможно сохранить.
Поврежденный мениск, или мениск блокирующий колено наносит гораздо больший вред, чем частичная резекция мениска. Весь мениск мы стараемся не удалять, удаляется только его поврежденная часть. Используются щадящие методики и одноразовые инструменты.
Наркоз при артроскопии, какой будет?
Перед операцией с Вами пообщается врач анестезиолог. Выбор анестезии зависит от его решения.
Для артроскопической резекции мениска достаточно местной анестезии.
Для артроскопической пластики крестообразной связки используем эпидуральную и спинальную анестезию.
В любом случае пациент у нас спокойно спит. Волноваться не стоит.
Выдается ли больничный лист?
Обязательно выдаются все необходимые документы и больничный лист тоже.
Когда я смогу управлять автомобилем?
Из клиники Вас должны забрать. Управлять автомобилем самостоятельно можно через 14 дней с момента операции. Раньше не стоит, колено может отекать из-за долгого сидения за рулем.
Сколько стоит артроскопия крестообразной связки?
Полная стоимость артроскопической аутопластики передней крестообразной связки коленного сустава составляет 145.000 рублей. В эту стоимость включены все расходы по операции и стоимость самых лучших расходных материалов/фиксаторов. Мы можем предложить нашим пациентам наилучшее соотношение качества операции и ее стоимости в Москве.
Сколько дней нужно находиться в клинике после артроскопии колена?
Суток в клинике достаточно.
После артроскопии нужны костыли?
После резекции мениска не используем костыли за редким исключением.
После пластики крестообразной связки костыли строго обязательны.
Обычно на 14 дней.
Перевязки после артроскопии, где делать?
Мы покажем Вам как можно заменить повязку самостоятельно.
Через три дня необходимо приехать на перевязку в клинику для контроля врачом.
Ведете ли вы пациентов после артроскопии?
Обязательно. Ведем до полного выздоровления!
Мне нужна реабилитация после артроскопии?
Конечно, ведь мы помогаем устранить проблему в виде боли, ограничения движений или дискомфорта, но скорость разработки движений зависит от Вашего стремления и желания восстановиться быстрее и должна контролироваться реабилитологом и оперировавшим хирургом.
Медицинская реабилитация после артроскопии коленного сустава является наиважнейшей составляющей всего лечения. Занятия с реабилитологом строго обязательны. Ложиться в клинику или ежедневно приезжать не потребуется. Врач реабилитолог распишет Вам подробный курс восстановительного лечения на 1 месяц.
Всего после артроскопии коленного сустава потребуется от 3-6 консультаций врача реабилитолога.
Как часто надо наблюдаться и с какой периодичностью?
Все случаи индивидуальны и необходимо внимательно прислушиваться к рекомендациям и выполнять их. В процессе наблюдения сроки могут меняться, в зависимости от индивидуальных особенностей пациента и особенностей проведенной операции. Периодичность после завершения реабилитации- ориентировочно раз в пол года, постоянно. В связи с тем что развитие сторонних опорно-двигательных хронических заболеваний, увы, имеют тенденцию к развитию, и если вовремя не принять мер то это может привести к замене сустава.
Останутся ли шрамы после артроскопии колена?
Выбор способа ушивания обусловлен особенностями проведенной операции и мы стремимся минимизировать последствия.
Могут ли сохраниться боли или ограничения движений после операции?
Наша цель вернуть вам объем движений и избавить от причин боли, то мы будем вмешиваться в Ваш природный физиологический баланс, сложившийся в период после травм или возникновения болей и будем его корректировать. Любая операция — это радикальная мера излечения. То что мешает должно быть убрано, то что не работает — изменено или восстановлено. И боли, которые возможны после операции, будут как бы ответом организма на последствия нашей работы. Все поддается коррекции.
Будет ли больно во время операции и смогу ли я двигать конечностью сразу после ее завершения?
Больно не будет ни при каких условиях. Ведь операция проводится под наркозом, выбор которого вам предоставит анестезиолог. На выбор анестезии может повлиять Ваше физиологическое состояние, но можем Вас заверить в том, что наши анестезиологи имеют большой опыт работы и справятся с любыми ситуациями. В послеоперационном периоде чувствительность постепенно вернется и Вы снова будете чувствовать Вашу конечность. Сроки потери чувствительности различны, примерно от 3-х до 9-и часов, в зависимости от выбора наркоза.
Какие изменения в питании могут ускорить процесс восстановления в послеоперационном периоде?
В послеоперационном периоде в Ваш рацион добавятся препараты — хондропротекторы (содержащие хондроитин и глюкозамин). Эти соединения необходимы для нормального функционирования и восстановления суставов. Они участвуют в обмене веществ суставных структур, поддерживают нормальный состав хрящей, обеспечивают уникальные вязко-эластические свойства внутрисуставной жидкости. Следовательно- необходимо увеличение их содержания в организме с целью ускорения его восстановления и поддержания баланса в организме в целом.
А можно обойтись без операции?
Мы не предложим Вам ненужной операции! Выбор за Вами!
Что чувствуешь, если порвал мениск?
Вы, возможно, повредили свой мениск если:
в момент травмы почувствовали пронизывающую острую боль в колене;
если Вы наблюдаете:
быстрый отек сустава,
местное повышение температуры коленного сустава,
«заклинивание» колена в согнутом положении с невозможностью полностью разогнуть ногу в суставе.
Подтвердить или исключить разрыв мениска коленного сустава можно при помощи МРТ исследования, с последующей консультацией врача травматолога-ортопеда.
Вы лечите колено лазером?
Метод холодноплазменной хирургии — коблации («холодное разрушение») — вошел в медицинскую практику в 1995 году и стремительно заслужил признание у хирургов всего мира.
Метод коблации дает хирургу возможность рассекать, коагулировать или разрушать массив ткани, не оказывая обжигающего воздействия на окружающие анатомические структуры. Малая толщина плазменного слоя дает возможность точно дозировать воздействие и тщательно рассчитывать объем рассекаемой или удаляемой ткани.
Холодноплазменная коблация в артроскопии коленного сустава это:
Обработка поверхности хряща,
Рассечение или удаление ткани мениска,
Удаление, рассечение и коагуляция тканей капсулы и связочного аппарата.
Предлагаемая нами холодноплазменная методика имеет ряд преимуществ.
В отличие от механических средств обработки ткани, холодноплазменные электроды оставляют идеально ровную и гладкую поверхность без микроскопических трещин и дефектов. Большой ассортимент компактных и легких холодноплазменных электродов позволяет обеспечить удобный доступ к любому участку сустава. В отличие от лазерных и электрохирургических аппаратов, холодноплазменная методика основана на НЕ температурном воздействии и ее применение не сопровождается тепловым повреждением внутрисуставных тканей. Кроме того, зона воздействия холодной плазмы остается постоянной в ходе операции, врач может легко определять глубину и объем воздействия.
Холодноплазменный аблятор это высокочастотный прибор, который позволяет коагулировать, разрезать и выращивать ткани сплавляя их.
В отличие от хирургического лазера хорошо работает в физиологическом растворе.
Существуют три основных прибора для абляции:
VAPR 3, VAPRVUE, QANTUM 2.
Все три находятся в нашей операционной и применяются при артроскопии коленного сустава.
VAPR 3-прибор позволяет разделять ткани бескровно.
VAPR VUE -идеален для выделения ткани в суставе, так как выделяет плазму в дозированном режиме. Он применим для обработки растянутых связок, которые сокращаются при его обработке совместно с использованием электрода COOLPULS.
QANTUM 2- очень мощный и может быть использован с электродом PARAGON для холдноплазменной абляции хряща коленного сустава.
Источник
