Артроскопия коленного сустава описание операции
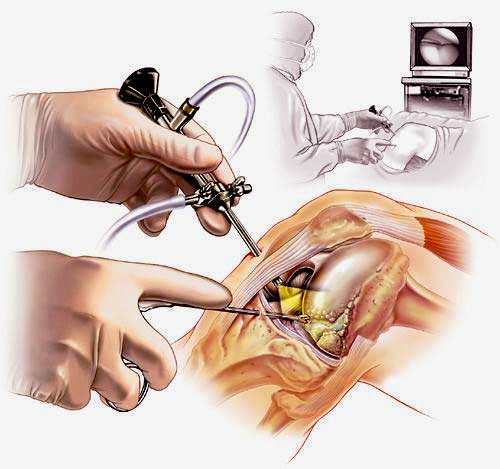
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Источник
При обширных патологиях коленного сустава рекомендовано проведение операции. Артроскопия – это не только хирургическое вмешательство, но и диагностическое мероприятие, направленное на определение реального состояния суставных структур, содержимого полости сустава. Процедура проводится по рекомендации врача, требует продолжительного реабилитационного периода. Артроскопия колена сопровождается предварительной госпитализацией, зато обеспечивает устойчивый терапевтический эффект, как операция, и высокую информативность метода в качестве диагностики.
Что такое артроскопия коленного сустава
В медицине это прогрессивный метод диагностики и оперативного лечения, при реализации которого в суставную полость через небольшой прокол хирург или артроскопист вводит специальный прибор под названием артроскоп для визуализации сустава изнутри. Аппарат состоит из тонкой иглы, оснащенной оптоволоконной камерой и источником света, чтобы максимально точно отразить состояние сустава, выявить патологические изменения хряща или травму мениска, крестообразных связок, обнаружить гематомы и ценить площадь воспалительного процесса. Изображение выводится на экран.
Показания к проведению операции
Артроскопия мениска необходима для обеспечения устойчивого лечебного эффекта или в целях выявления прогрессирующего очага патологии. С помощью стационарной процедуры можно не только ускорить процесс выздоровления пациента, но и грамотно подобрать консервативную терапию, схему реабилитационного периода. Когда вводится артроскоп, показания имеют следующую классификацию:
- Диагностические показания. Артроскопия назначается специалистом с целью своевременного обнаружения травмы, деформирующего остеоартроза, перелома, вывихов. Дополнительно предстоит выполнить биопсию тканей для гистологического исследования, провести санацию внутрисуставной сумки.
- Лечебные показания. Операция проводится для устранения фрагментов кости при переломах, санации, вывихе надколенника, удаления невосстанавливаемых частей хрящей и менисков при травмах. В ходе хирургического вмешательства производится удаление поврежденных тканей, сшивание связок, резекция или трансплантация мениска.
- Санационная артроскопия. Назначается специалистом для расширения обзора при проведении диагностики и лечебных манипуляций, чистки визуализированных очагов патологии, обеспечения периода ремиссии.
Преимущества и недостатки метода
При внутрисуставных повреждения колена врачи рекомендуют пройти артроскопию, чтобы визуально оценить размеры очагов патологии, спрогнозировать клинический исход. Данная методика отличается своей высокой информативностью, другие преимущества ее применения на практике отмечены ниже:
- малоинвазивность, непродолжительный период реабилитации;
- минимальный риск присоединения вторичной инфекции;
- дренаж жидкости во время проведения хирургического вмешательства;
- незаметные косметические швы;
- отсутствие кровотечений, массовой кровопотери;
- непродолжительный период пребывания в стационаре (не более 2 – 3 суток);
- отсутствие необходимости в обездвиживании конечности.
Медицинские недостатки артроскопии сустава коленного полностью отсутствуют, исключением является ощутимая стоимость диагностического метода, которая на порядок выше, чем цена МРТ. Не все пациенты могут оплатить такую диагностику. Врачи в большинстве своем в борьбе с артритом или при артрозе сустава врач назначает реализацию данного диагностического метода, остаются довольны полученными результатами.
Подготовка
Прежде чем реализовать этот диагностический метод или провести в стационаре операцию, лечащий врач рекомендует пройти комплексную диагностику, чтобы исключить потенциальные осложнения со здоровьем клинического больного. Помимо сбора данных анамнеза, индивидуального посещения консультаций узкопрофильных специалистов (ортопеда, хирурга, анестезиолога, артроскописта) и изучения жалоб пациента врачи настоятельно рекомендуют пройти:
- допплер и ЭКГ миокарда;
- флюорографию;
- коагулограмму;
- УЗИ вен конечностей;
- рентгеновский снимок при упоре на конечность;
- общий и биохимический анализы крови;
- общий анализ мочи.
Методика проведения
Вечером накануне выполнения артроскопии сустава требуется освободить кишечник – провести очистительную клизму, выпить легкое снотворное, за 12 часов до диагностического мероприятия или хирургического вмешательства ничего не пить. Поскольку операция выполняется под наркозом, до вскрытия сустава требуется дать добровольное согласие не только на проведение оперативных мероприятий, но и на введение анестезии.
Сама процедура может длиться от 1 до 3 часов в зависимости от тяжести клинической картины, в обязательном порядке предусматривает следующую последовательность врачебных мероприятий:
- Пациента укладывают на операционный стол так, чтобы обеспечить беспрепятственный доступ хирурга к очагу патологии. При этом очень важно перед операцией согнуть колено под углом 90 градусов и зафиксировать либо уложить конечность в специальный держатель. Требуется обеспечить неподвижность зону поражения на период хирургических манипуляций.
- После этого очаг патологии обрабатывают местными антисептиками, чтобы исключить присоединение вторичной инфекции, заражение крови. Затем пациенту выполняют накладку жгута для ограничения системного кровотока непосредственно к очагу патологии, выполняют первый прокол и вводят артроскоп (тонкую иглу с камерой).
- Через другой прокол откачивают излишки суставной жидкости, после пораженный коленный сустав интенсивно промывают. Делают еще несколько надрезов и вводят дополнительные инструменты, повторяют аналогичные манипуляции. Таких небольших разрезов для вскрытия суставов выполняют не более 8, чтобы поврежденные связки и мениск в скором времени быстро восстановились.
- Очень важно проводить процесс основательной чистки и промывания полости коленных суставов с лаважем, чтобы устранить застойные явления, присоединение вторичной инфекции, нагноение и дальнейшую инвалидность пациента. После операции важно сократить нагрузку на былую зону поражения, иначе недуг повторно прогрессирует.
- После окончания всех манипуляций хирург выводит из выполненных разрезов в области колена артроскопический инструмент и дополнительно проводит санацию суставов. При необходимости в очаг патологии вводит лекарственное средство с бактерицидным или противовоспалительным эффектом, на время оставляет дренажную трубку. Пациент несколько дней остается под присмотром специалиста.
На места артроскопических проколов специалистом накладываются небольшие косметические швы. Использование антибиотиков и противовоспалительных средств в ходе операции уместно сугубо в индивидуальном порядке, важно учитывать медицинские противопоказания и лекарственное взаимодействие.
Анестезия при артроскопии коленного сустава
Поскольку артроскопия предусматривает малоинвазивное вскрытие коленного сустава, врач-анестезиолог заранее подбирает эффективное обезболивающее, а для этого проводит ряд диагностических мероприятий. Кроме того, при выборе анестезии важно учитывать продолжительность операции. Вот что необходимо знать об обезболивании перед проведением процедуры:
- Местная анестезия. Больше используется при проведении диагностического метода для определения патологии, при этом действует непродолжительный период времени, обеспечивает посредственный эффект.
- Проводниковая анестезия. Предусматривает внутрисуставное введение Лидокаина, обезболивающее действие которого поддерживается на протяжении 1 – 2 часов, не более.
- Эпидуральная анестезия. Самый распространенный метод современного обезболивания с минимумом противопоказаний, который позволяет пациенту оставаться в сознании, контролировать процесс операции.
- Общий наркоз. Такой «морально устаревший» метод обезболивания задействуют крайне редко, поскольку он имеет массу медицинских противопоказаний, вредит здоровью.
Реабилитация
После выхода пациента из состояния «под наркозом», начинается непродолжительный период восстановления. При проведении такого рода малоинвазивных процедур реабилитация длится от 2 до 7 дней в зависимости от успешности операции, потенциальных осложнений, индивидуальных особенностей организма. Чтобы сократить этот период и в скором времени ощутить полное выздоровление, врачи после операции дают ценные рекомендации пациентам на тему продуктивного восстановления пораженной структуры:
- Первые дни после артроскопии требуется избавиться от чрезмерных физических нагрузок, придерживаться постельного режима, расслаблять мышцы во избежание разрывов очагов патологии.
- В местах повышенной отечности в результате повреждения хрящей требуется прикладывать холодные компрессы, выполнять лимфодренажный массаж, тем самым «тревожить» застоявшуюся суставную жидкость.
- Рекомендуется регулярно менять стерильные повязки (1 раз за 3 суток), во избежание формирования тромбов в обязательном порядке задействовать компрессионное белье из трикотажа.
- При повреждениях мениска после хирургических манипуляций прооперированная нога должна располагаться на возвышенности, требуется привлечение фиксирующего бандажа.
- Чтобы вернуть подвижность сустава, необходимо пройти полный курс физиотерапевтических процедур, придерживаться всех рекомендаций относительно быстрой реабилитации.
Если была проведена артроскопия на колене, важной составляющей интенсивной терапии являются медикаментозные методы и физиотерапевтическое лечение. В последнем случае речь идет об электрофорезе, курсе массажа, ЛФК, УВЧ-терапии, физиотерапии, которую требуется проходить полным курсом из 10 – 12 процедур. Отзывы пациентов о такой реабилитации носят исключительно положительное содержание, поскольку восстановление структуры коленного сустава проходит в ускоренном темпе.
Осложнения после артроскопии коленного сустава
Нарушенная функция коленного сустава восстанавливается не сразу, а при отсутствии плановой реабилитации или нарушении требований стерильности медицинского инструмента не исключено усугубление клинической картины. Потенциальные осложнения существенно снижают качество жизни клинического больного, приковывают к постели. В обязательном порядке сопровождаются течением воспалительного процесса. Поэтому пациент жалуется на:
- острые боли очага патологии;
- повышение температуры тела;
- чрезмерную отечность в зоне больного колена;
- гиперемию кожных покровов;
- болезненность при движении;
- спад работоспособности;
- эмоциональную нестабильность.
Цена
Артроскопия (эндоскопия) колена проводится в условиях предварительной госпитализации. Операция не из дешевых (цена ощутимая), но после проведения обеспечивает устойчивый терапевтический эффект, длительный период ремиссии. В замене коленного сустава необходимости не возникает, а пациент вовсе не чувствует себя инвалидом. После тщательного обследования артроскопическая операция на коленном суставе проводится во многих медицинских центрах столицы, вопрос заключается только в цене. Финансовая информация вместе с расценками по Москве представлена ниже:
Название медицинской клиники | Стоимость операции на мениске коленного сустава, рублей |
Первая хирургия | 12 500 |
Чудо доктор на Школьной | 13 200 |
ОН Клиник на Воронцовской | 38 000 |
СМ-Клиника на Ярославкой | 20 000 |
Лечебный центр в районе Парка Культуры | 15 000 |
ЦЭЛТ на шоссе Энтузиастов | 55 000 |
Клиника Столица на Арбате | 34 000 |
Отзывы
Ирина, 47 лет
В моем случае артроскопия коленного сустава сопровождалась сильным отеком. По отзывам врачей температура и покраснение должны были исчезнуть через 2 – 3 дня после процедуры, но моя реабилитация затянулась практически на 7 дней. Да и по возвращению домой ситуация сильно не улучшилось, пришлось ногу самостоятельно разрабатывать.
Иван, 45 лет
Делал такую сложную операцию более 10 лет назад после спортивной травмы, так шрам остался на всю жизнь. Все бы ничего, но все равно на погоду суставы сильно «крутит». Может, это так возраст сказывается, но я ссылаюсь на артроскопию. Хоть отзывы об операции положительные, а рекомендую ввести замену и подобрать другое оперативное лечение больных коленей.
Ольга, 39 лет
Пару лет назад делали артроскопию отцу при мениске коленной структуры. Как только жидкость откачали, прошло покраснение и сильный отек колена. Дома папа придерживался всех рекомендаций врача, поэтому очень быстро поднялся на ноги. Несложные физические упражнения выполняются в домашней обстановке, действуют быстро и эффективно.
Ольга, 46 лет
Мне после травмы тоже таким способом лечили коленный сустав. Полученным терапевтическим эффектом очень довольна, поскольку подвижность конечностей не ограничена, а шрама практически не видно. Единственный минус – задействовали общий наркоз, после которого я еще долгое время не могла в себя прийти. На замену лучше выбрать эпидуральную анестезию.
Видео
Артроскопия коленного сустава
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
